Presentamos el caso de una mujer de 28 años, fumadora de 10 cigarrillos/día desde los 16, sin otros antecedentes médicos de interés, que acude a la consulta de atención primaria por presentar hematoma en tercio medio de miembro superior izquierdo, evidenciado desde el día anterior a la consulta, tras ejercicio intenso en bicicleta, al que la paciente estaba habituada.
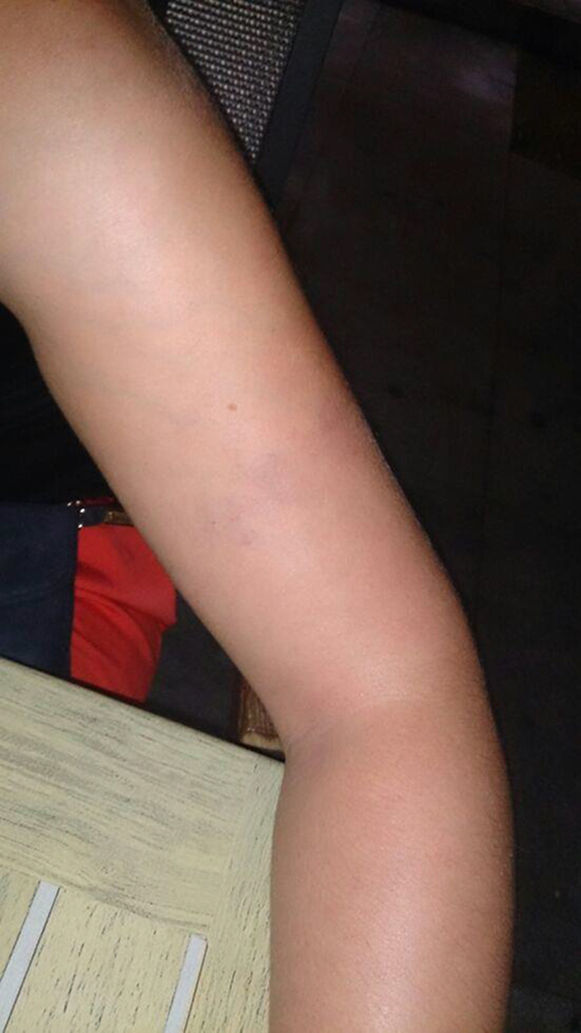
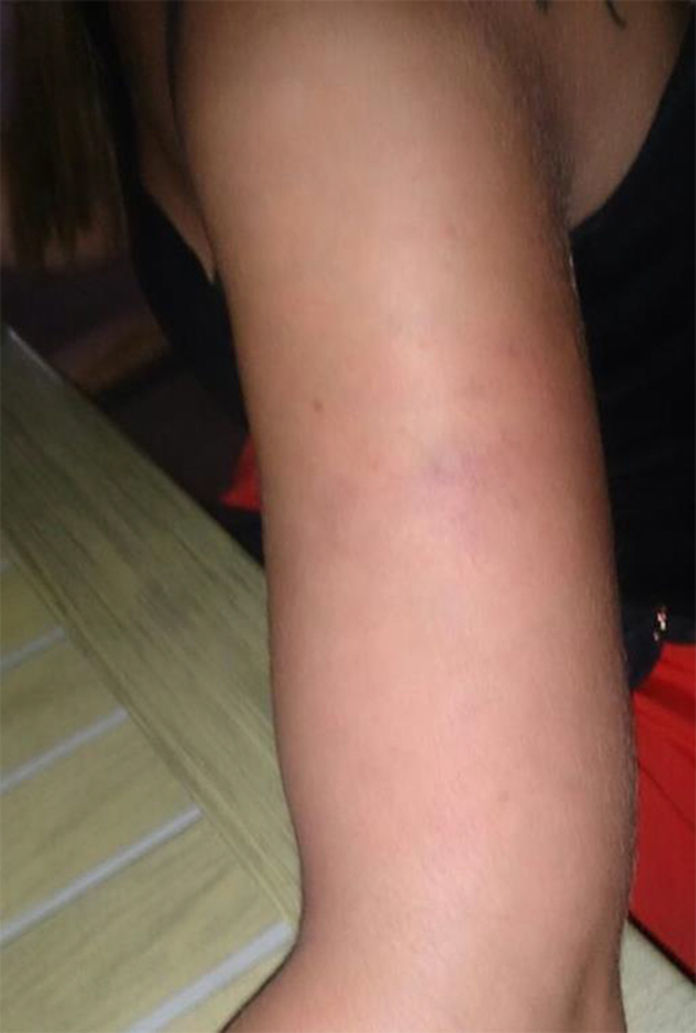
En la exploración física se aprecia lesión eritematoviolácea con patrón reticular en cara externa de tercio medio de miembro superior izquierdo, dolorosa a la digitopresión (figs. 1 y 2). Dada la localización de la lesión, el antecedente de ejercicio y la breve evolución, se trata como un hematoma postraumático con antiinflamatorio oral y control evolutivo.
La paciente regresa a las 48h al centro de salud, refiriendo aumento de las dimensiones de la lesión, del perímetro de miembro superior izquierdo y del dolor. Ante la sospecha de enfermedad tromboembólica venosa se deriva a urgencias hospitalarias.
En el hospital se realiza una radiografía de tórax sin hallazgos patológicos, una analítica con dímero D de 550ng/ml, y una ecografía (ECO) doppler de miembro superior izquierdo negativa, con lo que la paciente es dada de alta.
Al día siguiente la paciente acude de nuevo al hospital refiriendo incremento continuo tanto del dolor como de la inflamación a nivel de la lesión. A la exploración la lesión continúa con características similares a días previos, acompañada en esta ocasión de circulación colateral en brazo y región clavicular ipsilateral, por lo que se solita nueva ECO incluyendo región cervical, que finalmente revela la presencia de material ecogénico en la luz vascular de la vena subclavia, llegando al diagnóstico definitivo de trombosis parcial de la vena subclavia izquierda.
Se inicia tratamiento con heparina de bajo peso molecular a dosis terapéuticas, se completa estudio con resistencia a proteína C activada/factor V, anticuerpo lúpico TVVRD, PCR factor V Leiden y mutación del gen de la protrombina, todos ellos normales, marcadores tumorales negativos, estudio inmunológico anodino, y tomografía axial computarizada torácica con hallazgo de afilamiento de la vena subclavia izquierda a su paso a través del espacio costoclavicular, como variante anatómica de la normalidad y causante de la patología.
Tras completar 4 meses de tratamiento anticoagulante, la paciente se encuentra asintomática y sin evidencia de trombosis en el último control con tomografía axial computarizada, previa a retirada de anticoagulación.
La trombosis venosa profunda (TVP) es un importante problema de salud pública que cada año afecta a varios millones de personas en el mundo, con una incidencia de 116 por cada 100.000 habitantes en España según datos del Grupo de Estudio del Tromboembolismo Venoso, sin embargo, hay razones para pensar que la incidencia real de TVP es superior, por tratarse con frecuencia de cuadros infradiagnosticados1,2.
El diagnóstico es, en ocasiones, difícil, porque los signos y síntomas no siempre son evidentes. Por ello es importante ser conocedores de la etiología, los principales factores de riesgo, la sintomatología y los métodos diagnósticos de esta enfermedad.
La TVP de miembros superiores representa aproximadamente entre el 1% y el 4% de todos los casos de TVP3, siendo aún más infrecuente la etiología primaria de esta entidad, con una incidencia anual estimada de 1 a 2 casos por cada 100.000 habitantes, ya que cuando la TVP de extremidades superiores ocurre, suele ser secundaria a la colocación de un catéter venoso central o a estados protrombóticos4.
La TVP primaria de miembros superiores es una enfermedad rara, definida como la trombosis de las venas profundas que drenan las extremidades superiores, debido a anormalidades anatómicas torácicas que a su vez causan la compresión subclavioaxilar y posterior trombosis; esta patología se conoce como síndrome de Paget-Schroetter, también denominada trombosis de «esfuerzo», ya que por lo general se presenta de manera repentina tras el desarrollo de una actividad vigorosa con la extremidad superior5. Las anormalidades anatómicas causantes pueden ser congénitas o adquiridas. Las congénitas pueden ser debidas a la presencia de costillas cervicales, músculos supernumerarios e inserciones tendinosas o musculares anormales, mientras que las adquiridas incluyen principalmente crecimientos óseos excesivos tras fracturas e hipertrofia de los músculos, principalmente escaleno anterior o subclavio, a menudo relacionados con el levantamiento repetitivo de miembros superiores.
La presentación típica es la de un varón, joven, atlético, con inicio agudo de dolor y edema en el brazo dominante tras una actividad intensa. En el 40-80% de los pacientes los síntomas generalmente se presentan dentro de las 24horas tras la actividad. La mayoría de los pacientes manifiestan dolor en cuello, hombro y región axilar, junto con sensación de pesadez en el brazo, que normalmente mejora con el reposo y la elevación del mismo a la altura del corazón, empeorando con su elevación por encima de ese nivel6. No existe necesariamente una correlación entre la ubicación de los síntomas y/o signos y el sitio de la trombosis7, lo cual puede retrasar el diagnóstico tal y como ocurrió en nuestro caso, al no realizarse la ECO en territorio cervical en una primera valoración hospitalaria, por ser la repercusión física visible del trombo más distal a la localización real del mismo.
El examen físico revela generalmente edema de la extremidad afectada, a menudo acompañado de cianosis de mano y dedos. Puede ponerse de manifiesto un cordón venoso palpable, con venas colaterales subcutáneas dilatadas en región de escote, pectorales y extremidad superior proximal. Sin embargo, ninguno de estos signos y síntomas son específicos para realizar el diagnóstico de la TVP, que debe ser confirmado con una prueba de imagen7. El dímero D es útil para la exclusión de la etiología trombótica, pero no descartaría la existencia de una estenosis venosa secundaria a causa distinta a la presencia de trombo8. Se debe realizar una radiografía de tórax para valorar posibles anomalías óseas obvias. Sin embargo será la falta de compresibilidad de la vena en la ecografía el criterio principal para el diagnóstico de trombosis venosa, sin olvidar que la ecografía depende mucho del técnico que la realice, y que los trombos murales no oclusivos y los trombos a nivel de la subclavia proximal o de las venas innominadas pueden no ser vistos adecuadamente debido a las sombras acústicas provocadas por clavícula y esternón. Será por tanto, el estudio con tomografía axial computarizada el que proporcione más detalles anatómicos y muestre la relación de las estructuras venosas con las óseas y musculares circundantes, además de permitir la evaluación de la estenosis u oclusión venosa central, que por las anteriores causas explicadas se puede perder, en ocasiones, con la ECO.
El tratamiento de esta entidad está dirigido principalmente a la prevención de la embolia pulmonar y de la trombosis venosa recurrente. La anticoagulación ayuda a mantener la permeabilidad de las venas colaterales, a evitar la propagación del trombo, y es eficaz para la prevención de la embolia pulmonar. La decisión sobre la posterior realización de trombólisis o de intervención quirúrgica descompresiva se basará en la gravedad de los síntomas y el tipo de anomalía anatómica asociada9. Los pacientes con un primer episodio tromboembólico idiopático deben ser tratados durante un periodo mínimo de 3meses, tras el cual han de ser revaluados para valorar la relación riesgo/beneficio de la terapia a largo plazo10.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.