La gastropatía por antiinflamatorios no esteroideos (AINE) se podría definir como el resultado lesivo por la acción local y sistémica de éstos sobre la mucosa gástrica y el fracaso de los sistemas defensivos del estómago frente a ellos. Los AINE son fármacos que actúan inhibiendo la enzima ciclooxigenasa, mediadora de la síntesis de tromboxanos y prostaglandinas a nivel sistémico, por lo que el efecto de los AINE se produce a nivel local sistémico y de la microcirculación. La enzima ciclooxigenasa, posee dos isoformas: la COX-1 y la COX-2, cada una de ellas responsable de unas acciones de la enzima. La COX-1 es la responsable del papel regulador de la homeostasis, la protección celular gástrica, la vasodilatación renal, la producción de prostanoides proagregantes y tromboxanos plaquetarios y por tanto su inhibición es la responsable de los efectos lesivos de los AINE. La COX2 es la isoforma relacionada con los efectos inflamatorios de ésta, pues aumenta su secreción en respuesta a citocinas y es responsable de la síntesis de factores de crecimiento y mitógenos1.
En este aspecto, los inhibidores selectivos de la COX-2 son fármacos antiinflamatorios que en la prevención de las lesiones gástricas por AINE deben tenerse en cuenta, sin perder de vista el riesgo cardiovascular que se les atribuye y las evidencias existentes al respecto en cuanto a posibilidades de tratamiento.
El objetivo de este texto es el de ofrecer un enfoque práctico de la dimensión del problema de las lesiones ocurridas por AINE en todo el tracto digestivo, y fundamentalmente a nivel gástrico, así como comentar en qué casos debemos gastroproteger frente a la toma de AINE, qué AINE debemos dar en determinados pacientes y cuándo no es necesaria dicha gastroprotección.
DIMENSIÓN DEL PROBLEMAUn estudio en EE. UU., concretamente en Minesota, puso de relieve que el 70% de las personas mayores de 65 años consume AINE asociados o no a ácido acetilsalicílico (AAS) a dosis bajas (< 300 mg/día) al menos una vez por semana y que el 34% de éstos lo hacen diariamente. El AAS a dosis bajas actúa como un inhibidor selectivo de la COX-1, como protector cardiovascular, pero con efecto dosis dependiente de gastrolesividad3.
Actualmente los AINE representan en Europa el 7,7% por lo menos de las prescripciones totales1.
En EE. UU., entre 1999 y 2000 se estimaba que según estudios endoscópicos la incidencia de úlcera gastroduodenal oscilaba entre un 15 y un 30% de los pacientes que tomaban AINE de forma regular. Por otra parte, se estimaron en 100.000 los pacientes hospitalizados anualmente por problemas gastrointestinales y en 16.500 las muertes por éstos6.
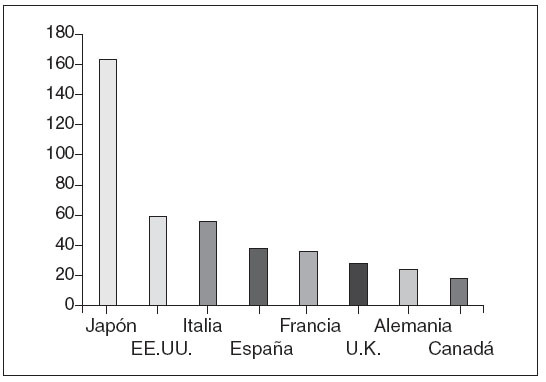
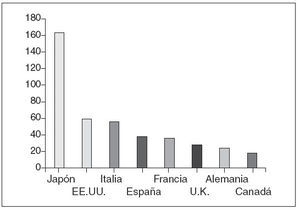
Las prescripciones anuales en España en el año 1991 eran de aproximadamente 38 millones, tal y como se muestra en la figura 1. En el año 2003, la prescripción de AAS y AINE en España se eleva ya a la cifra de 46 millo-nes/año; entre 10 y 12 millones más.
Figura 1. Ventas totales en millones de envases anuales vendidos de antiinflamatorios no esteroideos. Tomada de: SER. Estudio EPISER.
Actualmente, entre los diez fármacos más vendidos sin receta en España cuatro son antiinflamatorios: AAS, paracetamol, metamizol y adiro; todos con efecto analgésico, pero distinto potencial antiinflamatorio, por lo que difieren sus efectos adversos.
Las muertes anuales por efectos secundarios por AINE se cifraron en España en el año 2000 en 15 por cada 100.000 pacientes, según el estudio EPISER, publicado por la Sociedad de Reumatología en el año 20014.
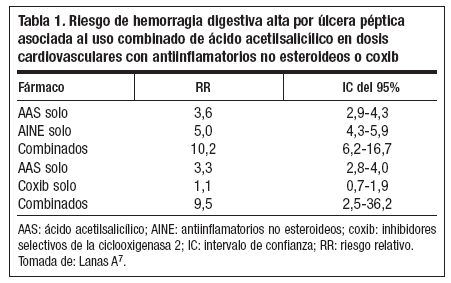
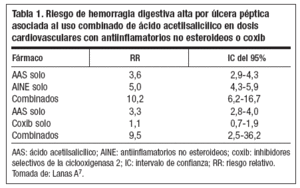
Un estudio epidemiológico de casos y controles de la Asociación Española de Gastroenterología, realizado en numerosos centros españoles, tuvo como objetivo determinar el riesgo de hemorragia digestiva alta (HDA) por úlcera gastroduodenal asociada a la utilización de AINE, coxib, AAS o las diferentes combinaciones de ellos7. El estudio incluyó un total de 2.777 casos y 5.532 controles. Los resultados, tal y como se exponen en la tabla 1, concluyeron que el riesgo relativo (RR) de HDA por úlcera péptica asociada a AINE excluyendo AAS fue de 5,0; el riesgo asociado a dosis bajas de AAS dependió de la dosis (100 mg/día, 2,4; intervalo de confianza [IC] del 95%: 1,9-3,1) y de similar magnitud al observado con antiagregantes diferentes del AAS, como el clopidogrel o los dicumarínicos. La utilización de coxib no se asoció de forma estadísticamente significativa a la HDA por úlcera péptica (RR = 1,3; IC del 95%: 0,8-2,1) (celecoxib, RR = 1,0; IC del 95%: 0,5-2,2; rofecoxib, RR = 1,6; IC del 95%: 0,9-3,0), pero su combinación con dosis bajas de AAS resultó en un RR similar al observado con AINE más AAS.
Tabla 1. Riesgo de hemorragia digestiva alta por úlcera péptica asociada al uso combinado de ácido acetilsalicílico en dosis cardiovasculares con antiinflamatorios no esteroideos o coxib
ASPECTOS CLÍNICOSLos efectos adversos de los AINE se manifiestan en todo el recorrido digestivo, desde el esófago hasta el intestino grueso, aunque gran cantidad de estudios se refieran al ámbito gástrico y a las lesiones en él producidas. Los efectos secundarios como podemos ver en la tabla 2, dependerán en gran medida de la vía de administración. No hay beneficios en la vía oral frente a otras, ni con la toma concomitante de alimentos. Vías como la parenteral parecen aumentar dicho riesgo en cuanto a lesiones sangrantes de la mucosa digestiva y la vía rectal predispone a la aparición de proctitis y ulceraciones rectales.
Tabla 2. Lesiones y vías de administración de antiinflamatorios no esteroideos
Sintomatología principalDispepsiaEl síntoma más estrecha y frecuentemente relacionado con la lesión gástrica por AINE es la dispepsia1. Ante todo paciente con clínica de dispepsia de aparición solapada debemos preguntar si toma tratamiento farmacológico para algún tipo de dolor, y en ese caso, orientarnos como primera elección hacia ello. Muchos pacientes sintomáticos no presentan lesiones en la endoscopia (20%), el 50% sólo tiene petequias y equimosis, y solamente el 30% presentará un ulcus gástrico o duodenal.
AnemiaDebemos hacer hincapié en la astenia de algunos pacientes, en los que de forma rutinaria pedimos una analítica sanguínea y nos detecta una anemia leve bien tolerada. En muchos de estos pacientes tendremos antecedentes de toma de AINE de una forma más o menos regular, pudiendo sospechar entonces la relación causal, si bien siempre debemos descartar otra patología, pues el 50% de los sangrados gastrointestinales de pacientes tomadores de AINE está relacionado con otra patología distinta a los AINE.
Lesiones en el tracto digestivo superiorÉstas abarcan desde la boca hasta la primera porción duodenal, pasando evidentemente por el esófago, donde pueden causar lesiones erosivas y microsangrados en pacientes que tienen la costumbre de tomar estos fármacos sin alimentos ni líquidos para facilitar su paso al estómago.
EsofagitisGeneralmente se presenta como odinofgia o dolor torácico retroesternal persistente que aumenta con la ingesta o la toma de otras medicaciones.
Enfermedad por reflujo gastroesofágicoAunque hay controversia, se sospecha en estos pacientes un aumento por 2 de la incidencia de enfermedad por reflujo gastroesofágico. Ante una clínica típica y sin síntomas de alarma, con antecedentes de toma de AINE desde 2 meses antes incluso del comienzo de la clínica, podemos sospechar la relación causal e iniciar tratamiento.
Hemorragia digestiva altaClínicamente produce hematemesis o melenas.
Perforación gastroduodenalEl cuadro clínico es un dolor brusco y de localización epigástrica, que con frecuencia se irradia a la espalda. En la exploración se puede apreciar contractura abdominal y en la radiografía simple abdominal se observa pneumoperitoneo.
Lesiones en el tracto digestivo inferiorComo hemos podido ver en la tabla 1, las lesiones en el tracto digestivo inferior, menos estudiadas que las lesiones superiores, son igualmente relevantes y dependen de la vía de administración, produciendo según sea ésta, distintas lesiones; así pues, las vías oral y parenteral inducen pequeños microsangrados que detectaremos en analíticas rutinarias y pruebas de sangre oculta en heces, así como síndromes malabsortivos. La vía rectal, por su parte, induce a la producción de proctitis y a la formación de anillos y estenosis rectales.
DIAGNÓSTICO CLÍNICOEvidentemente, depende de la clínica que nos cuente el paciente y debe pasar por la realización de una historia clínica detallada, que nos puede dar la relación causa-efec-to y darnos el diagnóstico de sospecha en un alto porcentaje.
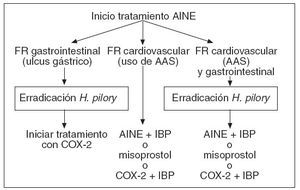
Como hemos comentado, el síntoma clínico más frecuente es la dispepsia, y si tras una buena anamnesis llegamos al diagnóstico y no vemos síntomas que nos hagan sospechar complicaciones, podemos decidir el tratamiento empírico, que más adelante se detalla en las figuras 2 y 3.
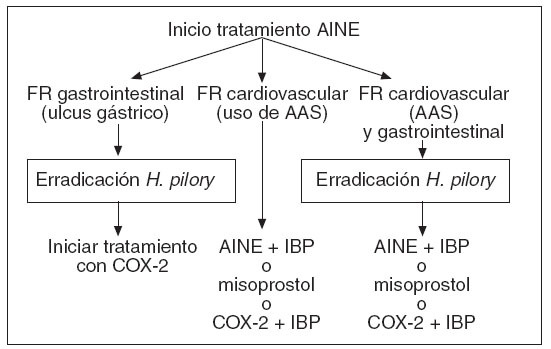
Figura 2. Paciente que inicia tratamiento con antiinflamatorios no esteroideos (AINE). AAS: ácido acetilsalicílico; FR: factores de riego; IBP: inhibidores de la bomba de protones. Tomada de Peña Forcada E10.
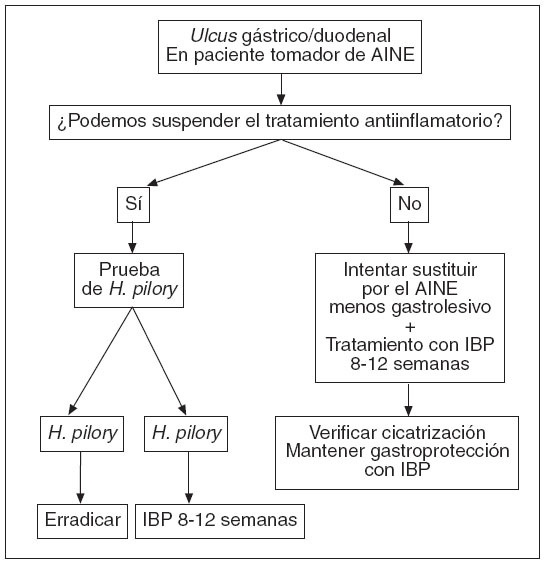
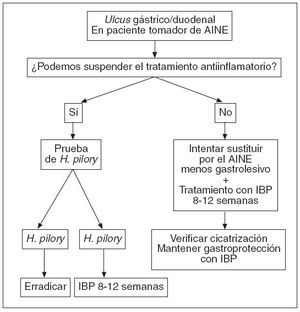
Figura 3. Algoritmo terapéutico de ulcus gástrico y ulcus duodenal en relación con la toma de ácido acetilsalicílico (AAS) y antiinflamatorios no esteroideos (AINE). H. pylori: Helicobacter pylori; IBP: inhibidores de la bomba de protones. Tomada de: Domínguez-Muñoz JE8.
Tras la historia clínica, si el paciente padece más allá de una dispepsia una astenia de tiempo de evolución, deberá hacernos pensar en la existencia de alguna lesión sangrante que pueda ser causa de ello, por lo que pediremos una analítica sanguínea con hemograma, velocidad de sedimentación globular y que entre la bioquímica incluya los parámetros básicos de urea y creatinina. Si estos salieran alterados, debemos pedir pruebas complementarias de imagen para descartar patología asociada orgánica.
ABORDAJE TERAPÉUTICOEl objetivo fundamental es la prevención de la lesión por AINE.
El grupo terapéutico princeps en la prevención de lesiones gástricas por AINE es el de los inhibidores de la bomba de protones (IBP). Aunque existen otros, son estos los que han demostrado más coste-efectividad junto con mi soprostol que, sin quererlo, queda relegado por sus efectos secundarios, si bien tiene una elevada efectividad clínica.
El tratamiento/la prevención de las lesiones gástricas por AINE debe hacerse desde varias vertientes, teniendo en cuenta los factores de riesgo para el desarrollo de la lesión gástrica por AINE, como son la existencia de ulcus previo o hemorragia gástrica previa, edad mayor de 65 años, toma de anticoagulantes, toma de antidepresivos, la asociación de dos o más AINE o la de uno de éstos con AAS a dosis bajas y la toma de esteroides, tal y como aparece en la tabla 3.
Tabla 3. Factores de riesgo para la toma de antiinflamatorios no esteroideos
Abordaje según el pacienteEn el paciente que va a iniciar un tratamiento con AINE Debemos ver si tiene factores de riesgo cardiovasculares, gastrointestinales o ambos (fig. 2). En el paciente con riesgo gastrointestinal aislado, realizaremos la prueba de detección del H. pylori y lo erradicaremos, y tras ello indicaremos un COX-2.
En el paciente con riesgo cardiovascular que vaya a recibir como tratamiento dosis bajas de AAS, recetaremos un AINE clásico y asociaremos gastroprotección.
En los pacientes en los que se asocien ambos factores de riesgo haremos la prueba y erradicaremos la bacteria, y posteriormente indicaremos un AINE clásico o un COX-2, dependiendo del riesgo del paciente, y asociaremos siempre gastroprotección.
En los pacientes que desarrollan ulcus gástrico o duodenal asociado a la toma de AINE
Debemos ver si podemos cambiar éste a uno menos gastrolesivo. En caso negativo, asociaremos gastroprotección entre 8 y 12 semanas y posteriormente verificaremos la cicatrización, para continuar posteriormente con la gastroprotección.
En el caso de poder suspender el tratamiento, lo haremos, y tras ello mandaremos hacer la prueba para erradicación del H. pylori, que trataremos si éste es positivo. Si fuera negativo, asociaremos gastroprotección con un IBP durante 8-12 semanas (fig. 3).
Fármacos en el tratamiento y la prevención de la gastropatía por AINEMisoprostolFármaco de gran efectividad como protector y estimulador de la cicatrización ulcerosa en pacientes que deben tomar tratamiento con AINE. Está desplazado por los IBP por los efectos secundarios de éste, que a las dosis efectivas de 800 mg/8 horas provocan. El efecto indeseable más destacado es la diarrea.
Inhibidores de la bomba de protonesSon los fármacos más utilizados actualmente en prevención y tratamiento de lesiones gástricas por AINE. El más utilizado es el omeprazol (el 1.o de su clase en aparecer en el mercado y el más estudiado). Igualmente están el lansoprazol, el pantoprazol y el esomeprazol. Si debemos decantarnos por uno en concreto, será aquel que dependiendo del tipo de paciente (polimedicado o no) nos interfiera menos en el resto de medicaciones que nuestro paciente toma.
Papel de la erradicación del Helicobacter pyloriEn un estudio publicado por Chan et al en Lancet en 20027, a los 6 meses del inicio de tratamiento con ibuprofeno el 12% de pacientes erradicados desarrolló ulcus gastroduodenal, frente al 34% de los H. pylori positivos (HP+).
Así mismo, en una publicación de ese mismo año, Huan et al evidenciaron que el riesgo de sufrir un ulcus gastroduodenal con la toma de un AINE aumentaba en 3,55 veces en los HP+ y de forma similar el de HDA por ulcus en 1,8 en H. pylori negativos, frente a un 4,9 en HP+.
La pregunta es si es coste eficiente la erradicación masiva de todo aquel paciente que vaya a ser tratado de una patología dolorosa y vaya a iniciar tratamiento con algún tipo de AINE.
En la figura 2 vemos la pauta a seguir actualmente frente al inicio de tratamiento con AINE en los distintos tipos de pacientes.
DE LA EVIDENCIA A LA PRÁCTICA CLÍNICARecomendaciones de buena práctica clínica:
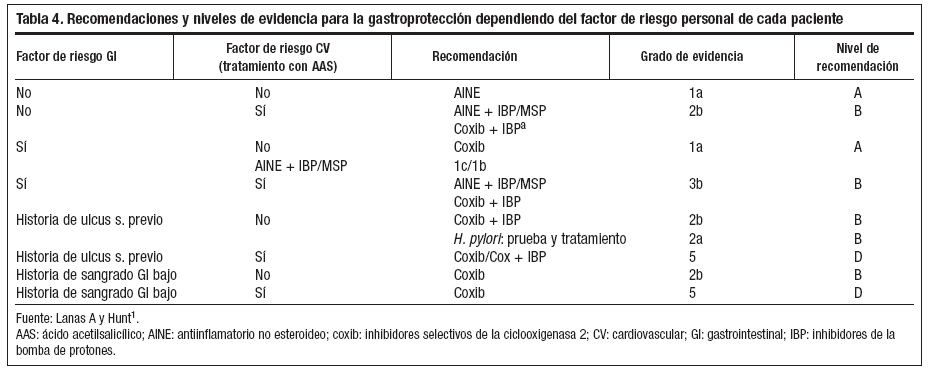
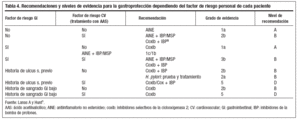
Para llevar a la práctica clínica la prevención de la gastropatía por AINE, vamos a hacerlo a través de las evidencias y grados de recomendación que tenemos al respecto sobre grupos de factores de riesgo y la necesidad de tratamiento con AINE concomitante o no y los tipos (clásico o COX-2)1, tal y como se aprecia en la tabla 4.
Tabla 4. Recomendaciones y niveles de evidencia para la gastroprotección dependiendo del factor de riesgo personal de cada paciente
A esto podemos añadir las recomendaciones finales que dictan Wilcox et al9 sobre el consenso sobre el uso de AINE, COX-2 y AAS, recogiendo las directrices de la Asociación de Gastroenterología Americana.
1) Revisar siempre las indicaciones de tratamiento con AINE y prescribir siempre el menos gastrolesivo y el menor tiempo posible. En pacientes sin riesgo cardiovascular, es una buena elección los COX-2, debiendo dar otros AINE en pacientes de riesgo elevado.
2) Tratar el H. pylori si es necesario. En pacientes que comienzan tratamiento con AINE no es necesario testarlos a todos, pero sí erradicar en aquellos casos que se sepan positivos, así como en pacientes con historia de ulcus previo, y luego asociaremos un gastroprotector.
Correspondencia: E. Peña Forcada. Av. Pérez Galdós, 9. 12002 Castellón. Correo electrónico: enriquepe71@yahoo.es
Recibido el 01-12-2007;aceptado para su publicación el 10-06-2008.