El uso de las heparinas de bajo peso molecular (HBPM) es muy amplio en el ámbito de la atención primaria siendo frecuentes las reacciones adversas cutáneas. Comunicamos el caso de la reacción de hipersensibilidad retardada (HR) tipo IV después de la administración de enoxaparina sódica vía subcutánea.
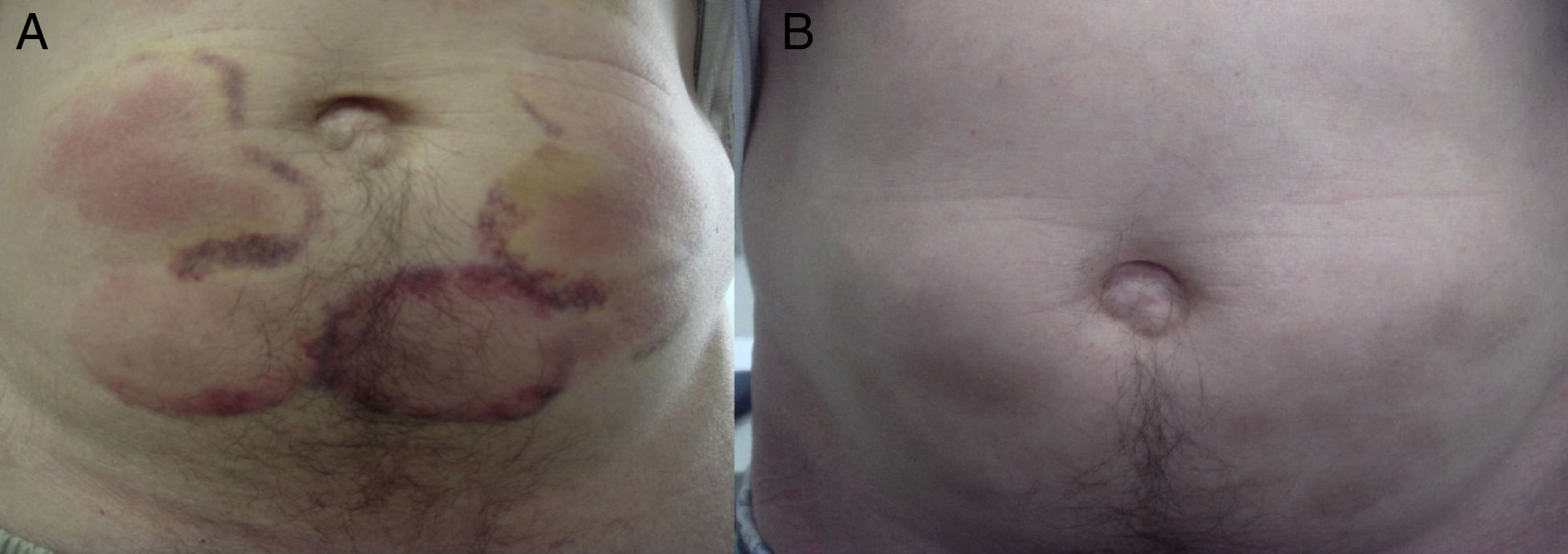
Paciente varón de 58 años con antecedentes de obesidad abdominal, enfermedad pulmonar obstructiva crónica (EPOC) y hepatopatía crónica enólica. Presentó una caída por un accidente de moto con fractura abierta transidesmal de peroné izquierdo, que requirió tratamiento quirúrgico. En los 10 días previos a la intervención se le administra dalteparina sódica, 5.000 unidades por vía subcutánea sin observar reacciones adversas. Durante el post-operatorio, se inicia tratamiento con enoxaparina subcutánea para prevenir la trombosis venosa profunda (TVP). El cambio de HBPM se realiza según el protocolo interno del hospital. Pasados 4 días, el paciente acude a la consulta del médico de atención primaria por la aparición de lesiones cutáneas en abdomen coincidiendo con la administración de enoxaparina. Se trata de placas eritematovioláceas no pruriginosas, redondeadas, bien delimitadas y centradas en cada punto de inoculación del fármaco (fig. 1A). Destaca la ausencia de lesión alguna en el punto de administración más reciente. No se acompaña de otra sintomatología.
Ante la sospecha de una reacción adversa por HR a enoxaparina se realiza el diagnóstico diferencial entre otros con necrosis cutánea, hematoma, infección local o dermatitis de contacto, retiramos el fármaco sustituyéndolo por tinzaparina subcutánea sin objetivarse nuevas lesiones, con buena progresión de las lesiones presentadas y con desaparición de las mismas en las siguientes 12 semanas (fig. 1B). La elección de tinzaparina ha sido realizada según la disponibilidad del fármaco en nuestro ámbito en el momento actual dentro del espectro de medicamentos indicados para prevención de TVP.
El uso de las HBPM es significativamente amplio, tanto a nivel hospitalario como ambulatorio, y fundamentalmente se emplea para prevenir y tratar enfermedades tromboembólicas1. Las HBPM tienen una buena actividad antitrombótica y una actividad anticoagulante más reducida en comparación con las heparinas no fraccionadas, disminuyendo así el riesgo hemorrágico. Aun así, el sangrado es el principal efecto secundario. Otros efectos adversos son osteoporosis, trombocitopenia, alteraciones de las enzimas hepáticas, hipoaldosteronismo con hipopotasemia, priapismo, alopecia y reacciones cutáneas2.
Las reacciones cutáneas tardías en forma de placas eccematosas en el lugar de inyección de HBPM aparecen después de varios días (3-13 días), son más frecuentes en mujeres, obesidad, diabetes y tratamientos prolongados y se cree que su frecuencia está infraestimada por falta de notificación de casos3,4. Son más frecuentes con el uso de heparina no fraccionada que con las HBPM y pueden desencadenarse tras una dosis única de heparina. El diagnóstico diferencial de las reacciones de HR a heparina incluye hematoma, infección local, dermatitis de contacto a antisépticos y conservantes y necrosis cutánea2,5. En un paciente con este tipo de lesiones se deberían realizar estudios analíticos para valorar si existe un descenso de plaquetas o una alteración de la coagulación, presentes en la necrosis cutánea que tiene una elevada mortalidad2.
Se recomienda suspender la heparina implicada ante una sospecha clínica2. Si las lesiones son localizadas y es preciso continuar el tratamiento anticoagulante la heparina podría ser sustituida por otra HBPM. Si las lesiones son diseminadas nunca hay que sustituirla por otra HBPM o heparina no fraccionada. A la hora de elegir el fármaco de sustitución hay que tener en cuenta que también se han descrito casos de hipersensibilidad tipo IV en hirudinas recombinantes2,6. En todos casos las lesiones remiten a las semanas de la suspensión de tratamiento2.
Una alternativa eficaz en pacientes con HR a heparinas sería el fondaparinux, antitrombótico sintético inhibidor selectivo del factor Xa3,7. Aunque las reacciones cruzadas entre fondaparinux y heparinas son poco frecuentes, sería recomendable realizar pruebas cutáneas y de tolerancia a este fármaco antes de iniciar el tratamiento3,8.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.