Determinar los valores de punto de corte óptimos para la determinación de la presión arterial en consulta (PAC) como prueba de seguimiento en la consulta de Atención Primaria (AP).
Material y métodoA 153 hipertensos menores de 80años que cumplieran con criterios de inclusión y exclusión se les realizó una monitorización ambulatoria de su presión arterial durante 24h (MAPA), tras lo cual se obtuvieron dos medidas de PAC. Con los registros obtenidos de PAC, y tomándose la MAPA como referencia, se procedió a realizar la curva ROC para elegir el punto de corte óptimo. El acuerdo entre ambas mediciones fue determinado por el coeficiente de correlación intraclase y el método de Bland-Altman, tras lo cual se realizó un estudio de validación con el objetivo de diagnosticar el control o no del hipertenso.
ResultadosLos valores óptimos de corte fueron 137mmHg para la PA sistólica (sensibilidad: 89,3%; especificidad: 72,2%) y de 84mmHg para la diastólica (sensibilidad: 79,4%; especificidad: 72,3%). El acuerdo en el diagnóstico de control entre PAC y MAPA fue de 58,9% (kappa: 0,418).
ConclusiónEl valor de corte óptimo de la PA diastólica para el seguimiento es menor a las cifras establecidas en la actualidad.
This study seeks to determine the optimal cut-off values for the determination of the blood pressure in the clinic as a follow-up test in Primary Care practice.
DesignA total of 153 hypertensive patients under 80years of age who met inclusion and exclusion criteria for the study, were subjected to ambulatory monitoring of their blood pressure for 24hours (ABPM). After which two clinic-based measurements were obtained. With the results obtained from the clinic, and taking the ABMP as a reference, the ROC curve was calculated choose the optimal cut-off point. The agreement between both measurements was determined by the intraclass correlation coefficient and the Bland-Altman equation. A validation study was then carried out with the objective of diagnosing whether or not the hypertensive patient was in control.
ResultsThe optimal cut-off values were 137mmHg for systolic BP (sensitivity: 89.3%; specificity: 72.2%) and 84mmHg for diastolic blood pressure (sensitivity: 79.4%; specificity: 72.3%). The agreement in the diagnosis of control between clinic-based measurement and ABPM was 58.9% (Kappa: 0.418).
ConclusionThe optimal cut-off value of the diastolic BP for follow-up is lower than the values currently established.
Tras la prevención y la detección temprana, un buen control de la hipertensión arterial (HTA) en nuestros pacientes es un objetivo primordial en la consulta de Atención Primaria (AP). La HTA es un problema relevante y constituye el mayor factor de riesgo para enfermedades cardiovasculares en España, las cuales son la primera causa de muerte entre la población, suponiendo el 29% de todas las defunciones1. Esto precisa que la medición de la presión arterial (PA), tanto en consulta como de forma ambulatoria, sea lo más fiable posible.
La presión arterial en consulta (PAC) presenta varias desventajas con respecto a la monitorización ambulatoria de su presión arterial durante 24h (MAPA): a)con la PAC solo podremos obtener el valor de la PA en una breve fracción del patrón de PA durante las 24horas, y b)está influenciada por factores intrínsecos, como el ritmo circadiano, el momento del día en que es evaluada, la actividad del sistema simpático, el patrón de caída de presión nocturna, así como el efecto «bata blanca», que puede ser de cuantía significativa. También está influenciada por factores extrínsecos, como el dispositivo utilizado y la subjetividad del observador2. Y con respecto al riesgo cardiovascular (RCV), la correlación entre los niveles de PA sistólica (PAS) y diastólica (PAD) y el daño en órganos diana, el RCV y el pronóstico a largo plazo es mucho mayor para la MAPA que para la PAC3,4, la cual tampoco proporciona un valor pronóstico independiente del riesgo de mortalidad y morbilidad cardiovascular cuando se corrige por la medida de PA por MAPA3.
Sin embargo, pese a que en la actualidad se conoce, y se asume, que la MAPA es el método más apropiado para conocer la PA real del hipertenso, por diversos motivos (mayor accesibilidad, aceptación de parte del paciente, alto costo del método, necesidad de personal entrenado para colocación e interpretación, etc.) la PAC sigue siendo el caballo de batalla para la valoración del grueso de los hipertensos5, por lo que se ha buscado mejorar su precisión, planteándose estrategias como las de utilizar dispositivos automáticos6, con múltiples lecturas7, sin la presencia del personal sanitario en la sala de medición, etc., lo que disminuye el estrés y, por ende, el tan conocido «efecto bata blanca», mejorando el papel de la PAC con respecto a los métodos ambulatorios.
En la actualidad, el umbral diagnóstico para la PAC a nivel europeo son las cifras de 140mmHg para la PAS y de 90mmHg para la PAD. Se clasifica como descontrol las cifras a partir de estos niveles8. En cambio, la reciente guía estadounidense propone niveles más bajos para el diagnóstico (130/80mmHg), arguyendo el alto RCV que puede encontrarse en cifras intermedias9,10.
Tomando en consideración estos datos, ¿es posible aumentar la precisión diagnóstica de la PAC como prueba de seguimiento si utilizamos un punto de corte diferente al que se ha reconocido hasta ahora?
MétodosEstudio descriptivo transversal para validación de prueba diagnóstica.
PoblaciónPacientes hipertensos registrados en el programa informático del centro de salud urbano Vistalegre-La Flota en la región de Murcia, España, y como parte de la práctica clínica habitual.
Periodo de estudioDiciembre de 2011 a diciembre de 2012.
Criterios de inclusión y de exclusiónLos criterios de inclusión abarcaban el diagnóstico de HTA complicada y no complicada en pacientes de 18-80años de edad. Los criterios de exclusión que fueron considerados para los pacientes que se iban a incluir en el estudio son los tenidos como válidos en las diversas guías internacionales de HTA11,12: pacientes inmovilizados, sin un cuidador responsable, o aquellos con fibrilación auricular en el momento de la toma tensional.
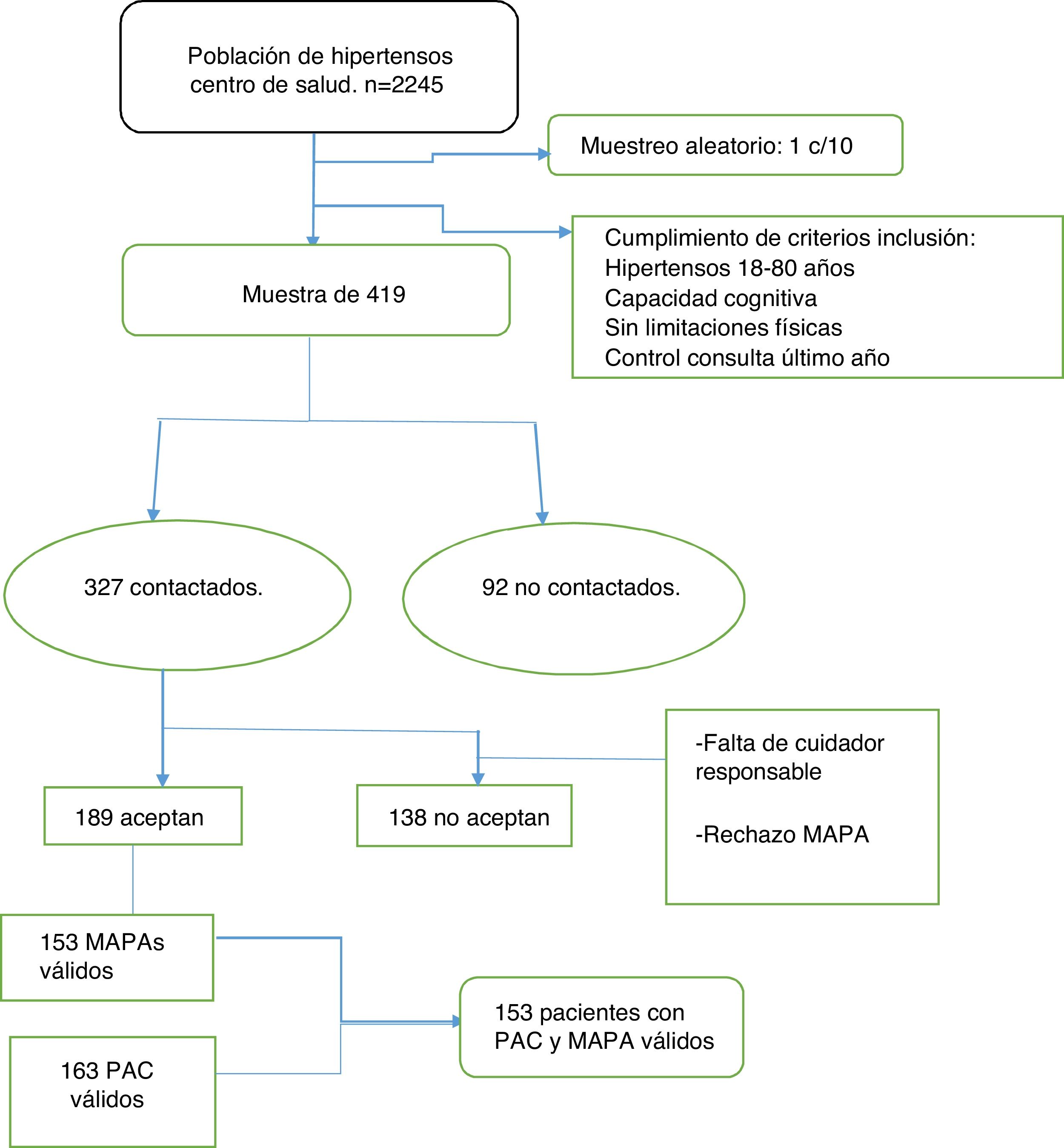
Mecanismo de selecciónA partir de los listados anónimos se depuran las duplicidades, los errores diagnósticos, los pacientes en archivo histórico, etc. La muestra se eligió de un total de 2.245 pacientes que componen la población de hipertensos del centro de salud. El cálculo del tamaño muestral se realizó para una estimación de proporciones con una precisión del 5% y con un nivel de confianza del 95% (n=142). Para esta cifra, el cálculo del porcentaje de pérdidas esperadas fue del 15%, por lo que obtuvimos un tamaño muestral de 153 hipertensos que cumplieron los criterios de inclusión y no los de exclusión.
Método muestreoAleatorio sistemático. El primer sujeto se eligió al azar y la fracción de muestreo empleada fue de 1/10 pacientes. El reclutamiento del paciente se realizó mediante contacto telefónico o a través de su médico. Ante negativas o no contacto, se elegía el siguiente.
Obtención de medicionesA cada paciente seleccionado que aceptó participar, tras dar su consentimiento, se le citó en consulta a primera hora (08:30) para realizar la MAPA. Se midió el perímetro del brazo del paciente y se le proporcionó el manguito adecuado a la circunferencia de este.
Se eligió el brazo no dominante como el brazo de medida. Si ambas medidas eran iguales, se situaba en el brazo izquierdo para diestros o en el derecho para zurdos3.
Se recomendaba al paciente que realizara sus actividades habituales, a excepción de que cuando el manguito le avisara del inicio inmediato de la medida, dejara el brazo en posición relajada11. Debía volver al día siguiente a la misma hora.
La programación del equipo fue la siguiente:
Frecuencia de las lecturas: 15min durante la actividad diurna y 30min durante el sueño.
Tipos de registro: medida de PAS, PAD y frecuencia cardíaca (FC) en 24h.
Rango de la medida: FC, 40-180latidos/min. Presión, 70-285mmHg para PAS; 40-200mmHg para PAD y 60-240mmHg para la media de los valores arteriales.
Calidad del registro válidoSe requería al menos un 70%: más de 14 mediciones válidas de PAS y PAD durante el día y más de 7 mediciones de PAS y PAD durante la noche.
Al día siguiente se retiraba la MAPA y se tomaban las medidas para la PAC. Las mediciones fueron tomadas según las indicaciones de la guía para el manejo de la HTA de la Sociedad Europea de Hipertensión (ESH): al paciente se le medía la PA en ambos brazos, utilizando el brazo con las cifras más elevadas como referencia8. Se realizaban dos tomas con 1-2min de diferencia entre sí. Se utilizó la media de las dos cifras obtenidas, con lo cual se clasificó a los pacientes como controlados si se obtenían cifras menores de 140mmHg para la PAS y menores de 90mmHg para la PAD, y como descontrolados si obtenían cifras por encima de estas.
SeguimientoTras la obtención de las cifras de PAC se comentaban las incidencias que pudiera haber presentado y se le recomendaba citarse con su médico para comentar resultados.
Análisis estadísticoEl estudio descriptivo se realizó con las variables demográficas: edad, sexo. Como variables clínicas se recogieron comorbilidades asociadas (dislipemia, diabetes mellitus, enfermedad renal crónica, fibrilación auricular y accidente cerebrovascular). Las variables categóricas se presentan mediante frecuencia absoluta (%) y las cuantitativas como media y desviación estándar. Se consideraron estadísticamente significativos los valores de p<0,05. Se calcularon los intervalos de confianza del 95% (IC95%). La fuente de recogida de datos han sido los registros de toma tensional por PAC y MAPA, así como la historia clínica informatizada de los pacientes en el programa OMI-AP.
Análisis de validación de pruebasLos programas estadísticos utilizados fueron el SPSS Stadistical Analysis System (versión 25); Excel 2013, y Epidat version 4.1 para el análisis de los datos. Las comparaciones de los datos recogidos para la PAC como prueba de seguimiento se realizaron con las cifras obtenidas por la MAPA como patrón de referencia. La MAPA está considerada hoy por hoy como el patrón oro de las pruebas diagnósticas indirectas de HTA13, considerando el punto de corte la cifra de 130/80mmHg para el periodo de 24h. Al ser pruebas con variables continuas, realizamos un análisis con curvas ROC14 y el área bajo la curva para determinar qué punto de corte de la PAC tenía mayor poder discriminativo para el seguimiento del hipertenso; para esta valoración se identificó el punto que tuviera la máxima sensibilidad y especificidad en conjunto15,16.
Los dispositivos empleados en este estudio fueron dos aparatos para MAPA Microlife Watch BP 03 (Microlife, Widnau, Suiza)17 y diez tensiómetros automáticos de brazo para PAC (Microlife Match BP Home) validados según normas de la Sociedad Española de Hipertensión (SEH) y por la Sociedad Británica de Hipertensión (BHSOC) (consultado el 11 de enero del 2016 en www.seh-lelha.org y en www.bhsoc.org).
Aspectos éticosLa realización de este estudio fue aceptada por el Comité de ética clínica del Hospital José María Morales Meseguer con el código EST: 62/17. Se obtuvo el consentimiento de los pacientes previo informe verbal de los procedimientos a realizar.
ResultadosDe los 189 hipertensos captados, se obtuvieron 153 con PAC y MAPA válidos para participar, como se aprecia en la figura 1, donde se detalla el diagrama de flujo con el proceso de selección. En la tabla 1 se recogen las características sociodemográficas de la muestra, donde el 50,3% estuvo compuesta por mujeres. El rango de edades del estudio osciló entre los 23 y los 80años. La media de edad es de 61,54años (IC95%: 59,78-63,29). En esta tabla también se muestran las características clínicas de la muestra. La dislipemia fue la comorbilidad asociada más frecuente (41,8%).
Características sociodemográficas y clínicas de la muestra
| n | % (IC 95%) | χ2 | |
|---|---|---|---|
| Género | |||
| Hombre | 76 | 49,7 | |
| Mujer | 77 | 50,3 | |
| Grupo de edad | |||
| 23-57,5 años | 50 | 32,7 | |
| 57,51-67,5 años | 52 | 34,0 | |
| >67,5 años | 51 | 33,3 | |
| Nivel socioeconómico (TSI) | |||
| Pensionistas y sin recursos | 103 | 67,3 | |
| Activos | 50 | 32,7 | |
| Comorbilidades | |||
| Dislipemia | 64 | 41,8 (34,0-49,6) | n.s. |
| Hombre | 42,1 (31,0-53,2) | ||
| Mujer | 41,8 (30,7-52,8) | ||
| Diabetes | 41 | 28,8 (21,4-36,0) | n.s. |
| Hombre | 30,3 (20,0-40,6) | ||
| Mujer | 23,4 (13,9-32,9) | ||
| Enfermedad renal crónica | 13 | 8,5 (4,1-12,6) | 0,03 |
| Hombre | 13,2 (5,6-20,8) | ||
| Mujer | 5,2 (0,3-10,1) | ||
| Fibrilación auricular | 7 | 4,6 (1,3-7,9) | 0,05 |
| Hombre | 7,9 (1,8-14,0) | ||
| Mujer | 3,0 (0,4-8,2) | ||
| Ictus | 6 | 3,9 (0,9-6,1) | n.s |
| Hombre | 2,6 (1,0-6,2) | ||
| Mujer | 1,3 (1,2-3,8) | ||
IC 95%: intervalo de confianza del 95%; χ2: ji cuadrado; n: frecuencia absoluta; n.s.: no significativo; p: nivel significación; %: frecuencia relativa.
Tras la aplicación de la curva ROC (fig. 2) obtuvimos que las cifras de 137,3mmHg para la PAS y de 83,8mmHg para la PAD presentaban la mayor sensibilidad y especificidad como puntos de corte. Tras obtener esos valores, procedimos a validarlos.
Validación de los nuevos puntos de corteLos resultados se muestran en las tablas 2-4. Con estos valores hemos realizado el cálculo de la capacidad predictiva de la PAC, destacando una sensibilidad del 86,3% de la PAC como prueba de seguimiento cuando se compara con el MAPA diurno (tabla 2), cifra ligeramente superior a cuando es comparada con el patrón oro (tabla 3).
Sensibilidad, especificidad y valores predictivos del control de la HTA mediante PAC. Punto de corte: 137/84mmHg. Comparación con MAPA diurna (135/85mmHg)
| Intervalo de confianza: | 95% | ||
|---|---|---|---|
| Límite inferior | Límite superior | ||
| Sensibilidad | 86,3% | 73,1 | 93,9 |
| Especificidad | 53,9% | 43,8 | 63,7 |
| Valor predictivo positivo | 48,4 | 37,8 | 59,0 |
| Valor predictivo negativo | 88,7% | 77,5 | 95,0 |
| Cociente de probabilidad positivo | 1,9 | 1,5 | 2,4 |
| Cociente de probabilidad negativo | 0,3 | 0,1 | 0,5 |
Sensibilidad, especificidad y valores predictivos del control de la HTA mediante PAC. Punto de corte: 137/84mmHg. Comparación con MAPA nocturna (120/70mmHg)
| Intervalo de confianza: | 95% | ||
|---|---|---|---|
| Límite inferior | Límite superior | ||
| Sensibilidad | 79,1% | 68,7 | 86,8 |
| Especificidad | 65,7% | 53,0 | 76,6 |
| Valor predictivo positivo | 74,7% | 64,3 | 83,0 |
| Valor predictivo negativo | 71,0% | 57,9 | 81,5 |
| Cociente de probabilidad positivo | 2,3 | 1,6 | 3,3 |
| Cociente de probabilidad negativo | 0,3 | 0,2 | 0,5 |
Sensibilidad, especificidad y valores predictivos del control de la HTA mediante PAC. Punto de corte: 137/84mmHg. Patrón oro: MAPA de 24 h (130/80 mmHg)
| Intervalo de confianza: | 95% | ||
|---|---|---|---|
| Límite inferior | Límite superior | ||
| Sensibilidad | 85,7% | 74,1 | 92,9 |
| Especificidad | 58,9% | 48,0 | 69,0 |
| Valor predictivo positivo | 59,3% | 48,5 | 69,4 |
| Valor predictivo negativo | 85,5% | 73,7 | 92,8 |
| Cociente de probabilidad positivo | 2,1 | 1,6 | 2,7 |
| Cociente de probabilidad negativo | 0,2 | 0,1 | 0,5 |
La concordancia entre los nuevos valores de PAC y la MAPA fue del 34,6% para el control, mientras que para el descontrol en la HTA fue del 35,3% (índice Kappa=0,42), con un coeficiente de correlación intraclase (CCI) para la PAD de 0,34 (tabla 5). Con respecto al método gráfico de Bland-Altman, las determinaciones de la PAD presentaron una mayor tendencia a mantener sus valores dentro de los límites de concordancia (fig. 3). Se puede observar la tendencia de las medidas con PAC a presentar valores más elevados que el método de referencia.
Control de la presión arterial según determinación de la presión arterial en consulta y según la monitorización ambulatoria de la presión arterial diurna, nocturna y en 24 h
| Control | Descontrol | Total | Índice kappa | |
|---|---|---|---|---|
| PAC (PAS/PAD) | ||||
| Control <137/<84 mmHg | Normotensión sostenida 55 (35,9%) | Hipertensión ambulatoria 7 (4,6%) | 62 (40,5%) | |
| Descontrol>137/>84 mmHg | Hipertensión clínica aislada 47 (30,7%) | Hipertensión sostenida 44 (28,8%) | 91 (59,5%) | |
| MAPA diurno (PAS/PAD) Control <135/85mmHg [PA (CCI: 0,388; p<0,001); PAD (CCI: 0,423; p<0,000] | 153 (100%) | 0,336 | ||
| PAC (PAS/PAD) | ||||
| Control <137/<84 mmHg | Normotensión sostenida 44 (28,8%) | Hipertensión ambulatoria 18 (11,8%) | 62 (40,5%) | |
| Descontrol >137/>84 mmHg | Hipertensión clínica aislada 23 (22,4%) | Hipertensión sostenida 68 (44,4%) | 91 (59,5%) | |
| MAPA nocturno (PAS/PAD). Control <120/70mmHg [PAS (CCI: 0,104; p<0,099; PAD (CCI: 0,034; p<0,337] | 153 (100%) | 0,451 | ||
| PAC (PAS/PAD) | ||||
| Control <137/<84 mmHg | Normotensión sostenida 53 (34,6%) | Hipertensión ambulatoria 9 (5,9%) | 62 (40,5%) | |
| Descontrol >137/>84 mmHg | Hipertensión clínica aislada 37 (24,2%) | Hipertensión sostenida 54 (35,3%) | 91 (59,5%) | |
| MAPA 24 h (PAS/PAD). Control <130/80mmHg [PAS (CCI: 0,306; p<0,001; PAD (CCI: 0,339; p<0,000] | 153 (100%) | 0,418 | ||
CCI: coeficiente de correlación intraclase; mmHg: milímetros de mercurio; PAC: determinación de la presión arterial en consulta; PAS: presión arterial sistólica.
A)Concordancia entre las presiones sistólica (PAS) y diastólica (PAD) de la PAC y la de la MAPA diurna.
B) Concordancia entre las presiones sistólica (PAS) y diastólica (PAD) de la PAC y la de la MAPA nocturna.
C) Concordancia entre las presiones sistólica (PAS) y diastólica (PAD) de la PAC y la de la MAPA de 24h.
Entre las limitaciones tenemos que se ha realizado en un único centro de salud y con una población procedente de una única área geográfica, lo que limita la extrapolación de los datos al conjunto del territorio nacional.
Comparación con la literatura actualLa proporción de mujeres incluidas en la muestra fue del 50,3%, coincidiendo con otros estudios sobre pacientes hipertensos a gran escala18-20, cuyas muestras presentaron cifras similares.
El rango de edades del estudio está comprendido entre 23-80años, con una media de edad de 61,54años. Otros estudios obtuvieron una media ligeramente más elevada, que osciló entre 64,4 y 66,3años18. En cuanto a la actividad económico-laboral, los que desempeñaban una actividad laboral presentaban una menor prevalencia de HTA, coincidente con otros estudios en que la prevalencia del mal control en el seguimiento de la HTA estaba asociada a un menor nivel de ingresos21. Con respecto a los factores de RCV, la hipercolesterolemia fue el factor más frecuentemente asociado a los hipertensos de la muestra, coincidiendo con otros estudios a nivel nacional22.
El acuerdo entre los nuevos valores de PAC y los diferentes periodos de MAPA fue débil, con un índice kappa que osciló entre 0,34 y 0,45; sin embargo, resultó más elevado con respecto a un estudio similar con las cifras actualmente aceptadas2. En cuanto a la capacidad clasificatoria, la PAC mostró un acuerdo con la MAPA de 24h del 35,3% respecto a la hipertensión sostenida; son valores ligeramente superiores a otro estudio de validación de la PAC con los valores actuales2, e inferiores con respecto a otro (51,0%) con una muestra a nivel nacional de 34.563 pacientes23. Los niveles de hipertensión clínica aislada e hipertensión enmascarada presentaron cifras parecidas a otros estudios poblacionales en AP20,23.
Tanto la sensibilidad como la especificidad de la PAC con los nuevos valores de corte propuestos resultaron parecidas a otro estudio de validación similar2.
Aplicabilidad práctica de los resultadosSi se utilizan las cifras propuestas como nuevos valores de corte para la PAC, se obtendría un mayor acuerdo de la PAC con el patrón oro y, por tanto, de su capacidad como prueba diagnóstica, como se ha demostrado tras el estudio de validación.
Directrices para futuras investigacionesActualmente hay varios estudios que proponen mejorar la PAC como herramienta de medición, eliminando la presencia del sanitario y los efectos que esta provoca en el paciente durante la toma tensional (efecto bata blanca). Sería interesante valorar si hay un impacto en la mejora de la eficiencia del nuevo método si se modifican los actuales valores de corte.
ConclusionesLa cifra de 137/84mmHg ha sido el punto de la curva ROC aplicado a la PAC que presentó una mayor sensibilidad y especificidad en conjunto como punto de corte en el seguimiento del hipertenso. Sin embargo, no presenta suficiente sensibilidad o especificidad para ser utilizada como método de seguimiento único. Los valores limítrofes deberán ser confirmados con MAPA.
FinanciaciónEste trabajo de investigación ha sido parcialmente financiado con una beca para investigación concedida por la entidad bancaria Cajamurcia con el número de expediente: FFIS/CM10/031.
Conflicto de interesesLos autores declaran no tener ningún “conflicto de intereses”.