La pobreza impacta negativamente en la salud, educación y entorno familiar. La sectorización a través de sus componentes permite identificar los grupos de riesgo y daño en las familias. El objetivo del presente trabajo es determinar el estado de pobreza y su influencia en el riesgo y daño familiar del distrito de Villa María del Triunfo, Lima, Perú.
Materiales y métodosEstudio ecológico que usó la base de datos de un establecimiento de salud del distrito de Villa María del Triunfo, en el que se evalúa el riesgo familiar y el nivel socioeconómico de 450 familias en 7 sectores entre los años 2015 y junio del 2017.
ResultadosMás de la mitad de las familias son pobres (77,9%). Los daños más prevalentes fueron malnutrición y salud mental. Los factores de riesgo familiar más frecuentes fueron violencia familiar, ausencia de lactancia materna y gestante adolescente o añosa. Se encontró que la pobreza está asociada a riesgo familiar (OR: 1,84; IC 95%: 1,07-3,23) y a riesgo de daño (OR: 2,29; IC 95%: 1,32-3,92).
ConclusiónEl nivel de pobreza es alto y se encontró asociada a un mayor riesgo y daño familiar, especialmente para condiciones como malnutrición y problemas de salud mental. Se deben realizar intervenciones en las familias, sobre todo en las pobres, y aplicar medidas que modifiquen sus determinantes sociales de mala salud.
Poverty generates negative effects on health, education, and family environment. Sectoral analysis through its components enables to identify the risk groups and damage in the families. The objective of this work is to determine the state of poverty and its influence on the risk and family damage in the district of Villa Maria del Triunfo (VMT), Lima, Peru.
Materials and methodsEcological study that used the database of the health facility of the VMT district, in which the family risk and the socioeconomic level of 450 families in 7 sectors are evaluated between the years 2015 to June 2017.
ResultsMore than three-quarters of the families are poor (77.9%). The most prevalent damages were malnutrition and mental health. The most frequent family risk factors were family violence, with the absence of breastfeeding in infants, adolescent pregnancy, and old age. It was found that poverty was associated with family risk (P=.019, OR: 1.84, 95% CI: 1.07-3.23), and damage risk (P<.001, OR: 2.29; 95% CI: 1.32-3.92).
ConclusionThe level of poverty is high. This condition was associated with increased risk and family damage, especially for malnutrition and mental health problems. Interventions should be carried out in families, especially among the poor, and decisive measures should be made on the social factors determining ill-health.
El modelo de atención integral de salud basado en familia y comunidad asume los principios, valores y componentes de la atención primaria de salud1. Su cumplimiento e implementación permitiría que el sistema de salud responda a las necesidades sanitarias de la población de una manera articulada y coordinada, generando calidad en los servicios, promoviendo la equidad y la sostenibilidad de las actividades de salud, la auténtica participación ciudadana, el desarrollo de los recursos humanos y la intersectorialidad2.
Para lograr ello la sectorización es una estrategia efectiva que promueve el modelo de atención integral de salud basado en familia y comunidad. Este tiene como objetivo la identificación y vigilancia de las familias y/o comunidades en riesgo sanitario, a través de la reorganización estructural de toda la jurisdicción sanitaria asignada a los establecimientos de salud del primer nivel de atención, con el propósito de adecuar los recursos humanos según el número de la población para llegar a cubrir sus necesidades de salud3.
Por lo tanto, se tiene la finalidad de mejorar la efectividad de los servicios de salud en el primer nivel de atención, con enfoque en la salud y nutrición materna, neonatal e infantil en la comunidad3. Para cumplir con ello la sectorización aborda los determinantes sociales de la salud. Entre ellos, las condiciones sanitarias y socioeconómicas han demostrado ser un factor determinante en la problemática de la salud integral, pues aumenta el riesgo familiar e influye en el desarrollo de enfermedades como la malnutrición, el cáncer, las enfermedades crónicas, la salud mental, la violencia familiar y los embarazos en adolescentes4–6.
Es por ello que el objetivo del presente estudio es determinar el estado de pobreza y su influencia en el riesgo y daño familiar del distrito de Villa María del Triunfo (VMT), Lima, Perú.
Materiales y métodoDiseño y población de estudioSe realizó un estudio ecológico analizando la base de datos que contenía las fichas de riesgo familiar y evaluación socioeconómica de las familias pertenecientes al distrito de VMT, Lima-Perú, entre los años 2015 a junio del 2017.
La base de datos fue completada por estudiantes de medicina del 6.° año de la Universidad Privada San Juan Bautista, utilizando la Ficha de Evaluación Socioeconómica Familiar (FESE) del Ministerio de Salud peruano. Ellos fueron previamente capacitados por el personal de salud de la universidad y del establecimiento de salud. Los estudiantes capacitados, durante los años 2015 a 2017, entrevistaron a la persona a cargo de la familia a través de la ficha de riesgo familiar y evaluación socioeconómica mediante el proceso de «sectorización» en busca de las variables de interés, y posteriormente se aplicaron medidas de atención primaria de acuerdo a las necesidades de salud identificadas en la familia (fig. 1). Este proceso de entrevista fue supervisado por el personal de salud de la universidad o del establecimiento de salud, en la cual se entrevistaba a la persona a cargo de la familia al momento de la entrevista. La mayoría de las veces se entrevistaba a la madre, pues esta era la encargada de supervisar la salud en el hogar.
Variables y procedimientoSe accedió a la base de datos a través del departamento de estadística del establecimiento de salud, y solicitándola a través del sitio web correspondiente al establecimiento de salud7. Luego se identificaron las fichas con las variables de interés: año de evaluación, sector, nivel socioeconómico (no pobre: capacidad de la familiar para cubrir una canasta básica de subsistencia y una canasta alimentaria; pobre: incapacidad de la familia para cubrir con el gasto familiar de una canasta básica de subsistencia; y pobre extremo: incapacidad de la familia para cubrir con el gasto familiar de una canasta básica alimentaria), factores de riesgo (ausencia de lactancia materna, violencia familiar, vacunas incompletas en niños menores de 5 años, gestantes sin control pre-natal, gestante adolescente o añosa, almacenamiento de agua sin tapa y manipulación inadecuada de alimentos); daño (TBC, ITS/VIH, malnutrición y salud mental) y la calificación de riesgo familiar (bajo 0-10, mediano 11-20 y alto riesgo 21-44).
La base de datos incluyó 7 diferentes sectores del distrito, los cuales fueron elegidos por conveniencia del personal del establecimiento de salud. Esta base representa una población total de 450 familias, divididas en los sectores: A-B (50 familias) en el año 2015, C-D (150 familias) en el año 2016 y E-F-G (250 familias) en junio del 2017 (fig. 2). Posteriormente se revisaron las fichas de cada familia y sus características fueron registradas en una hoja de cálculo de Microsoft Excel 2015. Se incluyó en el análisis a la totalidad de familias registradas en la base de datos.
Análisis estadísticoLos datos fueron exportados al software estadístico Stata versión 14. Para el análisis descriptivo de los resultados se presentaron las frecuencias y porcentajes de las variables cualitativas. Para el análisis bivariado se utilizó la prueba Chi cuadrado para evaluar si las variables de estudio se encontraban asociadas. Finalmente, para calcular la medida de riesgo se utilizó odds ratio (OR). Se trabajó con un nivel de significación del 5% y con un intervalo de confianza del 95%.
Aspectos éticosAl tratarse de un análisis de una base secundaria, los autores declaran que han seguido los protocolos de su centro de trabajo para la realización de este estudio en relación a la confidencialidad de los datos.
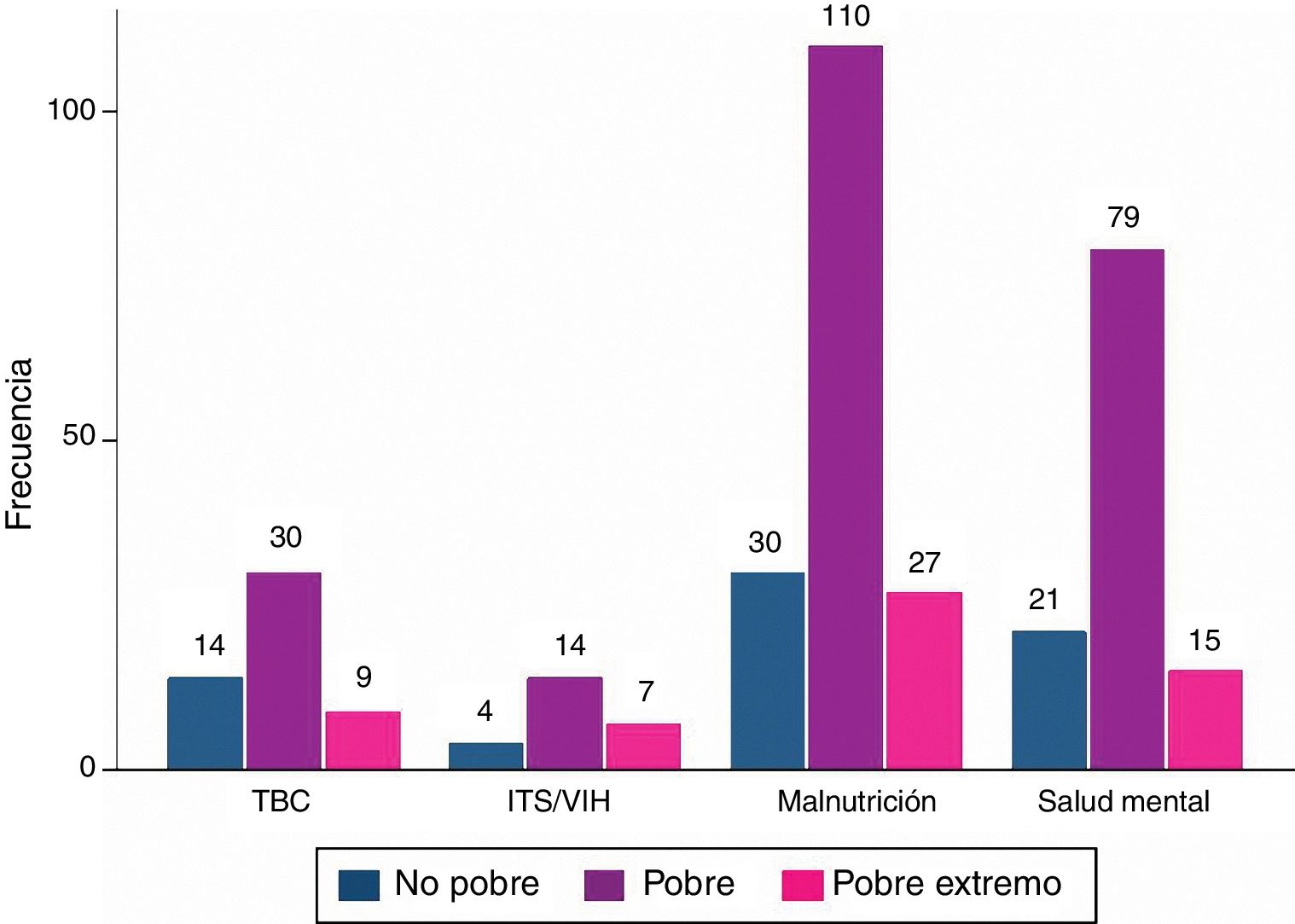
ResultadosSe evaluaron 450 familias incluidas en la base de datos, de las cuales el nivel socioeconómico de mayor frecuencia fue pobre (64,4%), seguido de no pobre (22%) y pobre extremo (13,5%). El riesgo predominante de las familias evaluadas fue bajo (66,4%), seguido de mediano riesgo (27,1%). Las familias que presentaron algún factor de riesgo fueron 186 (41,3%), siendo el de mayor frecuencia la violencia familiar (23,6%), seguido de gestante adolescente o añosa (20,4%). En cuanto a los daños que presentaban las familias los más frecuentes fueron malnutrición (46,3%) y salud mental (31,5%) (tabla 1).
Características socioeconómicas, riesgo familiar, factores de riesgo y daños en las familias evaluadas
| N (%) | N (%) | ||
|---|---|---|---|
| Economía | TBC | 53 (15,6) | |
| No pobre | 99 (22) | ITS/VIH | 25 (7,1) |
| Pobre | 290 (64,4) | Factores de riesgo familiar | |
| Pobre extremo | 61(13.5) | Violencia familiar | 44 (23,6) |
| Riesgo familiar | Almacén de agua sin tapa | 23 (12,3) | |
| Bajo | 299(66,4) | Manipulación de alimentos | 19 (10,2) |
| Mediano | 122(27,1) | Infante-gestante | |
| Alto | 29(6,4) | No lactancia materna | 24 (12,9) |
| Daño en la familia | No vacunación | 20 (10,7) | |
| Mal nutrición | 163(46,3) | Adolescente o añosa | 38 (20,4) |
| Salud mental | 111(31,5) | Sin control prenatal | 18 (9,6) |
TBC: tuberculosis; ITS: infecciones de transmisión sexual.
Las comparaciones de los daños por nivel socioeconómico evidencian que las familias pobres tienden a tener más enfermedades (fig. 3).
En el análisis bivariado evidenciamos que las familias pobres tienen un 84% más de probabilidad de presentar algún riesgo familiar (p=0,019; OR: 1,84; IC 95%: 1,07-3,23) y mayor riesgo de adquirir algún daño (p<0,001; OR: 2,29; IC 95%: 1,32-3,92) frente a las familias que no son pobres (tabla 2).
Análisis bivariado y de asociación de la pobreza y su influencia en el riesgo y daño familiar
| Pobre | OR | (IC 95%) | p | ||
|---|---|---|---|---|---|
| Sí (%) | No (%) | ||||
| Riesgo familiar | |||||
| Bajo | 225 (63,9) | 75(76,5) | 1,84 | (1,07-3,23) | 0,019 |
| Mediano y alto | 127 (36,1) | 23(23,5) | |||
| Daño en la familia | |||||
| Sí | 293 (83,3) | 67 (68,4) | 2,29 | (1,32-3,92) | 0,001 |
| No | 59 (16,7) | 31 (31,6) | |||
IC 95%: intervalo de confianza al 95%; OR: odds ratio.
Entre los años 2015 y 2017 se evaluaron 450 familias en el distrito de VMT. Más de la mitad de las familias son pobres en su mayoría de bajo riesgo familiar. Se observó que la malnutrición y los problemas de salud mental representaron el principal «daño en la familia». La violencia familiar y las gestantes adolescente o añosas son los principales factores de riesgo dentro de las familias. Se evidencia que la condición de pobreza incrementa el riesgo familiar y la probabilidad de daño familiar.
Pobreza y la saludEl elevado porcentaje de pobreza muestra una realidad similar a algunos países en vías de desarrollo8. En estos países se ha reconocido el impacto negativo que tiene sobre el estado de salud, la educación y el entorno familiar5,9–11, generando la brecha de inequidades por niveles socioeconómicos12,13.
Como en la mayoría de países de bajos y medianos ingresos la escasa intervención del Estado es un determinante que impide generar reformas sociales que modifiquen estructuralmente a la sociedad, superando el asistencialismo focalizado a ciertos grupos. También se han reconocido otros determinantes como la falta de trabajo, el bajo nivel educativo, la velocidad de crecimiento de las ciudades, el grado de descentralización en salud, entre otros que contribuyen a mantener la pobreza14. El análisis realizado por la Organización Panamericana de la Salud, en el año 2000 sobre la base de los datos de la Encuesta de hogares sobre medición de niveles de vida, muestra que los grupos poblacionales pobres buscan menos atención para resolver sus problemas de salud13. En el Perú se reportó la diferencia de estado de salud y acceso a servicios médicos entre los diferentes niveles socioeconómicos, principalmente en salud materna e infantil15.
Para enfrentar esto, en este tipo de zonas vulnerables con alto nivel de pobreza se deberían promover hábitos de vida saludable y mejorar el acceso a servicios de salud. Además, enfocar las acciones a cumplir con los objetivos de desarrollo sostenible, e involucrar al conjunto de la sociedad en el proceso de desarrollo sanitario16. Estas medidas impactarían sobre los determinantes de salud, además de velar para que las instituciones de salud se centren en las personas, la familia y la comunidad17,18.
Estrategia de sectorización y cooperación con el sector educaciónLa experiencia en el desarrollo de esta investigación para el sector salud, desarrollada con colaboración de los estudiantes de medicina, mostró que el proceso de sectorización se puede desarrollar de manera articulada con el sector educación. Incluso podría ser incorporada como parte de los ejes educativos durante la formación de pregrado, como lo es la universidad donde se planificó la recolección de datos para la sectorización que se ha utilizado para este reporte, a través de una de sus líneas de carrera: «salud pública-atención integral e integrada»19. En esta línea se involucra al estudiante de medicina a asistir en un establecimiento de salud del primer nivel de atención, donde es capacitado para aplicar instrumentos que permitan conocer el riesgo, daño y situación de pobreza de las familias pertenecientes a un mismo distrito distribuido por sectores, con el fin de justificar la priorización de la atención.
Luego de hallar un grado de riesgo mediano o alto en la familia, se debería ejecutar una intervención sanitaria en respuesta a esta situación. Sin embargo, el plan nacional de fortalecimiento del primer nivel de atención señala que solo el 14% de los establecimientos de salud visitados en un estudio adoptan las acciones para la estimación de riesgos, y el 16% para la reducción de riesgos, vulnerabilidades, prevención y preparación20. Con los resultados de este estudio se podrían planificar mejor las intervenciones, e incluso convocar la cooperación del sector educación.
La sectorización busca lograr cambios en los comportamientos de la salud de la población, tanto con participación de la comunidad organizada como a través de agentes comunitarios o mujeres líderes. No obstante, existe una débil organización de los establecimientos de salud para realizar el trabajo comunitario, pues solo el 13% de establecimientos de salud peruanos promueve la gestión comunal para realizar el trabajo comunitario20. Incorporar un enfoque de trabajo que promueva la participación comunitaria debería ser una meta institucional.
Una condición básica de la operatividad de la sectorización es que la información de la población se encuentre gráficamente disponible y actualizada, que sirva para la programación, ejecución, monitorización y evaluación del seguimiento y atención de gestantes y niños en el ámbito de cada sector. Sin embargo, existe una débil promoción de una cultura de toma de decisiones basada en información propia o evidencias, según un estudio multicéntrico solo el 17% de establecimientos de salud peruanos realiza anualmente el análisis de situación de salud20. Los resultados de este trabajo podrían contribuir a mejorar la toma de decisiones a nivel de las instituciones responsables del distrito y sectores donde se realizó.
Así, la actualización de la sectorización debería contribuir tanto para la planificación de acciones de la vigilancia en salud, como también para el adecuado destino de recursos entre los cuidados de salud dirigidos a las familias21.
LimitacionesAlgunas limitaciones del presente estudio son: 1) análisis de una base de datos que inicialmente no estaba diseñada para responder a la pregunta de investigación, pudiendo generar un riesgo de sesgo en la recolección de datos; 2) la población de estudio está solo compuesta por sectores de un distrito de la capital de Lima, por ello, no se puede extrapolar a otros distritos del Perú o a nivel nacional. Sin embargo, el distrito de VMT representa uno de los más populares de Lima, con un gran porcentaje de migrantes de las diferentes regiones del Perú, los cuales, en su mayoría, comparten varios problemas de salud con otras regiones del Perú; y 3) existen otros factores que podrían intervenir en la relación entre la pobreza y el daño y riesgo familiar que no pudieron ser controlados en esta investigación.
ConclusiónEl nivel de pobreza entre el periodo 2015-2017 es alta en un distrito de Lima. Existe un bajo riesgo familiar, sin embargo la intervención se debe realizar en todas las familias pobres, pues el nivel de pobreza se asoció a un número mayor de enfermedades, como la malnutrición y la salud mental. La violencia familiar y el embarazo en adolescentes siguen siendo los principales factores de riesgo en la familia.
Conflicto de interesesCMM fue un estudiante de la Universidad Privada San Juan Bautista, del cual, en su momento, formó parte de la recolección de datos de la base secundaria analizada en el presente estudio. Los demás autores declaran no tener conflicto de intereses.
A los alumnos del sexto año de medicina humana de la Universidad Privada San Juan Bautista y al Centro de Salud Daniel Alcides Carrión por las facilidades recibidas.