El derrame pericárdico (DP) es una entidad que se diagnostica con poca frecuencia en Urgencias. Presentamos este caso, en el que gracias a la adquisición de nuevas técnicas innovadoras por parte de los médicos especialistas en urgencias, la ecocardiografía, se consigue llegar al diagnóstico de DP y cuantificarlo como grave, sin compromiso hemodinámico, en el mismo Servicio de Urgencias.
Posteriormente, en planta, se establece el diagnóstico etiológico, al cumplir la paciente 4 criterios diagnósticos de lupus eritematoso sistémico (LES). El LES es una enfermedad autoinmune, inflamatoria, crónica y con afectación multisistémica, de causa desconocida, siendo la pericarditis la afectación cardiaca más frecuente, aunque es raro que se llegue a una situación de taponamiento cardiaco. El curso clínico de esta enfermedad es variable, dependiendo el pronóstico de la gravedad y del tipo de órganos implicados. El tratamiento se basa en el uso de antiinflamatorios no esteroideos (AINE), corticoides, antipalúdicos e inmunosupresores.
Pericardial effusion (PE) is a condition that is rarely diagnosed in the Emergency Department. We present this case in which thanks to the new technologies developed by the Emergency Department medical personnel, it was possible to reach the diagnosis of PE using the echocardiography and to determine its severity, without compromising the hemodynamics within the Emergency Department itself.
Once the patient had been transferred out of the Emergency Department, the etiological diagnosis was established as the patient had 4 Systemic Lupus Erythematosus criteria (SLE). SLE is an autoimmune, inflammatory, chronic illness with multisystemic effect, of unknown origin. Pericarditis is the most frequent heart condition (although it is unusual for a cardiac tamponade to develop). The clinical course for this illness varies, depending on the severity and type of organs involved. Treatment is based on the use of NSAIDs, corticoids, antimalarial and immunosuppressive medications.
Presentamos el caso de una mujer joven de 21 años, sin antecedentes personales ni familiares de interés, que acude al Servicio de Urgencias tras presentar un síncope, seguido a los 5-10 minutos de otro episodio presincopal. En la enfermedad actual la paciente cuenta que estando bien, en bipedestación y sin pródromos, sufre una pérdida de conciencia con caída al suelo y sudoración profusa, sin otra sintomatología acompañante, recuperándose completamente en un minuto. A los 5-10 minutos presenta otro episodio de sudoración profusa, con malestar general y caída al suelo, sin pérdida de conciencia. La paciente refiere que desde hace un mes se encuentra “acatarrada”, con tos escasa no productiva y febrícula intermitente. El último episodio febril lo sufrió hace 4 días y no ha presentado dolor torácico ni disnea.
Al realizar la exploración física encontramos a la paciente con buen estado general, consciente, orientada y colaboradora; bien hidratada y perfundida, afebril, eupneica sin aumento del trabajo respiratorio; con ingurgitación yugular bilateral a 30°. No presenta pulso paradójico. La tensión arterial (TA) es de 90/40, frecuencia cardiaca 100 spm; frecuencia respiratoria a 14 respiraciones por minuto (rpm); saturación de oxígeno (SatO2) a FiO2 0,21, 98%. En la auscultación cardiorrespiratoria se encuentra rítmica, a 100 spm, sin soplos ni roces ni extratonos y con buen murmullo vesicular. El abdomen está blando, depresible, no doloroso, sin masas ni megalias. Los miembros inferiores no presentan edemas ni signos de trombosis venosa profunda y mantienen los pulsos pedios conservados y simétricos.
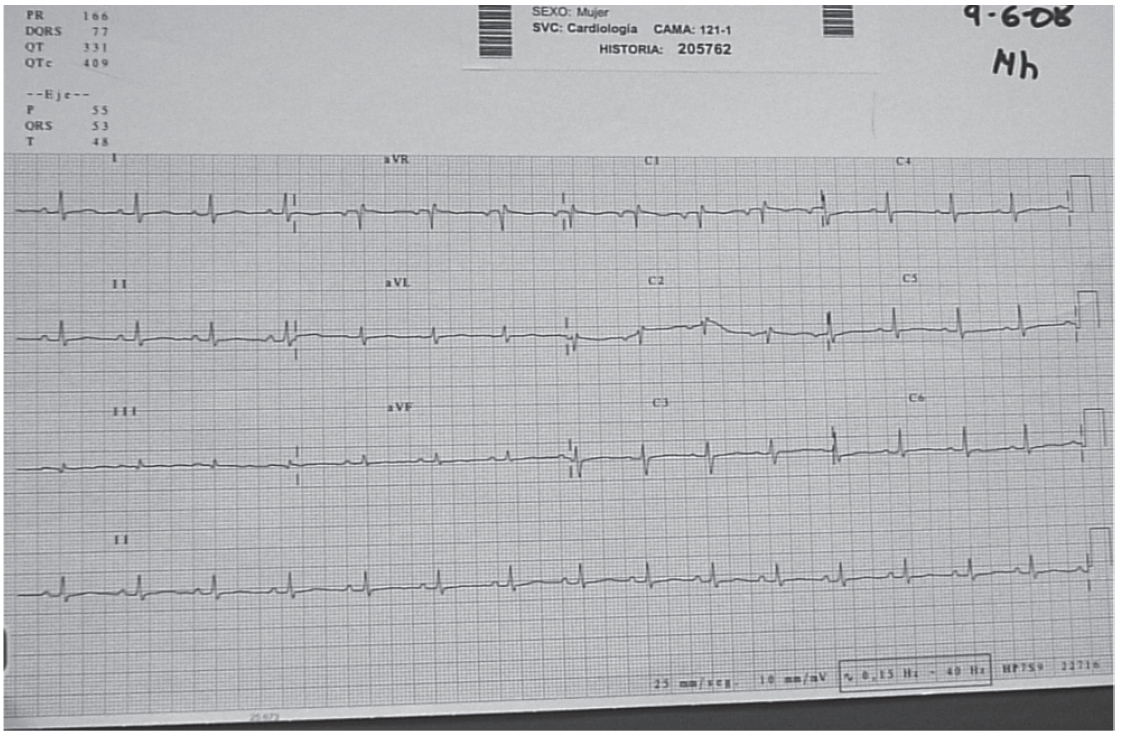
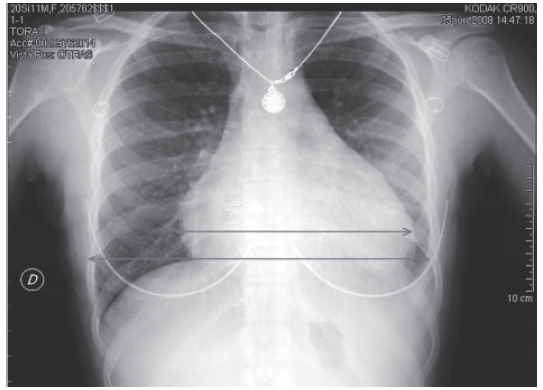
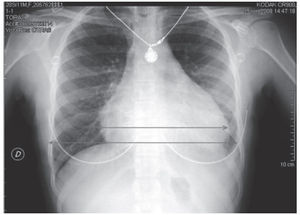
Como parte de las pruebas complementarias encontramos en el hemograma unos valores de hemoglobina de 10,1 g/dl, con un volumen corpuscular medio (VCM) de 81,6 fl y ligera linfopenia de 1.400/mcl, el resto de la analítica es normal. La bioquímica cardiaca, la coagulación, el sedimento de orina y la gasometría venosa son normales. El electrocardiograma (ECG) muestra un ritmo sinusal a 100 sístoles por minuto (spm), con BIRDHH y voltajes disminuidos (fig. 1). En la radiografía póstero-anterior y lateral de tórax observamos una cardiomegalia global (fig. 2).
Figura 1. Electrocardiograma de la paciente donde observamos voltajes QRS bajos en las derivaciones de miembros y en las precordiales6.
Figura 2. El índice cardiotorácico (ICT) se calcula midiendo (en la proyección PA) desde la punta más distal izquierda (ápex) hasta la parte más externa de la sombra cardiaca derecha (a) y se divide entre el diámetro torácico, distancia entre ambas costillas internas a nivel de la cúpula diafragmática derecha (b). Se considera un aumento de la silueta cardiaca si el índice cardiotorácico es superior a 0,50. Habitualmente se corresponde con cardiomegalia, pero la patología pericárdica y con menos frecuencia una masa mediastínica puede determinar un aumento del ICT.
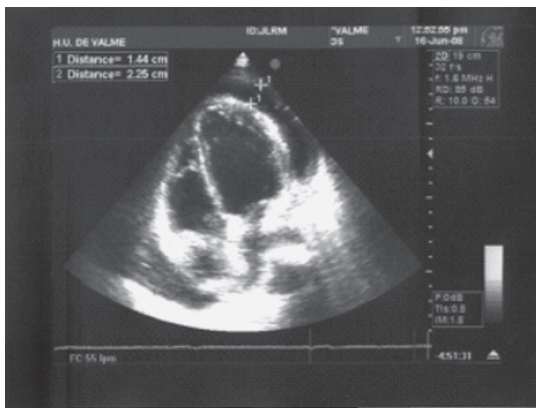
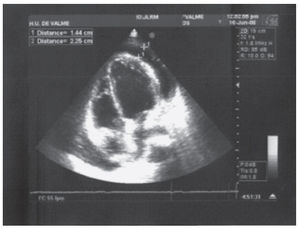
Ante la sospecha de un derrame pericárdico (DP) el médico de Urgencias realiza una ecocardiografía no reglada donde encontramos un DP grave1, que rodea todas las caras del corazón, con separación máxima de las hojas pericárdicas de 22 mm en porciones basales, sin signos de taponamiento cardiaco (fig. 3). Ya con el diagnóstico de presunción de pericarditis aguda idiopática, posiblemente vírica, con DP grave, y dada la estabilidad hemodinámica de la paciente, se decide su ingreso en Cardiología y se inicia un tratamiento con ácido acetilsalicílico (AAS), 1.000 mg cada 8 horas.
Figura 3. Ecocardiografía modo bidimensional, apical de 4 cámaras, donde observamos el derrame pericárdico. AD: aurícula derecha; AI: aurícula izquierda; DP: derrame pericárdico; VD: ventrículo derecho; VI: ventrículo izquierdo. Las flechas señalan el derrame pericárdico.
A su llegada a planta se solicita un hemograma, coagulación, bioquímica, hormonas tiroideas, orina, estudio de anemia, anticuerpos antinucleares (ANA), anticuerpos anticitoplasmáticos de los neutrófilos y monocitos (ANCA), proteína C reactiva (PCR)), frotis sanguíneo, β2-microglobulina, proteinograma, hemocultivo, urocultivo y ecocardiografía de control, que se realiza tres días después y muestra un DP disminuido respecto a la primera ecocardiografía realizada, con separación máxima de hojas en la cara lateral de 17,4 mm y sin signos de taponamiento. En la analítica se observa anemia normo-normo, con ferritina y folatos normales y vitamina B12 alta (1.156 pd/dl); linfopenia de 1.440/mcl; velocidad de sedimentación globular (VSG) de 86; PCR 81,5; ANCA sin alteraciones y ANA 1/320. El resto de la analítica no presentó hallazgos significativos.
Por tanto, ante la presencia de serositis (pericarditis), anemia de trastornos crónicos, linfopenia y ANA positivos se llega al diagnóstico probable de lupus eritematoso sistémico (LES), con DP como comienzo. Ante esto, se inicia un tratamiento con prednisona 1 mg/kg/día. Tres días después de iniciarse el tratamiento con corticoides se realiza una ecocardiografía, donde se observa una disminución importante del derrame que sigue rodeando toda la víscera, pero la separación máxima de las hojas es de 9,4 mm en la cara lateral, continuando sin signos de taponamiento y encontrándose la paciente asintomática.
DISCUSIÓNEl LES2 es una enfermedad inflamatoria, autoinmune, crónica y multisistémica de causa desconocida, con manifestaciones clínicas muy diversas. Otro rasgo característico de esta enfermedad son las alteraciones inmunológicas, especialmente en la producción de anticuerpos antinucleares. Es más frecuente en mujeres, principalmente entre los 20 y 30 años, y su curso clínico es variable, pudiendo presentar periodos de remisiones y episodios de recaídas agudas o crónicas. La afectación del pericardio es la implicación cardiaca más frecuente, pudiendo observarse en más de la mitad de los pacientes. La aparición de taponamiento cardiaco3 es rara, por lo que no suele ser necesaria la pericardiocentesis.
Hablamos de DP cuando existe una acumulación excesiva de líquido en el saco pericárdico, pudiendo contener en condiciones normales hasta 50 ml de líquido seroso4. Aunque la sospecha diagnóstica suele realizarse por el aumento del índice cardio-torácico en la radiografía de tórax (como en este caso) (fig. 2), es la ecocardiografía transtorácica la técnica de elección para el diagnóstico definitivo y la cuantificación del derrame5 (recomendación grado I de la American Heart Association y del American College of Cardiology) (fig. 3).
El signo electrocardiográfico más frecuente en el DP son complejos QRS de bajo voltaje. Se habla de voltajes bajos cuando la amplitud del QRS es inferior a 5 mm en las derivaciones de los miembros, pudiendo acompañarse o no de complejos menores de 10 mm en las precordiales6 (fig. 1).
Según el American College of Rheumatology7 (ACR) para decir que una persona tiene LES debe cumplir 4 o más de los 11 criterios, en serie o simultáneamente, durante cualquiera de los periodos de observación8,9 (teniendo una sensibilidad del 96% y una especificidad del 96%) (tabla 1).
Tabla 1. Criterios diagnósticos de lupus eritematoso sistémico según el American College of Rheumatology
El abordaje del tratamiento se basa en los síntomas, las necesidades específicas de cada paciente y el tipo de órgano afectado.
Entre los medicamentos utilizados tenemos: antiinflamatorios no esteroideos (AINE), corticoides, antipalúdicos (principalmente hidroxiocloroquina) e inmunosupresores (azatioprina, ciclofosfamida y metotrexate), estos últimos reservados a pacientes con una significativa afectación orgánica o a aquellos que no responden a los corticoides10.
Correspondencia: A. Oviedo.
C/ Carlos de Luna 6.
41700 Dos Hermanas. Sevilla.
Correo electrónico: albertoaog1972@hotmail.com
Recibido el 8-08-08; aceptado para su publicación el 24-03-09.