La enfermedad hemorroidal (EH) es un problema de salud pública en nuestras consultas y en la calidad de vida de los pacientes. Por ello es necesario analizar las actuaciones en el manejo de la EH de los profesionales sanitarios en España.
Material y métodosEstudio observacional, descriptivo y transversal con recogida de datos por medio de una encuesta de 28 preguntas a través de un formulario Google®. Se recibieron 240 encuestas. Las variables cuantitativas se representaron con medias y desviación estándar, y las cualitativas, con porcentajes.
ResultadosAnalizadas 240 encuestas. El 65% fueron mujeres con una edad media de 48±12años, el 93% de los profesionales tenían 21-30años de experiencia asistencial, siendo médicos de familia en más del 70%. El 59% consideraban que la EH es una enfermedad que se diagnostica de forma adecuada en atención primaria, con un impacto negativo en lo que se refería al seguimiento durante la pandemia COVID-19, ya que el 90% consideraban que no fue adecuado. El 42% de los participantes no conocían la clasificación Goligher, el 20% la conocían y la utilizaban en su práctica. El tratamiento más comúnmente prescrito ha consistido en la combinación de corticoides tópicos, laxantes formadores de bolo, flebotónicos o fármacos venoactivos, junto con la implementación de medidas no farmacológicas (12,1%), siendo la diosmina/hesperidina el venoactivo más prescrito (63%). El 39,6% afirmaban que la EH es infratratada. El 89% de los galenos reconocían no utilizar ningún algoritmo o protocolo para el diagnóstico, tratamiento y seguimiento de la EH en su práctica, así como afirmaban que no se les formaba en sus centros de trabajo. El 75% de los médicos opinaban que una de las principales limitaciones que dificultaban el seguimiento de la enfermedad era la falta de tiempo en la consulta.
ConclusionesAproximadamente 3 de cada 5 profesionales consideran que realizan un abordaje adecuado de la EH, y solo 1 de cada 5 encuestados reconoce que conoce y utiliza en su práctica clínica la clasificación de Goligher, afirmando 2 de cada 5 que se trata de una enfermedad infratratada en atención primaria. La prescripción en la EH es heterogénea, con múltiples combinaciones. La gran mayoría no utilizan ningún protocolo para el abordaje de la enfermedad. La encuesta pone de manifiesto las necesidades de formación de nuestros profesionales en el diagnóstico, tratamiento y seguimiento de la EH para que nuestros pacientes reciban una asistencia sanitaria con la mayor calidad posible.
Hemorrhoidal disease (HD) is a public health problem in our clinics and in the quality of life of patients, therefore it is necessary to analyze the actions in the management of HD by healthcare professionals in Spain.
Material and methodsObservational, descriptive and cross-sectional study with data collection through a 28-question survey using a Google® form. 240 surveys were received. Quantitative variables were represented with means and standard deviation and qualitative variables with percentages.
ResultsTwo hundred and forty surveys were analyzed. Sixty-five percent of respondents were women, with a mean age of 48±12years. Ninety-three percent of the professionals had 21-30years of clinical experience, with more than 70% being family physicians. Fifty-nine percent considered that HD is adequately diagnosed in primary care, but there was a negative impact on follow-up during the COVID-19 pandemic, as 90% considered it inadequate. Forty-two percent of participants were not familiar with the Goligher classification, while 20% knew it and used it in their practice. The most commonly prescribed combination was the use of topical corticosteroids, bulk-forming laxatives, phlebotonics or venoactive drugs, and non-pharmacological measures (12.1%), with diosmin/hesperidin being the most prescribed venoactive agent (63%). Thirty-nine point six percent stated that HD is undertreated. Eighty-nine percent of physicians acknowledged not using any algorithm or protocol for the diagnosis, treatment, and follow-up of HD in their practice, and 89% stated that they were not trained in their workplaces. Seventy-five percent of doctors believed that one of the main limitations hindering the follow-up of the disease was the lack of time during consultations.
ConclusionsApproximately 3 out of 5 professionals believe they adequately manage HD, and only 1 out of 5 respondents acknowledge knowing and using the Goligher classification in their clinical practice. Furthermore, 2 out of 5 assert that HD is undertreated in primary care. The prescription patterns for HD are heterogeneous, involving multiple combinations. The vast majority of professionals do not follow any established protocol for managing the disease. The survey highlights the need for training our professionals in the diagnosis, treatment, and follow-up of HD to ensure that our patients receive the highest possible quality of healthcare.
La enfermedad hemorroidal (EH) destaca como una de las afecciones anorrectales más comunes en la población general. Se estima que hasta el 5% de los individuos experimentan síntomas asociados con las hemorroides, con una mayor prevalencia a medida que avanza la edad. Aunque no se observan diferencias significativas entre los géneros, destaca un aumento en la incidencia entre las mujeres, debido a los embarazos y a los partos. De hecho, alrededor del 50% de la población occidental padece algún tipo de sintomatología hemorroidal en algún momento de su vida, y en España esta prevalencia alcanza el 13%. Estudios realizados en Francia han señalado que la mayoría de los pacientes con problemas anales inicialmente consultan a su médico de atención primaria (AP) por otros motivos, postergando el tratamiento específico para la EH. Esto sugiere que esta afección podría estar infradiagnosticada e infratratada1.
Se define la EH como aquella que constituye el conjunto de síntomas y signos atribuibles a la alteración del tejido hemorroidal o de sus tejidos de sostén, principalmente como dilatación o prolapso de las estructuras vasculares que almohadillan dicho canal anal2,3. En la actualidad desconocemos la etiopatogenia concreta de esta patología; sabemos que no es secundaria a un solo mecanismo causal, sino que se trata de un proceso en el que intervienen diferentes factores que incluyen desde cambios en el tejido hemorroidal en las paredes de los vasos, hasta el cambio de presiones a ese nivel, e incluso algún factor inmunitario. De esta forma, podemos mencionar algunos de los factores de riesgo que se han asociado a EH, como son: obesidad, embarazo, diarrea, estreñimiento, edad avanzada, enfermedad hepática e hipertensión portal, alimentación rica en grasas, periodos prolongados en sedestación o en posición de pie o abuso de laxantes4.
El diagnóstico de la EH es fundamentalmente clínico, mediante una anamnesis y exploración física adecuadas5-7, sin ser necesarias otras pruebas complementarias en la mayoría de los casos. Las hemorroides se clasifican, según el plexo hemorroidal afectado, en dos tipos: externas e internas7-10. Las hemorroides externas afectan al plexo hemorroidal inferior, se sitúan por debajo de la línea dentada y están recubiertas por epitelio escamoso. Suelen ser asintomáticas, aunque a veces pueden ocasionar sangrado, molestias o prurito8. Las hemorroides internas afectan al plexo hemorroidal superior, situándose por encima de la línea dentada, y están cubiertas por mucosa rectal. Sus síntomas principales son la rectorragia y el prolapso. No suele haber dolor, dado que tienen escasas fibras sensitivas y suelen presentarse como una rectorragia indolora, roja brillante, como un goteo o como hilillos sanguinolentos en las deposiciones.
La clasificación clásica de las hemorroides internas las divide en cuatro grados (I-IV). No obstante, en los últimos tiempos algunos autores10 consideran que sería necesaria una nueva clasificación dadas sus limitaciones, ya que la actual solo clasifica en grados las hemorroides internas, y además en la clasificación de Goligher no se tiene en cuenta el avance científico que en los últimos años se ha adquirido en muchas técnicas quirúrgicas, pero todavía no existe un claro consenso.
Recientemente, el estudio observacional, internacional de evaluación e investigación científica de la enfermedad venosa crónica (EVC) y hemorroidal (CHORUS)11, a través de una única encuesta que incluyó 5.617 pacientes con una edad promedio de 45años (53% hombres), concluyó que más de la mitad de los participantes con EH presentaban de forma concomitante EVC, resaltando su importancia, especialmente cuando están presentes factores de riesgo compartidos.
Por lo tanto, es preciso prevenir y actuar sobre los principales factores de riesgo y proporcionar el tratamiento correcto, ya sea con medidas no farmacológicas o farmacológicas, para conseguir un adecuado control de la enfermedad y mejorar la calidad de vida del paciente. Para alcanzar los objetivos recomendados por las guías de práctica clínica resulta imprescindible que los profesionales sanitarios posean los conocimientos adecuados para llevar a cabo el diagnóstico y el manejo correcto del paciente que sufre esta patología, mejorando la eficacia y la calidad de la atención en la reducción de costes y recursos, y disminuyendo también la variabilidad clínica entre profesionales4.
Es por ello que se diseñó una encuesta que tenía como objetivo evaluar el grado de conocimiento y las necesidades de formación sobre la EH en los médicos del territorio español.
ObjetivosObjetivo generalAnalizar las actuaciones en el manejo de la EH en la práctica clínica diaria de los profesionales sanitarios en España.
Objetivos específicosDescribir las características sociodemográficas de los médicos participantes.
Material y métodosDiseñoEstudio observacional, descriptivo y transversal con recogida de datos a través de una encuesta de opinión de 28 preguntas cumplimentadas electrónicamente a través de un formulario Google® que estuvo disponible desde el 10/10/2022 al 27/11/2023. Este documento ha sido valorado favorablemente por la Comisión Nacional de Validación de la Sociedad Española de Atención Primaria (SEMERGEN) con el aval n.° 051-2022.
Sujetos del estudioProfesionales médicos del territorio español implicados en el manejo de pacientes afectos de EH en diferentes centros de salud y hospitales.
MétodoSe ha elaborado una encuesta de opinión de 28 preguntas por un grupo de expertos del Grupo de trabajo de Vasculopatías y del Aparato Digestivo de SEMERGEN cumplimentada electrónicamente a través de un formulario Google®. A todos los participantes se les ha informado de las características del estudio, garantizando la confidencialidad de la información aportada, que ha sido utilizada únicamente para los fines indicados. Previamente a la difusión de la encuesta se realizó un pilotaje con el fin de poder detectar posibles problemas en la idoneidad del cuestionario. La encuesta se ha enviado por correo electrónico utilizando la base de datos de los socios facilitada por SEMERGEN, un total de 13.000 usuarios registrados, con acceso a la página web, previa autorización de difusión, y estos a su vez la redistribuyeron a través de distintos foros médicos. Su cumplimentación se ha realizado de forma voluntaria, anónima y autoadministrada. Se enviaron varios recordatorios hasta conseguir el número de encuestas previstas. Cada médico ha podido cumplimentar la encuesta una vez. Los datos personales no serán utilizados por SEMERGEN para la elaboración de perfiles comerciales. El tratamiento de la información personal se ha llevado a cabo de forma lícita, leal, transparente, adecuada, pertinente, limitada, exacta y actualizada.
Para un total de 13.000 usuarios registrados, a los que se les envió la encuesta, se calculó un tamaño muestral de 164 encuestas, ajustado a pérdidas de hasta un 30% (IC99%, margen 10%). La muestra analizada final ha sido de 240 encuestas.
Variables del estudioLa encuesta se estructura en forma de cuestionario con preguntas cerradas dicotómicas o de respuesta múltiple. Se incluyeron en una segunda parte variables sociodemográficas y profesionales de los encuestados. En el Anexo 2 se expone una copia de la encuesta con las variables incluidas que se utilizó en la invitación enviada.
Análisis estadísticoLos datos obtenidos se han tratado de forma agregada. Para el análisis estadístico se han utilizado estudios descriptivos y test de hipótesis. Las variables cuantitativas se representaron con medias y desviación estándar, y las cualitativas, con porcentajes. La base de datos y los análisis estadísticos se ejecutaron sobre el programa SPSS®, versión 29.0.2.0 (licencia IBM SPSS Statistics).
Confidencialidad de los datosLa encuesta se realizó de acuerdo con la legislación vigente en materia de protección de datos: Reglamento (UE) 2016/679 del Parlamento Europeo y del Consejo de 27 de abril del 2016 (RGPD) y de la Ley Orgánica 3/2018, de 5 de diciembre, de Protección de Datos Personales y Garantía de los Derechos Digitales (LOPD). Los datos se recopilaron de forma anónima.
Consideraciones éticasEl diseño del estudio se llevó a cabo de conformidad con el Código de Ética de la Asociación Médica Mundial (Declaración de Helsinki).
ResultadosSe analizaron 240 encuestas válidas. De los médicos que respondieron a la encuesta, 155 (65%) eran mujeres. La media de edad fue 48±12años, observándose una mayor participación en la franja de edad de entre 49 y 54años (27%), seguida de la comprendida entre 61 y 66años (17%), y la de menor entre 67 y 72años (2,5%).
Por comunidades autónomas, el mayor número de encuestas se recibieron de Baleares (29,6%), Cantabria (20,8%), Comunidad de Madrid (12,9%), Andalucía (7,5%) y Comunidad Valenciana (7,1%).
Respecto a la especialidad, un 78% eran médicos de familia y trabajaban en la sanidad pública, el 93% de los profesionales tenían 21-30años de experiencia asistencial. Un 12,9% del total eran médicos internos residentes. El tipo de centro mayoritario fue el urbano (más de 15.000 habitantes), con un 59,6%, seguido del semiurbano (entre 10.000-15.000 habitantes), con un 21,3%, y del rural (menos de 10.000 habitantes), con un 19,2%.
Dentro de los factores de riesgo que pueden estar asociados con la EH, la mayoría consideraron el estreñimiento (100%), el esfuerzo defecatorio prologado (96,7%), el embarazo (96,3%), el sobrepeso/obesidad (87,9%), seguido por factores ocupacionales (sedentarismo, bipedestación prolongada) (87,1%), dieta rica en grasas y pobre en fibras (78,3%), factores genéticos (58,3%), edad (55,4%) y diarrea (30,8%).
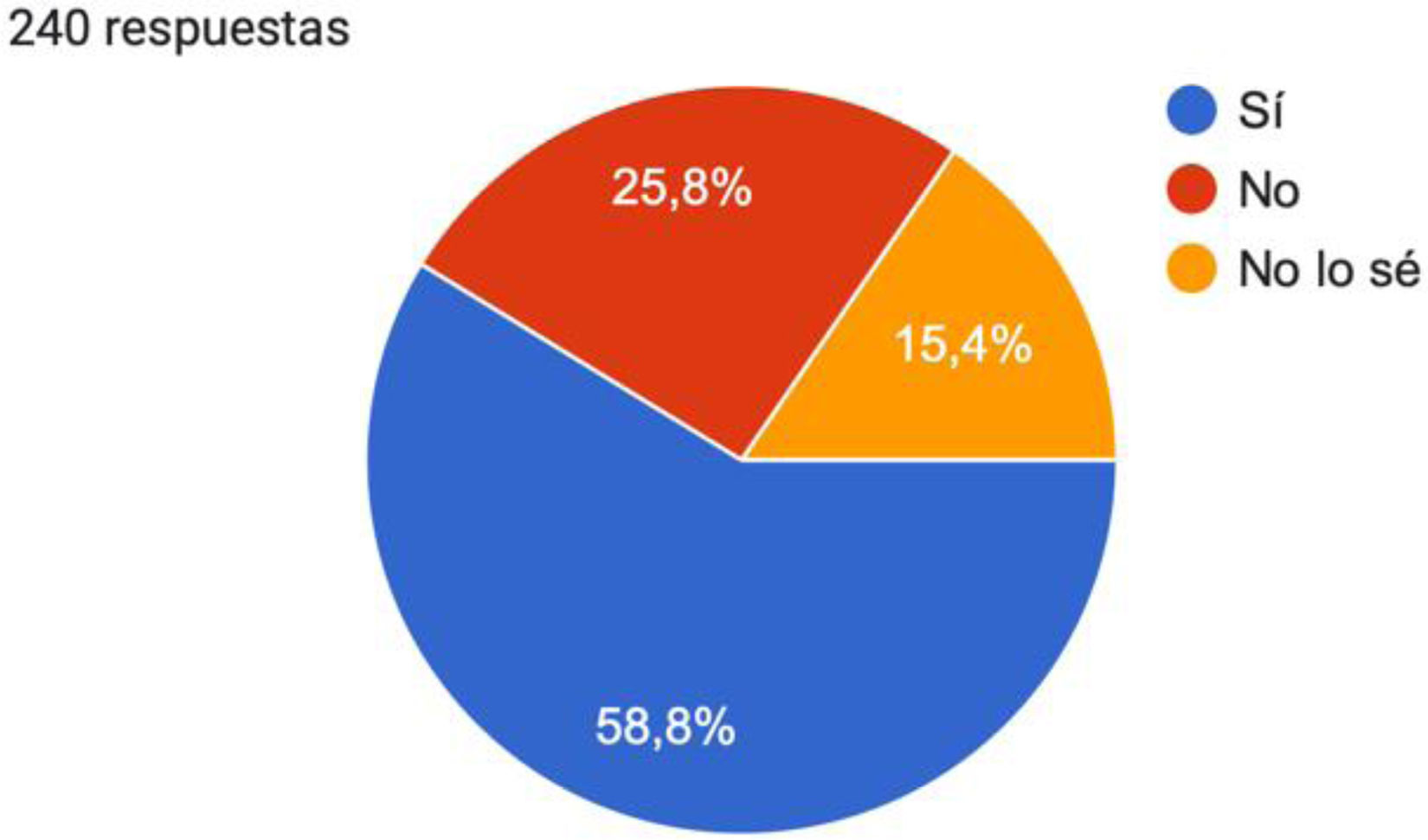
El 58,8% de los encuestados consideraron que la EH es una enfermedad que se diagnostica de forma adecuada en AP (fig. 1), así como el 39,6% afirmaron que es una enfermedad infratratada en este nivel asistencial, y el 23,3% no sabían si se trataba de forma adecuada (fig. 2).
En lo que respecta a la utilización de la clasificación de Goligher (grado I-IV) de la hemorroide interna en la práctica habitual, un 42,1% respondieron que no la conocía, y solo un 20% la conocían y la utilizaban (fig. 3).
Respecto al tratamiento de la EH, la combinación más empleada por los profesionales ha sido el uso de cremas con corticoide, laxantes formadores de bolo, flebotónicos o fármacos venoactivos y las medidas no farmacológicas (12,1%), seguida de la combinación cremas con corticoide, cremas con anestésicos y cicatrizantes (lidocaína, ácido hialurónico o con arginina/oil), laxantes formadores de bolo, flebotónicos o fármacos venoactivos y medidas no farmacológicas (11,7%) (tabla 1). La diosmina/hesperidina fue prescrito en un 63,3%, seguido por la ruscus (41,3%), hidrosmina (24,6%) y troxerutina o la combinación diosmina/hesperidina/troxerutina (15,4%).
En relación con las competencias del abordaje de la EH, el 84,2% consideraron que es competencia del equipo de AP compartida entre el médico/enfermero, considerando en un 12,1% de los casos que la farmacia comunitaria puede ayudar en la corrección de factores agravantes, recomendar medidas no farmacológicas e informar de factores de riesgo corregibles.
En referencia a la utilización de algoritmo o protocolo para el diagnóstico, tratamiento y seguimiento de la EH en la práctica habitual, un 88,8% respondieron negativamente (fig. 4). Un 65,8% de los encuestados derivaban a cirugía general cuando sospechaba complicaciones (abscesos, fístulas, tumoraciones sospechosas de malignidad, etc.), y un 24,6% cuando después de haber pautado un tratamiento conservador óptimo persistían los síntomas.
En cuanto a las principales limitaciones que dificultan el seguimiento de la EH en los diferentes niveles asistenciales, un 74,6% reseñaron la falta de tiempo, un 55,4% la ausencia de coordinación con cirugía general y el resto de especialidades, un 45% la escasez de conocimientos sobre la enfermedad y un 22,5% la falta de interés.
En relación a la pandemia COVID-19 en los pacientes con EH, un 84,6% de los encuestados consideraron que estos pacientes no habían sido diagnosticados de forma adecuada, un 83,3% que no habían sido tratados correctamente y un 90,4% que su seguimiento no había sido el adecuado.
En lo referente a los aspectos formativos de la EH en el centro de trabajo, un 88,8% de los encuestados afirmaron que no recibían una adecuada formación. Dentro de las posibles estrategias para fomentar el interés por la EH, un 83,8% proponían las que faciliten la elaboración de una guía o protocolo para AP consensuada con cirugía general, un 55,8% las que ayudaran a mejorar la formación a través de cursos acreditados, un 52,1% las que permitieran incrementar el tiempo dedicado a la formación en EH como uno de los objetivos estratégicos del centro.
DiscusiónLa EH está considerada como la entidad anorrectal más prevalente. Constituye una patología que afecta gravemente a la calidad de vida de las personas que la sufren, además de suponer un problema de salud pública de primera magnitud por las consecuencias sociosanitarias que entraña. Su diagnóstico y tratamiento tempranos son clave para prevenir la progresión a fases clínicas más severas, que podrían repercutir en graves complicaciones, en la pérdida de días laborables, en menor calidad de vida y en mayores costes globales1-6.
La encuesta sobre la percepción y el conocimiento de la EH en los profesionales sanitarios en España se realizó como una estrategia para poder conocer la situación actual en el manejo de dicha enfermedad, detectar posibles déficits y las posibles necesidades formativas de los médicos en este ámbito y así poder plantear posibilidades de mejora.
La encuesta se distribuyó a todos los socios de SEMERGEN mediante un formulario Google®, y estos a su vez la redistribuyeron a través de diferentes foros médicos. La muestra obtenida es muy heterogénea, siendo las más representadas las comunidades de Baleares, Cantabria y Comunidad de Madrid. La gran mayoría de los encuestados son médicos de familia, habiendo participado otros profesionales, como: medicina interna, urgencias extrahospitalarias, cirugía general, aparato digestivo, geriatría, etc.
El cuestionario planteado por el equipo investigador, aunque testado previamente para ver su idoneidad, tiene limitaciones al no tener la validación necesaria mediante la evaluación de propiedades métricas (fiabilidad, consistencia, estabilidad temporal, concordancia, validez de contenido, de constructo y de criterio); no obstante, reunía una amplia variedad de temas relacionados con los principales objetivos y ha sido contestado por una muestra representativa. Aunque han participado la mayoría de las categorías profesionales, la representación hospitalaria fue menor.
Uno de cada cinco participantes reconoce que conoce y utiliza en la práctica clínica habitual la clasificación de Goligher para la estratificación de la hemorroide interna. Por tanto, deducimos que casi tres de cada cinco encuestados del colectivo médico hacen un abordaje de la enfermedad de forma adecuada. Asimismo, aproximadamente dos de cada cinco afirmaron que es una enfermedad infratratada en AP, y que ese infradiagnóstico e infratratamiento han empeorado más en la etapa de la pandemia de la COVID-19, además de que el seguimiento que se ha hecho a nuestros pacientes en ese periodo no ha sido el adecuado.
En lo que se refiere a los factores de riesgo asociados a la EH, la gran mayoría de los encuestados son conocedores de los mismos, siendo los más valorados: el estreñimiento, el esfuerzo defecatorio prolongado, el embarazo, el sobrepeso/obesidad, así como los factores ocupacionales y la dieta rica en grasas y pobre en fibras.
En relación con la terapia farmacológica, observamos que dentro de los fármacos venoactivos el grupo terapéutico que los participantes en la encuesta suelen prescribir en mayor porcentaje es la diosmina/hesperidina, seguido de ruscus. Llama la atención que los encuestados emplearan varias combinaciones, y que en la gran mayoría de estas se encuentren las cremas con corticoides en su composición.
La mayoría de los médicos consideran que el abordaje y el manejo de la EH debe ser multidisciplinar, siendo competencia del equipo de AP, incluyendo a la farmacia comunitaria en la corrección de factores agravantes, recomendando medidas no farmacológicas e informando de factores de riesgo corregibles.
Al preguntar en qué situaciones derivamos a nuestros pacientes al cirujano general, las respuestas son heterogéneas. Queda patente que no existe un protocolo unificado con criterios de derivación claros y definidos a nivel estatal y que cada área de salud utiliza sus propios criterios a nivel local, o incluso a veces estos criterios no existen y no se ha llegado a un consenso de continuidad asistencial entre AP y atención hospitalaria con una variabilidad interterritorial.
Al intentar analizar las posibles limitaciones que dificultan el seguimiento de la EH en nuestro ámbito laboral, la respuesta más votada fue la falta de tiempo en las consultas; en segundo lugar, la falta de coordinación entre AP y cirugía general y el resto de las especialidades médicas, y, por último, la falta de conocimientos sobre la EH, datos similares a otros recientemente publicados12.
Como dato llamativo, sorprende que, hoy por hoy, cerca de uno de cada cuatro médicos encuestados confiesen tener una falta de interés, lo que puede poner en peligro el asegurar una adecuada continuidad asistencial del paciente crónico, que es fundamental para disminuir la carga de enfermedad, no solo en términos de morbimortalidad, sino también para mejorar la calidad de vida. La asistencia al paciente con enfermedades crónicas es una de las labores principales del médico de AP.
La gran mayoría de los facultativos respondedores opinan que para fomentar el interés por la EH serían necesarias estrategias que faciliten la elaboración de una guía o protocolo para AP consensuada con cirugía general, como también las que ayuden a mejorar la formación a través de cursos acreditados y aumentando el tiempo de dedicado a la formación como uno de los objetivos estratégicos del centro en el que se trabaja.
ConclusionesLos resultados de la encuesta son consistentes, ya que se ha conseguido un tamaño muestral representativo, con participación considerable de profesionales implicados en la atención a la EH, así como una distribución a lo largo de toda la geografía española con las limitaciones expuestas.
Aproximadamente 3 de cada 5 profesionales consideran que realizan un abordaje adecuado de la EH, y solo 1 de cada 5 encuestados reconoce que conoce y utiliza en su práctica clínica la clasificación de Goligher, afirmando 2 de cada 5 participantes que la EH es una enfermedad infratratada en AP. La gran mayoría no utilizan ningún protocolo para el abordaje de la enfermedad. Llama la atención la heterogeneidad de las combinaciones que se utilizan, siendo el uso de las cremas corticoideas el más frecuente.
El abordaje de esta enfermedad crónica debe ser multidisciplinar, siendo fundamental actualizar las necesidades formativas de los profesionales sanitarios del primer nivel asistencial. De esta manera se podrán diseñar estrategias de intervención eficaces para mejorar la calidad del cuidado de estos pacientes y garantizar una continuidad asistencial eficiente.
FinanciaciónEl presente trabajo no ha recibido financiación de beca o ayuda de entidad colaboradora.
Declaración sobre el uso de inteligencia artificialLos autores declaran no haber usado inteligencia artificial (IA) ni ninguna herramienta que use IA en la redacción del artículo.
Contribución de los autoresTodos los autores han colaborado de manera similar en la redacción del manuscrito. Todos los autores han leído y aceptado el manuscrito final.
Conflicto de interesesManuel Frías Vargas en los últimos 5 años ha recibido honorarios por becas, ponencias o labores de asesoría de laboratorios Almirall, AstraZeneca, Daichii-Sankyo, Ferrer, Italfarmaco, Lilly, MSD, Novartis, Rovi, Sanofi, Servier, Alfa Sigma, Viatris, Bial y Alter.
Juan Peiró Morant en los últimos 5 años ha recibido honorarios por ponencias, desarrollo de cursos formativos o labores de asesoría de laboratorios Novartis, Servier, Viatris, Novo Nordisk, Boehringuer Ingelheim, Bristol Myers Squibb, Sanofi Aventis, Bial, Lundbeck, Almirall, Faes Farma, Adamed Pharma, GlaxoSmithKline y Alfasigma.
Noelia Fontanillas Gamilla, Inés Rivera Panizo, Diana Fuertes Domínguez y César Granja Ortega declaran no tener ningún conflicto de intereses.
Estas relaciones no han influido directa ni indirectamente con la autoría ni en el contenido de este manuscrito.
Grupo de Trabajo Vasculopatías SEMERGEN:
Aguado Castaño, Ana Carlota. Centro de Salud Parque Lo Morant, Alicante.
Babiano Fernández, Miguel Ángel. Centro de Salud Argamasilla de Calatrava, Ciudad Real.
Bonany Pagés, María Antonia. Medicina privada, Girona
Caballer Rodilla, Julia. Centro de Salud Algete, Madrid.
Cabrera Ferriols, María Ángeles. Centro de Salud San Vicente del Raspeig I, Alicante.
Carrasco Carrasco, Eduardo. Centro de Salud de Abarán, Murcia.
Frías Vargas, Manuel. Centro de Salud San Andrés, Madrid.
Fuertes Domínguez, Diana. Centro de Salud Eras del Bosque, Palencia, España.
Gil Gil, Inés. Centro de Salud Vielha, Lleida.
López Téllez, Antonio. Centro de Salud Puerta Blanca, Málaga.
Padilla Sáez, Alicia. Centro de Salud San Vicente del Raspeig I, Alicante.
Parra Valderrama, Adriana. UGC La Lobilla, Estepona, Málaga.
Peiró Morant, Juan. Centro de Salud Ponent, Islas Baleares.
Pérez Vázquez, Estrella. Centro de Salud Vielha, Lleida.
Piera Carbonell, Ana. Centro de Salud Naranco, Oviedo, Área IV, SESPA (Asturias).
Pietrosanto, Teresa. Centro de Salud San Vicente del Raspeig I, Alicante.
Ramírez Torres, José Manuel. Centro de Salud Puerta Blanca, Málaga.
Ruíz Calzada, Marta. Centro de Salud Simancas, Arroyo de la Encomienda, Valladolid.
Sancho Checa, Fernando José. Centro de Salud Miguel de Cervantes, Alcalá de Henares, Madrid.
Vázquez Gómez, Natividad. Centro de Salud Auxiliar Moncófar, Castellón.
Grupo de trabajo Aparato Digestivo de SEMERGEN:
Aguilar Martin Ignacio, Alcalde Muñoz Silvia, Álvarez Franco Cañas Fernando, Arenal Barquín Sandra, Arrimada García Margarita, Bas Angulo Ana Isabel, Bastidas Yaguana Diana Karina, Campo Alegría Lorena, Expósito Martínez Carmen, Felizardo de Gouveia María, Fernández Jorde Sonia, Fontanillas Garmilla Noelia, García Garrido Ana Belén, García Román María Fernanda, Granja Ortega César, Gras Ruiz Marina, Hervás Jere Julia María, Jiménez Cremer, Mallenka Dorine, Jimeno Aranda Ángel, Lacrampe Chávez Rodrigo, López Juan Jaime Alejandro, Manso Fernández Gregoria, Marazuela Fuentes Elena, Martin Fuertes Lourdes, Martínez Escudero Alba, Molina Llorente Paula, Oscullo Yepez Viviana Rocío, Pejenaute Labari María Elena, Pena Forcada Enrique, Peña Ferrera María, Pérez Hernández Francisco, Porta Tormo Marta, Posadas Muñoz Miguel, Ramírez Cabello Patricia Luzmila, Ricote Belinchon Mercedes, Rivera Panizo Inés, Rodríguez Rodríguez Raquel, Rodríguez Vélez Lara, Ruiz Sainz Fátima, Saiz Cantero Clara, Sales Herreros María, Sánchez Ochoa Rosario, Siljestrom Laredo Carlos A., Sureda Barbosa María del Mar, Tejero Sanz María, Torres Moreno María Pilar, Villar Ramos Janire.
Estimado/a compañero/a:
La enfermedad hemorroidal (EH) está considerada como el conjunto de síntomas y signos que son atribuibles a la alteración del tejido hemorroidal o de los tejidos de sostén que lo constituyen, principalmente en forma de dilatación o como prolapso de las estructuras vasculares que almohadillan el canal anal siendo una de los principales motivos de consulta en nuestra práctica clínica.
Esta encuesta intenta valorar el grado de conocimiento de la EH en las diferentes profesiones sanitarias. Con este tipo de encuesta se pretende detectar posibles deficiencias y proponer acciones que mejoren el proceso asistencial de la EH en España.
Es requisito indispensable para poderla cumplimentar ser profesional sanitario médico o residente en cualquier especialidad, con actividad profesional en España.
Si acepta participar, se le invita a cumplimentar este cuestionario, cuya duración aproximada será de 5 minutos.
La encuesta está coordinada por el equipo de investigación de los Grupos de trabajo de Aparato Digestivo y Vasculopatías de SEMERGEN. Ha recibido el aval institucional de SEMERGEN con el n° 051-2022.
Si usted tiene alguna duda o pregunta puede contactar a través del siguiente correo electrónico: ggtt.digestivo@semergen.es ggtt.vasculopatias@semergen.es
¡Agradecemos de antemano su colaboración!
Consentimiento/Confidencialidad
- •
Comprendo que mi participación es voluntaria y puedo retirarme de la encuesta cuando quiera y, si lo solicito, se eliminará de la base de datos la información suministrada sin que ello tenga ninguna repercusión en mi persona. Todos los datos obtenidos son confidenciales y solo se analizarán en un formato agregado (datos conjuntos y nunca individuales). Asimismo se guardarán de manera segura y solo las personas responsables tendrán acceso a ellos. Los datos recogidos no se compartirán con terceras personas. He leído la información que se me ha enviado, he podido hacer preguntas sobre el estudio y he recibido suficiente información sobre el mismo.
- ∘
Estoy de acuerdo
- ∘
No estoy de acuerdo
- ∘
Encuesta
- 1.
¿Considera usted que la enfermedad hemorroidal (EH) es una enfermedad que se diagnostica de forma adecuada en atención primaria?
- ∘
Sí
- ∘
No
- ∘
No lo sé
- ∘
- 2.
¿Conoce usted la diferencia entre hemorroide interna y externa?
- ∘
Sí, la hemorroide externa es la que está perianal e interna es la que está a nivel de recto
- ∘
Sí, la hemorroide interna deriva del plexo hemorroidal interno y está recubierta de mucosa y la hemorroide externa del plexo hemorroidal externo y está recubierta de piel
- ∘
No existen diferencias
- ∘
- 3.
¿Conoce usted la clasificación de Goligher (grado I-IV) de la hemorroide interna? ¿La utiliza en su práctica clínica habitual?
- ∘
No la conozco
- ∘
Sí la conozco, pero NO la utilizo
- ∘
Sí la conozco, y la utilizo
- ∘
- 4.
Señale los factores de riesgo que considera que pueden estar asociados a la EH: Puede usted señalar más de una opción
- ∘
Estreñimiento
- ∘
Sedentarismo
- ∘
Factores genéticos
- ∘
Diarrea
- ∘
Sobrepeso/obesidad
- ∘
Embarazo
- ∘
Factores ocupacionales (sedestación o bipedestación)
- ∘
Esfuerzo defecatorio prolongado
- ∘
Dieta rica en grasas y pobre en fibras
- ∘
Edad
- ∘
- 5.
¿Considera usted que la EH es una enfermedad que está tratada de forma adecuada en atención primaria?
- ∘
Sí
- ∘
No
- ∘
No lo sé
- ∘
- 6.
¿Cómo trata usted la EH ? Puede usted señalar más de una opción.
- ∘
Cremas con corticoide
- ∘
Cremas con anestésicos y cicatrizantes (lidocaína, ácido hialurónico o con arginina/oil)
- ∘
Laxantes formadores de bolo
- ∘
Flebotónicos
- ∘
Medidas no farmacológicas
- ∘
No la manejo en mi práctica
- ∘
Otros
- ∘
- 7.
En cuanto a las medidas no farmacológicas, ¿qué suele usted recomendar? Puede usted señalar más de una opción.
- ∘
Dieta rica en fibra (ingesta de 20-30g)
- ∘
Ingesta de agua
- ∘
Perder peso
- ∘
Ejercicio físico
- ∘
Tomarse el tiempo necesario para evacuar el intestino sin demorarse
- ∘
Evitar la sedestación prolongada
- ∘
Baños de asiento con agua templada
- ∘
Baños de asiento con agua fría
- ∘
Evitar el uso de las toallitas perfumadas
- ∘
- 8.
¿Con qué fármaco venoactivo se siente más familiarizado y es el que suele prescribir? Puede usted señalar más de una opción.
- ∘
Escina
- ∘
Diosmina/hesperidina
- ∘
Troxerutina
- ∘
Ruscus
- ∘
Hidrosmina
- ∘
Diosmina/hesperidina/troxerutina y vitamina c
- ∘
Dobesilato de calcio
- ∘
Sulodexida
- ∘
Otra
- ∘
- 9.
¿Utiliza usted algún algoritmo o protocolo para el diagnóstico, tratamiento y seguimiento de la EH en su práctica habitual?
- ∘
Sí
- ∘
No
- ∘
- 10.
¿Realiza usted una adecuada explicación a sus pacientes de las medidas higiénicas dietéticas en su práctica habitual?
- ∘
Sí
- ∘
No
- ∘
- 11.
¿Considera usted que recibe una adecuada formación sobre la EH en su centro de trabajo?
- ∘
Sí
- ∘
No
- ∘
- 12.
¿Considera a la EH como una patología propia de atención primaria o corresponde al especialista hospitalario?
- ∘
Es competencia del equipo de atención primaria, compartida médico/enfermero
- ∘
Es competencia del equipo de atención primaria, pero delego en personal de enfermería (control de dieta, ejercicio, etc.)
- ∘
El diagnóstico, tratamiento y seguimiento son competencia del especialista hospitalario
- ∘
Considero que farmacia comunitaria pueden ayudar en la corrección de factores agravantes, recomendar medidas no farmacológicas e informar sobre factores de riesgo corregibles
- ∘
- 13.
¿En qué situaciones deriva usted al servicio de cirugía general?
- ∘
Cuando después de haber pautado un tratamiento conservador óptimo persisten síntomas
- ∘
Desconozco los criterios de derivación vigentes en la actualidad
- ∘
Cuando sospecho complicaciones (abscesos, fístulas, tumoraciones sospechosas de malignidad, etc.)
- ∘
Cuando me lo pide el paciente
- ∘
- 14.
¿ Participa ENFERMERÍA en su centro de trabajo de forma activa en lo que se refiere al abordaje de la EH y su manejo?
- ∘
Sí
- ∘
No
- ∘
No lo sé
- ∘
- 15.
¿Participa FARMACIA COMUNITARIA de forma activa en su área en el abordaje de la EH y su manejo?
- ∘
Sí
- ∘
No
- ∘
No lo sé
- ∘
- 16.
¿Considera usted que los pacientes con EH han sido DIAGNOSTICADOS de forma adecuada en la actual pandemia de la COVID-19?
- ∘
Sí
- ∘
No
- ∘
- 17.
¿Considera usted que los pacientes con EH han sido TRATADOS de forma adecuada en la actual pandemia de la COVID-19?
- ∘
Sí
- ∘
No
- ∘
- 18.
¿Considera usted que a los pacientes con EH se les ha realizado un SEGUIMIENTO de forma adecuada en la actual pandemia de la COVID-19?
- ∘
Sí
- ∘
No
- ∘
- 19.
¿Cuáles son las principales limitaciones que dificultan el seguimiento de la EH en su centro de trabajo? Puede usted señalar más de una opción.
- ∘
Falta de conocimientos sobre EH
- ∘
Falta de interés
- ∘
Falta de tiempo en la consulta
- ∘
Falta de coordinación con cirugía general y resto de especialidades médicas
- ∘
- 20.
¿Qué estrategias serían las necesarias para fomentar el interés por la EH en su centro de trabajo? Puede usted señalar más de una opción.
- ∘
Las que ayuden a mejorar la formación a través de cursos acreditados
- ∘
Las que se centren en incluir la mejora en el abordaje de la EH como uno de los objetivos estratégicos del centro
- ∘
Las que permitan incrementar el tiempo dedicado a la formación en EVC en el programa docente del centro
- ∘
Las que faciliten el poder rotar por el servicio de cirugía general de mi hospital de referencia
- ∘
Las que faciliten la elaboración de una guía o protocolo para AP consensuada con cirugía general
- ∘
Datos demográficos
Edad
Sexo
- ∘
Hombre
- ∘
Mujer
Profesión
- ∘
Médico
- ∘
Médico interno residente
¿Qué categoría profesional tienes?
- ∘
Medicina Interna
- ∘
Medicina de Familia
- ∘
Médico Interno Residente
- ∘
Médico de Urgencias
- ∘
Cirugía General
- ∘
Aparato Digestivo
- ∘
Otra
Ámbito de labor asistencial
- ∘
Pública
- ∘
Privada
- ∘
Ambas
Tipo de centro asistencial en que trabaja
- ∘
Rural (< 10.000 habitantes)
- ∘
Semiurbano (10.000-15.000 habitantes)
- ∘
Urbano (> 15.000 habitantes)
Tiempo de labor asistencial
- ∘
Menor a 1 año
- ∘
1-5 años
- ∘
6-10 años
- ∘
11-20 años
- ∘
21-30 años
- ∘
Mayor a 31 años
Comunidad autónoma el que trabaja
- ∘
Andalucía
- ∘
Aragón
- ∘
Principado de Asturias
- ∘
Baleares
- ∘
Canarias
- ∘
Cantabria
- ∘
Castilla-La Mancha
- ∘
Castilla y León
- ∘
Cataluña
- ∘
Extremadura
- ∘
Galicia
- ∘
La Rioja
- ∘
Comunidad de Madrid
- ∘
Región de Murcia
- ∘
Comunidad Foral de Navarra
- ∘
País Vasco
- ∘
Comunidad Valenciana
- ∘
Ceuta y Melilla
- ∘
Otra
¡Gracias por su colaboración! Si desea aportar algún comentario, puede realizarlo más abajo.
Los miembros del Grupo de Trabajo de Vasculopatías y de Aparato Digestivo de SEMERGEN se presentan en el Anexo 1.
Este documento ha sido valorado favorablemente por la Comisión Nacional de Validación de la Sociedad Española de Atención Primaria (SEMERGEN) con el aval n.o 051-2022.