El lupus eritematoso inducido por fármacos (LEIF) es un ejemplo clásico de síndrome autoinmune de origen yatrógeno1. Se han reportado casos de LEIF con más de 90 principios activos diferentes, y cada vez el número de casos es mayor, debido en parte al envejecimiento progresivo de la población y a la polimedicación asociada2. Entre las distintas formas clínicas de presentación del LEIF, destacan el lupus eritematoso sistémico inducido por fármacos (LESIF), el lupus eritematoso cutáneo crónico y una forma de afectación más localizada que es el lupus eritematoso cutáneo subagudo inducido por fármacos (LECSIF).
Presentamos el caso de una paciente que desarrolló LECSIF y que, previamente, había recibido hidroclorotiazida para el manejo de su hipertensión arterial.
Caso clínicoMujer de 72 años, con antecedentes clínicos de hipertensión arterial, hiperlipemia, cardiopatía isquémica y síndrome ansioso-depresivo en tratamiento farmacológico con pantoprazol, atorvastatina, sertralina y una combinación a dosis fijas de hidroclorotiazida e irbesartán desde hacía al menos 15 meses.
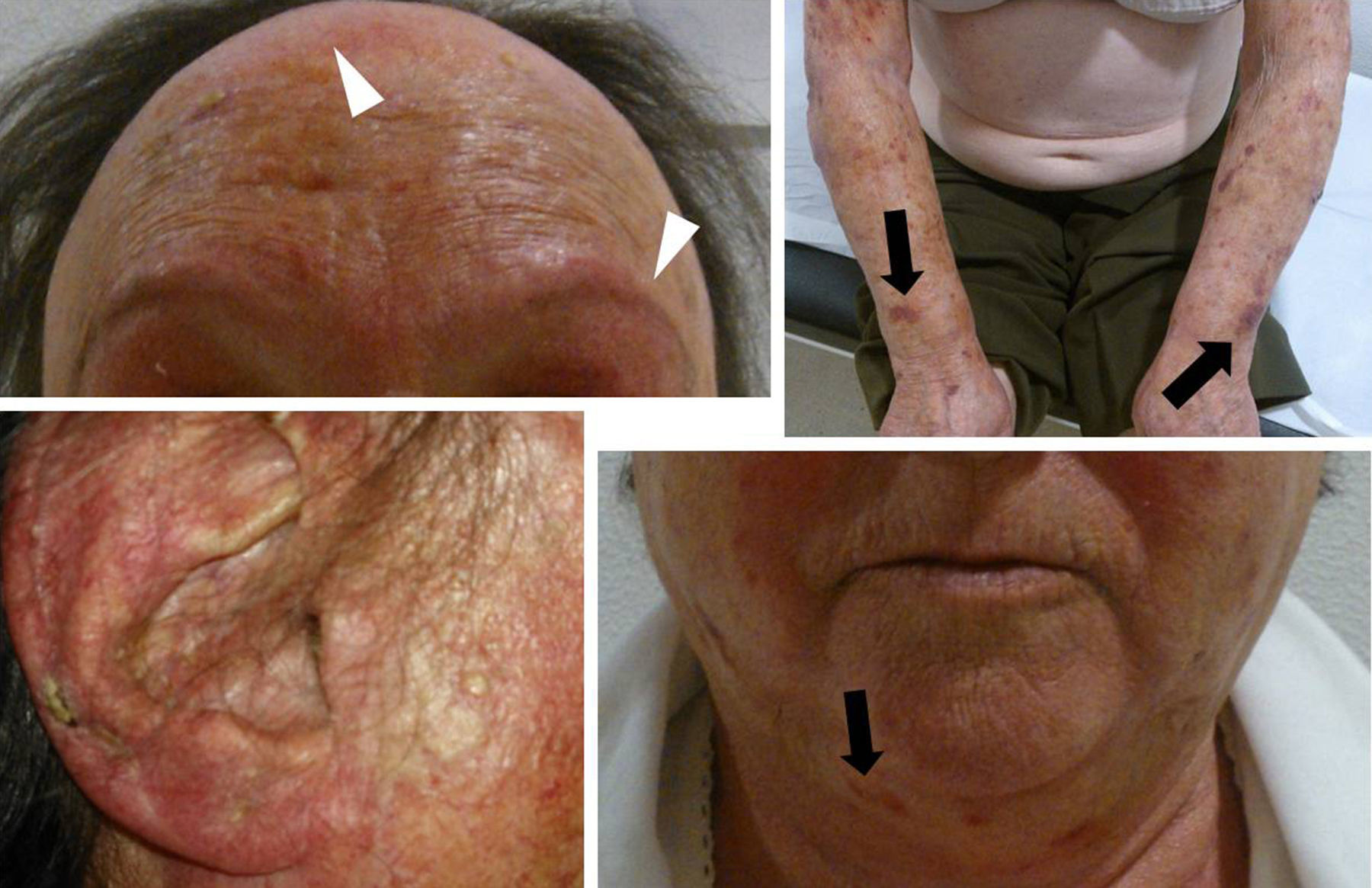
Acude a su médico de atención primaria por presentar múltiples lesiones equimóticas en ambas mejillas, antebrazos y región del escote desde hacía mes y medio. En aquel momento se constata, además de moderada atrofia cutánea, con pequeñas lesiones ulcero-cicatriciales en rostro, afectando a pabellones auriculares y cuero cabelludo, junto con alopecia de predominio frontal y madarosis bilateral (fig. 1). La paciente comienza con tratamiento tópico esteroideo por prescripción facultativa en régimen privado, y 2 meses después, tras una primera valoración clínica y analítica a cargo del servicio de hematología, se descarta trastorno primario de la coagulación, y se solicita valoración por especialista en dermatología. Con la sospecha diagnóstica de rosácea esteroidea y alopecia frontal cicatricial tipo A secundaria al tratamiento continuado con corticoides tópicos, se inicia tratamiento tópico con una emulsión nutritiva.
Diversas lesiones dermatológicas en paciente con lupus eritematoso cutáneo subagudo inducido por hidroclorotiazida. Se observa atrofia cutánea con equimosis en regiones foto-expuestas (flechas color negro), alopecia cicatricial en región frontotemporal, y madarosis bilateral (puntas de flecha blancas) y lesiones fibrocicatriciales en pabellón auricular.
De forma simultánea, acude a un especialista en reumatología en régimen privado que establece el diagnóstico de enfermedad reumatológica seronegativa idiopática, iniciando tratamiento con metotrexato y ácido fólico, sin mejoría evidente de su sintomatología.
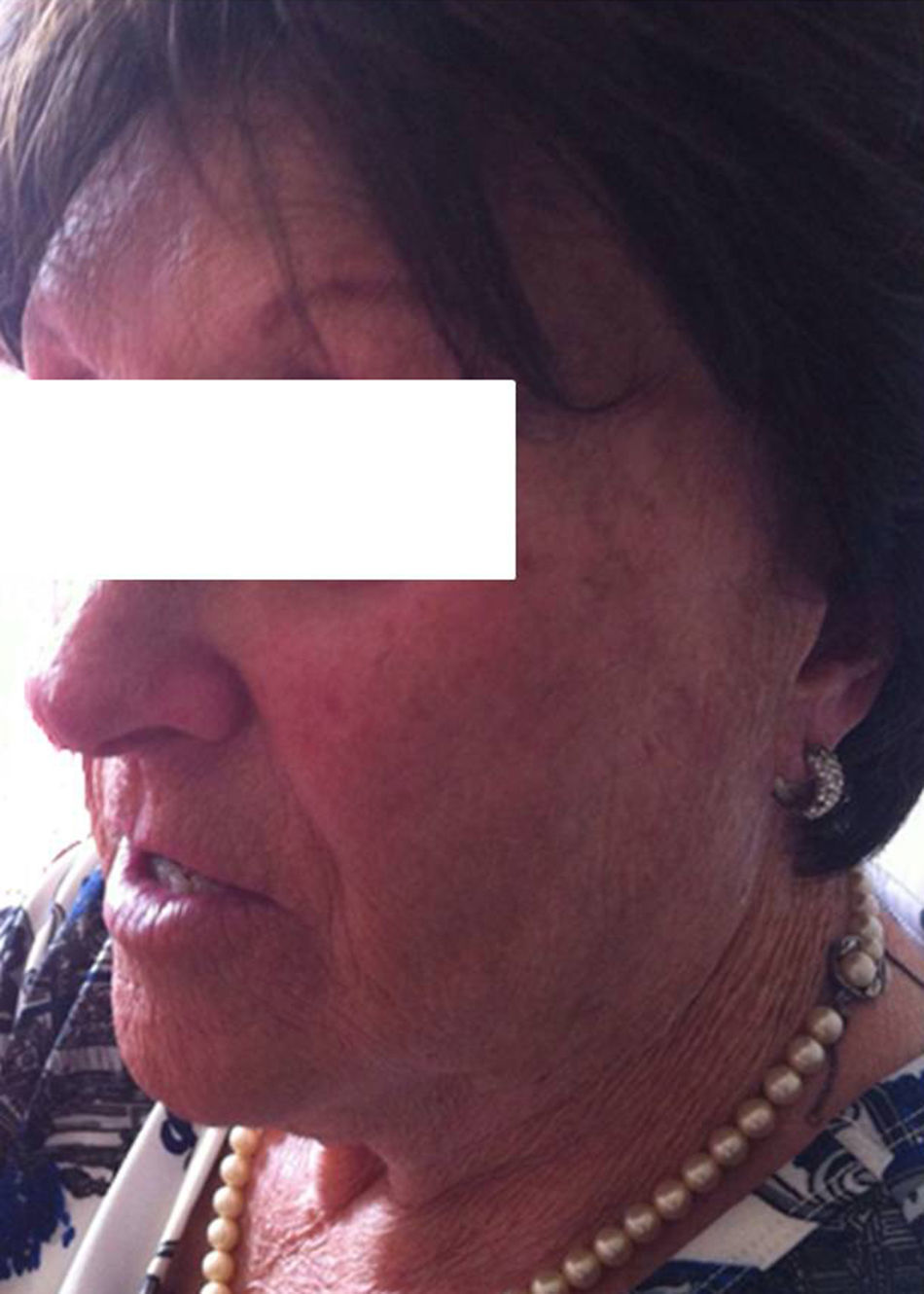
Transcurridos 8 meses después del inicio de las manifestaciones cutáneas, acude al servicio de medicina interna donde se establece la sospecha diagnóstica de lupus eritematoso cutáneo subagudo inducido por hidroclorotiazida. Se decide realizar un ajuste de su tratamiento farmacológico y retirada del diurético tiazídico, con vigilancia periódica por parte de su médico de atención primaria, añadiendo hidroxicloroquina a su tratamiento de base. De forma lentamente progresiva, en el transcurso de los 3 meses siguientes, se aprecia mejoría significativa de las lesiones cutáneas, con desaparición ad integrum de las lesiones equimóticas, mejoría notable de la atrofia cutánea, aunque con persistencia de la alopecia y la madarosis (fig. 2).
DiscusiónDesde la publicación en 1985, de los primeros 5 pacientes con LECSIF tras la administración de hidroclorotiazida3, son numerosos los agentes farmacológicos implicados en la aparición de este síndrome que difiere clínica y analíticamente de las manifestaciones cutáneas asociadas al lupus eritematoso sistémico clásico4. Hasta la fecha, se han reportado 10 casos de LECSIF inducido por hidroclorotiazida en todo el mundo4. Predomina la afectación en mujeres de mediana edad, y la presentación clínica del LECSIF acostumbra a iniciarse con el desarrollo de lesiones pápulo-escamosas cutáneas generalizadas, afectando a regiones fotoexpuestas, incluyendo los miembros inferiores. A diferencia del lupus eritematoso cutáneo subagudo idiopático, es frecuente el rash malar y las manifestaciones vasculíticas como en el caso de nuestra paciente5. Suele objetivarse positividad de anticuerpos antinucleares, así como de anti-Ro/SSA (aunque cerca de un 20% de los pacientes como en el caso que presentamos, estas determinaciones resultan negativas)4. Entre los agentes causales más frecuentemente implicados están los antihipertensivos (antagonistas de canales del calcio, inhibidores de la enzima conversora de la angiotensina y los diuréticos tiazídicos), aunque en la actualidad estamos asistiendo a un repunte de casos secundarios a la administración de anti-factor de necrosis tumoral alfa. Se requiere un elevado índice de sospecha clínica, dado que los hallazgos histopatológicos no son específicos y, por lo tanto, no permiten esclarecer el origen de las lesiones dermatológicas.
Una de las principales dificultades en la identificación precoz de LECSIF estriba en el período de latencia desde el inicio en la toma del agente causal, y la aparición de las manifestaciones cutáneas. Un período que puede oscilar entre unos pocos días y más de 10 años, con una media aproximada en torno a las 27 semanas4. En el caso concreto del LECSIF inducido por tiazidas, se han reportado intervalos de latencia entre los 6 meses y los 5 años3,6,7.
El tratamiento de elección del LECSIF consiste en la retirada del fármaco sospechoso, reservándose la utilización de corticoterapia sistémica y agentes inmunosupresores para casos refractarios. En el caso que aportamos, la retirada del fármaco supuso la resolución de la mayor parte de las lesiones cutáneas, salvo la alopecia frontal y la madarosis, mientras que la corticoterapia tópica no resultó en beneficio clínicamente significativo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.