Mujer de 66 años que vive en una zona residencial. Es la segunda de 3 hermanos. Casada. El marido es su cuidador principal. Es estanquero. Su medio de vida y el de los 3 hijos adultos del matrimonio es un negocio familiar.
Antecedentes familiares: tiene una hermana con síndrome de Turner, trastorno distímico, osteoporosis e hipotiroidismo primario autoinmune. Su hermano se suicidó a los 20 años. Su madre vive y estuvo en tratamiento psiquiátrico.
Antecedentes personales: sufrió abuso sexual por un adulto a la edad de 6 años. A los 33 años, tras el fallecimiento de su padre, estuvo en tratamiento por depresión. De los 46 a los 54 años trabajó como cocinera. Deja de trabajar por problemas de salud inespecíficos. A los 58 años sufre la mordedura de un perrito en una pierna, y desde entonces presentaba dificultades a la deambulación que atribuía a la herida y utilizaba bastón. Había sido diagnosticada de hipotiroidismo por tiroiditis de Hashimoto, fibromialgia, síndrome de fatiga crónica, gastritis crónica, anemia perniciosa y «lesión medular de cordones posteriores por desmielinización».
En 2011 sospecha que puede tener sensibilidad química múltiple (SQM) y consulta en la «unidad de control ambiental» de una clínica privada, porque de manera progresiva sentía intolerancia a colonias y productos de limpieza, exposición que le causaba ahogo, cansancio, prurito, mareos, náuseas, vómitos y diarreas. Para el diagnóstico se realizan el test Quick Environmental Exposure Sensivity Inventory y pruebas de laboratorio que incluyen estudios de heces, marcadores de inflamación, aductos de ADN, análisis de ácidos grasos y minerales y test de sensibilidad linfocitaria. La paciente es diagnosticada de SQM severa grado iv/iv.
El tratamiento incluye «reposición de nutrientes y suplementos de minerales y vitaminas exentos de excipientes por vía endovenosa e inmunoterapia a dosis bajas con test de provocación-neutralización», recomendaciones para limitar la exposición a tóxicos ambientales, sustancias químicas potencialmente tóxicas y radiaciones electromagnéticas y dieta rotatoria para evitar la sensibilización alimentaria. El cumplimiento de las pautas lleva a la paciente al confinamiento en su domicilio y los servicios médicos de la citada unidad acuden in situ cada 15 días desplazándose a su ciudad para realizar tratamiento y seguimiento. Las visitas no estaban permitidas y solo se permitía el acceso al equipo médico que la trataba. El marido y una de sus hijas se ocupaban de los cuidados.
Enfermedad actualEn el otoño de 2018 el equipo médico de atención primaria es alertado de conversaciones acerca de posibles ideaciones autolíticas. El marido es derivado al hospital y es ingresado en la unidad de agudos de psiquiatría de manera involuntaria para valoración de capacidad de juicio.
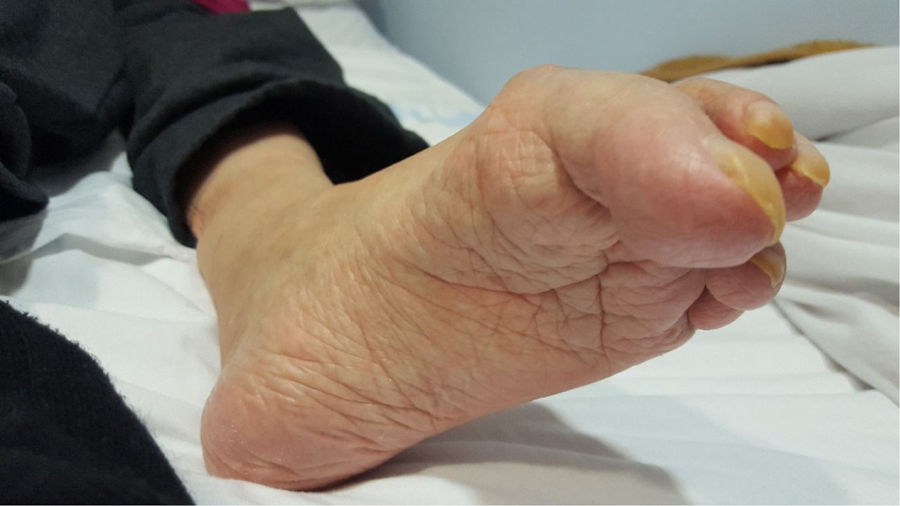
En la misma asistencia se pide valorar a la paciente. Es un chalé, una entrada a la escalera da acceso a las habitaciones superiores aislado por una cortina oscura, la luz es muy tenue y el calor es asfixiante, las puertas y ventanas están forradas completamente y selladas (fig. 1), en los cuartos de baño hay platos con bicarbonato que utiliza para su aseo, grifos cubiertos de papel de aluminio y vasos cubriendo los desagües (fig. 2). Encontramos a la paciente postrada en cama con mascarilla, impresiona su aspecto, desnutrida, en la conversación se advierten posibles ideaciones delirantes, sollozos, angustia, comunica pena por su aislamiento. No deambula y utiliza con ayuda silla de ruedas. Se advierten deformidades por el encamamiento prolongado (fig. 3). Por atención primaria se solicita ingreso urgente para una valoración multidisciplinar. El traslado se hace de acuerdo con el protocolo de la Comunidad de Madrid de 5 de marzo de 2018 para la atención en las unidades de urgencia hospitalaria a personas con SQM. Se realiza con la colaboración de la unidad medicalizada de emergencias, y su complejidad por la falta de colaboración de la paciente, la sensación que expresa de sentir «olores» o síntomas respiratorios con la presencia del equipo médico cuando le comunica el traslado, y los requerimientos necesarios para garantizar las medidas de protección adecuadas lo alarga durante aproximadamente 4horas. Se alertó al hospital para recepción en consulta de clasificación, box de aislamiento, equipamiento específico con ropa estéril de cama y desechable, productos de higiene no perfumados, agua embotellada, necesidades alimentarias específicas y alerta con los medicamentos. Ingresa en la unidad de agudos de psiquiatría.
En la valoración inicial se recoge una actitud de falta de preocupación por la naturaleza o las implicaciones de la enfermedad y es descrita de belle indiference, actitud que presentan quienes pueden padecer trastornos de conversión. A la paciente se le libera de las restricciones a tóxicos medioambientales sin que ocasione sintomatología alérgica o tóxica. Es interesante conocer que varias semanas después, coincidiendo con el anuncio del alta por traslado a centro residencial, presenta episodio sincopal con pérdida de conciencia, cianosis y desaturación súbita que sucede por atragantamiento, motivo por el que ingresa en medicina interna.
Los diagnósticos al alta son parkinsonismo secundario a neurolépticos, tiroiditis de Hashimoto, hipotiroidismo subclínico, disfagia orofaríngea moderada de características funcionales, osteoporosis y osteopenia generalizada probablemente secundaria a inmovilización y desnutrición proteico-calórica. Por psiquiatría el diagnóstico principal es trastorno delirante 297.1 (F22) tipo somático y secundario trastorno de síntomas somáticos 300.82 (F 45.1)
DiscusiónLa SQM es un cuadro sindrómico de etiología desconocida que se presenta con una gran variedad de síntomas asociados a productos domésticos, de higiene personal, cosméticos, ambientales o industriales que suceden con una exposición a niveles habitualmente tolerados por la mayoría y que previamente no los producían. Se estudian hipótesis genéticas, neurológicas, químicas o psicógenas. La prevalencia estimada es entre 0,2% y 4% con predominio de mujeres1,2.
Es considerada por algunos autores como un síndrome de sensibilización central, grupo en el que se incluyen la fibromialgia o el síndrome de fatiga crónica3. El diagnóstico es clínico y no existe ninguna prueba analítica ni exploratoria que lo confirme. Los síntomas más frecuentes son cefaleas, mareos, disnea, dolor torácico, palpitaciones, espasmo esofágico, náuseas, vómitos, diarreas y prurito.
La definición de «caso» que fue ampliamente aceptada es la de Bartha4:
- -
Los síntomas son reproducibles con la exposición química repetida.
- -
La condición es crónica.
- -
Niveles bajos de exposición ocasionan manifestaciones del síndrome.
- -
Los síntomas mejoran o se resuelven cuando los incitantes son eliminados.
- -
Las respuestas se presentan a múltiples sustancias sin relación química.
- -
Los síntomas implican múltiples sistemas orgánicos.
El test Quick Environmental Exposure Sensivity Inventory5 se utiliza como criterio de gravedad y pronóstico evolutivo y no es diagnóstico. No hay ningún tratamiento con evidencia científica, excepto restringir la exposición de los supuestos tóxicos o alérgenos, si bien la limitación es motivo de controversia, ya que presupone un nexo de causalidad no suficientemente avalado6.
Este caso límite tuvo como consecuencias un importante deterioro físico y mental con clara afectación de la calidad de vida en la paciente, pérdidas económicas elevadas y gran impacto emocional en la familia. Además, nos enseña que ante cualquier paciente atendido en las consultas de atención primaria con síntomas inespecíficos y posible sensibilidad a múltiples alérgenos es esencial realizar una buena anamnesis, pruebas complementarias básicas y descartar otros procesos y comorbilidades somáticas y psiquiátricas con el apoyo especializado de internistas, psiquiatras, psicólogos, alergólogos, neurólogos y reumatólogos. Se hace necesario revisar el consenso multidisciplinar para la atención a pacientes con sospecha de SQM porque son enfermos reales que sufren y precisan la atención y comprensión del sistema público, como dice el profesor Dueñas Laita «alejada de influencias de cualquier tipo»7.
Existen dudas por resolver, la concurrencia de un trastorno de conversión y la consideración de un delirio colectivo, folie à deux, discusión que supera los objetivos de la presentación del caso
Aspectos éticosSe han seguido los protocolos del centro de trabajo en relación con el tratamiento de la información relativa a la paciente y se cuenta con el consentimiento informado de la misma.