INTRODUCCION
Actualmente el médico de Atención Primaria (AP) dispone de un amplio arsenal terapéutico para dar respuesta a un gran número de situaciones clínicas, pero el envejecimiento de la población, junto a la pluripatología que ello conlleva, hace que sea necesario administrar cada vez más fármacos por paciente, con el riesgo de originar interacciones medicamentosas (IM), la mayoría de escasa relevancia clínica. Sin embargo, algunas son importantes y deben ser conocidas por el médico de AP. En ocasiones, cuando la interacción origina clínica, puede confundirse con una nueva enfermedad, para la que administramos más fármacos, con lo que aumentamos la probabilidad de que aparezcan nuevas IM1. Se calcula que hasta un 6% de los acontecimientos mortales de los pacientes que ingresan en un hospital son debidos a IM potencialmente peligrosas2.
Llamamos IM a aquellas respuestas farmacológicas que no pueden ser explicadas por la acción de un solo fármaco, sino que son debidas a los efectos de dos o más sustancias actuando de manera simultánea sobre el organismo. Las IM pueden ser de tres tipos:
De carácter farmacéutico. Son aquellas que tienen que ver con incompatibilidades físico-químicas. Se producen fuera del organismo y son las que impiden mezclar dos o más fármacos en una misma solución o diluir un fármaco en una determinada solución.
De carácter fármaco-cinético. Se producen cuando el fármaco desencadenante altera la absorción, distribución, metabolismo o eliminación del fármaco afectado.
De carácter farmacodinámico. Se producen a nivel del mecanismo de acción del fármaco, como consecuencia aparecen fenómenos de sinergia, antagonismo o potenciación del fármaco afectado por la IM.
La probabilidad de que un paciente sufra IM o reacciones adversas aumenta exponencialmente con el número de fármacos que recibe, de manera que los pacientes que toman entre 2 y 5 fármacos tienen un 20% de posibilidades de presentar interacciones y aquellos que reciben más de 6, un 80%3.
Las publicaciones sobre IM en el ámbito de la AP son escasas, a pesar de ser el lugar donde se prescriben el 85% de los fármacos; sin embargo, el impacto sobre la salud de nuestros pacientes puede ser importante, motivo por el cual nos pareció interesante la realización de este estudio con el objetivo de describir las IM entre fármacos prescritos para patologías crónicas que estuvieran registrados en las cartillas de largo tratamiento (CLT), y así mismo describir las IM que ocasionan los fármacos prescritos para patologías agudas y que el paciente toma simultáneamente con la medicación crónica.
PACIENTES Y MÉTODO
Se trata de un estudio descriptivo transversal, realizado en un centro de salud urbano acreditado para la docencia, que atiende a una población de aproximadamente 40.000 habitantes, realizado durante el primer trimestre del año 2005.
Las CLT fueron seleccionadas mediante muestreo consecutivo de los listados de los pacientes que acudieron al centro de salud a recoger su medicación crónica en el último mes. Los criterios de selección fueron: pacientes de edad superior a 14 años y que hubieran consultado por patología aguda en los últimos tres meses, dato que se obtuvo tras acceder a su historia clínica.
El tamaño muestral calculado para una precisión del 0,05% y un nivel de confianza del 95% fue de 299 CLT. Se introdujeron los fármacos registrados en las CLT, así como la medicación pautada de forma aguda en los últimos tres meses, en el programa informático de interacciones medicamentosas del Consejo General del Colegio de Farmacéuticos (BOT 9ª actualización. 2004)4.
El programa BOT informa sobre la significación clínica, naturaleza de la interacción y medidas a tomar de la IM.
En cuanto a la significación clínica, se clasifica en:
1) Importante: a) descrita en casos aislados; b) ampliamente estudiada en clínica y c) sólo bajo circunstancias especiales.
2) No especificada.
3) Potencialmente importante: a) potencialmente importante, b) potencialmente importante, aunque no se han descrito efectos adversos, y c) potencialmente importante, descrita en casos aislados.
4) Poco importante.
5) De carácter teórico.
6) Potencialmente importante aunque no se han descrito efectos adversos y descritos en casos aislados.
Respecto a la naturaleza de la intervención se clasifica en:
1) Inhibición del efecto.
2) Potenciación de la toxicidad.
3) Riesgo de sobredosis.
4) Potenciación de la acción y toxicidad.
5) Potenciación del efecto.
6) No especificada.
En cuanto a las medidas a tomar, recomienda:
1) No especificadas.
2) Control clínico del paciente.
3) Evitar asociación.
4) Modificar el intervalo de administración.
Análisis de datos
Los datos fueron analizados con el programa informático SPSS. Los intervalos de confianza fueron calculados con el programa CIA.
RESULTADOS
De la medicación contenida en las 299 CLT y los fármacos administrados de forma aguda en los tres meses analizados, encontramos IM en 136 pacientes 45,48% (intervalo de confianza [IC] 95%: 39,8-51,1%). El número total de IM fue de 333, siendo 166 el número de IM distintas. Se detectaron 97 IM entre fármacos agudos-crónicos (29,4% del total de IM) y 236 IM entre fármacos crónicos-crónicos (70,8%). La media de edad de los pacientes fue de 67,86 (desviación estándar [DE] 12,43). La media de edad de los hombres fue de 67,5 años (DE 12,9) y la de las mujeres de 68,2 años (DE 12,8). La distribución por sexos fue: 40,8% hombres y 59,19% mujeres.
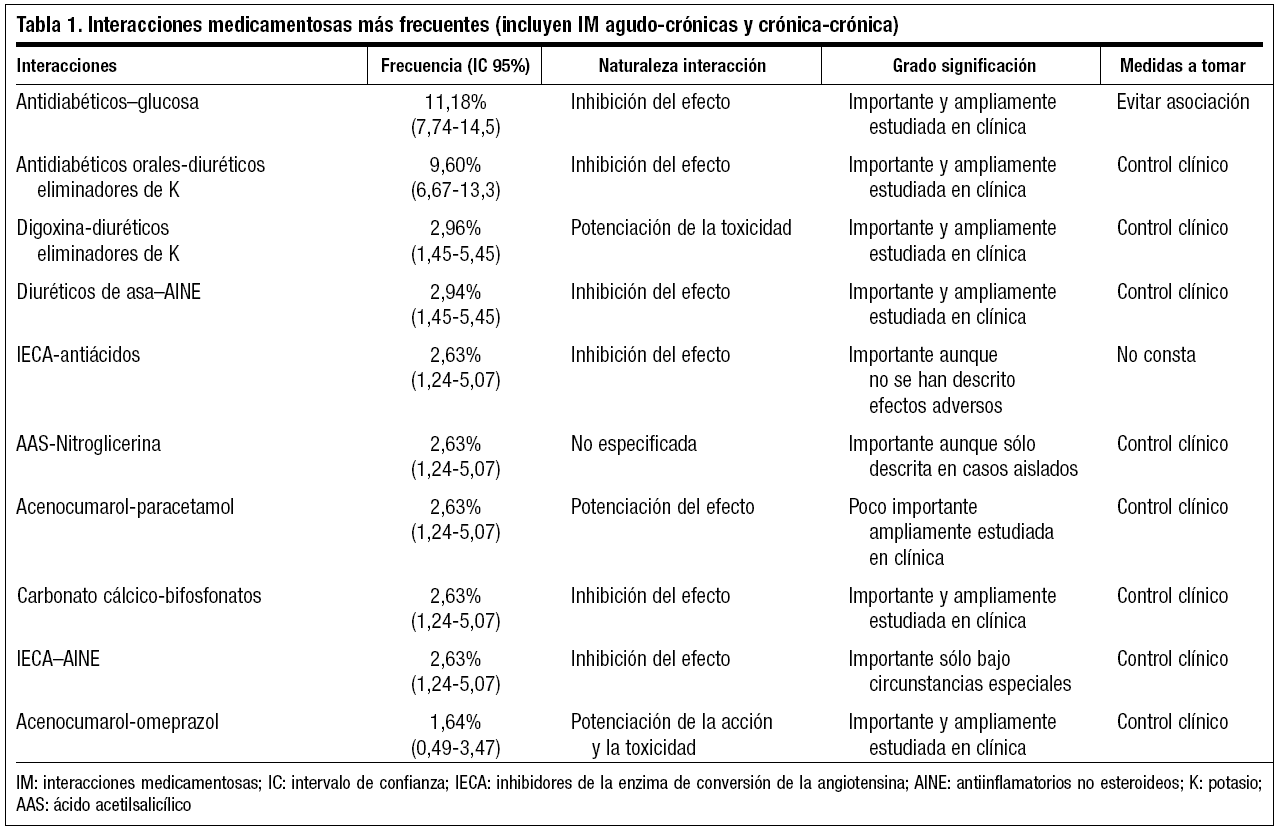
Por término medio el número de fármacos en las CLT es mayor en mujeres que en hombres (5,6 y 4,9 respectivamente) siendo la diferencia estadísticamente significativa (IC 95%: 0,58-0,81). Los grupos farmacológicos que con más frecuencia interaccionan son antidiabéticos-glucosa, seguido de antidiabéticos orales-diuréticos eliminadores de potasio, digoxinadiuréticos eliminadores de potasio, diuréticos de asa-antiinflamatorios no esteroideos (AINE). La naturaleza de la IM más frecuente fue la inhibición del efecto. En cuanto a la significación clínica, en la mayor parte de los casos se describió como importante. La medida a tomar recomendada con más frecuencia fue el control clínico del paciente. El grupo farmacológico más frecuentemente implicado en el total de IM fue el de los diuréticos, con un 15,5% (IC 95% 11,7-19,5) (tabla 1).
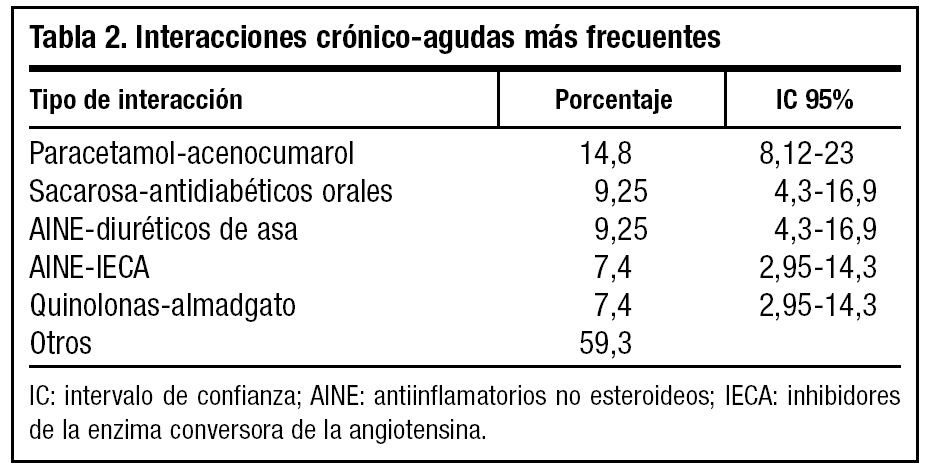
Los fármacos implicados en IM agudo-crónicas se desglosan en la tabla 2, ocupando el primer puesto la interacción acenocumarol-paracetamol, seguido de sacarosa-antidiabéticos orales y AINE-diuréticos de asa con la misma proporción. A continuación AINE-inhibidores de la encima de conversión de la angiotensina (IECA) y quinolonas-almadgato (tabla 2).
A un 2,40% (la práctica totalidad de los pacientes) con IM paracetamol-acenocumarol se le prescribió paracetamol de forma aguda. De la IM sacarosa-antidiabéticos orales un 1,5% correspondía a prescripción aguda de excipiente con sacarosa. Dentro del grupo AINE-diuréticos de asa, la prescripción de AINE aguda fue de un 1,5%. Del total de IM AINEIECA, un 1,2% corresponde a prescripción aguda de AINE.
DISCUSION
Se han utilizado distintas clasificaciones para definir las IM (Hansten, Medical setter Dip, BOT, etc.), lo que hace difícil la comparación de los resultados obtenidos con los distintos trabajos publicados. La utilizada en nuestro estudio (BOT) se encuentra disponible de forma gratuita en Internet (Consejo de Colegios Oficiales de Farmacéuticos, Fisterra, etc.) motivo por el cual fue seleccionada para esta investigación.
Los resultados de nuestro estudio muestran una población mayoritariamente femenina, hallazgo similar a otras publicaciones5,6.
El porcentaje de pacientes afectados por IM es superior a otros trabajos que utilizan la misma base de datos BOT7 y también superior a otras que utilizan distintas clasificaciones5,6,8, probablemente debido a que se ha incluido medicación aguda administrada simultáneamente con la crónica.
Llama la atención que la causa más frecuente de IM es la asociada a excipientes que contienen sacarosa en pacientes diabéticos, hallazgo no descrito en la bibliografía revisada y que podría justificar el porcentaje tan elevado de IM.
Son los diuréticos eliminadores de potasio el grupo farmacológico que con más frecuencia interacciona, debido a la disminución de la kaliemia que puede desembocar tanto en arritmias cardíacas cuando se administra con digoxina, como en hiperglucemias por disminución de la secreción pancreática de insulina en el caso de pacientes diabéticos, hallazgo similar a otras publicaciones6,7.
Especialmente cuidadosos debemos ser cuando asociamos AINE a medicación crónica, ya que es el principal grupo terapéutico implicado en la IM agudo-crónica. Los AINE pueden dar lugar a la pérdida de efecto diurético por inhibición de las prostaglandinas A y E, las cuales tienen un poderoso efecto vasodilatador sobre las arteriolas. También se le atribuye a la disminución de prostaglandinas una disminución de la velocidad de filtración glomerular, con la consiguiente retención de fluidos.
La asociación paracetamol-acenocumarol puede producir una potenciación del efecto anticoagulante si se usan dosis elevadas de paracetamol, recomendándose realizar determinaciones frecuentes (una vez a la semana) de la coagulabilidad sanguínea.
El efecto previsible de la IM ácido acetilsalicílico (AAS)-nitroglicerina es la posible acumulación orgánica de nitroglicerina, pudiendo conducir a efectos tóxicos. La interacción ha sido constatada tanto en términos farmacocinéticos como clínicos, habiéndose descrito un aumento del 54% en los niveles séricos de nitroglicerina con potenciación de su efecto. Por contra, tratamientos prolongados con AAS parecen ser capaces de reducir el efecto de la nitroglicerina.
La interacción bifosfonato-carbonato cálcico es la posible reducción de los niveles de bifosfonato con el consiguiente riesgo de disminución o pérdida de la actividad terapéutica, si se administra con sales de calcio o alimentos ricos en este mineral. La absorción puede ser inferior al 0,3%. Se sugiere administrar el bifosfonato una hora antes de la sal de calcio o bien 3-4 horas después.
Aproximadamente la mitad de los pacientes en los que se ha detectado IM AINE-diuréticos de asa y AINE-IECA llevan pautado el AINE de forma crónica; no obstante, en nuestra práctica diaria asumimos ciertos riesgos al tratar con un fármaco que sabemos puede producir IM, pero entendemos que el balance es favorable al tratamiento.
El objetivo de nuestro estudio no es saber si el médico conoce la interacción y actúa en consecuencia (la recomendación en el 80% de las IM más frecuentes es el control clínico del paciente), por tanto las IM detectadas son teóricas o "posibles interacciones".
Aunque no necesariamente el hallazgo de IM significa mala praxis, ya que como demostró Comet et al7 en un porcentaje elevado de casos no sería necesario modificar la prescripción, sí se impone la necesidad de contar con un sistema informático que nos alerte de posibles IM, ya que la polimedicación de una población cada vez más envejecida, el gran número de IM existentes (166 distintas en nuestro estudio), así como la escasez de tiempo en la consulta diaria, hacen muy difícil la detección de interacciones medicamentosas potencialmente graves.
Finalmente y como conclusión, lo que nuestro estudio pone de manifiesto es que los excipientes con sacarosa son la primera causa de IM, que los diuréticos son el primer grupo farmacológico implicado, que la asociación paracetamol-acenocumarol fue la IM más frecuente entre agudo-crónico y que la administración simultánea de fármacos para patología aguda incrementa considerablemente el número de IM.
Correspondencia: P. Marín Lluch.
C/ Periodista Azzati, sn.
46520 Puerto de Sagunto. Valencia. España.
Correo electrónico: ma.marinl@comv.es
Recibido el 23-03-06; aceptado para su publicación el 19-09-06
BIBLIOGRAFIA RECOMENDADA
Ament PW, Bertolino JG, Liszewski JL. Clinically significant drug interactions. Am Fam Physician. 2000;61:1628, 1630, 1637.
Becker ML, Kallewaard M, Caspers PW, et al. Potential determinants of drug-drug interaction associated dispensing in community pharmacies. Drug Saf. 2005;28:371-8.
Cubi R, Faixedas P. Viabilidad de la receta electrónica en España. Aten Primaria. 2005;36:5-5.
Geroget S, Lederlin C, Manciaux MA, et al. Comparación de banques de données sur les interactions médicamenteuses. Journal de Pharmacie Clinique. 1997;16:36-44.
Guedon-Moreau L, Ducrocq D, Duc MF, et al. Absolute contraindications in relation to potencial drug interactions in autpatient prescriptions:análisis of the first five million prescriptions in 1999. Eur J Clin Pharmacol. 2003;59:689-95.
Linnarsson R. Drug Interactions in primary health care. A retrospective database study and its implications for the design of a computerized decision support system. Scand J Prim Health Care. 1993;11: 181-6.
López P, Rodríguez C, Duran C, et al. Interacciones entre medicamentos prescritos al alta en un servicio de medicina interna. An Med Interna. 2005;22:25-31.
López-Picazo JJ, Bernal JM, Sanchez JF, et al. Tipificación de IM en medicina de familia y efectividad de una intervención para su mejora. Aten Primaria. 2004;34:43-7.
Recalde JM, Zunzúnegui MV, Beland F. Interacciones entre medicamentos prescritos en la población mayor de 65 años. Aten Primaria. 1998;22:434-9.
Sáenz A, Ausejo M, Cruz E, et al. Interacciones medicamento-medicamento y asesoramiento farmacéutico. Aten Primaria. 1996;17:559-63.
Zumeta Fuster T, Martin Ruiz A. Interacciones medicamentosas en Atención Primaria. Detección precoz mediante un programa informatizado. Centro de Salud. 1993;5:24-6.