La diabetes es una enfermedad crónica con una elevada prevalencia, que va aumentando progresivamente hasta alcanzar rasgos de epidemia. A raíz de la publicación en la década de los noventa de los estudios «Diabetes Control and Complications Trial» (DCCT) y «United Kingdom Prospective Diabetes Study» (UKPDS), la glucohemoglobina (HbA1c) se ha convertido en la imagen del control glucémico. Esto ha hecho que sea utilizada como pieza fundamental en el día a día del cuidado de los pacientes con diabetes. A pesar de su importancia y de sus aplicaciones, la HbA1c no es generalmente muy conocida. En este trabajo pretendemos dar a conocer muchos de los aspectos de la HbA1c desde su definición hasta su aplicación clínica diaria. En esta primera parte, repasaremos los distintos puntos del «complejo Diabetes» donde se usa la HbA1c y conoceremos su definición química.
Diabetes is a chronic disease with a high prevalence, which goes increasing gradually until getting features of epidemic. Since «Diabetes Control and Complications Trial» (DCCT) and «United Kingdon Prospective Diabetes Study» (UKPDS) were released in the 90's, Glucohemoglobin (HbA1c) has become the glycemic control imagine. This fact is responsible for its use as fundamental piece in the journey of the care of the patients with Diabetes. In spite of its importance and its applications, HbA1c is not generally known. In this work we expect to give the knowledge of many aspects of HbA1c from its definition to its diary clinic application. In this first part, we will revise the different points of the «Diabetes complex» where HbA1c is used and we will know its chemical definition.
Difícilmente Samuel Rahbar1,2 podía pensar, allá por el revolucionario año 1.968, que su descubrimiento se convertiría en la piedra angular sobre la que gira la vida de más de 200.000.000 de personas con diabetes en todo el mundo3. Rahbar estaba estudiando las distintas fracciones de la hemoglobina cuando encontró, de forma casi accidental, unos componentes «anormales», que contenían hidratos de carbono y que aparecían aumentados en los hematíes de pacientes con diabetes1,2.
Ahora, en el comienzo del siglo XXI, la HbA1c se ha convertido en algo indispensable en el día a día de los profesionales que atienden al paciente con diabetes, el «Gold Standard» no solo para el manejo del control glucémico, que también, sino en una viga maestra sobre la que se sustenta toda una serie de situaciones que afectan la atención a la diabetes.
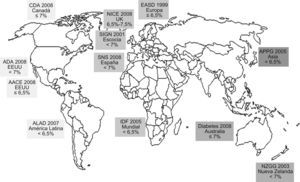
Objetivo de controlTodas las guías de práctica clínica (GPC), desde las más antiguas a las más recientes, de las principales sociedades científicas, tanto extranjeras: la Asociación Americana de Diabetes4, la Federación Internacional de Diabetes5, el Instituto Nacional de Excelencia Clínica6 y la Sociedad Canadiense de Diabetes7; como nacionales: la Sociedad Española de Diabetes8, el Grupo Diabetes de la Sociedad Andaluza de Medicina de Familia9 y el Sistema Nacional de Salud10 han otorgado una extraordinaria importancia al valor de la HbA1c como imagen del control glucémico, aunque no siempre en el mismo nivel (fig. 1).
Las GPC recomiendan que los objetivos de control glucémico se debieran basar en los resultados de ensayos clínicos de intervención: como el DCCT, para DM tipo 1, en el que el mejor control glucémico se asocia a un descenso en las complicaciones microvasculares. El UKPDS y el Kumamoto, para DM tipo 2, en los que se asocia a un descenso significativo en las complicaciones microvasculares; y además a un descenso significativo de las complicaciones macrovasculares en el grupo de pacientes con obesidad y tratados con metformina del UKPDS.
Las recomendaciones propuestas por la ADA en su revisión anual de 20084 incluyen como objetivos de control glucémico:
- •
La reducción de la HbA1c a un promedio del 7%, ya que ha demostrado claramente reducir las complicaciones microvasculares de la diabetes y, posiblemente, la enfermedad macrovascular. Por lo tanto, el objetivo de HbA1c para los adultos en general es <7% (nivel evidencia A).
- •
Los estudios epidemiológicos han sugerido un incremento (aunque, en términos absolutos, pequeño) de beneficio por la reducción de HbA1c del 7% al rango normal, 6%. Por lo tanto, la meta de HbA1c para determinados pacientes individuales será lo más cercano posible a la normalidad (<6%) sin que ello produzca grandes hipoglucemias (nivel evidencia B).
- •
Objetivos menos estrictos de HbA1c: pueden ser más apropiadas para pacientes con antecedentes de hipoglucemias frecuentes, con una esperanza de vida limitada, en niños, en personas con comorbilidades, y en pacientes con diabetes de larga evolución y mínimas complicaciones microvasculares (nivel evidencia E).
En consonancia con el punto anterior, los algoritmos de tratamiento del paciente diabético publicados en los últimos años se centran en los niveles de HbA1c como eje del control glucémico.
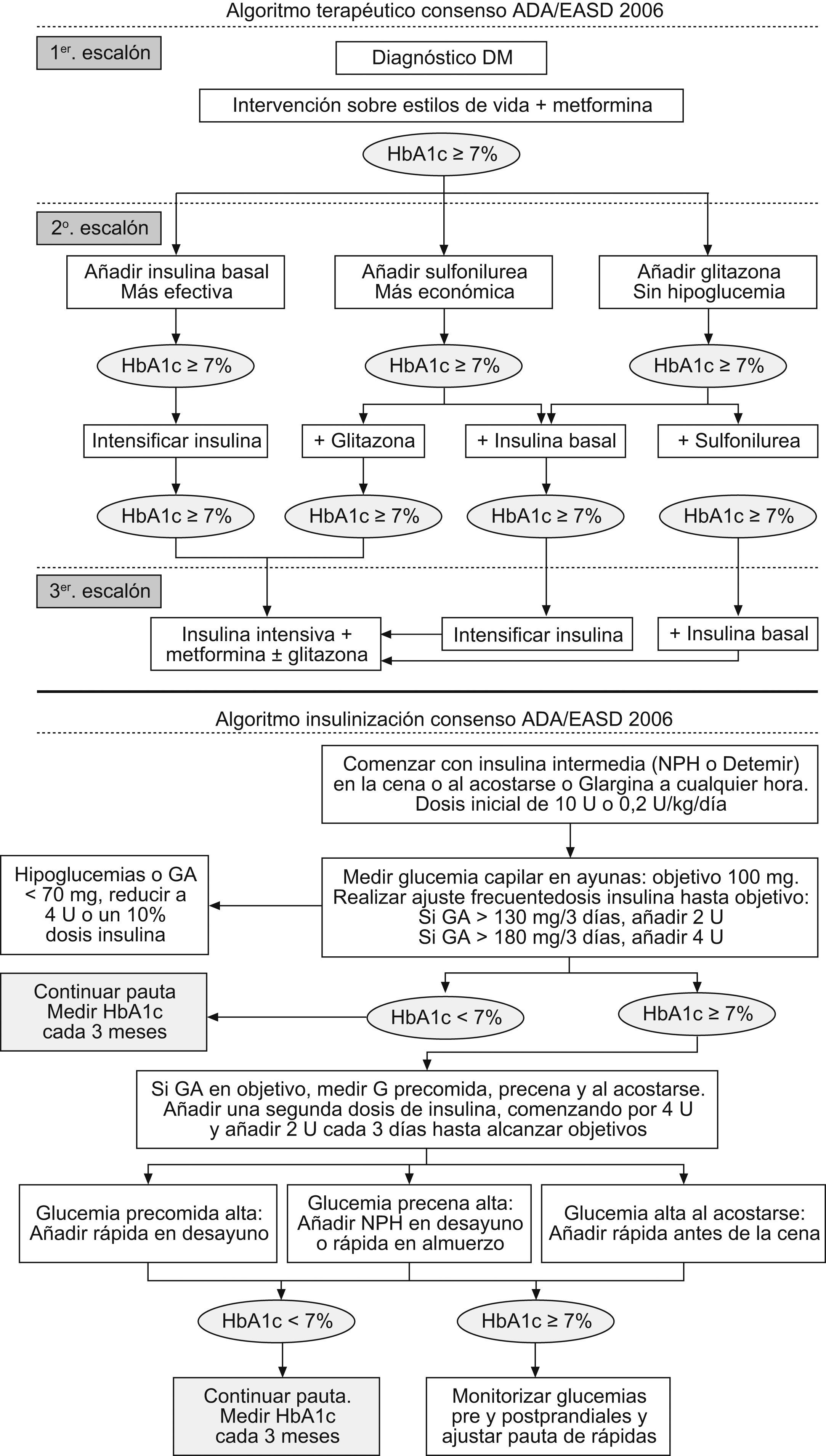
Así, tanto en su primitiva versión11,12, como en las dos actualizaciones realizadas dentro del año 200813,14, los documentos del Consenso sobre manejo de la hiperglucemia en la diabetes tipo 2 de ADA/EASD giran alrededor de la mágica cifra del 7% de HbA1c, tanto para la iniciación de fármacos orales, la continuación de estos o para el ajuste de las pautas de insulinización. (fig. 2).
Algoritmos terapéuticos del Consenso ADA/EASD para el control de la hiperglucemia (versión 2006/08)11,12.
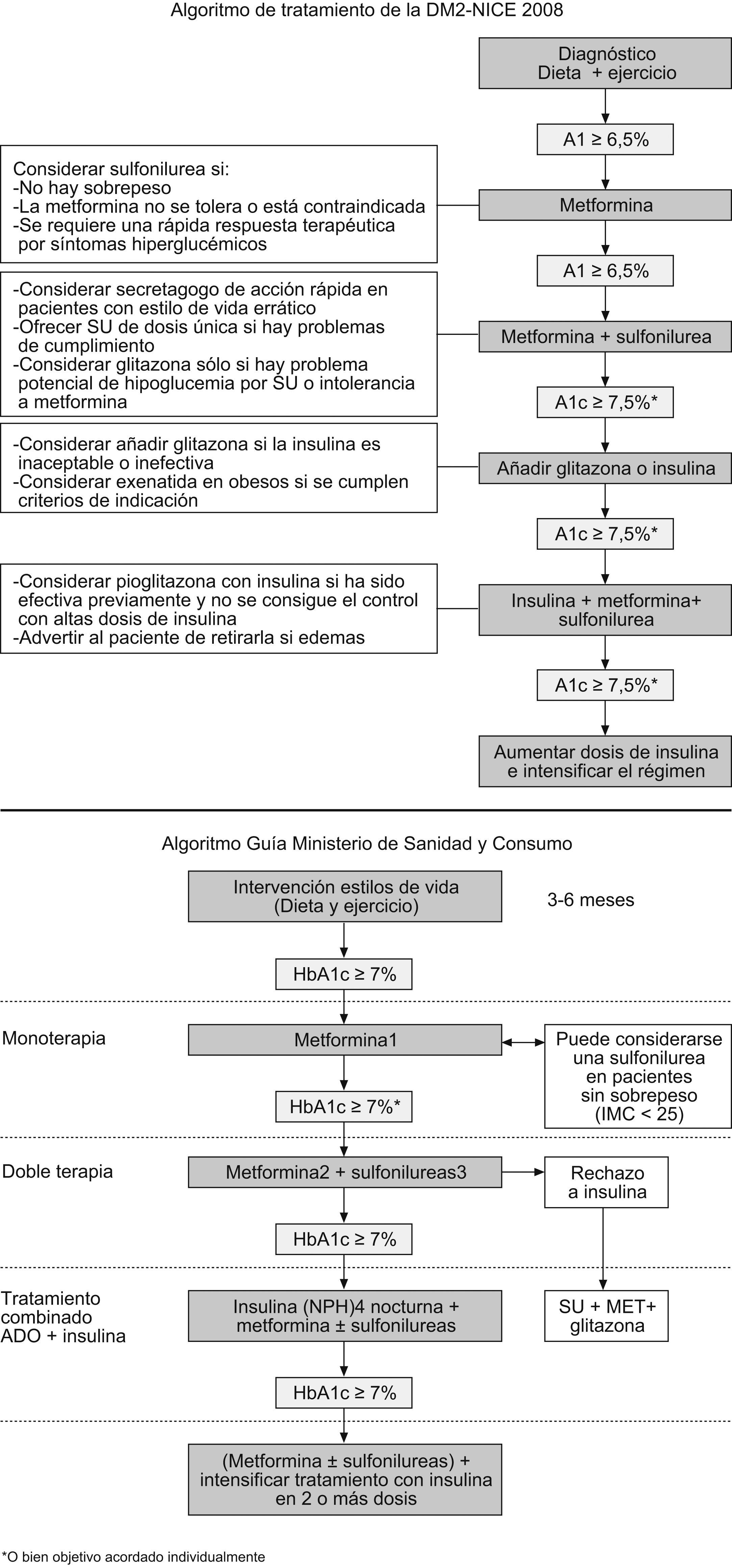
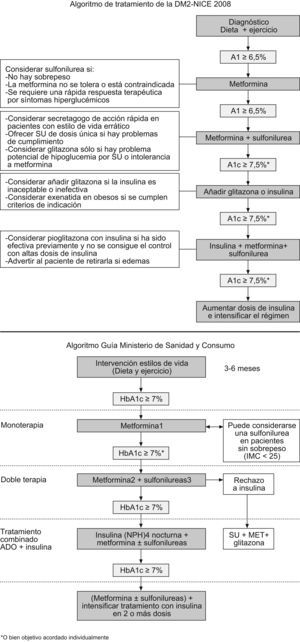
El recientemente publicado algoritmo NICE 2008 tiene la novedad de usar distintos niveles de HbA1c entre los primeros escalones y los más avanzados6. Y el aún más reciente algoritmo de la GPC del Sistema Nacional de Salud español también lo centra en la cifra del 7% aunque indicando siempre que los objetivos deben individualizarse para cada paciente10 (fig. 3).
Indicador de aumento/disminución de la morbilidad vascularSiempre se ha asociado a la HbA1c con el desarrollo de complicaciones microvasculares; la publicación de los estudios DCCT15 y UKPDS16,17 en diabéticos de tipo 1 y 2, respectivamente, había demostrado que la disminución de la HbA1c en un punto porcentual conllevaba la disminución de la aparición de las complicaciones microvasculares.
Los datos epidemiológicos del estudio UKPDS18 o del estudio ARIC19 o los metanálisis de Selvin et al20 o de Stettler et al20,21 avalaron también que los niveles elevados de HbA1c se pudieran considerar un factor de riesgo para la enfermedad cardiaca, tanto en pacientes diabéticos como en no diabéticos.
Los resultados del DCCT/EDIC a 20 años, realizado en pacientes diabéticos tipo 1, arrojaron un descenso significativo del 42% del riesgo de enfermedad vascular para los pacientes del grupo de tratamiento enérgico, interpretado como efecto de la diferencia significativa en la HbA1c alcanzada entre los dos grupos (7,4% vs. 9,1%)22.
En el estudio UKPDS, realizado con pacientes diabéticos tipo 2, no resultó significativo estadísticamente el descenso del riesgo, solo un «casi» para el infarto de miocardio, aunque ésto también fue interpretado como causado por la escasa diferencia alcanzada en la HbA1c de ambos grupos16,17 En el subgrupo de pacientes diabéticos obesos que usaron metformina frente a los que no la usaron, se produjo una disminución significativa de la HbA1c (7,4% vs. 8,0%) y en este grupo, sí existió una reducción significativa de la mortalidad por todas las causas, incluida la mortalidad cardiovascular23,24.
Muy reciente está la publicación de los estudios ACCORD25 y ADVANCE26 basados en la consecución de objetivos de control mucho más ajustados, medidos, por supuesto, por la HbA1c, mediante estrategias terapéuticas más o menos intensivas.
Ambos estudios han tenido unos resultados tan dispares en la disminución de las complicaciones micro y macrovasculares, a pesar de alcanzar un objetivo de HbA1c similar, que probablemente precisen de una lectura e interpretación más tranquila y sosegada, por supuesto en otro foro, para que se ponga en su sitio el valor de las distintas estrategias terapéuticas utilizadas27. Aunque, de momento, han provocado que reaparezca la controversia de la idoneidad del uso de las variables intermedias o «subrogadas»28,29.
Indicador de efectividad de los fármacosAparte de sus efectos diferenciales sobre la glucemia, no hay datos suficientes en este momento para apoyar la recomendación de una clase de hipoglucemiantes o una combinación de ellos en detrimento de otras, al respecto de los efectos sobre las complicaciones de la diabetes. Por ello, los efectos beneficiosos de los tratamientos sobre las complicaciones diabéticas se basan fundamentalmente en el nivel de control de la glucemia alcanzado (siempre medido mediante la HbA1c) en lugar de en cualquier otro atributo específico de la intervención usada para lograr los objetivos11,12.
Por lo menos era así hasta la publicación de los resultados de los estudios ACCORD25 y ADVANCE26, donde se alcanzaron prácticamente los mismos niveles de HbA1c en los grupos de control estricto, 6,4% en ADVANCE y 6,7% en ACCORD, pero para ello fueron usadas distintas estrategias terapéuticas. Esta es una de las razones esgrimidas para explicar la gran diferencia que ha aparecido en los resultados finales.
Sabemos que las diferentes clases de fármacos hipoglucemiantes tienen una eficacia variable en la disminución de los niveles de glucemia, medida por supuesto por el descenso de la HbA1c; esta eficacia es conocida así como sus efectos favorables y desfavorables11–14.
A ello podemos añadir que la HbA1c se utiliza como variable subrogada principal de la mayoría de los ensayos clínicos con fármacos hipoglucemiantes.
Y además conocemos que tanto para la Agencia europea para la evaluación de productos medicinales30 como para el Centro de evaluación de medicamentos de la Food and Drug Administration31, la HbA1c es la referencia como valoración de la efectividad de los medicamentos para la diabetes previa a su comercialización.
Aunque en la última revisión realizada en febrero de 2008 por el Centro de evaluación de medicamentos de la Food and Drug Administration, quizás influenciados por lo que ha terminado por llamarse «The Rosiglitazone Story»32, además de persistir el criterio de uso de la HbA1c, introducen un comentario que textualmente dice31: «A pesar de que la HbA1c es apropiada como variable subrogada en muchos diseños de estudios, la mejoría documentada sobre la morbimortalidad relacionada con la diabetes puede ser una evidencia de beneficio más persuasiva, sobre todo en aquellos fármacos que tienen pendientes cuestiones de seguridad».
Indicador de incentivos para los profesionalesEn los programas de calidad asistencial es habitual que los médicos documenten la frecuencia con la que miden la HbA1c a sus pacientes y la proporción de pacientes con valores de HbA1c inferiores/superiores a un objetivo específico. Y el cumplimiento de estos criterios de calidad está incluido en las tablas que generan los incentivos por rendimiento personal.
En 2004 los médicos de atención primaria del Reino Unido firmaron un contrato con el Sistema Nacional de Salud británico que incluía incentivos económicos por el logro de estándares de proceso y de calidad para diversas patologías crónicas; entre ellas se incluía la diabetes. Según los criterios del «Quality and Outcomes Framework»33, la diabetes participa con 18 ítems y tres incluyen la HbA1c:
- •
Porcentaje de pacientes que tienen recogida en su historia una HbA1c en los 15 meses previos (>90%=3 puntos).
- •
Porcentaje de pacientes en los que la ultima HbA1c recogida es ≤7,4% en los últimos 15 meses (>50%=16 puntos).
- •
Porcentaje de pacientes en los que la última HbA1c recogida es ≤10% en los últimos 15 meses (>85%=11 puntos).
En Andalucía, en los últimos años se han ido implantando los distintos procesos asistenciales integrados, el complemento de rendimiento rofesional y las unidades de gestión clínica de Atención Primaria. Así para el año 2008 el contrato programa de las unidades de gestión clínica de Atención Primaria34 incluye dentro de sus objetivos, que después se convierten en retribuciones económicas, el alcanzar la cobertura mínima y la evaluación de las normas de calidad del proceso asistencial integrado «diabetes tipo 2». Las normas referidas a la HbA1c son:
- •
Cobertura mínima de pacientes incluidos en proceso (4,5% de la población general)
- •
Porcentaje de pacientes que tienen recogida en su historia una determinación de HbA1c en los 12 meses previos.
- •
Porcentaje de pacientes en los que la ultima determinación de HbA1c recogida es ≤8% en los últimos 12 meses.
Khunti et al han publicado una comparativa de los resultados QOF 2005 (HbA1c en historia del 94% y HbA1c ≤7,4% del 58%) con los resultados de los estudios de calidad de cuidados realizados antes de la implantación, resultando los primeros muy superiores y concluyendo los autores que: «Modestos incentivos económicos para los médicos de Atención Primaria pueden ser una estrategia exitosa para mejorar la atención para las personas con diabetes»35.
DefiniciónLa Hba1c actualmente se define como la adición estable de la glucosa al extremo N-terminal del aminoácido valina de la cadena β de la hemoglobina A (N-1-Deoxyfructosyl beta hemoglobina), incluso ha llegado a sugerirse un cambio de denominación a DOF-Hb, pero este cambio no ha sido adoptado36.
Dicha unión se produce lentamente, de forma permanente, por vía no enzimática y es directamente proporcional a la concentración de glucosa en sangre debido a la permeabilidad del eritrocito y, por lo tanto, representa el valor medio glucémico de los últimos 90–120 días, vida media del eritrocito37,38. Es la fracción más abundante dentro de las distintas fracciones HbA1, las HbA1a y HbA1b son el resultado de la unión de la glucosa en otros aminoácidos de la hemoglobina39.
Mucho más clara es la explicación que se puede leer en un blog de pacientes con diabetes (www.diabetesforo.com)40: «Esto sucede porque el azúcar es “pegajoso”, por lo tanto, la glucosa se pega a las proteínas del organismo, entre ellas a la hemoglobina. La hemoglobina transporta el oxigeno a través de la sangre y del torrente sanguíneo durante 6 meses, recogiendo la glucosa que se adhiere a ella. Si hay un exceso de azúcar en la sangre durante ese tiempo, la hemoglobina contendrá mayor cantidad de glucosa».
TerminologíaGlicada, glucada, glucosilada, glicosilada, ¿cuál es el adjetivo exacto para la denominación de esa fracción HbA1c de la hemoglobina? y ¿cuál es el significado de cada término?
El término glucosilada se refiere a la combinación de una proteína con cualquier hidrato de carbono39 y los términos glicada y glicosilada son barbarismos derivados de los términos ingleses «glycated» y «glycosylated» y, por lo tanto, no deberían ser usados en castellano41.
Su denominación exacta es hemoglobina glucada o glucohemoglobina, definición de la combinación de la glucosa con una proteína, la hemoglobina39. Además, se mantiene la abreviatura de uso clínico habitual «HbA1c» o «A1c» aunque la terminología química correcta sea «DOF-Hb»36.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este autor pertenece al Grupo Diabetes de SEMERGEN.