La coinfección por VIH en la hepatitis C crónica supone un factor de peor pronóstico, con mayor lesión hepática y progresión a cirrosis y hepatocarcinoma.
Material y métodosAnálisis retrospectivo de 52 pacientes con hepatitis C crónica atendidos en una unidad de enfermedades infecciosas durante el periodo 1992-2005. Se valora: evolución de la hepatopatía crónica por VHC en pacientes coinfectados y no coinfectados por VIH, factores relacionados con el pronóstico de la enfermedad hepática, tasa de supervivencia y probabilidad de evolución a cirrosis en ambos grupos.
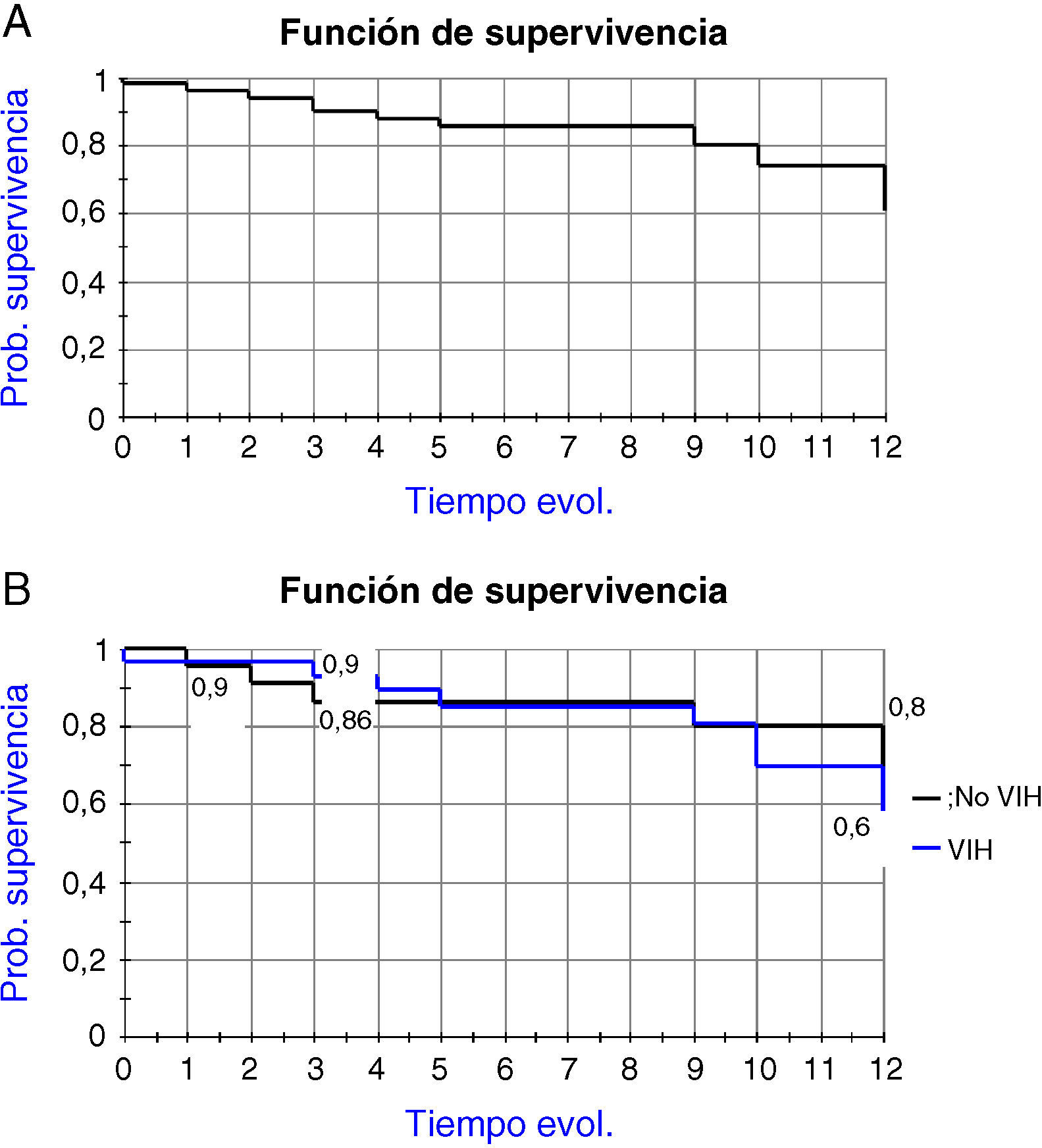
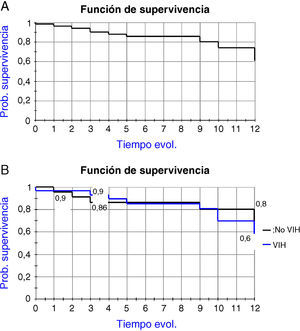
ResultadosHubo 29 pacientes coinfectados, con edad inferior (31 [4] vs. 35 [25], p<0,05) y con mayor incidencia de uso de drogas parenterales (26 [91,3] vs. 11 [64,4], p<0,04). No se encontraron diferencias significativas respecto a la respuesta global a los tratamientos entre ambos grupos. Cinco pacientes desarrollaron cirrosis (2 coinfectados y 3 monoinfectados), observándose un mayor riesgo en aquellos con un grado inicial de fibrosis severo (HR 8,30, IC 95% [1,13-60,65], p<0,05). La tasa global de evolución a cirrosis fue de 1,6/100 pacientes/año, reduciéndose a 1,19/100 pacientes/año al incluir a los respondedores al tratamiento. Fallecieron 13 pacientes (25%), sin diferencias en mortalidad, por causas mayoritariamente no hepáticas (64,4%). La probabilidad de supervivencia fue del 55,9% en coinfectados frente al 66,6% en monoinfectados (NS).
ConclusionesEl grado de fibrosis hepática se asoció a peor evolución y desarrollo de cirrosis. La decisión de tratar redujo la tasa de progresión a cirrosis. No se observaron diferencias respecto a mortalidad ni factores relacionados con una mayor supervivencia.
HIV co-infection in chronic hepatitis C is a poor prognosis factor and accelerates liver damage and progression to cirrhosis and hepatocarcinoma.
Material and methodsRetrospective analysis of 52 cases with chronic hepatitis C between 1992 and 2005. We performed an analysis of: outcome of chronic HepC liver disease in co-infected and non-co-infected individuals, factors related to prognosis of hepatic disease, survival ratio and cirrhosis-ratio in both groups.
ResultsA total of 29 patients were co-infected, with differences in age (31 [4] vs 35 [25], p<.05) and use of parenteral drugs (26 [91.3] vs 11 [64.4], p<.04). There were no differences in overall response to therapies in both groups. Five patients developed cirrhosis, with a higher risk in those who had severe hepatic fibrosis (HR 8.30, 95% CI [1.13-60.65], p<.05). Overall cirrhosis-progression ratio was 1.6/100 patients/year, and 1.19/100 patients/year, taking into account the treatment-responders. Thirteen patients (25%) died, with no differences in mortality between groups due to non-hepatic causes (64.4%). Survival ratio was 559% in co-infected versus 66.6% in non-co-infected (NS).
ConclusionsHepatic fibrosis was related to a worse prognosis and hepatic cirrhosis. Treatment reduced cirrhosis-progression ratio. There were also no differences in the mortality ratio or for related survival factors.
La infección por el virus de la hepatitis C (VHC) puede evolucionar a hepatitis crónica, cirrosis, hepatocarcinoma y muerte en el transcurso de varios años. El grado de fibrosis hepática es el factor fundamental que condiciona su pronóstico, siendo más rápida en varones, consumidores de alcohol y coinfectados por VIH1–3.
La coinfección por VHC y VIH tiene una elevada prevalencia debido a que comparten mecanismos de transmisión. El VIH supone un factor de peor pronóstico para el curso de la infección por VHC, acelerando el daño hepático y la progresión a cirrosis y hepatocarcinoma4–6, por lo que el tratamiento frente al VHC es un aspecto prioritario en los infectados por ambos virus7. Por otra parte, el riesgo de presentar hepatotoxicidad secundaria al tratamiento antirretroviral es mayor en enfermos coinfectados, en los que también se han observado algunas diferencias en su respuesta a dicho tratamiento8–10.
En el presente trabajo se valora la evolución de la hepatopatía crónica por VHC en un grupo de pacientes coinfectados y no coinfectados por VIH. Se analizan también los factores relacionados con el pronóstico de la enfermedad hepática en ambos grupos, la supervivencia y probabilidad de evolución a cirrosis y las posibles diferencias entre ambas poblaciones.
Pacientes y métodosSe efectuó un estudio retrospectivo de 60 pacientes con hepatitis crónica por VHC y biopsia de hígado realizada entre 1992 y 1996 en la Unidad de Enfermedades Infecciosas del Hospital Universitario Miguel Servet de Zaragoza (España). El periodo de seguimiento fue de 12 años (finalización en el año 2005), durante el cual se perdieron 8 casos, quedando la muestra reducida a 52 individuos. En cada biopsia se determinó el grado de fibrosis y actividad necroinflamatoria (METAVIR).
Se valoran los tratamientos realizados durante el periodo de estudio, ya fueran con interferón (INF) normal o pegilado, con o sin combinación a ribavirina, y las tasas de respuesta global durante dicho periodo.
Se consideró un grupo de 25 pacientes, con riesgo de desarrollar cirrosis, obtenido después de descartar a los respondedores al tratamiento durante el estudio, a los que tenían diagnóstico previo de cirrosis y a los que fallecieron antes de conocer si la desarrollaban. Se contabilizó el tiempo de evolución de cada caso desde que se practicó la biopsia hasta que se diagnosticó la cirrosis por criterio clínico o anatomopatológico o bien hasta el año 2005 para aquellos pacientes que no evolucionaron. Se evaluaron los datos de los 5 pacientes que desarrollaron cirrosis histológica o clínica a lo largo del periodo de estudio, analizando la probabilidad de evolución a cirrosis, las diferencias entre coinfectados y no coinfectados por el VIH y los factores asociados a progresión hacia cirrosis.
Se analizaron la supervivencia y las causas de muerte a lo largo de este periodo a partir de los datos procedentes de la historia clínica y del Registro Civil.
En el análisis estadístico, las variables cualitativas se describen mediante distribución de porcentajes de cada una de las categorías y las cuantitativas con la media y desviación estándar para distribuciones normales o la mediana e intervalo intercuartílico en el caso contrario. La comparación de las variables cuantitativas se efectuó con los tests de t de Student o U de Mann-Whitney, dependiendo de la normalidad de la distribución, y las curvas de Kaplan-Meier para el análisis de la mortalidad y la evolución a cirrosis. Se utilizó el programa de análisis de datos estadísticos G-Stat 2.0.
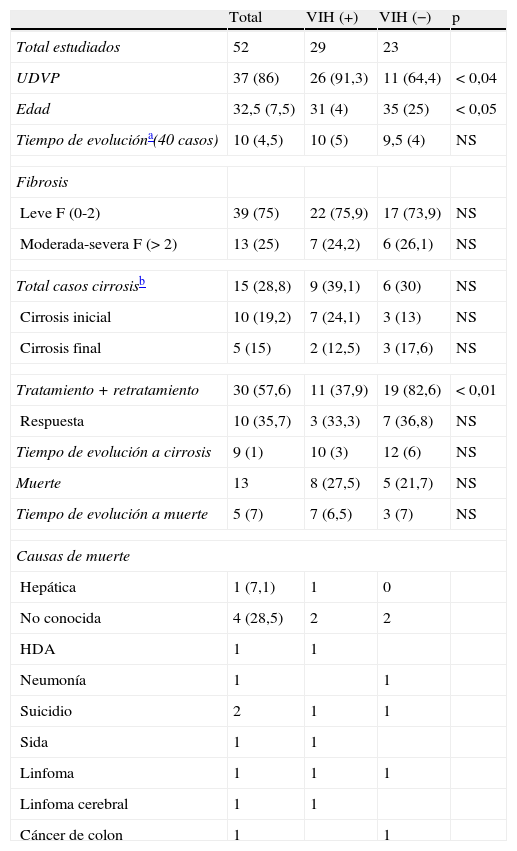
ResultadosDe los 52 pacientes analizados, 29 estaban coinfectados por el VIH. No se observaron diferencias significativas entre coinfectados y no coinfectados en cuanto al grado de fibrosis severa (7 [24,2%] vs. 6 [26,1%]) o cirrosis histológica o clínica (9 [39,1%] vs. 6 [30%]), ni en lo que respecta al tiempo estimado desde el contagio de la infección VHC, ni en la evolución a cirrosis. Los coinfectados tenían menor edad (31 [4] vs. 35 [25] años) y una incidencia de uso de drogas por vía parenteral (UDVP) mayor (26 [91,3] vs. 11 [64,4]) respecto a los no coinfectados (tabla 1).
Características de los pacientes estudiados considerando coinfección por VIH.
| Total | VIH (+) | VIH (−) | p | |
| Total estudiados | 52 | 29 | 23 | |
| UDVP | 37 (86) | 26 (91,3) | 11 (64,4) | < 0,04 |
| Edad | 32,5 (7,5) | 31 (4) | 35 (25) | < 0,05 |
| Tiempo de evolucióna(40 casos) | 10 (4,5) | 10 (5) | 9,5 (4) | NS |
| Fibrosis | ||||
| Leve F (0-2) | 39 (75) | 22 (75,9) | 17 (73,9) | NS |
| Moderada-severa F (> 2) | 13 (25) | 7 (24,2) | 6 (26,1) | NS |
| Total casos cirrosisb | 15 (28,8) | 9 (39,1) | 6 (30) | NS |
| Cirrosis inicial | 10 (19,2) | 7 (24,1) | 3 (13) | NS |
| Cirrosis final | 5 (15) | 2 (12,5) | 3 (17,6) | NS |
| Tratamiento+retratamiento | 30 (57,6) | 11 (37,9) | 19 (82,6) | < 0,01 |
| Respuesta | 10 (35,7) | 3 (33,3) | 7 (36,8) | NS |
| Tiempo de evolución a cirrosis | 9 (1) | 10 (3) | 12 (6) | NS |
| Muerte | 13 | 8 (27,5) | 5 (21,7) | NS |
| Tiempo de evolución a muerte | 5 (7) | 7 (6,5) | 3 (7) | NS |
| Causas de muerte | ||||
| Hepática | 1 (7,1) | 1 | 0 | |
| No conocida | 4 (28,5) | 2 | 2 | |
| HDA | 1 | 1 | ||
| Neumonía | 1 | 1 | ||
| Suicidio | 2 | 1 | 1 | |
| Sida | 1 | 1 | ||
| Linfoma | 1 | 1 | 1 | |
| Linfoma cerebral | 1 | 1 | ||
| Cáncer de colon | 1 | 1 | ||
UDVP: usuarios de drogas por vía parenteral.
Los tratamientos aplicados, incluyendo retratamientos, a lo largo de todo el periodo de estudio, lograron respuestas en el 35,7% de los casos, sin diferencias para mono y coinfectados, aunque esto se explicaría por una mayor indicación en los primeros y más selección a la hora de indicar terapia en los segundos (11 [37,9] vs. 19 [82,6]; p<0,01) (tabla 1).
De los 25 pacientes en riesgo de progresión a cirrosis, 5 la desarrollaron (2 coinfectados y 3 monoinfectados). Tenían una edad más avanzada (53 [24] vs. 32 [9] años), aunque de forma no significativa, y 3 (14) de los 21 pacientes con fibrosis inicial leve desarrollaron cirrosis, frente a 2 (50) de los 4 pacientes con fibrosis inicial severa (p<0,01). En cuanto a la actividad inflamatoria histológica, 2 (12) de los 11 pacientes con un índice leve evolucionaron a cirrosis frente a 3 (17) de los 14 con índice moderado-severo. Esto indicaría que la evolución a cirrosis en estos 5 pacientes estuvo asociada al grado de fibrosis (HR 8,30, IC 95% [1,13-60,65], p<0,05) pero no al de la actividad necroinflamatoria. La probabilidad de evolución a cirrosis a los 7 y 11 años de seguimiento fue del 4 y 27% respectivamente.
La tasa global de evolución a cirrosis de los 25 pacientes que tenían el riesgo fue de 1,6/100 pacientes/año, pero si añadimos los 10 pacientes que respondieron a las terapias indicadas en su momento, la tasa global fue de 1,19/100 pacientes/año, lo que indica que la decisión de tratar la redujo.
Se repitió la biopsia en 3 casos de no respondedores a tratamiento: en un caso coinfectado evolucionó de fibrosis leve a cirrosis en 8 años, en los otros 2 monoinfectados, se pasó de fibrosis severa a cirrosis en 4 años en un caso, mientras que en el otro no se modificó el grado de fibrosis en 7 años.
Fallecieron 13 pacientes (25%), en una mediana de 5 años y con una mayor edad (42,6 [16,5] vs. 33,5 [9,4]; p<0,05). El porcentaje de mortalidad en coinfectados fue mayor (8 [27,5] vs. 5 [21,7]), aunque sin significación estadística. Las causas de muerte fueron en su mayoría no hepáticas (64,4%) y no pudo definirse en el 28,5% de los casos (tabla 1).
El análisis de las curvas arroja una probabilidad de supervivencia a los 12 años del 55,9% en coinfectados y del 66,6% en monoinfectados, sin diferencias significativas entre ambos grupos (fig. 1). La tasa de mortalidad global fue de 2,08/100 pacientes/año (2,2/100 pacientes/año en coinfectados y 1,8/100 pacientes/año en monoinfectados). No se observaron diferencias en la supervivencia con respecto a otros factores como sexo, cifra de linfocitos CD4 o conducta de riesgo.
DiscusiónLa aparición de hepatitis crónica es el curso natural más frecuente de la infección por el VHC, tanto en pacientes monoinfectados como en coinfectados por el VIH, siendo el grado de la fibrosis hepática el factor fundamental que condiciona su pronóstico2,3. Se estima que existen alrededor de 300.000 individuos coinfectados por VHC y VIH en Estados Unidos, en los cuales la progresión de la enfermedad hepática es más rápida respecto a lo observado en los monoinfectados por VHC11. Los factores que parecen contribuir a este daño hepático son diversos, y entre ellos cabe destacar, además del propio VHC, el consumo de alcohol y el uso continuado de algunos antirretrovirales. Algunas investigaciones recientes sugieren la posibilidad de que el propio VIH sea el agente estimulante de la fibrosis al activar las células estrelladas del tejido hepático infectado12. En nuestra serie, las características clínicas e histológicas de coinfectados y monoinfectados era similar y solo los coinfectados por el VIH tenían una menor edad y una mayor tasa de conducta UDVP de riesgo. Con un tiempo estimado de evolución similar en mono y coinfectados, no existían diferencias en el grado de lesión hepática, lo que iría a favor de una similar evolución de la hepatopatía en ambos grupos, contrariamente a lo actualmente establecido. Al menos, ambos tipos de pacientes partían de situaciones similares en cuanto a la lesión hepática.
Al incluir en el análisis a los pacientes tratados, observamos cómo el factor «decisión de tratar» influyó de forma positiva, disminuyendo la tasa de progresión a cirrosis preferentemente en pacientes no coinfectados. Los actuales tratamientos basados en la combinación de interferón pegilado y ribavirina consiguen tasas de respuesta viral sostenida global de un 50%, pero dicha respuesta es inferior en los pacientes coinfectados13–15, entre un 10 y un 15% inferiores a las observadas en pacientes monoinfectados16,17. La decisión de tratar a nuestros pacientes con las diversas alternativas terapéuticas disponibles, poco eficaces al principio, a lo largo del periodo de seguimiento consiguió una curación del 35%, similar entre mono y coinfectados, probablemente debido a la selección de los mejores candidatos entre los coinfectados (solo se trataron un 37,9% frente al 82,6%). Esto demuestra la eficacia global de la decisión de tratar incluso a los coinfectados, indicación cuestionada en etapas anteriores, pero refrendada en la actualidad por el efecto protector de las nuevas terapias frente al desarrollo de cirrosis, independientemente del estadio de la infección VIH18.
La coinfección por VIH es un factor independiente de progresión de fibrosis hepática en pacientes infectados por VHC y ello explica por qué la enfermedad hepática grave por VHC se ha convertido en una de las principales causas de morbimortalidad en los pacientes coinfectados19,20. Otras series similares estudiadas en nuestro entorno en pacientes con cirrosis por VHC descompensada estiman una supervivencia media de 16 meses para coinfectados y 48 para no coinfectados. Además estos autores identificaron una serie de factores predictores de supervivencia, como la edad superior a 63 años, estadio de Child B frente a Child A, índice MELD elevado, más de una descompensación simultánea y el tipo de la primera descompensación presentada por el paciente, con peor pronóstico para la encefalopatía hepática21.
En la serie presentada, aunque los 5 casos con diagnóstico de cirrosis preferentemente clínico sean un número reducido, los resultados nos parecen orientadores de la evolución de la infección por VHC. Analizando diversos parámetros de forma individual, la edad y un mayor grado de fibrosis inicial, pero no la actividad inflamatoria, se asociaron con la probabilidad de progresión de la enfermedad hepática, que empieza a ser mayor a partir de los 7 años desde la realización de la biopsia. El único factor que predijo la evolución a cirrosis fue el grado de fibrosis, hasta más de ocho veces en los que presentaban fibrosis severa, sin que otros datos, incluida la coinfección por VIH, se asociaran significativamente a dicha evolución. Por otra parte, el análisis de los escasos pacientes rebiopsiados nos indica una variabilidad individual en la velocidad de progresión.
En algunas series de carácter retrospectivo se describe una peor evolución de la hepatopatía por VHC en pacientes coinfectados por VIH, los cuales presentan mayor viremia VHC, mayor grado de lesión hepática y menor respuesta a las terapias basadas en interferón. Para estos autores, la edad y el consumo de alcohol constituyen cofactores asociados al desarrollo de cirrosis y a un mayor riesgo de mortalidad18.
En nuestra serie no se observaron diferencias respecto a mortalidad ni progresión a cirrosis entre coinfectados y monoinfectados. La edad de los pacientes fallecidos fue superior de forma global y la mortalidad se debió a hepatopatía en pocos casos, destacando otras causas como sida, tumores y suicidio. Esto, junto al hecho de no observar ningún factor asociado a la supervivencia, incluida la coinfección VIH, nos indica que quizá el periodo de seguimiento (12 años) no haya sido lo suficientemente prolongado como para permitir observar diferencias entre ambos grupos, o que en la actualidad con el uso adecuado de los nuevos tratamientos el pronóstico de ambos tipos de pacientes pudiera tender a igualarse.
Nuestros resultados señalan que los pacientes que desarrollaron cirrosis eran más mayores y tenían mayor grado de fibrosis hepática, único factor que se asoció a una peor evolución de la infección por VHC. La decisión de tratar la infección por VHC redujo la tasa de progresión a cirrosis, preferentemente en individuos no coinfectados.
No se observaron diferencias respecto a la mortalidad entre pacientes mono y coinfectados, sin que observaran factores asociados a una mayor supervivencia, probablemente debido a que el periodo de seguimiento fue demasiado corto y el número de pacientes era reducido.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.