INTRODUCCIÓN
La hipercolesterolemia es uno de los factores de riesgo cardiovascular (CV) independientes más importantes, con una prevalencia relativamente extendida en la población1. El riesgo de cardiopatía coronaria aumenta de forma curvilínea, continua y gradual. Durante la madurez, por cada aumento del 1% del colesterol total se eleva el riesgo de cardiopatía isquémica (CI)2 en un 3%.
A pesar de que la morbimortalidad CV en España es comparativamente más baja que en la mayoría de los países industrializados3, en la Región de Murcia no se ha producido un descenso evidente de la mortalidad por CI4 a pesar del incremento de la red asistencial, de la mejora de algunos procedimientos asistenciales y de que la población sigue, al menos en parte, un consumo de productos relacionados con la dieta mediterránea.
Actualmente, los criterios para la indicación del tratamiento farmacológico en los pacientes con dislipemia5-13 y la variabilidad de los métodos de cálculo14-18 de los niveles de riesgo CV están sujetos a una controversia, ya que, a la dificultad de una acertada decisión clínica sobre el tratamiento, se añade el que los fármacos hipolipemiantes tienen un precio elevado, y el beneficio económico se dirige más a evitar los costes relacionados con los recursos sanitarios como la hospitalización y los procedimientos quirúrgicos19-21. La mejor relación coste-efectiva se produce en los pacientes que han padecido eventos CV (prevención secundaria22,23) o en la prevención primaria24-26 cuando los pacientes se encuentran en alto riesgo.
Debido a la importancia que tiene una atención sanitaria efectiva de los factores de riesgo CV clásicos en el primer nivel asistencial, nos hemos planteado los siguientes objetivos: valorar la efectividad de las intervenciones asistenciales realizadas en el servicio de dislipemia del programa de atención al adulto de Atención Primaria y conocer qué objetivos terapéuticos se han alcanzado con los tratamientos empleados en la práctica clínica.
MATERIAL Y MÉTODOS
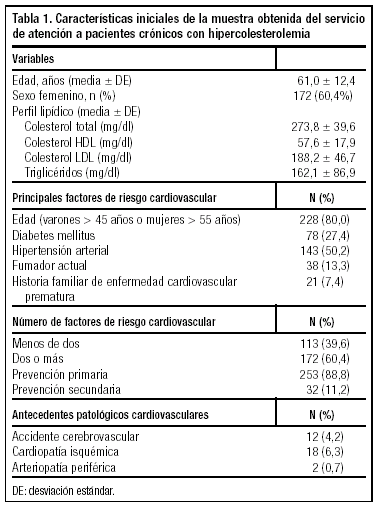
El estudio se realizó en cuatro centros de Atención Primaria que atienden a una población total de 38.602 personas. Se diseñó un estudio observacional, prospectivo, basado en el seguimiento de la evolución del perfil lipídico y del tratamiento hipolipemiante que recibieron los pacientes del servicio de dislipemias durante 18 meses (enero de 2000 a junio de 2001). Se ha utilizado como fuente de datos la historia clínica del paciente (datos demográficos, factores de riesgo CV). Para obtener los datos del seguimiento se ha empleado una hoja específica, diseñada para este fin, en la que constaban: los resultados lipídicos, hábitos de vida y tipo de tratamiento recibido. Las variables utilizadas han sido: edad, sexo, factores de riesgo CV, antecedentes personales de enfermedad CV, colesterol total, colesterol unido a lipoproteínas de baja densidad (c-LDL), colesterol unido a lipoproteínas de alta densidad (c-HDL), triglicéridos, tratamiento dietético o farmacológico para reducir los niveles lipémicos. Se consideran pacientes de alto riesgo1 CV los que presenten dos o más de los siguientes factores de riesgo: edad (en varones >= 45 años, y mujeres >= 55 años), tabaquismo actual, hipertensión arterial (incluso si actualmente está controlado con medicación), diabetes mellitus, c-HDL < 35 mg/dl (si es 60 o más mg/dl restar un factor de riesgo CV) y antecedentes familiares de cardiopatía coronaria prematura (si se había producido antes de los 55 años en familiares masculinos de primer grado o antes de los 65 años en los familiares femeninos).
Para disminuir la variabilidad clínica, los participantes consensuaron, al inicio del estudio, los criterios diagnósticos y terapéuticos del paciente dislipémico, utilizando, para ello, las recomendaciones del Programa Nacional de Educación del Colesterol (NCEP) II y III1,27,28. En este Programa se indica que en los pacientes tratados para la prevención secundaria se alcanza el objetivo terapéutico con niveles de c-LDL < 100 mg/dl. En los pacientes en prevención primaria con un sólo factor de riesgo CV los niveles c-LDL deben ser menores de 160 mg/dl. Por último, en los pacientes con dos o más factores de riesgo CV, los niveles de c-LDL serán menores de 130 mg/dl. Las últimas recomendaciones del NCEP III son más exigentes con los pacientes diabéticos (aunque no presenten todavía episodios CV), ya que para obtener este objetivo terapéutico deberán tener un nivel de c-LDL < 100 mg/dl.
La población de estudio son 1.800 pacientes, pertenecientes a seis consultas de Atención Primaria, incluidos en el servicio de dislipemias ofertado dentro del Programa de Atención al Adulto y Anciano. La muestra se seleccionó mediante la extracción aleatoria simple, del listado de morbilidad, de 285 pacientes, varones y mujeres de edades comprendidas entre los 18 y 75 años. Se han excluido del estudio los pacientes cuya dislipemia está siendo controlada en otro nivel asistencial, los pacientes diagnosticados recientemente de CI aguda (episodio ocurrido hace menos de 6 meses) y los pacientes con expectativas o calidad de vida reducida. El cálculo de la muestra se ha obtenido para un porcentaje estimado de pacientes tratados con fármacos del 33%, un riesgo alfa del 5%, riesgo beta del 20% y una precisión en torno a ± 5%.
Se realizó un análisis descriptivo de los datos. Para la comparación de porcentajes y de medias de muestras apareadas se ha utilizado, respectivamente, el test de McNemar y la prueba de la "t" de Student. Se ha calculado la reducción absoluta de los niveles de lípidos en sangre mediante la diferencia entre los niveles plasmáticos medios obtenidos al final y al principio del estudio y el porcentaje relativo mediante la ecuación: diferencia entre los valores plasmáticos medios obtenidos al final y al inicio del estudio por los valores medios iniciales, todo ello, por 100.
RESULTADOS
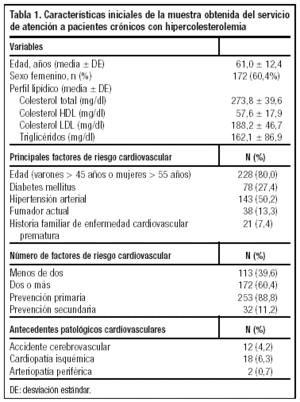
En la tabla 1 se describen las características iniciales de la muestra analizada.
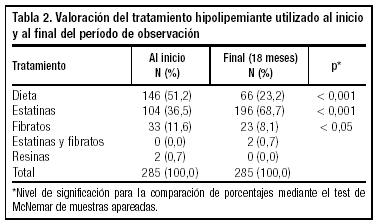
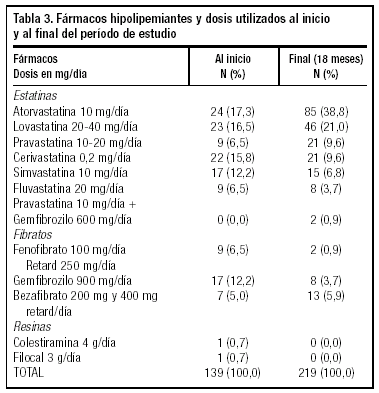
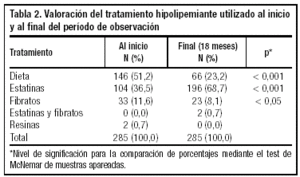
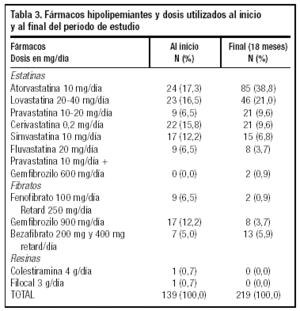
Durante el período de estudio, los pacientes dislipémicos recibieron el tratamiento que se observa en las tablas 2 y 3. A los pacientes atendidos en el servicio que no cumplían con las recomendaciones del NCEP II se les prescribieron más fármacos hipolipemiantes, por lo que al finalizar el seguimiento había una mayor proporción de pacientes que tomaban estatinas, especialmente las relacionadas con la atorvastatina 10 mg/día y lovastatina 20-40 mg/día.
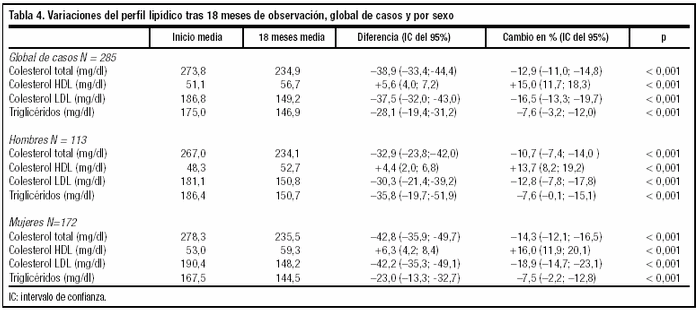
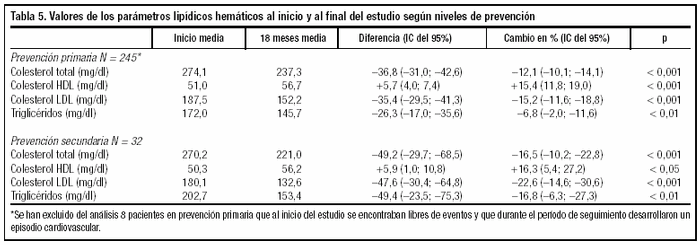
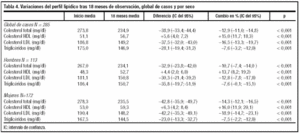
Al final del período de estudio, los resultados intermedios conseguidos se pueden apreciar en las tablas 4 y 5. En general, los niveles lipémicos de los parámetros de colesterol total (38,9 mg; -12,9%), c-LDL (37,5 mg; -16,5%) y triglicéridos (28,1 mg; -7,8%) disminuyen, por el contrario aumentan los niveles en sangre de c-HDL (+5,6 mg; +15,9%). La evolución de los lípidos en sangre es similar en ambos sexos, pero en las mujeres la disminución de los valores de c-LDL (42,2 mg; 18,9%) y el incremento del c-HDL (+6,3 mg; +16,0%) fueron superiores a los niveles lipídicos observados en los hombres, respectivamente (30,3 mg; 12,8% y +4,4 mg; +13,7%).
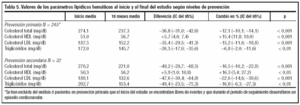
Los pacientes tratados para la prevención secundaria (tabla 5) han reducido más los niveles de c-LDL (47,6 mg; 22,6%) que los que se encontraban en prevención primaria (35,4 mg; 15,2%).
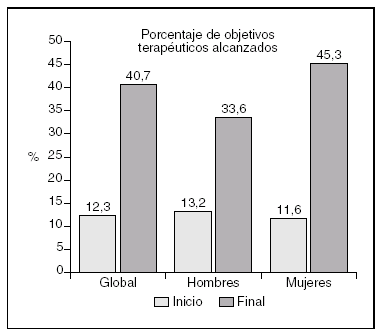
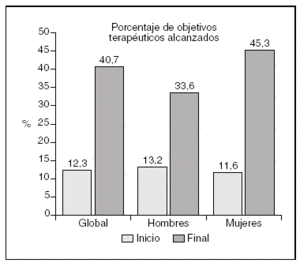
El grado de control terapéutico óptimo (fig. 1) de los niveles de c-LDL que recomienda el NCEP II fue significativamente mayor (40,7%) al finalizar el estudio. Por sexos, el porcentaje de pacientes con un control terapéutico óptimo fue superior en las mujeres (45,3%) que en los hombres (33,6%). Si se utilizaran los nuevos criterios recomendados en el NCEP III, el porcentaje de pacientes con un control óptimo descendería hasta el 31,9% (26,5%-37,3%).
Figura 1. Grado de control lipídico durante el período de estudio. Test de McNemar para datos apareados.
DISCUSIÓN
La reducción de los niveles plasmáticos de c-LDL (37,5 mg; 16,5%) y el incremento del c-HDL (+5,6 mg; +15,9%) fue bastante similar a los resultados ya publicados en otros estudios realizados en centros de salud6,29, pero inferior a los observados en los ensayos clínicos (reducciones de c-LDL del 30% o más) en los que los pacientes han sido tratados en ámbitos diferentes y con medicación hipolipemiante, estatinas, a dosis mucho más elevadas24,26. Las mujeres y los pacientes en prevención secundaria tenían una mayor reducción de los niveles lipídicos, especialmente los de c-LDL, quizá por encontrarse mucho más motivados para reducir los factores de riesgo CV.
A pesar de la mejoría global del control lipídico, sólo el 40,7% de los pacientes tenían un control óptimo al finalizar el estudio, cifra superior a la publicada en otro estudio6, aunque claramente insuficiente, por lo que se debería intensificar la estrategia terapéutica, reforzando el cambio de los hábitos de vida y prescribiendo fármacos hipolipemiantes en dosis adecuadas, ya que un tratamiento en dosis más bajas que los estándares impide muchas veces alcanzar el objetivo terapéutico. Se considera que las intervenciones terapéuticas higiénico-dietéticas (dieta cardiosaludable, reducción del sobrepeso, la actividad física, el abandono del hábito tabáquico) y medicamentosas, como las estatinas, pueden detener la evolución de las placas ateroscleróticas. Para mejorar la adherencia a los planes terapéuticos, los facultativos deben participar activamente en el proceso asistencial, desarrollando una buena relación con sus pacientes y vigilar si el tratamiento prescrito tiene la potencia y la seguridad necesarias.
Se observa una cierta disparidad entre las guías y protocolos para clasificar y tratar a los pacientes dislipémicos1,5,27,28 provocada por una tendencia, en los últimos años, a establecer diagnósticos de los factores de riesgo CV (diabetes mellitus, dislipemias, hipertensión arterial) considerando cada vez niveles o puntos de corte más bajos para poder prevenir o tratar de forma más precoz las complicaciones CV de estos factores de riesgo clásico. La elección de tratamiento farmacológico5-13 varía en función de que se realice la medición del riesgo CV14-18 con metodología cuantitativa, tabla de Framingham, o cualitativa, utilizando los criterios de NCEP. Se considera que el método cuantitativo es más preciso que el cualitativo, pero presenta el inconveniente que no se puede clasificar a los pacientes con dislipemias familiares, posiblemente clasifica mal a los pacientes con dislipemias que tienen niveles de c-LDL mayor de 170 mg y riesgo CV bajo o moderado (< 20%) y no recomienda tratar a los pacientes diabéticos con dislipemia de forma tan agresiva como lo hace el NCEP III.
Entre las posibles limitaciones del estudio se pueden citar las siguientes: los criterios del NCEP II utilizados han sido modificados posteriormente por los nuevos criterios del panel de expertos del NCEP III. Estas recomendaciones, en todo caso, son más exigentes que las que propugnan algunas sociedades y grupos de trabajo de Atención Primaria de nuestro país30, en las que aconsejan sólo un tratamiento más intensivo en los pacientes con un nivel de riesgo CV superior al 20% en 10 años, ya que los posibles beneficios obtenidos con el tratamiento no compensan de la toxicidad y coste económico del fármaco hipolipemiante. Por otra parte, algunas de las características inherentes a los pacientes incluidos en el servicio de dislipemia, como sería el estar más preocupados por su salud, podrían favorecer una mejor adherencia al tratamiento.
Los protocolos clínicos presentan algunas dificultades para que sus recomendaciones se lleven a la práctica clínica31-34. Existe poca evidencia científica que apoye la eficacia de llevar a cabo las estrategias de implementación de las guías de la práctica clínica, algunas de estas, ya evaluadas, como las visitas personales explicando las guías, las técnicas de recordatorio, la formación de profesionales, los audit, o la retroalimentación sobre los resultados conseguidos con su aplicación, etc. han conseguido muy escasos resultados.
Las conclusiones del estudio realizado son: los pacientes atendidos en el servicio de dislipemia obtienen una mejoría clara de los perfiles lipídicos en sangre a lo largo de casi dos años de seguimiento, pero estos resultados intermedios son menos acusados en los pacientes varones y aquellos en alto riesgo CV tratados en prevención primaria.