La dermatoscopia (DS) es una técnica diagnóstica in vivo, no invasiva, desarrollada para estudiar las lesiones cutáneas. Mejora el diagnóstico precoz y el diagnóstico diferencial de las lesiones potencialmente malignas, especialmente el melanoma. Utiliza un dispositivo llamado dermatoscopio para visualizar estructuras cutáneas profundas no visibles a simple vista, denominadas estructuras dermatoscópicas. Únicamente algunas de ellas tienen significado histológico, basándose en ellas la DS.
Se han desarrollado numerosos métodos dermatoscópicos, más o menos complejos, para ayudar en el diagnóstico diferencial del cáncer de piel. El más extendido es el algoritmo en 2 pasos o etapas. Pero existen algunos métodos más sencillos, diseñados para ser aplicados por médicos no expertos en DS. Dos de ellos resultan de gran utilidad en atención primaria: la regla de los 3 puntos y el algoritmo BLINCK. Este trabajo se centra en la descripción de los parámetros dermatoscópicos necesarios para aplicar dichos algoritmos, así como en su interpretación.
Dermoscopy (DS) is an in vivo non-invasive diagnostic technique developed to study skin lesions. It improves the diagnostic accuracy of hyperpigmented lesions and early diagnosis of potentially malignant lesions, especially melanoma. It uses a device called a dermoscope to display deeper skin structures not visible to the naked eye, called dermoscopic structures. Only some of them have histological significance, basing them on DS.
Many, more or less complex, dermoscopic methods have been developed to aid in the differential diagnosis of skin cancer. The most widespread is 2-step algorithm dermoscopy. But there are some more simple methods, designed to be operated by non-medical experts in DS. Two of them are useful in primary care: the 3-point checklist of DS, and the BLINCK algorithm. This paper focuses on describing the dermoscopic parameters needed to implement these algorithms, as well as their interpretation.
La dermatoscopia (DS) es una técnica diagnóstica in vivo, no invasiva, desarrollada para estudiar las lesiones cutáneas. La DS de las lesiones hiperpigmentadas puede resultar una herramienta de gran ayuda en su manejo diagnostico terapéutico en atención primaria, ya que mejora el diagnóstico diferencial entre el melanoma y otras lesiones hiperpigmentadas1–3.
Desde el descubrimiento de la DS se han descrito numerosas estructuras dermatoscópicas; estas —también denominadas, según el autor consultado, criterios o parámetros dermatoscópicos— son estructuras cutáneas profundas no visibles a simple vista. Existe una relación estrecha entre determinados hallazgos histopatológicas y diferentes estructuras y parámetros dermatoscópicos1–3. Actualmente, se considera que la DS ofrece una visión «horizontal» y la anatomía patológica ofrece una visión «vertical» de la lesión, resultando, por tanto, técnicas complementarias1,2.
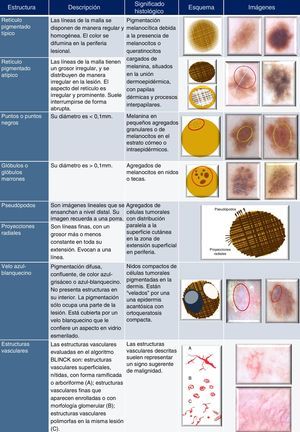
En los últimos años se han desarrollado diversos estudios para seleccionar aquellas estructuras que guarden mejor sensibilidad y especificidad, y que sean fácilmente reproducibles entre diferentes observadores2. Los principales parámetros dermatoscópicos que responden a dichas características son: pigmentación y color, retículo pigmentado, puntos, glóbulos, proyecciones radiales, pseudópodos, lagunas rojo-azuladas, estructuras vasculares, estructuras en hoja de arce, estructuras en rueda de carro, nidos grandes ovales azulados, glóbulos múltiples, parche central blanco, fisuras, criptas, quistes de tipo millium y tapones córneos2. No obstante, existen otras estructuras que pueden resultar de gran utilidad (pseudorretículo pigmentado, retículo pigmentado negativo, manchas de pigmento, estructuras de regresión, etc.).
Para simplificar su exposición y comprensión, en este trabajo únicamente expondremos los parámetros dermatoscópicos imprescindibles para aplicar 2 algoritmos diagnósticos de gran utilidad en atención primaria: la regla de los 3 puntos y el algoritmo BLINCK.
Descripción de los parámetros dermatoscópicos empleados en la regla de los 3 puntos y el algoritmo BLINCKLas 2 características más importantes de la DS son los colores y las estructuras4. Su importancia radica en su correspondencia con el comportamiento y el desarrollo de la lesión, así como la profundidad a la que se encuentra4.
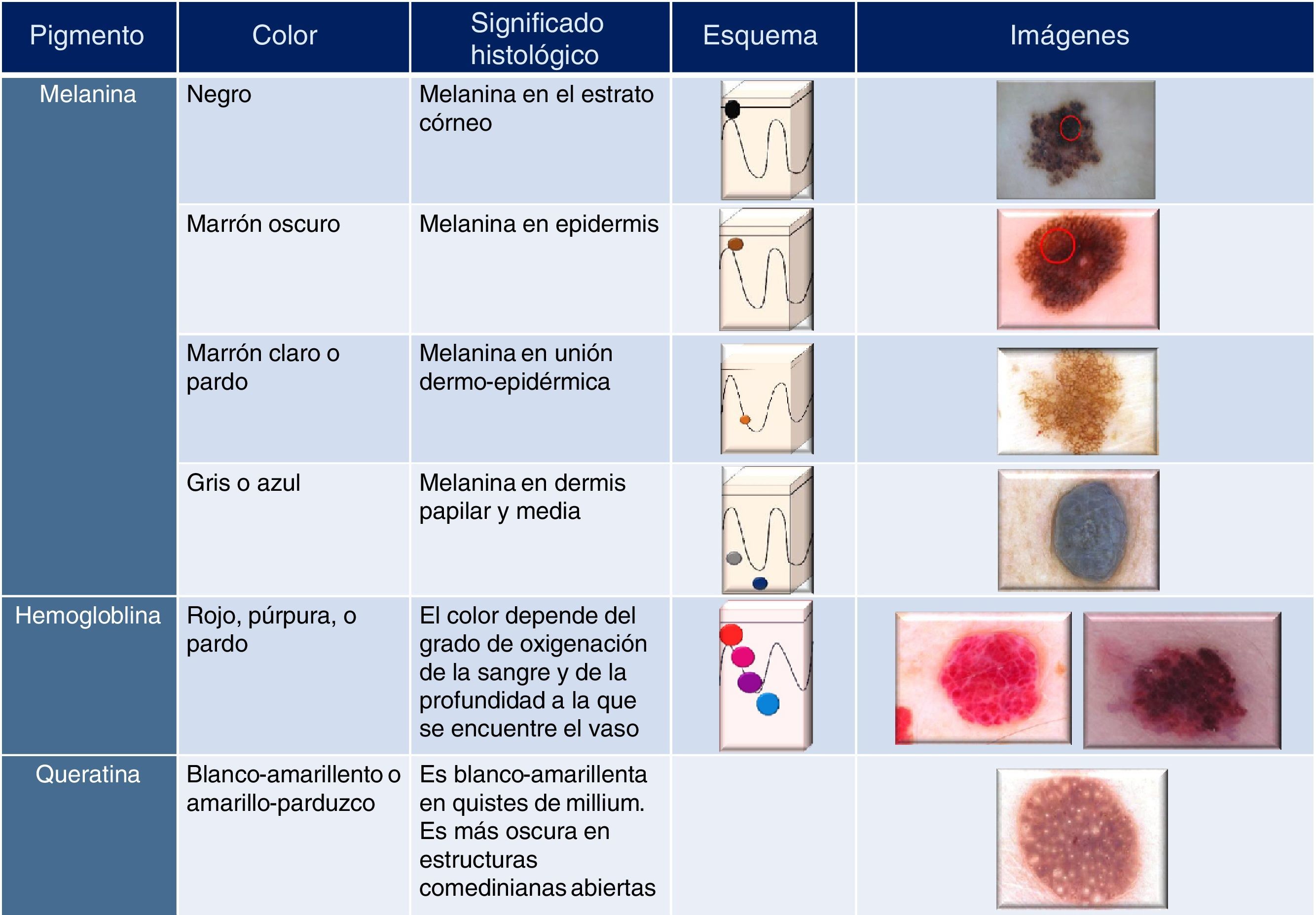
Pigmentación y colorEs un parámetro fundamental en DS1,2,4,5. Los colores que se observan con el dermatoscopio son: rojo, marrón claro o pardo, marrón oscuro, amarillo, azul, gris, negro y blanco1–6. La presencia de melanina, hemoglobina y queratina en las diferentes capas de la piel determinan el color visualizado (fig. 1)1,2,4:
- a)
El color de la melanina es diferente según la profundidad a la que se encuentre: negro (estrato córneo), marrón oscuro (epidermis), marrón parduzco (unión dermoepidérmica), o azul (dermis papilar y media)1–7.
- b)
La hemoglobina puede visualizarse de color rojo, púrpura, pardo o azulado, en función de su localización y de su grado de oxidación1–3,6,7.
- c)
El color de la queratina oscila entre amarillento (en un quiste de millium) a amarillo-parduzco (en comedones abiertos)1–3,5–7.
Pigmentación y color en dermatoscopia.
En DS debemos valorar el número, el tipo y la distribución de los colores en la lesión estudiada.
Al ser evaluada mediante DS, la presencia de un solo color en una lesión melanocítica raramente corresponde a una lesión maligna1,2. La presencia de 5 o más colores distribuidos de manera asimétrica dentro de una misma lesión melanocítica es un signo muy específico de melanoma maligno1,2.
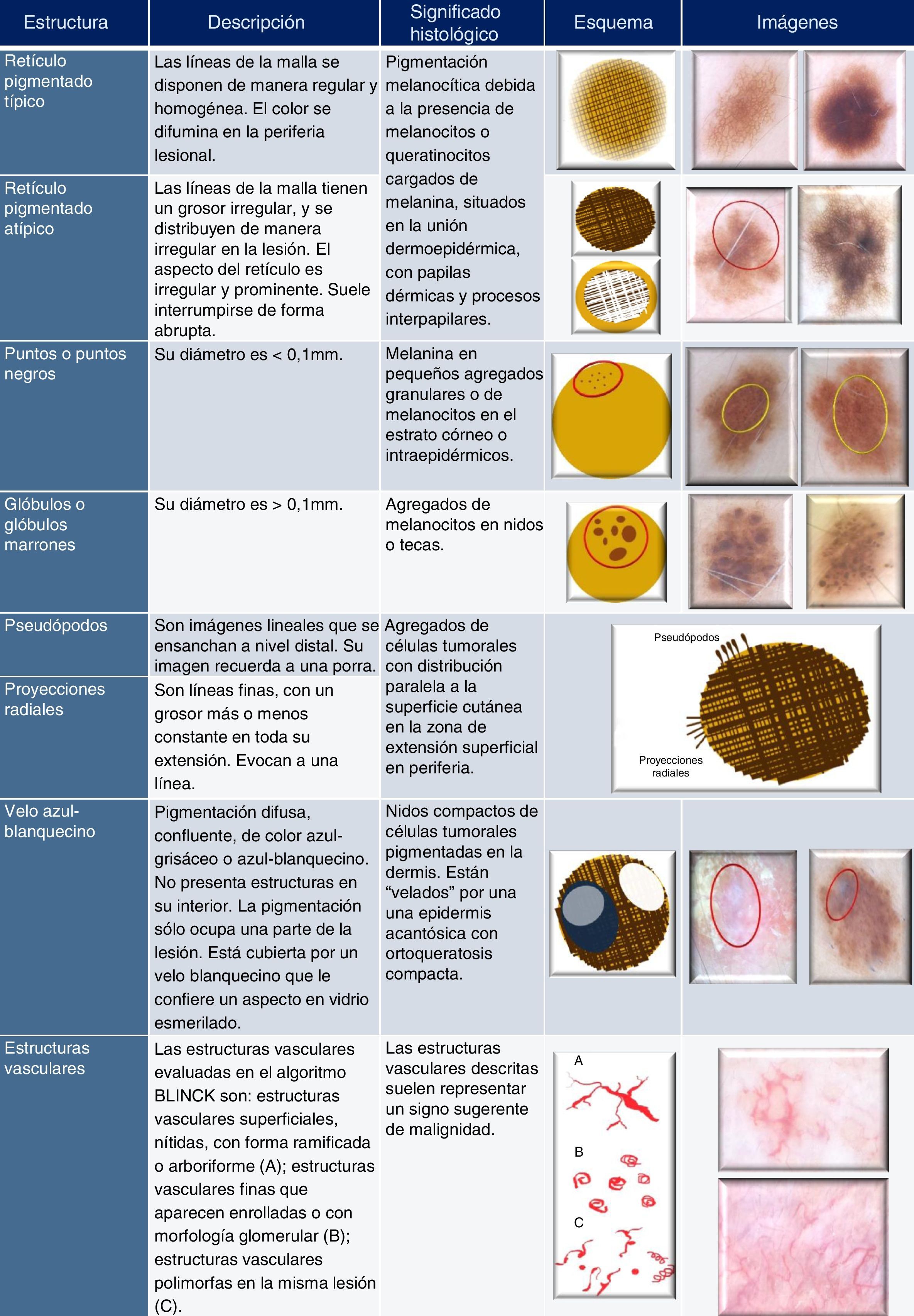
Retículo pigmentadoEs una estructura dermatoscópica característica de las lesiones melanocíticas. En DS, el retículo pigmentado se visualiza como una red o una malla de líneas de color marrón o negro dispuestas sobre un fondo de color marrón más claro1,2. Corresponde a la presencia de melanina en células de estirpe melánica o en queratinocitos que estén ubicados en la unión dermoepidérmica1,2,6. Las líneas de la malla están relacionadas con la superposición de pigmento en los procesos interpapilares o crestas epidérmicas1,2,6,8. Los orificios de la red corresponden a la visualización de las papilas dérmicas desde un punto de vista «vertical», perpendicular a la superficie cutánea1,2.
El grosor y la distribución de las líneas que componen la malla, así como la amplitud y regularidad de sus orificios, permiten diferenciar 2 tipos de retículo pigmentado:
- a)
Retículo pigmentado típico (fig. 2). La malla está compuesta por unas líneas finas distribuidas de manera homogénea1,2,5,6,8,9. El aspecto del retículo es regular y delicado1,2,5,8,9. El color de la lesión sobre el que se asienta el retículo pigmentado suele difuminarse un poco en la periferia. Es propio de lesiones melanocíticas benignas (por ejemplo, nevo juntural lentiginoso o lentigo solar)1,2,5,6,8,9.
Figura 2.Estructuras dermatoscópicas.
Fuente: elaboración propia a partir de las referencias bibliográficas1-12. - b)
Retículo pigmentado atípico (fig. 2). La malla está compuesta por unas líneas de grosor irregular, mayor que las del retículo pigmentado típico, que se distribuyen de manera irregular en la lesión1,2,5,6,8,9. El aspecto del retículo es irregular y prominente1,2. Al contrario que el retículo pigmentado típico, suele interrumpirse de forma abrupta, sin la atenuación del color periférico. Es propio de lesiones melanocíticas atípicas (por ejemplo, nevo de Clark) o malignas (melanoma)1,2,5,6,8,9.
Aparecen en lesiones melanocíticas (benignas o malignas)9. Son estructuras dermatoscópicas más o menos circulares u ovaladas9. Se han definido por consenso de la siguiente manera:
- a)
Puntos (fig. 2): su diámetro es <0,1mm1,2,5,6. Su color varía en función de la profundidad a la que se encuentre la melanina. Anatomopatológicamente corresponden a la presencia de agregados focales de melanocitos o de gránulos de melanina1,2,5,6.
- b)
Glóbulos (fig. 2): su diámetro es >0,1mm1,2,5,6. Histológicamente corresponden a la presencia de nidos de melanocitos pigmentados en la unión dermoepidérmica o agregados de células névicas en la dermis1,2,5,6.
Son estructuras de morfología lineal5,8. Surgen desde el borde de la lesión, extendiéndose hacia la periferia (fig. 2)5,8. Se diferencian claramente del retículo pigmentado. Su color es marrón o negro1,2,5,8.
Las estructuras radiadas, finas, con un grosor más o menos constante en toda su extensión, se denominan proyecciones radiales1,2,5,6. Cuando el extremo distal de la estructura radiada es más grueso que el extremo proximal a la lesión, se denominan pseudópodos1,2,6. De modo práctico, podríamos decir que las proyecciones radiales «recuerdan a un línea», mientras que los pseudópodos recuerdan a «una porra».
Histológicamente, corresponden a pequeños nidos de células tumorales, con una morfología diferente a la de las células del cuerpo tumoral1,2,6. Su morfología lineal se atribuye a la forma tubular de los nidos de células tumorales que discurren paralelos a la superficie de la epidermis1,2.
Velo azul-blanquecinoEl velo azul-blanquecino consiste en una pigmentación difusa, confluente, que no presenta estructuras en su interior1,2,5,6,8,9. Su color es azul-grisáceo o azul-blanquecino1,2,5,6,8,9. La pigmentación solo ocupa una parte de la lesión1,2,5,6 y está cubierta por un velo blanquecino que le confiere un aspecto en vidrio esmerilado (fig. 2)1,2,6. Suele aparecer en zonas sobreelevadas de la lesión5,9.
A nivel anatomopatológico, corresponde a zonas con nidos grandes confluentes de células tumorales intensamente pigmentadas localizadas en la dermis superficial, veladas por una epidermis acantósica con ortoqueratosis compacta e hipergranulosis1,2,5,6,9.
Es un parámetro dermatoscópico muy específico de melanoma1,2,5,6,8,9. No obstante, puede aparecer también en otras lesiones cutáneas: nevo de Spitz/Reed, carcinomas basocelulares, etc.1,2,5,8.
Estructuras vascularesLas estructuras vasculares corresponden a vasos sanguíneos (fig. 2). Aparecen en lesiones benignas y malignas. Las estructuras vasculares evaluadas en el algoritmo BLINCK son:
Procedimiento diagnóstico dermatoscópicoSe inicia con una buena anamnesis y una exploración física general de la lesión, realizando la exploración dermatoscópica cuando se considere necesaria1. Inicialmente la DS estaba indicada únicamente en lesiones cutáneas hiperpigmentadas sospechosas de malignidad1. Sin embargo, actualmente se considera que todas las lesiones cutáneas hiperpigmentadas pueden explorarse dermatoscópicamente1.
Se han desarrollado numerosos métodos y algoritmos para realizar un diagnóstico dermatoscópico correcto. Probablemente, el más extendido actualmente es el denominado «algoritmo en 2 etapas»1. En la primera etapa se valora si la lesión estudiada es melanocítica o no melanocítica1. Si la lesión es melanocítica, se procede con la segunda etapa de este método1. En ella se evalúa la benignidad o malignidad de la lesión, pudiendo aplicar diversos métodos o algoritmos para ello (análisis de patrones, método del ABCD dermatoscópico, método de Menzies, lista de los 7 puntos, etc.)1. Todos estos métodos presentan una sensibilidad similar para el diagnóstico de melanoma1. Sin embargo, el análisis de patrones es el que posee mayor especifidad1.
El aprendizaje de los algoritmos y los métodos descritos puede resultar complicado. Durante los últimos años se han diseñado algunos métodos específicamente para ser aprendidos y aplicados por exploradores no expertos o incluso no iniciados en DS. Algunos de ellos han sido ideados expresamente para ser aplicados en atención primaria. Dada su relativa sencillez y elevada aplicabilidad en atención primaria, en este trabajo expondremos la regla de los 3 puntos y el método BLINCK.
Regla de los 3 puntosEs el método dermatoscópico más sencillo de aprender y utilizar adecuadamente3. Es un método seguro, sencillo y reproducible1. Este método ha sido estudiado y validado en médicos de familia y dermatólogos no expertos en DS1. En dichos estudios se encontró que su sensibilidad al ser aplicado sin ninguna formación resultó ser <50%, alcanzando >96% tras 4h de formación específica en su aplicación práctica1,11–13. Sin embargo, su especificidad en dichos estudios resultó ser >33%1,11–13. Al presentar elevada sensibilidad y baja especificidad, es un buen método para realizar el cribado y diagnóstico precoz de las lesiones cutáneas sospechosas de malignidad1.
Para aplicar la regla de los 3 puntos no es necesario tener formación específica en DS. Se puede utilizar en lesiones melanocíticas y no melanocíticas, no siendo necesario haber realizado antes el primer paso del algoritmo en 2 etapas1,11.
Este método se basa en identificar la presencia o ausencia de 3 criterios dermatoscópicos:
- a)
Asimetría global1,3,10,11. Valora la asimetría en uno o más ejes respecto a los colores y/o las estructuras presentes en la lesión1,3,10,11. Si al dividir la lesión por cualquier diámetro imaginario, las mitades resultantes son diferentes (no son simétricas), la lesión se interpretará como asimétrica3. Una pista dermatoscópica importante para diagnosticar un melanoma es la asimetría de los colores y/o las estructuras observadas mediante DS, no la simetría en el contorno o la forma de la lesión3,4. Una lesión asimétrica puntúa 1punto1,3,10,11. Una lesión simétrica puntúa 0puntos1,3,10,11.
- b)
Retículo pigmentado atípico1,3,10,11. La presencia de un retículo pigmentado atípico puntúa 1punto1,3,10,11. Su ausencia puntúa 0puntos1,3,10,11.
- c)
Estructuras blanco-azuladas1,11,14. En este algoritmo se define por la presencia de áreas de coloración azul-blanquecina en la lesión estudiada1,11,14. Su presencia puntúa 1punto1,11,14. Su ausencia puntúa 0puntos1,11,14.
Interpretación del algoritmo:
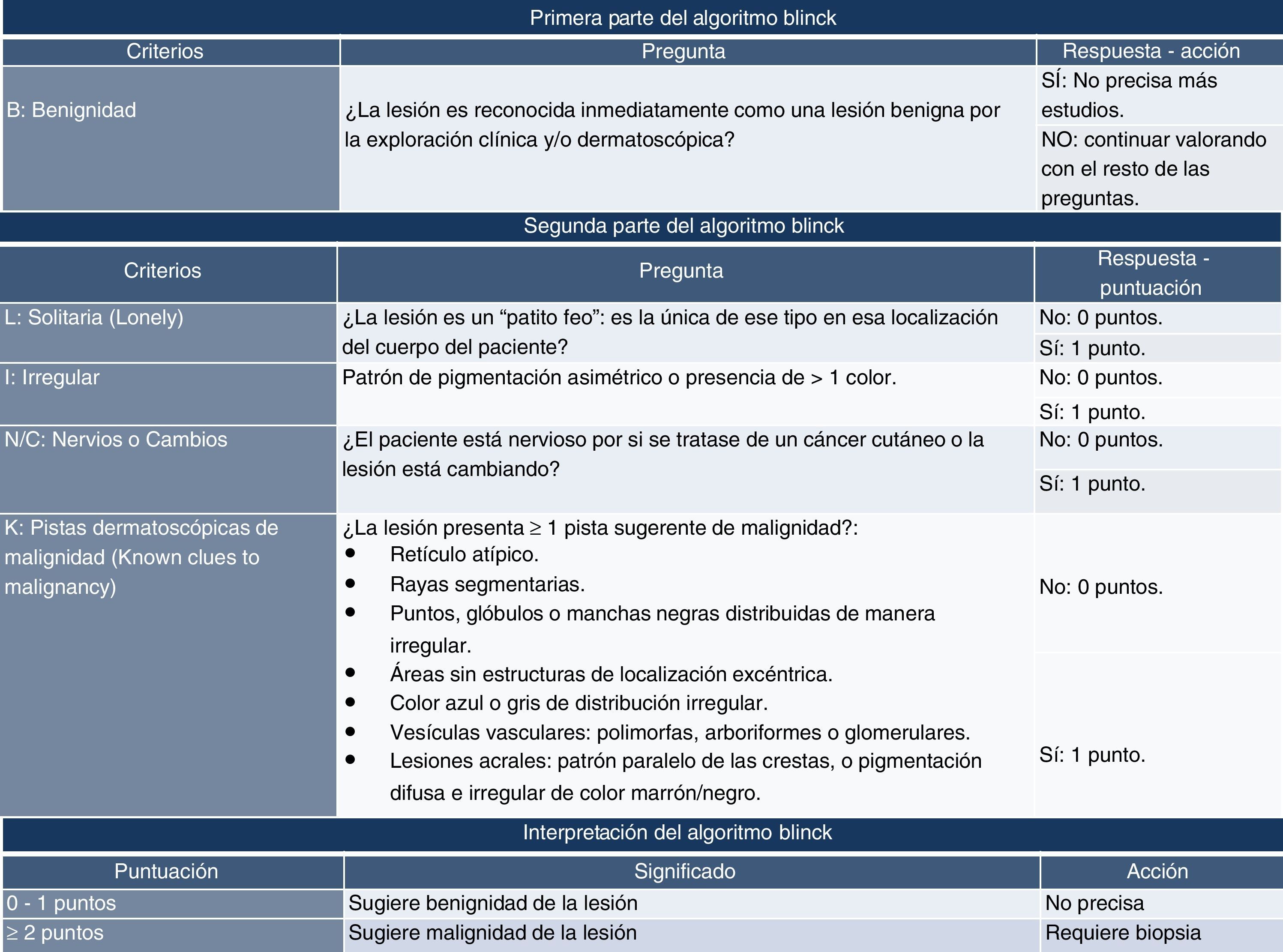
Método BLINCKEste método fue desarrollado específicamente para su aplicación en atención primaria. No es necesario ser un experto en DS para utilizarlo10. Tampoco precisa haber diferenciado previamente si la lesión es o no melanocítica (primer paso del algoritmo o método en 2 etapas)10.
El método BLINCK se desarrolló combinando determinadas características de la anamnesis y la exploración física de la lesión, con ciertos parámetros dermatoscópicos. Posee una sensibilidad >90%, una especificidad en torno al 50% y una precisión diagnóstica >65%10.
El término BLINCK es un acrónimo de 6 preguntas relativas a las características físicas y dermatoscópicas de la lesión a estudiar. La figura 3 expone este método con mayor precisión.
Algoritmo BLINCK.
Debemos derivar a Dermatología para completar el estudio a aquellos pacientes con sospecha de malignidad de la lesión:
FinanciaciónNo se ha recibido ningún tipo de beca o soporte financiero para la elaboración del artículo.
Conflicto de interesesLos autores declaran que no existe ningún tipo de conflicto de intereses.