La incidencia de cáncer de piel está aumentando paulatinamente en el mundo desde la década de 1960. Actualmente representa un problema sanitario y económico para los diferentes sistemas de salud.
La dermatoscopia es una técnica diagnóstica in vivo, no invasiva, desarrollada para estudiar las lesiones cutáneas. Mejora la precisión diagnóstica de las lesiones hiperpigmentadas y el diagnóstico precoz de las lesiones potencialmente malignas, especialmente el melanoma. No incrementa significativamente el tiempo dedicado a la exploración física. Actualmente se están descubriendo nuevas aplicaciones para esta técnica. Requiere un proceso de aprendizaje.
Debido a la complejidad del tema, hemos dividido el texto en 2 partes, para intentar simplificar su exposición. Esta primera parte se centrará en los aspectos más técnicos y en las características del dispositivo denominado dermatoscopio. En la segunda parte se expondrán 2 métodos diagnósticos de sencilla interpretación y gran utilidad en Atención Primaria.
The incidence of skin cancer has been gradually increasing worldwide since the 1960s. It is currently a health and economic problem for the different health systems.
Dermoscopy is a non-invasive in vivo diagnostic technique, developed to study skin lesions. It improves the diagnostic accuracy of hyperpigmented lesions, as well as an early diagnosis of potentially malignant lesions, especially melanoma. The time spent on physical examination is not significantly increased. New applications have currently been discovered for this technique. Dermoscopy requires a learning process.
Due to the complexity of the topic, the text has been divided into 2 parts to try to simplify its presentation. This first part will focus on the more technical aspects and the characteristics of the device called dermoscope. In the second part, 2 diagnostical methods will be presented along with their easy interpretation and usefulness in Primary Care.
Las lesiones hiperpigmentadas de la piel representan un motivo de consulta frecuente en Atención Primaria. Este concepto engloba numerosas entidades nosológicas: efélides, nevos melanocíticos, nevos congénitos, lentigos seniles, queratosis seborreicas, etc. El manejo diagnóstico se basa en el cribado y el despistaje de las lesiones potencialmente malignas, especialmente el melanoma maligno.
Los carcinomas cutáneos son los tumores malignos más frecuentes en el hombre, superando incluso la suma del resto de los tumores malignos1,2. Desde la década de 1960, la incidencia de cáncer de piel está aumentando paulatinamente1,2. Según su frecuencia, el carcinoma basocelular representa alrededor del 75% de todos los cánceres de piel, seguido del carcinoma espinocelular y del melanoma maligno, que supone alrededor del 4%1,2. Actualmente el cáncer de piel representa un serio problema sanitario y económico a nivel mundial para los diferentes sistemas públicos de salud1–3.
El papel del médico de familia es muy importante en el diagnóstico precoz1–3, al ser habitualmente el primer contacto sanitario de estos pacientes. En ocasiones resulta realmente complicado realizar un adecuado diagnóstico diferencial y cribado de las lesiones cutáneas potencialmente malignas. La dermatoscopia (DS) es una técnica diagnóstica de gran utilidad en dichas situaciones. Actualmente su uso está ampliamente extendido en Dermatología. En Atención Primaria puede ser una herramienta de gran utilidad para el manejo diagnóstico de las lesiones hiperpigmentadas y para el diagnóstico precoz del melanoma maligno.
DefiniciónLa DS es una técnica diagnóstica in vivo no invasiva, desarrollada para estudiar las lesiones cutáneas1,2,4. Consiste en la visualización de una lesión a través de un dispositivo denominado dermatoscopio. Permite visualizar estructuras cutáneas profundas no visibles a simple vista, denominadas estructuras, parámetros o criterios dermatoscópicos5.
Se han descrito numerosas estructuras dermatoscópicas. Solo algunas de ellas traducen un parámetro histológico: en ellas se basa la DS para realizar el diagnóstico. De este modo, podríamos interpretar la DS como un enlace, o una situación intermedia, entre la dermatología clínica macroscópica y la dermatopatología microscópica.
La DS mejora la precisión diagnóstica de las lesiones hiperpigmentadas y el diagnóstico precoz de las lesiones potencialmente malignas, especialmente el melanoma maligno4.
La DS también se denomina microscopia de epiluminiscencia, dermoscopia, microscopia de superficie, microscopia de luz incidente, microscopia directa de la piel, episcopia5–8.
Resumen de la historia de la dermatoscopiaKolhaus empleó un microscopio para estudiar los capilares del lecho ungueal en 16636,9. Abbe describió en 1878 la utilidad de la inmersión de la luz del microscopio en aceite6,9. Unna transfirió dicha aplicación a la superficie cutánea entre 1891 y 1893: utilizaba una laminilla de cristal aplicada sobre aceites de inmersión (sándalo) para estudiar lesiones de liquen plano y lupus vulgar6,9. Esta técnica se denomina «diascopia»6,9.
Johan Saphier acuñó el término «dermatoscopia» en 1920 para designar una nueva técnica diagnóstica que consistía en la visualización de la piel mediante una fuente luminosa y un microscopio binocular6,9. Durante la década de 1950, Goldman estudió sistemáticamente las lesiones cutáneas hiperpigmentadas con un microscopio6,9. Denominó a esta técnica «dermoscopia»6,9. En 1981, Fritsch y Pechlaner estudiaron de manera preoperatoria las lesiones pigmentadas antes de extirparlas: las cubrían con gotas de aceite de cedro y las evaluaban mediante un estereomicroscopio que se utilizaba en la cirugía oftalmológica6. En 1990 Kreusch y Rassner desarrollaron un estereomicroscopio binocular portátil de 10-40 aumentos6. Actualmente existe una amplia variedad de dermatoscopios (portátiles, estereomicroscopios, acoplados a cámaras de fotos, con sistema informático de evaluación y registro de lesiones, etc.).
Durante el año 2000 se desarrolló una reunión de consenso virtual a través de Internet llamada Consensus Net Meeting on Dermoscopy1. En ella varios especialistas de todo el mundo evaluaron 148 lesiones pigmentadas cutáneas y validaron el método denominado algoritmo en 2 etapas1.
Actualmente, la guía europea de melanoma y la guía basada en la evidencia de melanoma de Austria y Nueva Zelanda (2008) recomiendan el uso de la DS para el diagnóstico de melanoma1.
Utilidad e impacto de la dermatoscopia en Atención PrimariaLa DS se desarrolló inicialmente para su utilidad más extendida: mejorar la precisión del diagnóstico de las lesiones cutáneas hiperpigmentadas, ayudando a realizar el diagnóstico precoz del melanoma5. Incrementa significativamente la precisión diagnóstica en dichos casos, sin incrementar de forma relevante el tiempo dedicado a realizar la exploración10. Se ha realizado algún estudio para determinar exactamente cómo se modifica el tiempo de la exploración en Dermatología: incrementa en 2 minutos el promedio de tiempo dedicado a la exploración por dermatólogos10,11.
Actualmente se están descubriendo nuevas aplicaciones de la DS: lesiones inflamatorias, psoriasis, liquen plano, dermatofibroma, enfermedad de Darier, alopecia, queratosis actínica y seborreica, urticaria-vasculitis, aplicaciones tricológicas, etc.5.
Como cualquier otra técnica, la DS precisa de un período de aprendizaje. Durante dicho adiestramiento pueden interpretarse como sospechosas de malignidad más lesiones de las que realmente lo son, pudiendo extirpar o biopsiar más lesiones de las que realmente lo precisan4,10. Sin embargo, una vez adquirida la pericia necesaria, la DS reduce el número de lesiones benignas que son biopsiadas o extirpadas4,10. Se han desarrollado numerosos métodos dermatoscópicos para el estudio de las lesiones, algunos de los cuales han sido diseñados específicamente para ser aprendidos y utilizados en Atención Primaria. La duración del período de aprendizaje depende del método dermatoscópico utilizado.
Indicaciones de la dermatoscopia- •
Evaluar las lesiones cutáneas pigmentadas y no pigmentadas4. Resulta de gran utilidad en el diagnóstico diferencial entre lesiones benignas, melanoma y carcinoma basocelular4.
- •
Ayudar en la toma de decisiones y el manejo de las lesiones cutáneas sospechosas de malignidad4. Es la mayor indicación y función de la DS4.
- •
Evaluar las lesiones amelanóticas4. Es posible gracias a la capacidad de la DS de evaluar la morfología y la distribución de las estructuras vasculares en las lesiones4.
Cuando la luz atraviesa el estrato córneo de la piel, experimenta los fenómenos físicos de reflexión, refracción, dispersión y absorción5–8. La mayoría de la luz visible es reflejada en la superficie cutánea4. La piel seca refleja más luz que la piel hidratada y grasa5,8. En las pieles hidratada y grasa la mayoría de la luz atraviesa hasta capas más profundas, llegando incluso a alcanzar la dermis profunda8.
La DS se basa en la transiluminación de la lesión cutánea y la amplificación de la imagen mediante lentes, mejorando la visibilidad de estructuras cutáneas profundas4,5,8.
Los fenómenos físicos de reflexión, refracción y dispersión de la luz limitan la óptima visualización de las lesiones. Para evitar dichos fenómenos se han desarrollado 2 métodos diferentes, con sus respectivos dispositivos: la inmersión en determinados fluidos y la luz polarizada4.
Componentes de los dermatoscopios y tipos de dispositivosBásicamente, un dermatoscopio es una lente de aumento a la que se le ha integrado un sistema de iluminación5,8. Se compone de 3 elementos:
- •
Una lente acromática (habitualmente de 10 aumentos)5,8.
- •
Una fuente de luz integrada5,8. La penetración cutánea de la luz es proporcional a su longitud de onda8. Los dispositivos manuales suelen incorporar fuentes de luz orientadas con un ángulo de 20° 8. Las luces halógenas de color amarillo alteran los colores que se visualizan en las lesiones8. Las luces tipo LED o light emitting diodes aportan una luz blanca de gran intensidad, consumiendo alrededor de un 70% menos de energía que las luces halógenas8. Existen dispositivos que incorporan varias fuentes de luz, permitiendo encender o apagar las luces LED8.
- •
Una fuente de alimentación5,8.
Según la fuente de iluminación utilizada por el dermatoscopio, actualmente podemos distinguir 2 tipos de dermatoscopios:
- a)
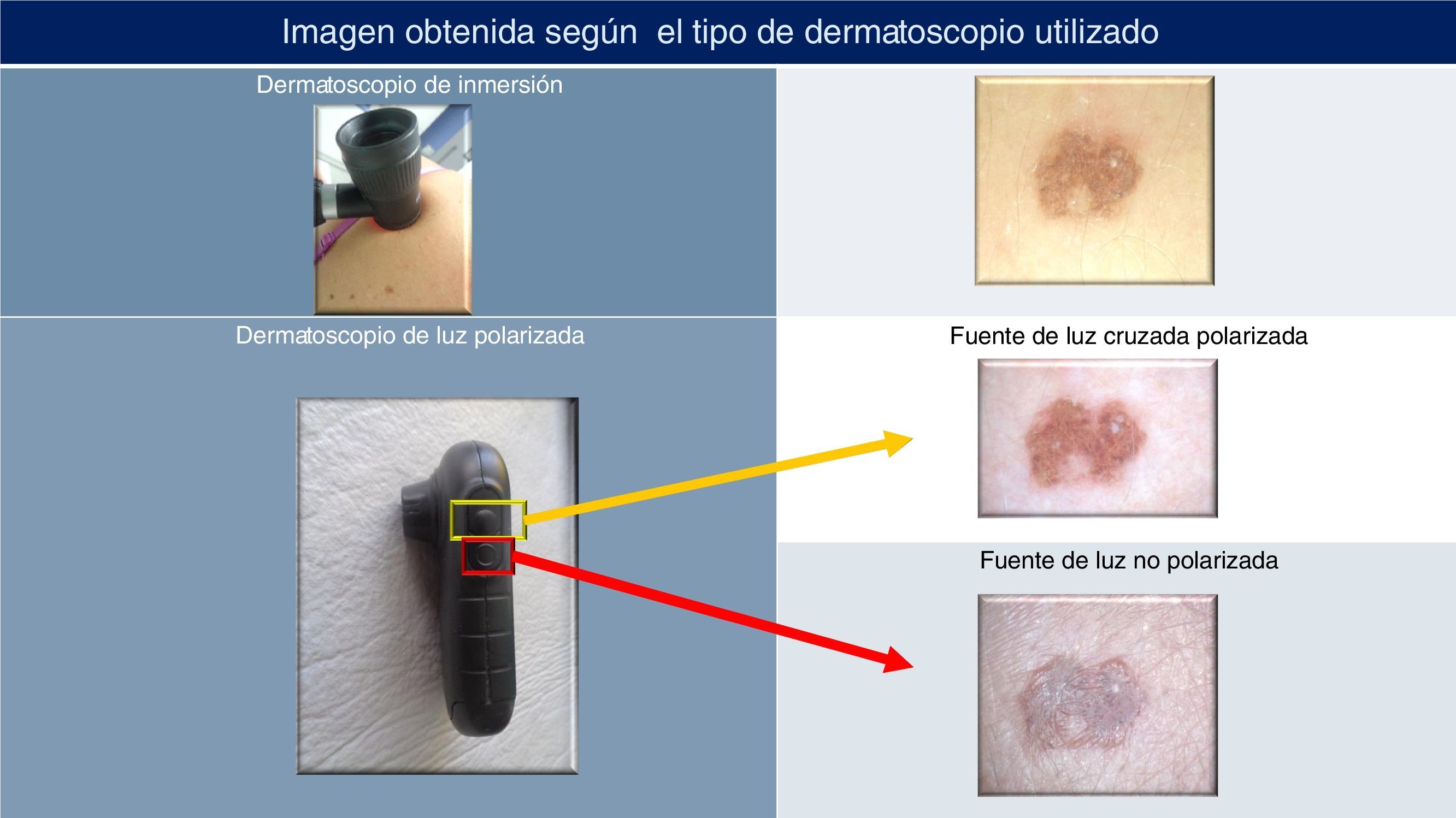
Dermatoscopios de inmersión o de contacto (figs. 1 y 2). La superficie cutánea y la del dermatoscopio entran en contacto. Utilizan fuentes de luz halógena no polarizada8,12–14. Deben aplicarse determinados fluidos entre el dermatoscopio y la lesión para mejorar la translucidez cutánea8,12–14. El líquido de inmersión elimina la reflexión de la luz incidente, haciendo la epidermis transparente y permitiendo la visualización de estructuras localizadas en la epidermis, unión dermoepidérmica y dermis papilar8. Se han empleado diversos fluidos para mejorar la translucidez cutánea: aceites (aceites de inmersión, aceite de oliva o aceites minerales), agua, soluciones antisépticas, glicerina, parafina líquida, gel de ecografía o de electrocardiogramas, etc.8. Hoy en día han dejado de utilizarse algunos aceites de inmersión que contenían sustancias teratogénicas, fototóxicas y con efectos carcinogénicos8. El agua o las soluciones antisépticas se evaporan rápidamente, por lo que suele preferirse la inmersión en otras sustancias (aceite de oliva, aceites minerales no teratógenos, agua, etc.)8. Actualmente se considera que los mejores líquidos de inmersión para DS son el gel de ecografía y el alcohol (aunque se evapora pronto)4,12. Estos dispositivos visualizan mejor las estructuras epidérmicas, los tonos marrones y azules de la melanina situados en la epidermis y las capas profundas (unión dermoepidérmica y dermis superior) y las estructuras azul-blanquecinas (que serán expuestas en la segunda parte del artículo)4,12–14.
- b)
Dermatoscopios de luz polarizada (figs. 1 y 2). Utilizan diferentes filtros luminosos para obtener luz cruzada polarizada13,14. De este modo, la luz atraviesa la piel en un único plano, disminuyendo la reflexión y la refracción de la luz sobre la superficie cutánea5,12–14. Con esta luz pueden visualizarse nítidamente las estructuras dermatoscópicas. Algunos dispositivos, además de esta fuente de luz polarizada, disponen de otra fuente de luz no polarizada. Los dermatoscopios de luz polarizada suelen asociar unos dispositivos denominados separadores, que sirven para distanciar la lente de la superficie cutánea a la distancia teóricamente adecuada para obtener una óptima visualización de la lesión. Estos dermatoscopios visualizan mejor los vasos y las estructuras de color rosado o rojo13,14.
Actualmente existen numerosos dispositivos: dermatoscopios manuales o de bolsillo, estereomicroscopios, dermatoscopios conectados a cámaras digitales, videodermatoscopios (en ellos la imagen obtenida es enviada directamente a la pantalla de un ordenador), etc.5,12. Muchos dispositivos permiten acoplar cámaras de fotos tradicionales o de teléfonos móviles inteligentes para obtener fotografías de las lesiones5,8,12. Dichas fotografías pueden ser transferidas al ordenador, procesadas o recuperadas5,8,12.
Técnica de la exploración dermatoscópicaExisten 2 técnicas para realizar una exploración dermatoscópica, según el tipo de dispositivo que se utilice (fig. 3):
- a)
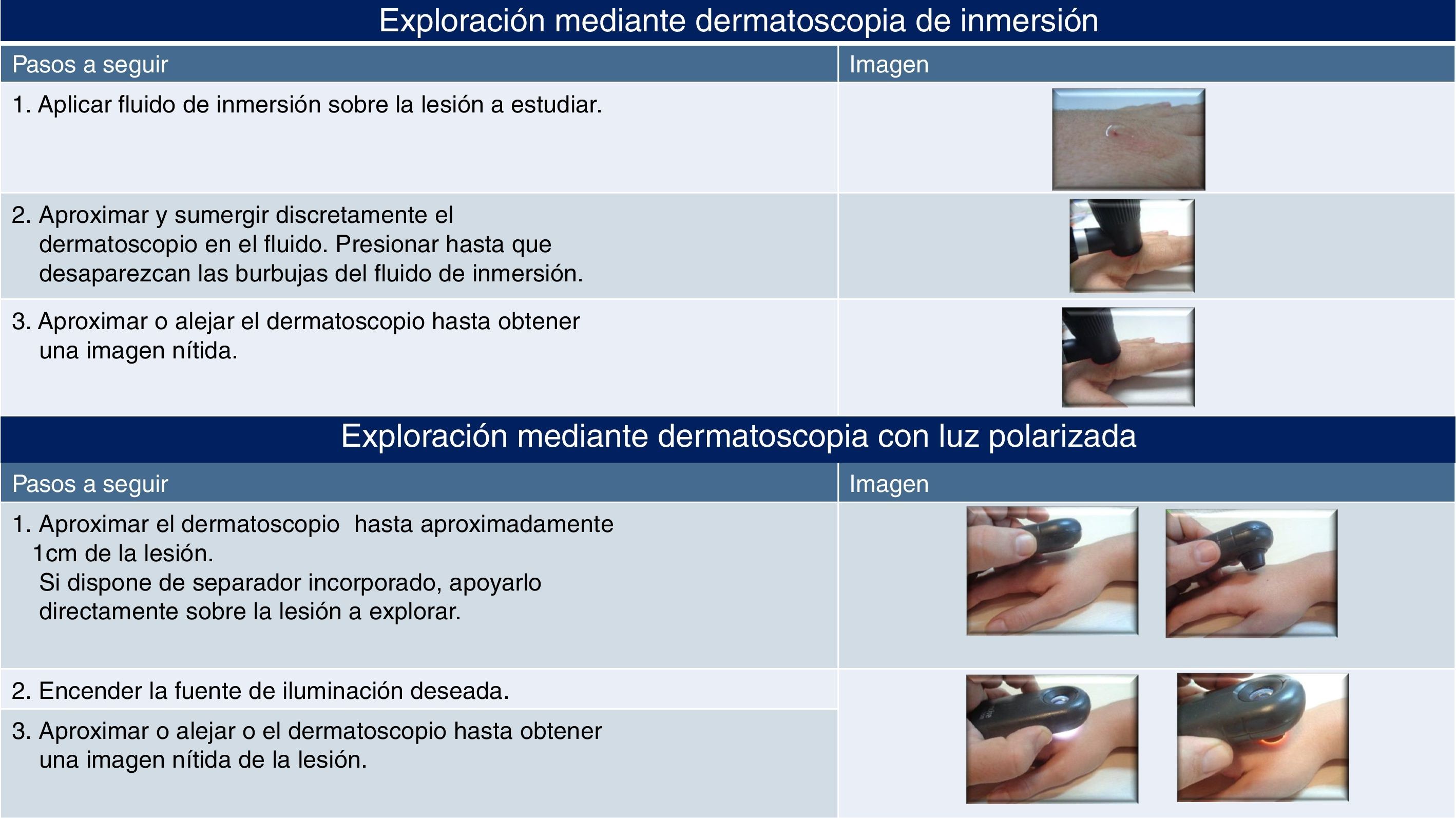
DS con contacto: la placa de contacto del dermatoscopio contacta con la superficie cutánea y con un fluido aplicado sobre la lesión a estudiar5. Descripción de la técnica:
- 1.
Aplicar sobre la lesión que se desea estudiar el fluido de inmersión.
- 2.
Aproximar y sumergir discretamente el dermatoscopio en el fluido de inmersión. Presionar levemente hasta hacer desaparecer las burbujas que puedan existir en el líquido de inmersión4.
- 3.
Aproximar o alejar el dermatoscopio hasta obtener una imagen nítida de la lesión que se desea explorar.
- 1.
- b)
DS sin contacto (luz polarizada): no existe contacto entre la lente y la superficie cutánea5. Los 2 dispositivos que tienen 2 fuentes de luz diferentes llevan varios interruptores para poder explorar la lesión con la luz deseada. Descripción de la técnica:
- 1.
Aproximar el dermatoscopio hasta aproximadamente 1cm de la lesión que se desea estudiar. Si el dermatoscopio dispone de un separador incorporado, apoyarlo directamente sobre la lesión a explorar.
- 2.
Encender la fuente de iluminación.
- 3.
Si no se ha obtenido una imagen óptima de la lesión, aproximar o alejar el dermatoscopio de la lesión hasta obtener una adecuada.
- 1.
No se ha recibido ningún tipo de beca o soporte financiero para la elaboración del artículo.
Conflicto de interesesLos autores declaran que no existe ningún tipo de conflicto de intereses en la elaboración del artículo.