CUIDARSE EN SALUD, EDUCACION PARA SALUD EN RADIO
C. Martínez Cepa , Mª. Cáceres Tejeda, M. Díez la Fuente, A.de Santos Martín, M. Hernando García y A. Pérez Meixeira
Servicio de Salud Publica Área 10. Instituto de Salud Publica de Comunidad de Madrid.
Fundamentos:
La importancia de los medios de comunicación sobre la opinión y comportamiento de la población, tiende a homogeneizar comportamientos y criterios. Esto, hace necesario trabajar con esta herramienta para conseguir estilos de vida sanos. Salud Publica del Área 10 realizo con COPE SUR una experiencia en educación para la salud. Los objetivos son: promover hábitos saludables en la población general, promover a los grupos de ayuda mutua y salud locales e informar sobre los recursos socio-sanitarios locales.
Metodología:
Un espacio radiofónico integrado en un magazín, con duración de 25 minutos de 13,30 a 14 horas todos los jueves de enero a junio, área de influencia Madrid Sur.
Para la elaboración de los contenidos, se trabajo con un equipo formado por: un periodista y un coordinador, que trabajaba con cinco sanitarios y cuatro representantes de grupos de ayuda mutua.
Así se elaboran 19 espacios, cuya distribución por contenidos fue: ayuda mutua: 4; promoción de salud: infancia: 4, mujeres: 1 y ancianos: 1; prevención: inmunizaciones: 3, ETS VIH/ SIDA: 1, anticoncepción: 1, tabaquismo: 2.
Resultados:
La satisfacción de los sanitarios tras la experiencia fue positiva, y demandaron formación especifica.
No se pudo medir el impacto en salud sobre la población diana.
Conclusiones:
Los medios son un importante vehículo para la educación para salud. Es necesario formar a los sanitarios para trabajar en medios. Elaborar metodologías para medir el impacto en salud sobre la población.
TALLERES DE LA SEMERGEN SOBRE INSULINOTERAPIA PARA LA DIABETES TIPO 2
J.J. Mediavilla, F. Carramiñana, J.M. Comas y J. Guijo
Centro de Salud de Pampliega (Burgos).
Fundamentos:
Los "Talleres de insulinoterapia para la diabetes tipo 2", organizados por el grupo de diabetes de SEMERGEN, han sido concebidos para crear grupos de médicos preparados para utilizar la insulina.
Método:
Contenidos eminentemente prácticos, mediante la resolución de supuestos clínicos, su presentación y discusión común. Asisten médicos de Atención Primaria interesados en diabetes y con el propósito de organizar otros talleres similares. Tras una introducción teórica, los asistentes forman grupos para la resolución de supuestos, finalizando con la exposición de las conclusiones y discusión de los casos estudiados. Se proponen además a los asistentes, otros 5 casos para resolver en domicilio y enviar a la secretaría de la SEMERGEN. Reciben la documentación necesaria para realizar, a su vez, otros talleres similares en sus lugares de trabajo (presentaciones, casos clínicos, etc.)
Valoración por los asistentes:
Cuatro talleres, con un total de 105 asistentes. El 91,4 % de los asistentes consideraron que los objetivos del ta-
ller se habían cubierto en forma buena o excelente. La utilidad real del taller fue considerada buena o excelente por el 88,6 %. Fue aceptable para el 11,4 restante. En forma global, el taller fue considerado bueno o excelente por el 89,5 % y aceptable por el resto.
Conclusión:
Los talleres de insulinoterapia para la diabetes tipo 2 son muy bien valorados por los médicos de Atención Primaria, constituyendo un excelente método para mejorar el conocimiento en este área terapéutica, que redundará en mejora de la calidad asistencial.
CASO CLÍNICO
SÍNDROME DE SMITH-MAGENIS (SSM). EJEMPLO DE ABORDAJE DE ENFERMEDADES POCO FRECUENTES DESDE AP
M. de Grado Molinero, Mª.J. Esteban Bernabe y Á. Pico Rada
Centro de Salud de Espinosa de los Monteros (Burgos).
Introducción:
La aparición de nuevas enfermedades obliga a replantear estrategias distintas desde la Atención Primaria para su conocimiento, enfoque y seguimiento.
Se trata del SMM, descrito por primera vez en 1982, consistente en una cromosomopatía (Nº17) Los afectados presentan retraso mental leve, braquidactilia, disminución de la sensibilidad dolorosa, y alteraciones en el comportamiento y en la termoregulación. Aparece una disfunción en la secreción de Melatonina, hormona implicada en mantener el ritmo circadiano, y hace que los afectados estén luchando durante gran parte del día para no quedarse dormidos. La incidencia se calcula en 1/25000 nacimientos, aunque en la actualidad son muy pocos los casos diagnosticados.
Objetivo:
Dar a conocer el SMM al colectivo de médicos generales y describir su evolución clínica y enfoque terapéutico.
Caso clínico:
Se trata de una paciente de 14 años diagnosticada de SSM que aparece por traslado de residencia. Se elabora un protocolo de descripción del SSM que se presenta al profesorado del centro educativo al que acude. Se efectúa amplia exploración desde AP que incluye estudio polisomnográfico, Se hace recopilación bibliográfica del síndrome y se propone estudio de curva de Melatonina en una unidad de Fisiología (en este momento en preparación)
Conclusiones:
Para el abordaje de los trastornos de comportamiento y alteraciones del ritmo circadiano, es imprescindible la colaboración con la familia y profesorado del Centro Educativo, y estos precisan el conocimiento y la explicación del síndrome por parte del médico.
DETECCIÓN BEBEDORES DE RIESGO Y CONSUMO DE ALCOHOL EN UNA POBLACIÓN RURAL
J. Cuevas López, R. Merida Cano, A. Sáez Lara, L. Latorre Rus, F. López Crespo y A. Hidalgo Requena
Rute (Cordoba).
Desde la Atención Primaria se puede detectar el problema de la dependencia alcohólica de forma fácil y eficaz en el test de CAGE, validado para la población española.
Objetivos:
Detección del consumo excesivo de alcohol en una población de ámito rural, teniendo en cuenta sus aspectos sociodemográficos.
Material y métodos:
Estudio descriptivo transversal. Unidad de análisis test de CAGE. Centro de Salud de ámbito rural, localidad Rute (Córdoba) con una población de 10.000 habitantes. Tiempo de recogida de datos: mayo a diciembre de 2002.
Resultados:
Se realizaron un total de 342 entrevistas,198 varones( 57,9 % ) y 144 mujeres (42,1%) .La edad media fue de 52,4 años y la franja de edad mas prevalente fue entre los 56 y los 70 años. La dedicación de los encuestados fue: Trabajo en el campo (54,3%), servicios (12,4%), desempleados (9,6%), amas de casa (9,3%). Su nivel de estudios: Primarios (76%), secundarios (18%), casi sin alfabetizar (5%), universitarios (1%).El test de CAGE dio positivo (con dos o mas respuestas positivas) en 31 personas(9,06%). La proporción de varones fue de un 67% y la de mujeres un 33%. De ellos, el 69% eran bebedores de riesgo, los trabajadores del campo, y en mujeres, en las amas de casa. En los mayores de 52 años el consumo era vino y licores tipo anís. En el grupo de 16-29 años era de fin de semana sobre todo y alcohol de alta graduación.
Conclusión:
A través del test de CAGE se detectó que la proporción de bebedores de riesgo y con problemas de alcohol.es muy similar a otros estudios realizados en otras poblaciones de España, en el ámbito rural.
UTILIDAD DEL SILDENAFILO EN EL TRATAMIENTO DE LA DISFUNCIÓN ERÉCTIL (DE) VASCULOGÉNICA. VALORACIÓN MEDIANTE TEST DE SHIM
I. Espinosa Freire, J.M. Sáez Pérez, P. Pérez Ortín y F. Sureda Anaya
Centro de Salud de Malvarrosa (Valencia).
Fundamento:
Sildenafilo está indicado en el tratamiento de la DE vasculogénica. Ante la dificultad de obtener valores de flujo en el pene en erección es necesario valorar la eficacia del tratamiento por otros medios (cuestionarios de disfunción sexual).
Objetivos:
Valorar la eficacia de sildenafilo en DE de causa arterial contrastada por eco-doppler-dúplex (EDD) y test de SHIM.
Diseño:
Estudio prospectivo, de intervención, sin asignación aleatoria, antes-después. Análisis estadístico con programa SPSS. Medición de la velocidad pico sistólica (VPS) con EDD.
Sujetos:
42 pacientes varones entre 41 y 71 años con DE arterial y VPS media de 15,25 ± 6,57 cm/s.
Ámbito:
Centro de salud urbano.
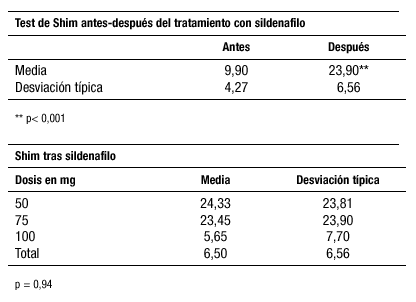
Resultados:
Las tablas muestran los datos descriptivos más relevantes:
La prueba T encontró diferencias significativas (p<0,001) entre las puntuaciones del test de SHIM antes y después de la toma del fármaco. No se encontraron diferencias en las puntuaciones finales del test entre los grupos según dosis.
Conclusiones:
En el tratamiento de la DE vasculogénica arterial diagnosticada mediante EDD con VPS disminuida se debe contemplar sildenafilo como tratamiento de primera elección. El test de SHIM es eficaz para el diagnóstico de la DE independientemente de su causa y en la evaluación de la respuesta terapéutica al sildenafilo en la DE arterial.
CASO CLÍNICO
DOBLE ESPOLON CALCANEO COMO HALLAZGO RADIOLOGICO EN UN PACIENTE CON TALALGIA
M. Alonso Cruz, J.L. Cañada Merino
C.S. Algorta Bizkaia.
Fundamentos:
Estudio de la fascitis plantar y su asociación con el espolón calcáneo así como la frecuencia de aparición de un doble espolón calcáneo en el mismo píe.
Métodos:
Se ha realizado una búsqueda bibliográfica en Medline, Google, y otros buscadores de Internet.
Los artículos han sido revisiones y artículos originales.
Resultados:
La fascitis plantar es la causa más frecuente de találgia en Atención Primaria. Cursa con dolor que suele ser más intenso a primera hora de la mañana tras levantarse de la cama y al iniciar la deambulación tras permanecer sentado durante periodos prolongados de tiempo. En el diagnostico hay que realizar de forma rutinaria una radiografía de la extremidad afectada.
Existen varias opciones terapéuticas, por norma general es aconsejable comenzar con tratamientos conservadores (reposo, hielo local, plantillas...) y programas de ejercicios de estiramiento y fortalecimiento musculares. Posteriormente si no se obtiene mejoría pasar a otras técnicas como iontoforesis, inyección local de glucocorticoides y por último cirugía con realización de fasciotomia.
Después de revisar la bibliografía se observó que la mayoría de los artículos se centran en la fasctis plantar y hay muy pocos en los que se estudie el espolón calcáneo.
Conclusiones:
Se han encontrado muy pocos artículos en los que se estudie el espolón calcáneo probablemente porque este por si mismo no va asociado a manifestaciones clínicas. No se ha encontrado ningún articulo sobre el doble espolón calcáneo lo que apoya nuestra hipótesis de la poca frecuencia de este.
NUEVA TÉCNICA REPARADORA DE DESGARROS TIPO II DEL LOBULO DE LA OREJA
A. Parra Osés, R. Molinero Pinilla,C. González Aranguren, R. Osés Primo , S. De la Red Arroyo y M. Artieda Lanas
Centro de Salud de Rochapea.
Fundamentos:
La reparación quirúrgica de los desgarros del lóbulo de la oreja es un procedimiento de Cirugía Menor abordable desde Atención Primaria.
Se han empleado distintas técnicas, todas ellas sujetas a criticas. Podemos afirmar que no existe un método definitivo. Para los desgarros tipo II algunos autores proponen crear un desgarro completo seccionando el puente de tejido inferior, pero podemos encontrar pacientes en los que el defecto esta lo suficientemente separado del lóbulo como para permitir la preservación de este tejido. Por ello nos proponemos describir una nueva tecnica correctora basada en la descrita por Reiter y Alford (1994) con algunas modificaciones.
Descripción de la técnica:
1) Realizamos dos punch de 2-3 mm. De diámetro desde los limites superior e inferior del desgarro.
2) Se practican dos incisiones verticales, una en el borde interno posterior y otra en el externo anterior del desgarro, creando dos colgajos paralelos y opuestos incorporando la sección de piel que recubre la fisura.
3) Se realiza la sutura que tiene forma de corchete "]" con puntos sueltos en cada cara del lóbulo.
Ventajas:
a) Técnica rápida y sencilla. El punch facilita el procedimiento.
b) Se evita la muesca ("notching") en el borde inferior, consiguiendo preservar el contorno y la simetría del lóbulo.
c) Ante lóbulos estrechos y caídos exagerados por técnicas que usan resección, esta técnica economiza la cantidad de tejido eliminado.
d) Las suturas en distintos planos favorecen cicatrización y resistencia del lóbulo, previniendo las recurrencias.
Conclusiones:
Técnica sencilla, factible, óptimo resultado estético.
LA MALNUTRICIÓN CAUSA COMPLICACIONES POSTOPERATORIAS. PREVENCIÓN DESDE ATENCIÓN PRIMARIA
J.F. Ibor Pica
CAP de Benicalap.
Fundamentos:
Realizar un estudio, desde atención primaria, sobre el estado nutricional (EN) de los pacientes al ingreso en un servicio de cirugía general para determinar:
1) Prevalencia de malnutrición al ingreso hospitalario.
2) Repercusión de la malnutrición sobre las complicaciones postoperatorias (CP).
3) Parámetros indicadores del EN predictores de CP.
Métodos:
Estudio prospectivo. La muestra, de un área de salud rural, se obtiene por la técnica de muestreo probabilista de etapas múltiples, en este caso bietápica.
La muestra es de 96 pacientes, 52% hombres y 48% mujeres.
Los parámetros nutricionales se miden atendiendo a un protocolo previamente establecido.
Análisis estadístico descriptivo e inferencial de la muestra mediante SPSS.
Resultados:
Según los parámetros estudiados y la definición propuesta de paciente malnutrido, se observa que el 52% de los que ingresan en el servicio estudiado están malnutridos.
El 100% de los pacientes con complicaciones mayores, el 75% con complicaciones mayores y menores y el 50% con complicaciones menores estaban malnutridos al ingreso.
Existe buena correlación entre la albúmina sérica y el recuento de linfocitos totales, al ingreso, y las CP en general.
Conclusiones:
1) El 52% de los pacientes que ingresan en el servicio estudiado, sufren malnutrición según los criterios adoptados en este trabajo para definirla.
2) La malnutrición, al ingreso, está directamente relacionada con la prevalencia de CP.
3) El valor predictivo, de posibles CP, de la albúmina sérica y del recuento de linfocitos totales, aconsejaría realizar estas pruebas y tratar la malnutrición como requisito previo al ingreso en el hospital.
DIABETES TIPO 2 E INSUFICIENCIA CARDÍACA. ESTUDIO PROSPECTIVO DE UNA MUESTRA DE 220 PACIENTES
A.Mª. de Santiago Nocito, A. García-Lledó y , E. Ramos Lledó
Area III de AP. Instituto madrileño de salud; Dpto. Medicina, Universidad de Alcalá.
La diabetes tipo 2 (D2) se asocia a eventos cardiovasculares, y entre ellos insuficiencia cardiaca (IC). Nuestro propósito fue analizar la historia natural de la IC y estudiar los factores asociados a su desarrollo en la D2.
Se ha seguido a 220 diabéticos de una población de 10.449 personas con prevalencia de D2 de 3,7%. Todos carecían de signos y síntomas de enfermedad cardiovascular en la inclusión. 109 eran varones, edad media 64,5±10 años, duración de la D2 9,12±7,4 años. El seguimiento medio fue 67±32 meses.
15 pacientes desarrollaron ICC en el tiempo de seguimiento (6,8%, 1,2 % al año). 7 murieron (46,7%), con un riesgo de mortalidad respecto a quienes no desarrollaron ICC de 7,29 (IC 2,9-18,4). Los pacientes con ICC eran mayores (70 vs 64 años, p=0,04) y presentaban valores mayores de creatinina plasmática al inicio (1,6 vs 1,1, p =0,001). No hubo diferencias por sexo, niveles anuales medios de glucemia o hemoglobina glicosilada ni número de factores de riesgo. No hubo diferencia en cuanto a hipertensión, hipercolesterolemia, tabaquismo o hipertrigliceridemia. Los pacientes con ICC tenían hiperuricemia con más frecuencia (riesgo 6,8, IC 2,3-20), y prácticamente todos (14) tenían alguna anomalía del ECG a su inclusión (riesgo de desarrollar ICC, 17 IC 2,3-128). La mayor parte de los casos de ICC se asociaron a otra enfermedad cardiovascular (6 ACVA, 2 claudicación, 3 angina, 2 infarto).
Conclusiones:
La ICC en diabéticos tiene una incidencia de 1,2% al año, más frecuentemente a edad más avanzada y asociada a otras manifestaciones de enfermedad cardiovascular. La elevación de creatinina, de ácido úrico y los trastornos silentes del ECG predicen su aparición.
FACTORES SOCIO-DEMOGRÁFICOS Y CULTURALES RELACIONADOS CON LOS BEBEDORES DE RIESGO ATENDIDOS EN ATENCIÓN PRIMARIA
V. López-Marina, G. Pizarro, R. Alcolea, P. Beato, T. Rama y E. Galindo
ABS. Badalona-6 Llefiá (Barcelona).
Objetivos:
Estudiar los factores socio-demográficos y culturales asociados a los pacientes bebedores de riesgo atendidos en atención primaria.
Diseño: Estudio descriptivo transversal.
Ámbito del estudio: 5 consultas de un centro de salud urbano.
Sujetos: De una muestra aleatoria de 681 pacientes se selecciónaron 78 bebedores de riesgo, de los cuales intervienen
en este estudio 44 sujetos (10 cumplen criterios de exclusión y 24 no quieren participar en el estudio).
Métodos y mediciones:
Encuesta en la que se recogen edad, sexo, hábito tabáquico, realización de ejercicio fisico (EF), horas que duermen, presencia de una alimentación equillibrada, estado civil, estudios, situación laboral (SL) y clase social-rango laboral (RL).
Resultados:
Edad (años):18-30, 6.8%; 31-50, 54.5%; 51-65, 38.7%. Sexo: un 86,4% son hombres y un 13.6% son mujeres. Hábito tabáquico: 31,8%, no; 59.1%, sí; 9.1%, exfumadores. EF: realizan EF habitualmente un 63.6%; no lo realizan un 36.4%. Horas que duermen: <6, 29,5%; 7-9, 68.2%; >10, 2.3%. Presencia de una alimentación equilibrada: un 61.4% sí la presentan y un 38,6% no. Estado civil: solteros, 9.1%; casados, 77.2%; separados y divorciados, 9.1%; viudos, 2.3%; con pareja estable, 2.3%- Estudios: analfabetos, 0%; primaria incompleta, 31.8%; primaria completa, 43.2%; bachillerato superior (BUP) / FP, 13.6%; estudios superiores, 11.4%. SL: activos, 75%; jubilados, 9.1%; parados 6.8%; estudiantes, 0%; otras (amas de casa), 9.1%. RL: directivos, administradores, técnicos superiores, 2.3%; subdirectivos, técnicos medios, 4.6%; administrativos y afines, 6.9%; trabajadores manuales cualificados/semicualificados, 56.6%; trabajadores manuales no cualificados, 29.6%.
Conclusiones:
Los factores socio-demográficos y culturales asociados a los bebedores de riesgo según este estudio son: 1. Varones de 31 a 50 años de edad, casados y fumadores. 2. El nivel de estudios habitual es la primaria completa o incompleta, activos laboralmente en trabajos manuales cualificados o semicualificados. 3. Sorprendentemente estos pacientes suelen hacer ejercicio físico habitualmente, siguen una alimentación equilibrada y duermen un número de horas normal.
CASO CLÍNICO
HEPATOTOXICIDAD INDUCIDA POR AMOXICILINA/ACIDO CLAVULÁNICO
A. Cembellín Prieto, Mª.Aª. Gonzalo Molina y C. Gutiérrez Robledo
Centro de Salud "Gredos".
Se presentó un caso de hepatitis relacionado con una combinación Amoxicilina Clavulánico. La Amoxicilina Clavulánico es un antibiótico ampliamente utilizado en la clínica diaria, casi siempre de forma empírica. Es un Paciente varón de 78 años, cuyos síntomas comenzaron a las 48 horas, presentando una erupción cutánea de predominio troncular a la semana. En estudios analíticos presentaba un aumento de 4/7 veces la actividad de aminotransferasa sérica, mientras que la fosfatasa alcalina lo hizo 2/4 veces. El sustrato histológico no se determinó al no hacerse biopsia,aunque nos atrevimos a afirmar que pudo ser el de una hepatitis aguda colestásica. Para el diagnóstico se aplicaron criterios de imputabilidad y tras investigar antecedentes de enfermedad hepática y biliar y pruebas serológicas. Se suspendió el tratamiento y la ictericia se resolvió en cuatro semanas y la analítica se normalizó a las 6 semanas.
CONTROL DEL RIESGO CARDIOVASCULAR EN PACIENTES CON CARDIOPATÍA ISQUÉMICA
R. Molinero Pinilla, S. de La Red Arroyo ,C. González Aranguren, P. Pascual Pascual, T. Macua Martínez y MD.Martínez Mazo
Centro de Salud de Rochapea . Pamplona (Navarra).
Objetivo:
Analizar el grado de control de los factores de riesgo cardiovascular en pacientes diagnosticados de cardiopatía isquémica (CI) y detectar áreas de mejora.
Metodología:
Estudio descriptivo de los pacientes diagnosticados de CI de un centro de salud, 22500 pacientes, durante el año 2002. Del total de 217 hemos obtenido, por muestreo aleatorio, una muestra de 137 individuos. Se ha realizado un kappa de concordancia interobservadores.
Resultados:
El 71,5% (IC: 64.5-78.5) hombres, 28.5 % (36,5-21.4) mujeres. Edad media 64 años hombres y 71 mujeres. De los fumadores un 36% siguen fumando. Un 80% llevan una dieta cardiosaludable habitualmente. El 55% realizan ejercicio de forma activa. Tienen realizado ECG el 76% (IC: 0,69-0,83). El 52,6% no han estado en el cardiólogo en el último año. En el 59,1% no consta la presencia o ausencia de clínica cardiológica. Un 15% (IC: 9-21%) no toman tratamiento antiagregante. EL 70% Colesterol total < 200 (IC: 0,60-0,78). Un 25% LDL < de 100 (IC: 0,24-0,43). El 81% HDL > 40 y los Triglicéridos < 200 en el 85.2% (IC: 0,78-0,92). Buen control tensión arterial el 66.15% (IC: 0,59-0,80), si son diabéticos su control baja al 28,5% (IC: 0,13-0,44)%.
Conclusiones:
Existe una necesidad de mejora en el control de estos pacientes y podemos resumirla en: mejora del registro de su clínica cardiológica, del control del LDL, del tratamiento antiagregante, tener un ECG en su historia clínica y del control tensional sobre todo si son diabéticos. Todo ello justifica la realización de programas de mejora de calidad.
ANALISIS DE LAS INTERCONSULTAS DE UN CENTRO DE SALUD
A.Gallardo, Mª. J. Santos, R. Gómez, M. Carpena, A. Blancas y J.Martínez
Centro de Salud Maríano Yago. Yecla (Murcia).
Objetivo:
Valorar la calidad de cumplimentación del documento de derivación desde la atención primaria a la especializada.
Material y método:
Diseño: Estudio descriptivo transversal ciego para los médicos participantes.
Emplazamiento: Centro de Salud deYecla (Murcia)
Población estudio fue las hojas de interconsulta que sirven como documento de derivación a atención especializada emitidas por quince médicos.
Los criterios de calidad fueron definidos en tres categorías:
Mala (A): ilegible o sin datos del paciente o no reúne los criterios de (B) o (C)
Aceptable (B): refleja al menos los datos del paciente, motivo de consulta y/o diagnóstico e historia de la enfermedad.
Buena (C): datos del paciente, antecedentes personales, motivo de consulta y/o diagnóstico, historia de la enfermedad, exploraciones complementarias y tratamiento.
Resultados:
Se registraron 400 documentos, siendo la especialidades de destino más frecuentes la Oftalmología 110 (27,5%) y la ginecología/obstetricia 74 (18,5%).
La calidad fue: buena en 1%, aceptable en el 26% y mala en el 73%. Se encontraron diferencias significativas (p<0,05) entre las derivaciones más frecuentes, siendo las de medicina interna las de mayor calidad.
Conclusiones:
El patrón de derivación por especialidad coincide con otros trabajos publicados. Según el grado de cumplimentación de los documentos, la recogida de los antecendentes personales o el motivo de consulta, presentaron frecuencia similar a otros estudios, pero la historia de la enfermedad, diagnóstico o de la exploración fueron recogidas menor medida. El elevado porcentaje de propuesta de baja calidad (73%) contrasta con la mayoría de los estudios con que presentan mejor calidad.
EFECTIVIDAD DE MIGLITOL PARA REDUCIR Y MANTENER LOS NIVELES DE HBA1C EN PACIENTES CON DIABETES MELLITUS TIPO 2. ESTUDIO COMHEM
F.J. Alonso Moreno1, J.M. Comas Samper2 y J. Mediavilla Bravo3
1C. Salud Ocaña (Toledo). 2C.S. Puebla de Montalbán (Toledo). 3C.S. Pampliega (Burgos).
Fundamentos (Objetivos):
En la práctica clínica constituye todavía un desafío el control efectivo de las excursiones postprandiales de la glucemia.
Objetivos: evaluar la efectividad de Miglitol para reducir y mantener controlado el nivel de HbA1c, a medio plazo, mediante la reducción de hiperglucemia postprandial, en diabéticos tipo 2.
Métodos:
Estudio prospectivo, observacional multicéntrico. 159 médicos de Atención Primaria. Criterios de Inclusión: Hombres y mujeres mayores de 18 años, diabéticos tipo 2 susceptibles de tratamiento con Miglitol en monoterapia o asociación, elegidos por muestreo consecutivo. Periodo de seguimiento: 6 meses.
Datos analizados mediante paquete estadístico SPSS-windows versión 9.0.
Resultados:
Se incluyeron 802 pacientes, edad media 62,8 ± 10,1 años, hombres 61,9 ± 10,3 años, mujeres 63,6 ± 9,7 años.
La glucemia postprandial media al inicio era de 216 mg/dl, siendo al final del estudio 159 mg/dl (p< 0,001).
La HbA1c media en la visita basal fue de 7,9 %, mínimo 4,2%, máximo 15,4%. A los seis meses de tratamiento la HbA1c media fue de 6,69 %, mínimo 3,7%, máximo 11,9 % (p < 0,001) . Un 60,6% de tratados con miglitol presentaron valores de HbA1c < 7 % al final de la tercera visita.
Conclusiones:
Miglitol ha demostrado que puede ser efectivo para reducir y mantener los niveles de hemoglobina glicosilada y glucemia postprandial en pacientes con diabetes mellitus tipo 2.
EVALUACIÓN DE LA HIPERTENSIÓN ARTERIAL EN SITUACIÓN DE PRÁCTICA CLÍNICA HABITUAL
X. Ordoñez Sánchez, A. Sicras Mainar, A. León Rodríguez, E. Montesinos Sospedra y E. Coll Vidal
ABS Apenins-Montigalà. Badalona, Barcelona.
Fundamento:
Desarrollar indicadores de proceso, resultados y económicos en el seguimiento de la hipertensión arterial.
Métodos:
Estudio descriptivo transversal de un Centro urbano, reformado con población asignada de 20.000 habitantes. Todos los pacientes incluidos en el protocolo durante dos años de evolución (abril 2001- marzo 2003). Las variables principales fueron: edad, sexo, IMC, ejercicio, tabaquismo, diabetes, dislipemia, farmacia, realización del ECG y determinación de la función renal. Se establecen varios indicadores de resultado, intermedios y económicos. Como resultado final se instauró la presencia de enfermedad cardiovascular. Se diferenciaron los costes propios y los variables; en función de la actividad desarrollada. El registro de la información se estableció con el aplicativo OMI-AP.
Resultados:
Con un número de pacientes hipertensos atendidos de 1.867 (prevalencia: 15%), la cobertura del programa fue superior al 90%; el 65% de las visitas fueron realizadas por el equipo de enfermería. Se detallan un conjunto de indicadores, entre los que destacan: utilización de hipotensores (80%), realización del ECG (70%), función renal (88%), control aceptable (72%), control óptimo (32%), enfermedad cardiovascular (12%), costes propios y en prescripción (94%), gasto en farmacia 16% del total (55% de envases genéricos) y un promedio de 6,5 visitas por paciente/año.
Conclusiones:
La evaluación de las actuaciones en situación de práctica clínica se plantea como una necesidad informativa y de mejora de los equipos. Los resultados obtenidos plantean la incertidumbre de que hasta que punto las actividades realizadas repercuten en los resultados obtenidos.
CASO CLÍNICO
EN CASO DE DUDA, POR FAVOR CONSULTE AL MÉDICO
J.L. Bravo Corrales, N. Rodríguez, D. Altafaja y Mª. C. García
ABS Viladecans II.
Introducción:
Paciente que acude a una farmacia por tos y congestión nasal.
Exposición del caso:
Paciente de 38 años con antecedentes de hipertensión renovascular, en tratamiento con Enalapril 40mg, Amlodipino 5mg, Bisoprolol 10mg y doxazosina 4mg. Acude a la consulta por cefalea, dolor precordial e inestabilidad de 12 horas de evolución. Como antecedente destaca que está tomando un jarabe prescrito en la farmacia (Iniston" antitusivo, composición : dextrometorfano y pseudoefedrina). La exploración física no muestra alteraciones significativas, constantes : TA 230/130, FC 90x', FR 16x'. Se orienta el cuadro como emergencia hipertensiva y se deriva al centro hospitalario de referencia donde requiere infusión endovenosa de solinitrina para control de la TA y del dolor torácico (angor hemodinámico).
Discusión:
La efedrina y pseudoefedrina estimulan los receptores alfa-adrenérgicos y por este motivo pueden ser causa de hipertensión arterial 1. Muchos antigripales y antitusígenos llevan una combinación de diferentes fármacos (efedrina y simpáticomiméticos) y no son recomendables en pacientes con hipertensión arterial2. Estamos apreciando un aumento de la publicidad en favor de medicamentos que no precisan receta médica.
Sin los conocimientos adecuados un cuadro aparentemente banal (resfriado) puede desembocar en un ingreso hospitalario. Sirva además este caso clínico como crítica hacia la publicidad que fomenta la automedicación.
Bibliografía:
1.White WB, Riotte K. Drugs por cough and cold symptoms in hypertensive patients. Am Fam Physician 1985;31(3) :183-7
Heyman SN, Mevorach D, Ghanenem J. Hypertensive crisis from chronic intoxication vith nasal decongestant and cough medications. DICP 1991 ;25(10) :1.068-70.
LA INCONTINENCIA URINARIA EN LA MUJER: ¿PROBLEMA SIN SOLUCION?
A.Mª. Ballesteros, F. Egea, I. García, R. Jiménez, M. Godoy y A. Urrea
C. Salud Cartagena-Casco (Murcia).
Objetivos:
Conocer perfil de la mujer con incontinencia urinaria (IU) de Zona Básica Salud(ZBS). Analizar causas de no-consulta de dicha patología. Describir la variación en calidad-vida de la paciente tras tratamiento farmacológico.:
Diseño:
Estudio descriptivo longitudinal prospectivo.
Sujetos, material y Método:
Total mujeres-no-encamadas, sin pañales de incontinencia en tratamiento farmacológico>3meses(N=54). Los datos se han recogido de la Historia-Clinica o entrevista telefónica, mediante cuestionario-estructurado.
Variables: edad, numero partos/instrumentales/cesareas/ espontáneos, cirugía, tipo-incontinencia, años-evolución de IU, quien realizó el diagnostico, tipo-tratamiento, efectividad y efectos-secundarios, variación calidad-vida, motivo-inicial consulta, causas de no comunicación de IU.
Análisis-estadístico:Descripción-variables, medidas tendencia central-dispersión, ji-cuadrado, t-Test.
Resultados:
Media edad mujeres:72 años(72+/-12,18); rango:30-92. Media partos: 2(2,02+/-1,8), con 30,2% sin embarazos. 90,5% de embarazos:espontáneos. 25% intervenidas (histerectomía/cistocele). Tipo más frecuente de IU: IUMixta(48,1%) y IUurgencia(24,1%), con una media de 4,1 año duración del proceso. 83,3% diagnosticadas en Atención Primaria(AP).18,9% llevan tratamiento-combinado (farmacológico/suelo pélvico), con duración media: 9,3 meses(9,3+/-8,8); sin efectos secundarios:68,5%. 11,8% no consideran efectivo el tratamiento,valorando el 55,8% "mucho mejor" su calidad-vida. Sólo 34,6% fue su 1er-motivo-consulta la IU. 25% de las pacientes sólo ellas conocían "su problema";71,8% no lo habían comunicado a su médico por vergüenza, por considerarlo normal con la edad y sin solución. En ningún caso existen diferencias significativas.
Conclusiónes:
La IU mixta es la más frecuente. La mujer considera la IU un "proceso"normal con la evolución de la vida. El tratamiento farmacológico mejora bastante la calidad-vida de la mujer. Un alto porcentaje no lo comunican por vergüenza o por ser proceso vital normal. La protocolización rutinaria en AP, mejoraría su diagnóstico y tratamiento.
PATOLOGÍA CARDIOVASCULAR ASOCIADA EN PACIENTES DIABÉTICOS TIPO II
J. Mancera, F. Paniagua, J. Guerrero, A. Baca, M.L. Fernández y L. Ñinel
C.S. Ciudad Jardín (Málaga).
Fundamentos:
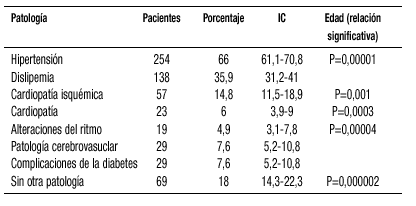
La diabetes tipo II suele asociarse a patología y factores de riesgo cardiovascular, lo que aumenta su morbimortalidad. Nuestro objetivo es analizar la existencia de patología cardiovascular asociada en los pacientes diabéticos tipo II y su relación con el sexo y la edad.
Métodos:
Estudio descriptivo transversal. Año 2002. Centro de salud urbano. Muestreo aleatorio simple de 384 pacientes (precisión de 0,005 y nivel de confianza del 95%). Variables: Sexo, edad, patología cardiovascular( hipertensión dislipemia, cardiopatía isquémica, cardiopatía, trastornos del ritmo, patología cerebrovascular). Estadística: Análisis descriptivo de cada variables y análisis de la varianza o de la correlación (según la variable) en el análisis bivariante.
Resultados:
220 mujeres, 57,3% (IC: 52,2-62,3). Edad media de 65 años, rango de 33-92 y DE 11,56. No existe relación estadísticamente significativa entre las diferentes patologías y el sexo, pero sí con la edad.
Conclusiones:
1ª. Nuestros pacientes diabéticos son mujeres de edad elevada. 2ª. 2/3 tienen asociada hipertensión y 1/3 dislipemia. 3ª. La patología cardiovascular no se relaciona con el sexo pero sí con la edad (a mayor edad más patología).
POLICONSUMO DE DROGAS EN JÓVENES
J.M. Delgado González y J.A. Noya Mejuto
C.S. Arriondas (Asturias).
Fundamentos:
El patrón de uso de drogas, característico entre jóvenes, es el policonsumo. En función del tipo de droga consumida, existe más tendencia a asociar unas u otras sustancias.
Objetivos:
1) Conocer el número de drogas, que asocia cada consumidor.
2) Determinar que sustancias, tienen mayor probabilidad de asociarse.
Método:
Estudio descriptivo transversal sobre 2827 jóvenes estudiantes de secundaria y formación profesional, durante el curso 1998-99.
Resultados:
La media de sustancias asociadas a cada droga fue: tabaco 2,25(DE 1,80), alcohol 1,70(1,82), cannabis 3,27 (1,91), cocaína 5,69(2,56), anfetaminas 5,74(2,17); alucinógenos 5,29 (2,18), sustancias volátiles 4,87 (2,69), tranquilizantes 4,21 (2,62), sedantes 6,61 (3,29), opio 6,92 (2,69), heroína 7,80 (2,74), opiáceos 7,50 (2,87), éxtasis 6,61 (2,47). Los hombres asocian más número de sustancias que las mujeres, cuando consumen tabaco, cannabis o tranquilizantes p<0,001).
Los jóvenes que prueban tabaco, alcohol o el cannabis, tienen más riesgo de consumir cualquiera de los otros dos indistintamente (alrededor de 45%), los consumidores de psicoestimulantes obtienen mayor riesgo de consumir sustancias de este grupo (entre 40 - 50%) los consumidores de sedantes y tranquilizantes asocian más riesgo de consumir cualquiera de los dos (alrededor del 30%) y los consumidores de opiáceos y derivados mayor riesgo de consumo de sustancias del mismo grupo (entre 30% - 70%).
Conclusiones:
1) Los consumidores de heroína, opiáceos y psicoestimulantes son los policonsumidores más intensos.
2) Se encuentra una frecuente asociación entre tabaco, alcohol y cannabis 3.-El consumidor de algún psicoestimulante u opiáceo, tiene una probabilidad muy elevada de consumir sustancias del mismo grupo.
CASO CLÍNICO
CLINICA TIPICA EN PACIENTE ATIPICO
J.L. Bravo Corrales, N. Rodríguez, D. Altafaja y López L
ABS Viladecans II.
Introducción:
Paciente que acude a la consulta por dolor torácico.
Exposición:
Varón de 30 años, consumidor de hachís y cocaína, no otros hábitos tóxicos, práctica deporte, no otros antecedentes. Refiere en los últimos meses episodios de precordialgias de breve duración en ocasiones con palpitaciones. Destaca un primer episodio opresivo, en reposo, de mayor intensidad y duración acompañado de vegetatismo. Exploración física y constantes normales. Se practicó ECG que mostraba onda Q en cara inferior y T negativa de V3 a V6 (necrosis con isquemia subepicárdica inferolateral) remitiéndose a cardiología para ingreso. Exploraciones comlementarias: analítica general (hemograma y bioquímica normal, troponinas <0.2), radiografía de tórax (normal), gammagrafía de perfusión miocárdica (necrosis inferior, lateral y apical sin isquemia, excelente capacidad de esfuerzo), cateterismo (arterias coronarias sanas con función ventricular ligeramente deprimida, FE 53%), ecocardio : aquinesia apical y de los segmentos medios y apicales posteriores, estudio de hipercoagubilidad normal.
Discusión:
Paciente joven sin antecedentes familiares de cardiopatía ni factores de riesgo cardiovascular con necrosis miocárdica y coronarias normales. La única causa factible es la adicción a cocaína1,2 que se asocia a miocarditis, miocardiopatía dilatada y a infarto agudo de miocardio (consecuencia de espasmo coronario o trombosis con o sin estenosis coronaria subyacente). En un paciente atípico, desde el punto de vista de la cardiopatía isquémica, el diagnóstico ha sido posible por la anamnesis cuidadosa del consumo de tóxicos (del cual es responsable la atención primaria) y la relación con el primer episodio (clínica típica).
Bibliografía:
1.Isselbacher, Braunwald, Wilson, Martin, Fauci, Kasper. Harrison, Principios de Medicina Interna (13ª ed.). Madrid : McGraw-Hill-Interamericana de España S.A. 1994.
2.Martínez JL, Martínez JM, Amaro A, Rozas P. Infarto agudo de miocardio en adictos a la cocaína. Rev Esp Cardiol 1993;46(2):111-5.
COMPARACION DE ESCALAS FRAMIGHAM- REGICOR EN NUESTRA POBLACION Y SU REPERCUSIÓN EN EL TRATAMIENTO FARMACOLOGICO DE LA HIPERCOLESTEROLEMIA
M.P. Tejero López, F. Escobedo Espinosa, A. Díaz Barroso, F. Montañés Alcántara, O.Mora Morena y R. Medrano Jiménez
ABS La Salut. ABS Llefía. Badalona.
Fundamentos:
El estudio REGICOR adapta la escala Framigham a la población mediterránea para estimar el Riesgo Cardiovascular con mayor precisión.
Objetivos:
Comparar las escalas Framigham y REGICOR en nuestros pacientes con factores de riesgo cardiovascular(FRCV) y valorar la adecuación del tratamiento hipolipemiante utilizando ambas escalas.
Métodos:
Diseño: Estudio descriptivo transversal.
Ámbito: Atención primaria
Sujetos: Población: pacientes con FRCV o enfermedad cardiovascular. Muestra: 185 pacientes elegidos aleatoriamente y estratificados por factores de riesgo.
Variables: las necesarias para calcular el RCV (Edad, sexo, tabaquismo, tensión arterial, colesterol, LDL, HDL Diabetes Mellitus, Hipertrofia ventrículo izquierdo). Calculamos el RCV según escalas Framigham y REGICOR y valoramos adecuación del tratamiento hipolipemiante según recomendaciones PAPPS- 2001. Los pacientes con enfermedad cardiovascular se analizaron independientemente. Los datos se procesaron con paquete estadístico SPSS 8.0. Utilizamos t-student para datos apareados y McNemar.
Resultados:
La media del RCV según REGICOR fue 6,8% + 5,16% y según Framigham 15.98% + 8.93%, diferencias estadísticamente significativas p<0.001.
El 88% fueron correctamente tratados según escala REGICOR y el 84% según escala Framigham p=0,18.
Pacientes sin tratamiento farmacológico (107): el 11, 2% estaban infratratados según Framigham y según REGICOR un 4,7%, diferencias estadisticamente significativas, p= 0.016.
Paciente con tratamiento farmacológico (27): 36% estaban supratratados según Framigham y el 44% según REGICOR, diferencias no estadisticamente significativas p=0.5.
Conclusiones:
La escala Framigham duplica el RCV respecto a la escala REGICOR en nuestra población.
Según la escala REGICOR los pacientes con hipercolesterolemia infratratados es la mitad que según la escala Framingham.
¿Cuál es el verdadero RCV de nuestros pacientes? ¿A quienes tenemos que tratar farmacologicamente?
IMAGEN CORPORAL, OBESIDAD Y BULIMIA NERVIOSA EN ATENCIÓN PRIMARIA
J.M. Benítez Moreno1, M.D.Reina Rodríguez2, M.M.Ansaldo Pérez1, M.Tramuns Mas1 y M.Castaño Santos1
1Área Básica de Salud 1 Sta. Coloma de Gramenet (Barcelona). 2SAP Sta. Coloma de Gramenet (Barcelona)
Fundamentos:
Los objetivos son conocer el grado de insatisfacción con la propia imagen corporal, su relación con la obesidad y con las conductas bulímicas en Atención Primaria (AP).
Métodos:
Ámbito: Centro de Atención Primaria urbano.
Sujetos: Población autóctona, de 18 a 60 años que acude a consulta de AP.
Diseño: Estudio descriptivo transversal. Mediante cuestionarios validados para la detección de Trastornos de la Conducta Alimentaria a sujetos seleccionados aleatoriamente. Tamaño muestral estimado, 136 sujetos.
Mediciones: Sexo, Edad, Índice de Masa Corporal (IMC), Body Shape Questionnaire (BSQ-34), Test de Bulimia de Edimburgo (BITE).
Resultados:
138 sujetos: 73,2% mujeres. Edad media 37,8 años. El 27,5% está en sobrepeso (IMC > 25 kg/m2) de los que el 65,7% son mujeres. El 23,9% son obesos (IMC>30), el 60,6% son mujeres.
El 25% de sujetos presentan autopercepción corporal insatisfactoria (ACI), sin diferencias estadísticamente significativas en cuanto a la edad, pero sí respecto al sexo [88% mujeres (p<0,012)].
El 68% de los ACI está en sobrepeso u obesidad, frente al 32% que son normopesos (p<0,02). Las mujeres puntúan más alto en cuanto a ACI.
El 23% expresa comportamiento alimentario anómalo (gravedad significativa en el 12,3%) con independencia del IMC. Un 3,6% de encuestados puntúa en Bulimia Nerviosa.
Conclusiones:
La proporción de sobrepeso y obesidad (criterios SEEDO) es elevada (predominio femenino). Las proporciones de obesidad y de comportamientos alimentarios anómalos son similares.
Las mujeres tienen peor ACI que los hombres, independientemente de la edad.
Un tercio de los normopesos tienen ACI.
Las conductas bulímicas no se asocian forzosamente a sobrepeso u obesidad. Sospechamos la práctica de medidas compensatorias insuficientemente exploradas en AP.
VALIDEZ CONVERGENTE ENTRE LOS INDICES DE BARTHEL Y DE KATZ EN PERSONAS >= 75 AÑOS DEL PRIMER NIVEL ASISTENCIAL NO INSTITUCIONALIZADAS
M. Rodrígruez Porres, I. Martín Lesende, L.C.Martín Martín, M. Martínez Fernández y Mª. S. Maza Montaña
Centro de Salud Cotolino. Castro Urdiales (Cantabria).
Fundamentos:
La funcionalidad en los mayores tiene capacidad de globalizar su estado de salud, seleccionar ancianos frágiles, y predecir resultados adversos. Se valora mediante cuestionarios de Actividades de la Vida Diaria (AVD). Los dos índices analizados son los más utilizados para evaluar AVD "básicas", aunque con diferencias importantes en su estructura y puntuación.
Objetivo:
Analizar la validez convergente entre los Índices de Barthel y de Katz en personas > 75 años.
Métodos:
Diseño: Transversal. Análisis de validez de prueba diagnóstica.
Emplazamiento: Medio comunitario, Atención Primaria.
Sujetos de estudio: Total de 132 personas >= 75 años adscritas a una consulta médica de un Centro de Salud. Se excluyen las personas institucionalizadas.
Variables de estudio: Edad y sexo.
Puntuación global y codificada en grados de deterioro de los Índices de Barthel y Katz; se considera "bien": Katz A, Barthel >90 puntos; "íntegro" Katz A, Barthel 100.
Resultados:
72 mujeres (54,5%), 60 hombres; edad media 80,6 con percentil75 83 años, sin diferencias significativas de sexo en edad estratificada en 75-80/>80 años. Barthel íntegro 48,0%, alterado 27,6%. Katz alterado 26,5%. Fuerte concordancia entre ambos índices, tanto al valorar si están alterados ó no (kappa 0,70, p<0,0001), como al valorar si están ó no íntegros (kappa 0,64, p<0,0001).
Conclusiones:
Ambos índices muestran una fuerte concordancia, por lo que en principio podrían usarse indistintamente. Sin embargo, se describen una serie de ventajas en el Índice de Barthel (mayor rango de items, exhaustividad, puntuación de 0 a 100 puntos) que consideramos lo hacen más útil para su empleo en Atención Primaria.
CARACTERISTICAS DE LOS FUMADORES QUE ACUDEN A UNA CONSULTA DE ATENCION PRIMARIA VERSUS ATENCION ESPECIALIZADA
E. León, M. Torrecilla, D. Plaza, R. Ruano, A. Alonso y M. Barrueco
C.S. San Juan (Salamanca).
Fundamentos:
Conocer las características de los pacientes fumadores que acuden Atención Primaria (AP) y a neumología (CN).
Metodología:
Estudio descriptivo con 427 fumadores (221 en CN y 206 en AP). Tratamiento mediante Intervención Mínima Sistematizada (IMS) en 216 y en 211 tratamiento nicotínico. Variables analizadas: edad, sexo, cigarrillos/día, paquetes-año, fase de abandono y dependencia nicotínica (Fagerström). Se aplicó el test de chi cuadrado y la t de Student y los test no paramétricos correspondientes (p<0,05).
Resultados:
La edad media de los fumadores en AP fue de 35,3 años y 44,3 en CN (p<0,001). El 66,5% fueron varones en CN (66,5%) y el 42,7% en AP (p<0,001). De los que recibieron IMS, en la CN el 50% estaban en precontemplación, en contemplación el 48,2% y en preparación el 1,8%. Los porcentajes respectivos en AP fueron del 27,5%, 16,7% y 55,9% (p<0,001). El consumo de cigarrillos fue en AP de 25,8±12,8 (IC 95%:24-27,5) frente a 20,5±10,4 (IC 95%:18,5-22,4) en CN (p<0,001), con un índice paquetes-año en AP de 24,3±21,1 (IC 95%:21,4-27,1) y de 28,7±20,7 (IC 95%:25,8-31,5) en CN (p<0,01). De igual forma la dependencia nicotínica en AP fue de 6,5 puntos frente a 5,8 en CN (p<0,01). Los pacientes que acudieron a AP presentaban menor patología crónica que los de la CN 30,1% (23,9%-36,9%) frente 63,3% (56,6%-69,7%) (p<0,001).
Conclusiones:
La historia epidemiológica del tabaquismo establece las diferencias entre los fumadores que acuden a los diferentes niveles asistenciales.
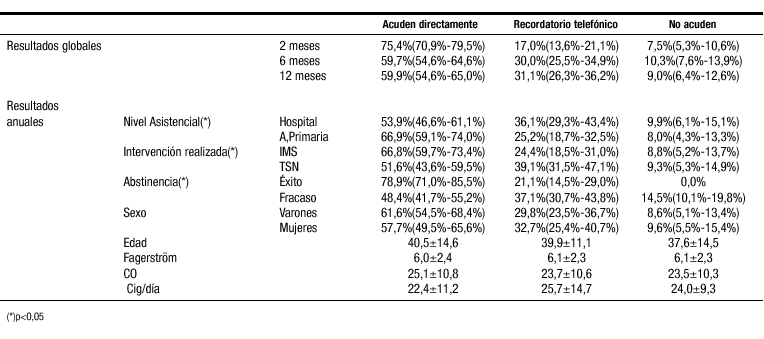
INTERVENCION EN TABAQUISMO: ADHERENCIA AL PROGRAMA Y ÉXITO TERAPÉUTICO
M. Torrecilla, E. León, D. Plaza, R. Ruano, A. Alonso y M. Barrueco
C.S. San juan (Salamanca).
Fundamentos:
Comparar la adherencia a un programa de deshabituación tabáquica según el nivel asistencial (atención primaria o especializada), y los resultados obtenidos en función de ella.
Métodos:
Estudio prospectivo cuasiexperimental con 427 fumadores, 206 en primaria y 221 en especializada. En 216 se realizó intervención mínima sistematizada(IMS) y en los 211 restantes se prescribió terapia sustitutiva con parches de nicotina(TSN). El ámbito ha sido atención primaria y atención especializada. Se determinó la adherencia al programa de deshabituación en función de la edad, sexo, cigarrillos/día, dependencia nicotínica, y monóxido de carbono(CO) en aire espirado, valorándose la abstinencia tabáquica a los 2, 6 y 12 meses; aplicándose los test del chi cuadrado y ANOVA.
Resultados:
Conclusiones:
Con el tiempo disminuye la asistencia a los controles programados, de forma más acusada en atención especializada y en el grupo que recibió la TSN, no observándose diferencias significativas en función de sexo, edad, consumo de cigarrillos, dependencia nicotínica ni concentración inicial de CO. El éxito terapéutico está directamente relacionado con la adherencia al programa.
CASO CLÍNICO
DOCTOR: "TENGO UNA LAVADORA EN LA CABEZA"
S. Hernández Sánchez, A.Gómez García, L.J. González Elena y M.J. Rodríguez Rivera
Introducción:
Los acúfenos son percibidos en la mayoría de los casos como ruidos complejos referidos a uno, ambos oídos ó toda la cabeza. El 35-45% de los adultos alguna vez en su vida los han presentado, incidiendo gravemente en su calidad de vida en el 5-8% de los casos.
Motivo de consulta:
Mujer de 62 años que acude a la consulta de Atención Primaria porque desde hace 4 meses tiene un ruido en toda la cabeza "como si tuviera un motor, una lavadora dentro, o la golpearan con un martillo".
Como antecedentes personales de interés: Síndrome ansioso-depresivo; migraña (naproxeno); arteritis temporo-mandibular, espondiloartrosis cervico-dorsal, hipercolesterolemia.
En la exploración física la otoscopia fue normal, con dolor occipital y retroauricular izquierdo. TA y ACP normal. Las pruebas complementarias reflejaron anemia microcítica e hipocroma.
Diagnóstico diferencial:
La anemia, el tratamiento con naproxeno, la migraña con aura auditiva, los trastornos de la articulación temporo-mandibular, hiperlipemia y factores psicológicos, cursan con acúfeno no pulsátil. Ante tinnitus pulsátil se derivó a Neurología, siendo el diagnóstico migraña crónica transformada. Al persistir la clínica, se solicitó valoración ORL. La auscultación craneal de un soplo temporo-parietal izquierdo hizo sospechar malformación arteriovenosa, que fue confirmada mediante angiografía.
Juicio clínico:
Acúfeno secundario a 4 fístulas arteriovenosas durales. Actualmente la paciente ha recibido la primera embolización en el seno lateral y longitudinal del lado derecho.
Conclusión:
La adecuada interpretación de los síntomas, así como, una exploración clínica que incluya en caso de tinnitus pulsátil la "auscultación craneal", orientará al Médico de Familia a realizar un correcto enfoque diagnóstico.
PERFIL DE RIESGO CARDIOVASCULAR DE LA POBLACIÓN HIPERTENSA ESPAÑOLA. ESTUDIO PRESCAP 2002
J.L. Llisterri Caro, F.J. Alonso Moreno, G.C. Rodríguez Roca, S. Lou Arnal, J.A. Divisón Garrote y A. Raber Béjar en representación del grupo HTA/SEMERGEN y de los investigadores del estudio PRESCAP 2002
Objetivos:
Conocer el perfil de riesgo cardiovascular (RCV) de los pacientes hipertensos atendidos en Atención Primaria (AP).
Material y métodos:
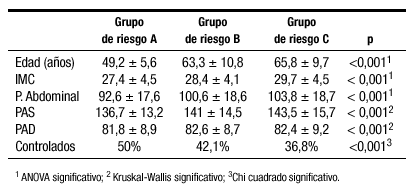
Estudio transversal y multicéntrico, para estimación de prevalencias, con una actuación simultánea de todos los investigadores en un periodo de tres días. Se incluyeron pacientes mayores de 18 años con diagnóstico clínico establecido de hipertensión arterial (HTA) tratados farmacológicamente y seleccionados por muestreo consecutivo. Se definió control óptimo de la HTA como el hallazgo de una PA < 140/90 mm Hg (promedio de dos medidas realizadas en la visita). Los pacientes se clasificaron según la estratificación de RCV del JNC-VI en los grupos de riesgo A, B o C. Se realizó estadística descriptiva y analísis bivariante con el paquete SPSS v. 11.
Resultados:
Se incluyeron 12.748 pacientes (57,2% mujeres), con edad media de 63 ± 10,8 años. Globalmente, el 36,1% de los pacientes evidenciaron control óptimo de la HTA. El 3,9% de los encuestados pertenecían al grupo de riesgo A (n = 495), el 73,3% al B (n = 9.342) y el 22,8% al C (n = 2.911). En la tabla se reflejan las características principales en función del grupo de RCV:
Los pacientes mal controlados recibían monoterapia en el 74% de los casos en el grupo de riesgo A, en el 55,9% en el B, y en el 44,9% en el C.
Conclusiones:
En el estudio PRESCAP 2002, realizado en una amplísima muestra de población hipertensa española de AP, encontramos una elevada prevalencia de mal control de la PA, especialmente en los individuos con alto RCV. A pesar de las recomendaciones de las Directrices Internacionales, no observamos una estrategia terapéutica eficaz para reducir el RCV de los pacientes hipertensos.
DIFERENCIAS ENTRE HOMBRES Y MUJERES EN EL GRADO DE CONTROL DE LOS PRINCIPALES FACTORES DE RIESGO CARDIOVASCULAR
J.L.Llisterri, V. Barrios , R. Gomis, C. Suarez y L.M. Ruilope
Centro de Salud de Alaquas (Valencia).
Objetivos:
Valorar las diferencias en el grado de control de la hipertensión arterial (HTA), diabetes mellitus tipo 2 (DM2) y de la dislipemia (DISLP) en función del género de los pacientes de la población incluida en el estudio PREVENCAT.
Material y métodos:
Estudio transversal y multicéntrico, para estimación de prevalencias. Se incluyeron pacientes mayores de 18 años con diagnóstico clínico establecido de HTA y/o DM y/o DISLP, seleccionados por muestreo consecutivo en el ámbito de atención primaria (AP). Se consideró buen control de la HTA valores de PA < 140/90 mm Hg (en diabetes < 130/80); en la DM2 valores de HbA1c < 7% y en la DISLP valores de colesterol total (CT) < 200 mg/dl , cLDL < 130 mg/dl (en diabéticos < 100) y cHDL>40 mg/dl. Se realizó estadística descriptiva, análisis bivariante y regresión logística binomial con el paquete SPSS v. 11.
Resultados:
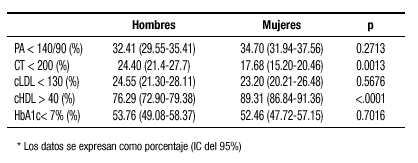
La muestra analizada fue de 2.649 pacientes (52% mujeres), edad media 64 (±11). El 79% presentaron HTA, el 37% DM2, el 58% hipercolesterolemia. En la tabla adjunta* se reflejan las diferencias entre hombres y mujeres en el grado de control de los factores de riesgo cardiovascular analizados.
Tanto en hombres cómo en mujeres el mal control de la PA se relacionó con la edad (OR = 0.800; IC 95% 0.735-0.871), y con el índice de masa corporal (OR= 0.794; IC 95% 0.732-0.862).
En la DM2 la proporción de pacientes con PA<130/80 fue de 22.98 (IC 95% 19.50-26.89) para los varones y de 19.71 (IC 95% 16.42-23.48) para las mujeres) (p=0.2109) y para el cLDL < 100 mg/ dl del 18.72 (15.16-22.89) para los varones y del 14.89 (11.74-18.69) para las mujeres (p=0.1490).
El mal control de la PA en la DM2 se relacionó con la edad (OR = 0.694; IC 95% 0.593-0.812), y con el IMC (OR=0.746; IC 95% 0.650-0.855).
Conclusiones:
En el estudio PREVENCAT encontramos una alta prevalencia de mal control de la HTA, de la DM2 y de la DISLP, tanto en hombres como en mujeres. No se hallaron diferencias por sexos en el grado de control de la HTA y en el control metabólico de la diabetes, aunque si en el porcentaje de control del CT y del colesterol cHDL.
CARACTERÍSTICAS DE LOS CUIDADORES DE LA POBLACIÓN MAYOR DE 75 AÑOS
A. Altés Boronat, J.L. del Val García, A. Gaitano, F. Pallarés. T. Graell y C. Borrajo
EAP Bordelta Magoria. SAP Sants Montjuic Les Corts Sarriá S. Gervasi.
Fundamentos:
Objetivos: Describir las características de los cuidadores de la población mayor de 75 años.
Métodos:
Diseño: Estudio descriptivo transversal.
Sujetos: Población mayor de 75 años adscrita a un área de salud (ABS).
Ämbito: ABS urbana.
Variables: Edad, sexo, existencia de cuidador habitual, edad y sexo, tipo de relación, nivel de estudios, es laboralmente activo, vive con terceras personas y apoyo de terceras personas.
Estadística: Medidas de tendencia central, sus intervalos de confianza del 95% para variables continuas, y descripción de frecuencias para variables categóricas.
Resultados:
Se estudiaron 155 pacientes (el 61'5% eran mujeres, con una media de edad de 83'89 años).
Se excluyeron 62 pacientes por exitus o desplazados a otras áreas de salud. De los 93 pacientes resultantes 44 (47'31 %) tenían cuidador habitual. El 79'5 % eran mujeres, 18'2 % eran menores de 50 años, el 40'9 % tenian entre 50 y 75 años, y el 40'9 % eran mayores de 75 años. El tipo de relación era: 47'7 % la pareja, el 38'6 % hijo, 4'5 % otro familiar, 6'8 % un trabajador familiar, y un 2'3 % otros. El nivel de estudios era: 52'3 % primarios, 22'7 % secundarios, 15'9 % universitarios y 9'1 % ninguno. El 31'8 % era activo laboralmente. El 72'7 % no vivía con terceras personas, y el 54'4 % no le ayudaban terceras personas.
Conclusiones:
Se observan dos patrones mayoritarios con riesgo elevado de sobrecarga: la pareja, que en muchos casos es mayor de 75 años y no recibe ayuda externa; y el hijo/a, que frecuentemente es activo laboralmente.
QUÉ OPINAN NUESTROS USUARIOS SOBRE LOS MEDICAMENTOS GENÉRICOS Y LA IMPORTANCIA DEL COSTE DE LA MEDICACIÓN
T. Fuster Bellido, D. Martinez Ques, E. Faus Macarell, J.M. Villalba Soto y M.D. Tur Cotaina
EAP Gandia-Beniopa. EAP Oliva.
Objetivos:
Conocer el grado de conocimiento de los usuarios de nuestro centro de salud respecto a los medicamentos genéricos.
Conocer la importancia que los usuarios conceden al coste de los medicamentos,
Diseño:
Estudio descriptivo transversal.
Emplazamiento:
Atención primaria ,centro de salud urbano.
Participantes:
140 usuarios mayores de 18 años que accedieron a la cita previa de nuestro centro de salud entre los meses de enero a mayo de este año (muestreo aleatorio simple).
Resultados:
Total 123 encuestados (17 fueron rechazadas por incompletas). El 62.6% (77) fueron mujeres, el 37.4% (46) varones. Edad media 52.8 (18-87). El 61.8% activos, 38.2% pensionistas.
Toman alguna medicación de forma habitual 80.4% (IC 95% 73.4-85.3) de los encuestados (33.3% varones, el 66.6% mujeres).
Refieren haber oído hablar de medicamentos genéricos el 82% (IC 98% 75.6-97.2) (83% mujeres,80% varones). La fuente de información fueron el 60.9% (IC 95% 55.4-64.7) los medios de comunicación y el 27% (IC 95% 20.4-34.6).
El 98.9% (IC 95% 80.7-95.6) de los que han oído hablar de los medicamentos genéricos los ha tomado en alguna ocasión. El 40.4% (IC 95% 36.4-44.7) lo toma habitualmente. De los que lo toman habitualmente al 86.3% (IC 95% 81.2- 91.3) no le importó el cambio. El 90% (IC 95% 85.1-94.7) no noto diferencias en la eficacia del fármaco.
Interesa mucho el precio al 43.1% (IC 95% 38.3-48.5), entre mucho y regular al 63.03% (IC 95% 58.4-68.3). Creen que los médicos deben intentar recetar los medicamentos más baratos siempre que sean igual de eficaces el 77.2% (IC 95% 72.4-84.1). Entre dos medicamentos iguales pero de distinto precio elegirían el más barato el 82.11%(IC 95% 77.4-88.1) de los encuestados. Creen que los médicos tenemos en cuenta mucho el precio de los medicamentos el 29.26%(IC 95% 23.5-34.6). Entre mucho y regular el 62.60%(IC 95% 57.4-67.3).
Conclusiones:
Un alto porcentaje de nuestros pacientes conocen los medicamentos genéricos y no se oponen a la sustitución de un medicamento previo. No relacionan el precio con la calidad de los medicamentos.
UTILIDAD DE UN DISPOSITIVO MOVIL DE URGENCIAS EN UN DISTRITO SANITARIO
F.J. Fonseca del Pozo, P. Hernández Martínez, A. Medina Osuna, R. García-Ramos, R. Salas Luque y L. Alcántara López
El Dispositivo de Urgencias móvil (D.U.M.), se constituyó con la finalidad de atender las urgencias (U) que ocurrieran durante el tramo horario de 8:00 a 15:00 horas los días laborales. Está compuesto por un médico de Familia, un enfermero y un celador-conductor con formación específica en U. Disponen de una ambulancia medicalizada que pertenece al S.A.S.
En cuanto al objetivo principal nos planteamos conocer las actividades que realizan estos D.U.M., ¿Cuántas veces se activa estos DUM? ¿quién lo activa?, ¿cuáles son sus diagnósticos?, ¿se traslada todo al Hospital tras ser activados ?, ¿Lo ven útil los médicos de cabecera?
Días trabajados 247. Media de asistencia por paciente 17 minutos [rango 5-45 minutos]. Tiempo medio de traslado al Hospital, fue de 120 minutos.
Se han asistido 307 pacientes, 185 médico de APS (60,3%), 57 Centro de coordinación (18,56%), 32 familiar (10,42%).
Derivación al médico de cabecera/domicilio 113 (36,8%), Hospital 189 (61,56%), 5 exitus, el 061 trasladaron a 5 pacientes.
Diagnósticos más frecuentes Cardiovasculares 127 (41,36%) (SCA 32, ACV 27, FA 20, EAP 10). El 98% de médicos ven útil este Dispositivo ya que ahorra tiempo en tratamiento, estabilización y traslado al Hospital. Indice de activación/día adecuado.
La patología más frecuente de activación es la cardiovascular, es la patología que más frecuentemente se deriva al Hospital. El médico de cabecera es quien los activa habitualmente. Existe poca utilización de la sala de observación. Este tipo de D.U.M. serían útiles en zonas con dispersión, alejados del Hospital, ya que ahorra tiempo.
CASO CLÍNICO
RS3PE: COMPLICADO NOMBRE PARA UNA ENFERMEDAD DE SENCILLO DIAGNÓSTICO Y TRATAMIENTO
J.Mª. Verdú Rotellar, A. Blanch Mon, M. Domínguez Tarragona, Mª.J. Bernáldez Sánchez, M. Pie Oncins y R. Poza Martínez
CAP San Martí (Barcelona).
Fundamento:
Describir los sintomas, diagnóstico y tratamiento de la Poliartritis edematosa del anciano o síndrome RS3PE
Diseño: Caso clínico
Ambito: Centro de Salud Urbano
Sujetos:Tres varones de entre 70 y 80 años
Resultados:
Varón 78 años sin antecedentes personales de interés, acudió por presentar dolor en ambas manos, de 2 semanas de evolución,rigidez, dificultad para incorporarse, impotencia en hombro derecho y edema en mano derecha. Buen estado general, exploración por aparatos normal, destacando la presencia del edema con fóvea en el dorso de ambas manos y dolor a la movilización activa y pasiva de las muñecas; imposibilidad para levantar la extremidad superior derecha por encima de 90°. No se hallaron engrosamientos en las arterias temporales, ni ausencia de pulsos en las mismas.
Se realizó una analítica general, con pruebas reumatológicas radiografías de las manos.Analítica general normal con VSG de 12 a la primera hora, hemograma y bioquímica normales.FR y ANA fueron negativos.TSH normal. Radiología de manos sin alteraciones, Con la orientación diagnóstica de poliartritis edematosa del ancianoRS3PE se instauró tratamiento con 10 mg/24 h de prednisona por vía oral. A los 3 días de iniciado el tratamiento, el paciente estaba completamente asintomático, habiendo desaparecido el dolor y el edema de las manos así como la limitación de ambas cinturas. El tratamiento se mantuvo durante 6 meses a dosis decrecientes. El paciente se encuentra asintomático en el momento actual.
Conclusión:
El RS3PE es un síndrome heterogéneo, El conocimiento de esta enfermedad por parte del médico de familia es necesario, dado que el diagnóstico es relativamente sencillo, no requiere la realización de pruebas complementarias complejas y su pronóstico es bueno con el tratamiento adecuado.
DIFERENTES MÉTODOS DE MEDIDA DE LA PRESIÓN ARTERIAL UTILIZADOS EN ATENCIÓN PRIMARIA
O. García Vallejo, M. Santos Da, P. Beato, E. Carrasco y M. Ferreiro
GRUPO HTA-SEMERGEN. Estudio PRESCAP.
Objetivo:
Conocer los diferentes métodos de medida de la presión arterial (PA), utilizados en Atención Primaria (AP) en nuestro país.
Métodos:
Estudio transversal, multicéntrico, con muestreo no probabilístico de selección de casos consecutivos. Los días 18, 19 y 20 de junio de 2002, médicos de AP midieron la PA a 4 pacientes hipertensos tratados con fármacos y mayores de 18 años. Se hicieron 2 medidas consecutivas de PA y se anotaron los diferentes aparatos de medida que los médicos utilizaron en el proceso de medición de la PA.
Resultados:
Participaron en el estudio 3.592 médicos de AP de diferentes regiones de España, que midieron la PA a 14.137 pacientes. El 15.2 % de los médicos trabajaba en el medio rural, el 18.9 % en medio semiurbano y el 65.8 % en el medio urbano. El 76.5 % de ellos, trabajaba en centros de salud, el 9.9 % en ambulatorios, el 13.1 % en consultorios locales y el 0.5 % pasaba consulta en dos o más localidades. En cuanto a los diferentes aparatos de medida utilizados, a un 69.8 % de los pacientes se les midió la PA con un esfigmomanómetro de Hg, a un 16.5 % con un aparato electrónico, a un 11.8 % con un manómetro aneroide y a un 1.8 % de ellos se les midió la PA con más de un método de medida. El grado de control de la HTA de los pacientes fue similar con los diferentes aparatos de medida (36.9 %, 36.6 % y 39.0 % respecticvamente, p>0.05). En el medio rural se utilizaron más los aparatos electrónicos (21,4 % de los casos) y los manómetros aneroides (15.7 % de los casos) que en el medio urbano (16.6 % y 10.6 % respectivamente) y se utilizó menos el esfigmomanómetro de Hg (62.9 % de los casos en el medio rural y un 72.8 % en el medio urbano).
En cuanto a la utilización de los dígitos 0 y 5 como terminación de los valores de presión arterial que registraban los médicos, se ha observado que, con esfigmomanómetro de Hg se utilizaron en un 80.7% de los casos para la presión arterial sistólica (PAS) y en un 80.1% de los casos para la presión arterial diastólica (PAD), con manómetro aneroide se utilizaron en un 80.9 % y 79.8 % de los casos respectivamente y con los aparatos electrónicos en un 37.3 % para la PAS y en un 32.1 % de los casos para la PAD.
Conclusiones:
En las consultas de AP, sobre todo en el medio urbano, se siguen utilizando preferentemente los esfigmomanómetros de Hg y sorprendentemente los manómetros aneroides, en el proceso de medición de la PA. Su utilización implica un sesgo importante en el proceso
de medición. Se debería fomentar el uso de los aparatos electrónicos de medida de la PA.
DEFICIENCIA DE YODO EN EMBARAZADAS DE UNA POBLACIÓN DE ALTA MONTAÑA
J. A. Muñoz Márquez, G. Portela Dacosta, J.Mª. Palacín Peruga, J. Durán Argemí y L. Vila Ballester
Centro de Atención Primaria de la Seu d'Urgell.
Fundamentos y objetivos:
Las alteraciones por deficiencia de yodo (DY) pueden presentarse en todas las edades en las poblaciones; no obstante, es durante la gestación cuando la DY comporta un mayor riesgo, ya que puede producir alteraciones en el desarrollo cerebral del feto.
El objetivo del trabajo fue conocer la prevalencia de embarazadas de una población de alta montaña de 14.000 habitantes, con yodurias mayores de 180mg/L, la distribución de la yoduria, el consumo de sal yodada (SY) y pescado marino (PM).
Material y método:
Se trata de un estudio transversal. Calculamos una muestra de 57 embarazadas. A todas les realizamos una encuesta nutricional y recogimos una muestra de orina para determinar la yoduria.
Resultados:
Se han estudiado 57 embarazadas. Un 71,7% consumen SY, y 73,9% comen PM <3 veces/semana. La yoduria mediana es 172mg/L y la media 269,6mg/L. Un 93,9% tienen yodurias >180mg/L, el 2% <100mg/L.
Conclusiones:
El consumo de yodo de las gestantes de nuestra población está dentro del recomendado por la OMS, habiendo contribuido a este hecho el consumo habitual de SY y el suplemento yodado que se les recomendó tomar. Cuando comparamos esta población con las de la comarca lindante, observamos que existe una diferencia significativa entre las yodurias de ambas poblaciones estando las mismas ligadas con un alto grado de significación a la ingesta de SY.
Creemos necesaria una legislación que regule la yodación de los alimentos, insistir en el beneficio de consumir SY, sobretodo en la infancia, así como usar suplementos yodados entre las gestantes.
INCONTINENCIA DE ORINA EN MUJERES ADULTAS DE UN CENTRO DE ATENCIÓN PRIMARIA
M.E.Naval, F.J. Brenes, P. Beato, C.Lleal, J.L. Ródenas y N. Montellà
ABS Llefià, Badalona.
Fundamentos:
La incontinencia urinaria (IU) es la pérdida involuntaria de orina demostrada de forma objetiva . Es un problema frecuentemente infradiagnosticado.
Objetivos: Conocer la prevalencia de IU en mujeres de 45-54 años atendidas en un centro de atención primaria, describir los factores asociados y el grado de infradiagnóstico.
Métodos:
Diseño: Estudio descriptivo, observacional, transversal.
Ámbito de estudio: Atención Primaria.
Sujetos: Mujeres de 45-54 años, atendidas en consulta. Muestra de 205 pacientes para estimar una frecuencia del 8% (20% de pérdidas). Se realizó un muestreo sistemático de las pacientes que acudieron a las consultas entre enero y abril del 2003. Si accedían a participar se les administraba un cuestionario validado. Fuentes de información: entrevista personal e historia clínica (HC). Variables: Tipo IU, enfermedades asociadas, fármacos, menopausia, registro en HC.
Resultados:
N=153. Prevalencia: IU de esfuerzo=11% , IU de urgencia=5,7%. Habían presentado infecciones urinarias un 34%, tos crónica un 2,6% y DM2 un 2,6%, sin asociación con la IU. Un 44,4% eran menopausicas (OR=2,36, IC95=1,05-5,29). No se halló asociación con la paridad (9% nulíparas). La IU fue más frecuente entre las que seguían tratamiento con ISRS (34 % frente a 17,3%, p<0,05). Constaba IU en la HC en un 6,5%.
Conclusiones:
La prevalencia de IU es similar a la de otras poblaciones españolas. Se confirma la relación con la menopausia y los antidepresivos ISRS. No hallar relación con el número de partos puede ser debido al bajo número de nulíparas. Deberíamos interrogar más sobre esta entidad para poder intervenir.
CONTROL EVOLUTIVO DE OSTEOPOROSIS EN UNA POBLACIÓN RURAL
E. Martín Rioboo, F.J. Fonseca del Pozo y E.L. Lara García
Centros de Salud Fuensanta, El Carpio Bujalance. Distritos Córdoba y Guadalquivir.
Introducción:
La osteoporosis es la enfermedad ósea metabólica más prevalente de la sociedades industrializadas generando un altísimo coste socioeconómico. Se estima que un 25% de las mujeres mayores de 65 años tendrán una fractura vertebral en su vida(por encima de los 50 años (riesgo total acumulado de fractura 17%), siendo la incidencia anual acumulada de fractura no traumátuca de 200/100.000 habitantes (razón 3: 1 mujer/hombre). Según la OMS la técnica más fiable para valorar masa ósea es la densitometría ósea (DMO) DEXA, y sus valores normales menos de 1 DE (desviación estándar), bajo el pico de masa ósea (PMO), si bien la DMO de calcáneo puede ser útil para 5 screening de población.
Objetivo: Habiendo realizado con anterioridad (años 2001) un estudio para conocer los valores densitométricos de PMO de la población femenina mayor de 50 años atendida en nuestro Centro de Salud, así como los factores de riesgo de osteoporosis (FRO) y los tratamientos médicos recibidos, pretendemos valorar dos años después un nuevo corte a la misma muestra.
Metodología:
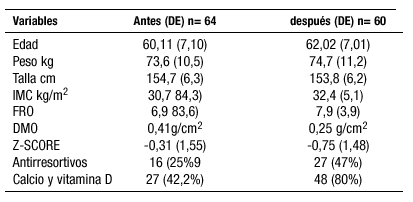
Estudio transversal descriptivo (antes-después). selección de muestra; se estudiaron 60 pacientes de las 64 primeras, selección aleatorizada (año 2001-2003) ya que se contaron 4 pérdidas por diversas causas, de una población total del cupo de 719 mujeres mayores de 50 años (tamaño muestral con nivel de confianza del 95%, precisión de 0,01 para la situación más desfavorable p= q=5). La DMO se realizó con un LUNAR Pixi, 50908 de Calcáneo. Los criterios de inclusión fueron: mujer, mayor de 50 años, sin fracturas patológicas previas. las variables estudiadas fueron. edad, peso, talla, IMC, FRO < 4 puntos bajo riesgo; 4-7 alto riesgo; > 7 riesgo de fractura), valor medio de la DMO (normal= 0,45; osteopenia= 0,45-0,30; osteoporosis= 0,30-0,16 gr/cm2) mediante estudio de PMO expresado en Z-score (valores >-0,6 DE= normal; -0,6 a-1,6 DE=osteopenia; <-1,6 DE= osteoporosis), y tratamiento médico recibido (antirresortivos y/o Calcio y Vit D).
Resultados:
Las variables estudiadas mostraron los siguientes resultados medios (DE):
Hubo un aumento aproximado del 22% de pacientes que tomó antirresortivos si bien al correlacionar los valores antes-después de dichos siguieron mostrando un Z-Score mayor (p< 0,05; chi 12,0) que los tratados con calcio y Vitamina D (p< 0,2; chi 1,52). La correlación entre FRO, Z.Score, edad y DMO siguió siendo significativa (p< 0,05), también mostró significación la correlación entre Z-Score e LMC (p< 0,01) y Z-Score y DMO (p< 0,001). Observamos una nueva correlación significativa entre IMC. Edad y DMO (p< 0,001 F= 0,23)
Conclusiones:
Aunque somos conscientes de que el concepto FRO está obsoleto lo hemos querido seguir utilizando al tratarse de un estudio antes-después. Los resultados obtenidos de la población estudiada muestran como el seguimiento de los valores densitométricos es importante en el control evolutivo de la osteoporosis, apreciándose como la evolución natural incremento de los valores de la DMO. No obstante el elevado índice de FRO les puede conllevar un mayor riesgo de sufrir fracturas. La edad y el IMC, como era previsible, son facotres de riesgo de osteoporosis, y el hecho de tratar con antirresortivos, mejora el pronostico de esta enfermedad.
CASO CLÍNICO
ESTUDIO DE UN PACIENTE CON DISNEA DESDE ATENCIÓN PRIMARIA
J.M. Lanza Gómez, N. Balbas Brígido y N. Cadenas González
C.S. San Vicente de la Barquera.
Motivo de consulta:
Varón de 70 años que acude a nuestra consulta de Atención Primaria por disnea de moderados esfuerzos de 2 meses de evolución.
Antecedentes personales:
HTA; ex-fumador de 2 paquetes/día hasta hace 20 años; dislipemia; gota; recambio valvular aórtico en el 95; DAI secundario a T.V sostenida en el 96; poliglobulia desde hace 2 años por la que fue estudiada en Hematología sin filiar etiología. En tratamiento con Sintrom
Enfermedad actual:
Desde hace 2 meses presenta disnea que ha ido progresando hasta hacerse de moderados esfuerzos, junto a tos productiva matutina sin fiebre ni otra clínica infecciosa respiratoria ni cardiológica acompañante.
A la exploración física destacamos en la auscultación cardíaca un click valvular sin soplos, con una auscultación pulmonar normal; no cianosis ni signos de insuficiencia cardíaca. Seguidamente pedimos pruebas complementarias al alcance de nuestra consulta:
1) HRF: Hb 18, Hto 56%, VCM 74.
2) Coagulación: TP 29% INR 2.86
3) BQ: glucosa 164, resto normal. Hemocultivos negativos.
4) Gasometría: pO2 46, pCO2 30; COH3 21; pH 7.44; Sat O2 84%.
5) ECG: RS con extras ventriculares aisladas, sin alteraciones de la repolarización.
6) Rx tórax: cardiomegalia, desfibrilador, sin signos de insuficiencia cardíaca.
Ante la insuficiencia respiratoria que tiene el paciente derivamos al Servicio de Urgencias de nuestro hospital de referencia, donde queda ingresado para completar estudio. Durante su ingreso se pauta tratamiento con antibioterapia y oxigenoterapia con Ventimask al 35% sin conseguir mejoría en la gasometría que seguía con saturaciones del 85%. Se realiza ecocardiograma: fracción de eyección 45%, prótesis Ao normofuncionante; gammagrafía de V/Q informada como de probabilidad intermedia de TEP; TAC helicoidal torácico normal; pruebas de función respiratoria sin datos de patrón obstructivo ni restrictivo.
Se realiza medida de pulsioximetria sin O2 y con O2 al 100% sin objetivar variación alguna entre ambos (86%). Ante la sospecha de probable cortocircuito(shunt) derecha-izquierda solicitamos ecocardiograma transesofágico con el informe de CIA tipo ostium secundum de 14 mm. Con circuito dcha.-izda.
Juicio diagnóstico:
CIA tipo ostium secundum.
Discusión:
La CIA constituye la cardiopatía congénita más frecuente del adulto con predominio del sexo femenino, el defecto más frecuente es el Ostium secundum (90%).La CIA es asintomática en general hasta que aparece clínica de Insuficiencia cardíaca derecha o fibrilación auricular, alrededor de la cuarta o quinta década, siendo los primeros síntomas palpitaciones, disnea, así como infecciones bronquiales de repetición.
SÍNDROME DE BURNOUT Y PRESENCIA DE DISTORSIONES COGNITIVAS(DC) EN LA ENTREVISTA CLÍNICA(EC)
P. González Moreno, J.A. Maderuelo Fernández, A. Almaraz Gómez, E. González Marín y M.J. Gonzalez Casado
Centro de Salud La Alamedilla. Salamanca.
El síndrome de Burnout es multicausal, la presencia de alteraciones en estructura cognitiva de profesionales en desarrollo de entrevista clínica puede determinar mayor vulnerabilidad.
Objetivo: Descubrir presencia de distorsiones cognitivas en entrevista clínica y relación con síndrome de Burnout.
Método: Estudio descriptivo transversal.Análisis de varianza,prueba t-Student,coeficiente correlación Pearson.Análisis regresión lineal múltiple para conocer variables predictoras;regresión logística para cada variable con presencia o ausencia de Burnout.
Sujetos: Médicos/enfermeras de AP de Salamanca(336/260).
Variables: Maslach Burnout Inventory (MBI).
Cuestionario para conocer presencia de DC en EC, basado en Escala Actitudes Disfuncionales de Weissman-Beck, adaptado por autores.
Resultados:
Tasa respuesta 61,7%.Puntuación MBI:Agotamiento Emocional (EE): 17,18(15,9-18,4); Despersonalización(DP): 6,59(6,1-7,1); Realización personal (PA): 34,63 (33,7%-35,5). En actitud de Amor, Aprobación, Omnipotencia, Autonomía media se sitúa en área de fortaleza; en Aprobación, Perfeccionismo y Derecho sobre Otros en área de vulnerabilidad.En Ejecución(E),Perfeccionismo(P) y Autonomía(A) vulnerables presentan mayor nivel de EE y DP frente a no vulnerables:(E:22 frente a 16,48, y 8,78 frente a 6,19);(P:18,9 frente 15,98, y 7,26 frente 6,05); (A:20,95 frente 16,7, y 8,4 frente 6,34).En Derecho sobre otros vulnerables presntan niveles mayores de RP(35,4 frente a 33,44).Vulnerabilidad en Ejecución y Perfeccionismo se muestra predictora de presencia alto grado de Burnout (odds-ratio 6,7 y 4,6); vulnerabilidad en Derecho sobre otros disminuye probabilidad de desarrollar el síndrome (odds-rathio 0,19) .
Conclusiones:
Colectivo con nivel medio-bajo de síndrome de Burnout. La vulnerabilidad en alguna de áreas definidas en DAS, se relaciona con presencia de síndrome de Burnout, especialmente en actitudes de ejecución, perfeccionismo y autonomía.La vulnerabilidad en la actitud Derecho sobre otros disminuye probabilidad de desarrollar síndrome de desgaste profesional.
CONTROL DE LAS INTERRUPCIONES DE LA CONSULTA EN UN CENTRO DE SALUD
F. Sánchez Ruano, A. Galiana Vila, A. Asencio Aznar,J.I. Peñas Arroyo, M. Amillo Marques y V. Llobell Bertomeu
Centro de Salud Callosa d' En Sarrià (Alicante).
Objetivos:
Analizar la frecuencia y características de la interrupciones que se producen durante la consulta, y valorar la eficacia de las medidas correctoras implantadas en el centro de Salud para el control de las mismas.
Material y método:
Tras la primera fase del estudio en la que se analizó las características de la interrupciones, se realizó una reunión de calidad para valorar los resultados y determinar las medidas correctoras. Se confeccionó un documento informativo para el EAP, y se realizaron varias reuniones de organización del trabajo.
Tras un periodo de 2 meses, en el que se realizó un seguimiento del cumplimiento de las medidas acordadas, se analizó de nuevo las interrupciones, seleccionando al azar 10 días para la recogida sistemática de todas las interrupciones. La información recogida fue: carácter de la interrupción, tipo, quien la realiza, el medio, la procedencia y el motivo.
Resultados:
Se analizaron 10 días en todas las consultas del Centro de Salud antes y después de la intervención (2 consultas de enfermería y 5 de medicina). En el análisis previo se produjeron en total 347 interrupciones, con una media de 34 interrupciones por día, y 6 por consulta. El 93% son externas, siendo el personal administrativo quien más interrumpe (43,5% de las veces), seguido del ATS (41%) y de los pacientes (15%). El medio mas frecuente es el teléfono (57.6%), seguido de la presencia en consulta (36.4%) que se produce del siguiente modo: el 17.6% llama y no espera, el 10.7% entra sin llamar y el 8.1% llama y espera. Cuando se entra sin llamar, en el 33% de los casos es el propio paciente, y el 67% es algún personal sanitario o administrativo. Según la procedencia, el 45.2% se origina en recepción, el 27.7% en otra consulta, y el 27.1% procede directamente del exterior. Según el tipo, el 53.6% son por motivos asistenciales, el 33.1% por motivos administrativos, y el 13.3% son por motivos particulares. Los motivos principales son: 38.1% por comunicación de urgencias, avisos a domicilio y pruebas complementarias, el 17.4% por consulta asistencial de los pacientes, el 12% por interconsulta, el 23% por motivos administrativos (entrega de recetas, ILT, solicitud de historias de salud, etc), y el 9.5% por otros motivos.
En el análisis realizado tras la intervención se han producido un total de 298 interrupciones, con una media de 29 interrupciones por día y 4 por consulta. El 82% son externas, siendo enfermería quien más interrumpe (29.2% de las veces), seguido de personal administrativo (26.8%) y de los médicos (22.5%). El medio mas frecuente sigue siendo el teléfono (65.5%), seguido de la presencia en consulta (31%) que se produce del siguiente modo: el 16.5% llama y no espera, el 7.4% entra sin llamar y el 7.1% llama y espera. Cuando se entra sin llamar, en el 36.4% de los casos es el propio paciente, y el 63.6% es algún personal sanitario, no observándose ninguna interrupción de este tipo por el personal administrativo. Según la procedencia, el 25.5% se origina en recepción, el 54.3% en otra consulta, y el 2% procede directamente del exterior. Según el tipo, el 68.1% son por motivos asistenciales, el 25.5% por motivos administrativos, y el 6.3% son por motivos particulares. Los motivos principales son: 16.4% por comunicación de urgencias, avisos a domicilio y pruebas complementarias el 15%, el 29.2% por interconsulta, el 6.3% por motivos administrativos (entrega de recetas, ILT, solicitud de historias de salud, etc).
Discusión:
Se ha producido una reducción global del 15.1%, lo que supone una reducción media de 5 interrupciones /día, y de 2 por consulta. Los cambios más destacables son cualitativos, ya que han diminuido proporcionalmente más las interrupciones de tipo administrativo y particular, aumentando las de tipo asistencial. Por ello se ha producido un incremento en el origen interno, ya que son los propios profesionales los que originan las interrupciones por motivos asistenciales. A este hecho probablemente ha contribuido la implantación de la unidad básica asistencial, ya que las derivaciones entre profesionales ya no pasan por recepción (el administrativo ha reducido sus interrupciones en un 38 %). Este es el motivo también de que hayan aumentado las interrupciones originadas por el médico y el ATS. No se ha reducido las interrupciones originadas por los pacientes. En cuanto a la forma de interrumpir, no se ha logrado controlar el entrar sin llamar a la consulta salvo en el personal administrativo que ya no utiliza este sistema. La procedencia principal de las interrupciones es la consulta, habiendo disminuido proporcionalmente las que provienen de recepción y las de fuera del centro de salud. En cuanto al uso del interfono, al haber disminuido las interrupciones originadas por los administrativos, el resto de personal aparece con un uso mas homogéneo.
Conclusiones:
1) Se ha observado una reducción global del número de interrupciones a expensas de las de tipo administrativo.
2) Cualitativamente se ha observado un cambio en la justificación de la interrupción, ya que se producen más por motivos asistenciales entre profesionales sanitarios. Sin embargo el aumento del número absoluto y relativo de interrupciones entre sanitarios nos plantea la necesidad de conocer mejor la naturaleza de las mismas para actuar sobre ellas si fuera necesario.
3) Muchas de las interrupciones se han demostrado innecesarias, y el simple hecho de haber analizado la importancia de las mismas ha sido determinante para que todos los profesionales valoren la situación antes de interrumpir.
4) Aun cuando se ha producido una disminución en términos absolutos de las interrupciones provocadas por los pacientes, sigue representando una excesiva proporción de las interrupciones, y sobre las que es preciso actuar, por ser todas injustificadas.
CASO CLÍNICO
BLOQUEO CARDIACO SECUNDARIO A EMPLEO DE COLIRIO ß-BLOQUEANTE
M. Andrés, C. Magdalena y M. García
C. Salud José Barros. CDmARGO. Cantabria.
Introducción:
Los colirios oculares son una medicaciòn segura, cómoda y de uso frecuente, especialmente en ancianos. Puesto que la absorciòn sistèmica de los b-bloqueantes tòpicos puede ser significativa siempre debe tenerse en cuenta sus posibles efectos secundarios sistémicos.
Presentación del caso:
Paciente de 71 años que presenta de forma brusca bradicardia severa sinusal sintomática.
AP: hipercolesterolemia en tratamiento con sinvastatina e HTA en tratamiento con ARA II, glaucoma en tratamiento con b-bloqueante tòpico desde hace un mes.
EF: palidez, diaforesis, mareo inespecífico. ACP: arritmica, sin soplos a 38 lpm
PC: ECG: ritmo nodal a < 40 lpm con QRS estrecho. Holter: paràlisis auricular por disfunciòn del nodo sinusal.
Evolución: Tras 36 hrs sin medicaciòn tòpica, la paciente recuperò ritmo sinusal normal, mantenièndolo hasta la fecha.
Diagnóstico:
Bradicardia severa sintomática de origen iatrogénico sobre disfunción del nodo sinusal silente.
Discusión:
El mèdico suele olvidar en numerosas ocasiones que la medicaciòn tòpica tambièn puede producir efectos sistémicos, asì como interacciones y efectos secundarios. Por tanto es muy importante tener en cuenta estas cuestiones asì como advertìrselo a nuestros pacientes a la hora de prescribir.
VALORACION DEL GRADO DE DEPENDENCIA DE LA POBLACIÓN MAYOR DE 75 AÑOS
A.Altés Boronat, J.L. del Val García, C. Oliver, M. Saurí, E. Casas y R. Goldaracena
EAP Bordeta Magoria. SAP Sants-Montjuic Les corts Sarrià S. Gervasi.
Fundamentos:
Objetivo: Describir el grado de dependencia de la población mayor de 75 años de un área básica de salud (ABS).
Métodos:
Diseño: Estudio descriptivo transversal.
Sujetos: Población mayor de 75 años adscrita a un ABS.
Ámbito: ABS urbana.
Variables: Edad, sexo, escala de actividades básicas de la vida diaria (Índice de Barthel: <20 dependiente total, 20-35 dependiente grave, 40-55 dependiente moderado, >60 dependiente leve, 100 = independiente).
Estadística: Medidas de tendencia central, con sus intervalos de confianza del 95%, para variables continuas, y descripción de frecuencia para variables categóricas.
Resultados:
Se estudiaron 147 pacientes (el 61'5% eran mujeres, con una media de edad de 83'89 años). Se excluyeron 62 pacientes por exitus o desplazados a otras áreas de salud. Los resultados del índice de Barthel fueron: 3 casos (3'6 %) <20, 1 caso (1'2 %) entre 20-35, 2 casos (2'4 %) entre 40-55 29 casos (30'2 %) >60, y 49 casos (57'6 %) = 100.
Conclusiones:
La gran mayoría (87'6 %) de la población mayor de 75 años es independiente o dependiente leve. La dependencia grave o total se encuentra en el 4'8 % de casos.
SINDROME METABOLICO: UN DIAGNOSTICO PRACTICO EN ATENCION PRIMARIA
P. Beato, T. Rama, P. García, G. Pizarro, A. Mata y N. Montellà
Área Básica de Salut de Llefià
Fundamentos:
Con frecuencia en Atención Primaria no se contempla el diagnóstico del Síndrome metabólico (SM).
Objetivo: Conocer el porcentaje de hipertensos diabéticos que se pueden diagnosticar como SM por ser además obesos o dislipémicos.
Métodos:
Diseño: Estudio descriptivo observacional transversal.
Ambito: Atención primaria.
Sujetos: Todos los pacientes adscritos a una consulta y en cuya historia clínica (HC) informatizada consten conjuntamente los diagnósticos HTA y Diabetes.
Metodología: Con los datos de la HC del año 2002 se analizan cuantos individuos con HTA y Diabetes, presentan obesidad o dislipemia, que permita el diagnóstico de SM. Se consideran los criterios de SM del ATP III 2001 (NCEP), sustituyendo la obesidad central por el Indice de Masa Corporal (IMC) > 30 Kg/m2. Los individuos hipertensos diabéticos, que además sean obesos o dislipémicos se diagnostican de SM.
Variables estudiadas: Edad, sexo, IMC, HDL-Colesterol y Trigliceridemia.
Análisis: Cálculo de frecuencias y medias.
Resultados
De un total de 1921 adscritos, 87 (4,2%) presentan HTA y diabetes. Edad media: 67,8 años (43-90), 52 mujeres (59,8%). El registro en las HC es: IMC 82 (94%), PA 85 (98%), HDL-Colesterol 44 (51%), Trigliceridemia 61 (70%).
41 pacientes (47,1%) tienen SM. Unicamente considerando el IMC se diagnostica a 36 (41,3%). Además 5 (5,7%) con un IMC menor presentan dislipemia.
Conclusiones:
El IMC y la lipidemia permiten diagnosticar de SM a 1 de cada 2 hipertensos diabéticos.
Teniendo en cuenta su importancia, es necesaria la búsqueda activa del SM en hipertensos diabéticos
ESTUDIO PROSPECTIVO PARA VALORAR LA EFICACIA DE UN PROGRAMA DE CONTROL DE FACTORES DE RIESGO VASCULAR EN DIABÉTICOS
A.Nores, A. Lado, Mª.J. Eiri y M. Sánchez
CAP Serra de Outes.
Objetivos:
Conocer la situación de los factores de riesgo vascular en una población de diabéticos y valorar el control de los mismos tras una intervención enérgica en cuanto a hábitos de vida y bloqueo farmacológico del sistema renina-angiotensina.aldosterona (SRAA)
Métodos:
En una población de pacientes diabéticos se analizaron basalmente las siguientes características: Edad, sexo, Indice de Masa Corporal (IMC), tabaquismo, Tensión Arterial (TA), Glucemia en ayunas, Hemoglobina glicosilada (HbA1C), Colesterol total, HDL-Colesterol, LDL-Colesterol, Triglicéridos y existencia de microalbuminuria. Se propusieron unos objetivos de Control que fueron: no fumar, ejercicio físico regular, IMC < 25, TA < 130/85, Glucemia < 125 mg/dl, HbA1C < 7.2%, Colesterol total < 200 mg/dl, LDL-Colesterol < 100 mg/dl y reducir o eliminar la albuminuria. Se hicieron controles clínicos a los 3 y 6 meses y clínicos y analíticos a los 9 meses. Para alcanzar los objetivos propuestos, además de insistir en los hábitos de vida se instauró tratamiento, cuando fue preciso, con fármacos que bloquean el SRAA.
Resultados:
Se trata de una población de 1311 pacientes diabéticos, de los que 684 son mujeres (52%). El IMC medio fue 31 para las mujeres y 29.5 para los hombres. Diabetes tipo I un total de 113 pacientes (9 %) y tipo II 1184 (91%).Estaban diagnosticados de Enfermedad coronaria 168 (12.8%), de los que 72 había sufrido un infarto agudo de miocardio y habían presentado angina de pecho 121 (9.2%). Un total de 78 pacientes (5.9%) habían padecido un Accidente cerebrovascular y 147 (11.2%) estaban diagnosticados de arteriopatía periférica. Eran hipertensos 819 (62.5%), fumadores el 11.6% (exfumadores el 14.7%) e hiperlipémicos 674 (51.4%). En la primera visita presentaban TAS < 130: 553 pacientes (42.1%) y TAD < 85: 934 pacientes (71.2%). Al analizar la Glucemia basal 274 pacientes (21%) tenía < 126 mg/dl y HbA1C < 7.2% 779 (59.4%). Se determinó albumina en orina de 24 h en 1102 pacientes y en 361 (32%) existía microalbuminuria (31-300 mg/24 h) y en 62 (4.7%) la excreción de albúmina superaba los 300 mg/24 h. Respecto a los lípidos, el Colesterol total era > 200 mg/dl en 768 (58,6%) y el LDL-Colesterol > 100 mg/dl en 992 (75.6%). El tratamiento que recibían era: antianginosos 7,2%, hipolipemiantes 44%, antiagregantes 22%, beta-bloqueantes 6%, antagonistas del calcio 19%, iECA 30%, ARA-II 24%, diuréticos 21.9%, anticoagulantes 3.9% y THS 0.4%. Eran insulindependientes el 17% y el resto tomaban uno o varios antidiabéticos orales.
Conclusiones:
En una población de alto riesgo vascular, el control de los factores de riesgo es muy limitado, siendo necesarias enérgicas medidas generales y farmacológicas para alcanzar los objetivos recomendados.
DEPRESIÓN Y FACTORES DE RIESGO CARDIOVASCULAR EN SUJETOS INFARTADOS DE ATENCIÓN PRIMARIA
J.M. Benítez Moreno,I. López Pavón, C.López Mompó, A. Sancho Perpiñán, M.M. Ansaldo Pérez y E. Corral Pérez
Área Básica de Salud 1, Sta. Coloma de Gramenet. Barcelona
Fundamentos:
Existen evidencias de una relación entre depresión, enfermedad cardiovascular y mortalidad. El objetivo es conocer la prevalencia de depresión en sujetos con antecedentes de infarto agudo de miocardio (IAM) y su posible relación con factores de riesgo cardiovascular.
Métodos:
Ámbito: Centro de Atención Primaria urbano
Sujetos: Pacientes diagnosticados de IAM en los últimos 36 meses.
Diseño: Estudio observacional longitudinal retrospectivo.
Mediciones: Edad, sexo, fecha del IAM, Índice de Masa Corporal (IMC). Antecedentes personales de Hipertensión Arterial (HTA), Diabetes Mellitus (DM), Hipercolesterolemia (HPL). Tabaquismo y consumo de Psicofármacos antes y después del IAM. Escala de Depresión auto-reportada de Zung.
Resultados:
45 sujetos: 22,2% mujeres. Edad media 66,9 años (DE 9,8). Detectamos depresión en el 35,5% (18,75% mujeres), con edad media de 71,05 años (65,06 años de edad media en los no deprimidos).
El 13,3% consumían psicofármacos antes del IAM. El 35,5% los consumen después del IAM (p<0,05). El 44,4% fumaban antes del IAM, persistiendo en dicho hábito el 13,3% después del IAM (p<0,05). Entre los pacientes deprimidos, los antecedentes de HTA (62,5%), DM (50%) e HPL (50%) son superiores a los de los no deprimidos. La prevalencia de obesidad es muy similar entre IAM
deprimidos y no deprimidos (en torno a 62,5%)
Conclusiones:
La prevalencia de depresión en pacientes con IAM es superior a la estimada para la población general, con predominio masculino.
Observamos un claro incremento en el consumo de psicofármacos post-IAM.
El tabaquismo post-IAM se reduce de manera significativa, pero sigue siendo elevado.
No encontramos diferencias significativas en cuanto a los factores de riesgo cardiovascular entre el grupo de los no deprimidos y el de deprimidos.
DIFERENCIA DE PERFIL DE LOS FUMADORES Y FUMADORAS QUE SOLICITAN TRATAMIENTO DE DESHABITUACION TABAQUICA EN ATENCION PRIMARIA
M. Gil Cano, F. Pérez de la Lastra, M. López Fonseca y E. Gutiérrez Cadiñanos
C.S. La Granja- Jerez.
Fundamentos:
Conocer las diferencias entre mujeres y hombres en relación al hábito tabáquico.
Métodos:
Diseño: Estudio descriptivo trasversal.
Sujetos: Todos los fumadores incluidos en la consulta de deshabituación tabáquica .
Ámbito de estudio: Centro de Salud urbano con nivel socioeconómico medio.
Mediciones: Los datos se recogieron del registro de historias clínicas y se analizaron a través del programa estadístico SPSS 11.0.
Resultados:
110 fumadores: 50 (45.5%) mujeres. Edad media 38.6 (DE=8.13) en mujeres, 43 (DE=11.9) en varones. Edad de inicio: 17.3 (DE=6.1) en mujeres y 15.6 (DE=3.2) en varones. La dependencia media a la nicotina (test de Fagerström) es de 4.62 (DE=2.22) en mujeres y de 5.53 (DE=2.36) en varones. La media de cigarrillos/día: 19.22 (DE=9.11) en mujeres y 25.63 (DE=11.24) en varones. Los niveles medios de monóxido de carbono en el aire espirado: 20.31 (DE=14.74) en mujeres y 25.29 (DE=13.98) en varones. Intentos previos para dejar de fumar: 2.38 (DE=4.66) en mujeres y 3.27 (DE=6.6) en varones. Consumen alcohol el 10% de las mujeres frente al 44.1% de los varones, ansiolíticos el 16% frente al 5.1%; antecedentes de morbilidad psíquica el 32% frente al 8.3%.
Conclusiones:
Las mujeres se inician más tarde, solicitan tratamiento en edades más tempranas y presentan menos intentos previos. Fuman menor cantidad de cigarrillos, son menos dependientes a la nicotina y presentan niveles más bajos de monóxido de carbono. Consumen o han consumido más ansiolíticos y menos alcohol que los varones. Antecedentes morbilidad psíquica en una de cada tres mujeres que acudieron a esta consulta.
CASO CLÍNICO
¿CUANDO SOSPECHAR AMILOIDOSIS EN PRIMARIA?
C. Vergara, J. Segarra, J. Comas, E. Ruiz y O. Ortiz
ABS Sant Ildefons. Cornellà de Llobregat
Mujer 74 años. Anteced.Personales: HTA, ACxFA, bloqueo AV completo, insuficiencia cardiaca (IC) por miocardiopatía hipertensiva, plaquetopenia (evolución a pancitopenia), insuficiencia renal.
Enfermedad actual:
Ingresa IC descompensada.
Exploración física:
Rítmica 78x', soplo sistólico2/6, IY/RHY+, crepitantes bibasales, edemas maleolares, no polineuropatía.
Exploraciones:
Analítica: Hemoglobina:9,9g/dL; VCM:87fl; plaquetas:92000/ul; reticulocitos:1,32; ferritina:27,8ug/L, leucos:4340. creatinina:168 umol/L. Proteinograma: no bandas. No proteinuria. ANA, antiDNA,anticardiolipina negativos.
RX-tórax: cardiomegalia. Redistribución vascular.
Ecocardio: insuficiencia mitral y tricuspídea severa, dilatación biauricular, HTP. FE 50%. Miocardiopatía restrictiva.
Eco-abdominal: Hepatomegalia
Juicio clínico:
Diagnóstico diferencial de la miocardiopatía restrictiva:Amiloidosis, Hemocromatosis, sarcoidosis, esclerodermia, Fabry, Gaucher, idiopática.
Coexistencia de bloqueo AV, IC e hipertrofia predominantemente septal (excepcional en HTA) hicieron sospechar amiloidosis. La punción de grasa subcutánea fue positiva.
Discusión:
Amiloidosis: enfermedad sistémica por acumulo extracelular amiloide en corazón, riñones, digestivo, piel, nervios periféricos.
Formas sistémicas:
AL (primaria o asociada a mieloma/macroglobulinemia).
AA (hereditaria o secundaria a enfermedades crónicas)
Beta2-microglobulina (diálisis)
Formas localizadas
Diagnóstico: demostración amiloide mediante tinción "Rojo Congo" (birrefringencia "verde manzana" luz polarizada). Tipificación amilode mediante anticuerpos específicos. Biopsia elección: grasa abdominal. Si negativa, repetirla o realizarla en recto, riñón u órgano diana. Biopsias negativas no la descartan debe realizarse estudio con PCR.
Tratamiento: Melfalan+prednisona y/o colchicina.
Tratamiento IC: Diuréticos. Evitar digoxina, IECAs.
Supervivencia media: 14-24 meses.
Causas mortalidad: cardio/nefropatía.
Conclusión: Sospechar amiloidosis cardíaca en pacientes con IC, miocardiopatía restrictiva, arrítmias y/o síncopes.
Bibliografía:
1.Fernández-Yáñez J, Palomo J, Castellano N, García J, García de la Villa B, Delcán JL. Repercusión cardiaca de la amiloidosis y de la hemocromatosis. Rev Esp Cardiol 1997;50:790-801.
2.Sanmartí Sala R, Muñoz Gómez J. Amiloidosis. Medicina Integral 2000; 36: 137-141.
UN CASO DE HIPERTRICOSIS
L.A. Pérez Mier
C.S. Santoña.
Introducción:
En ocasiones, los problemas que afectan a nuestros pacientes, se ocultan, por miedo, vergüenza o pereza.
Motivo de consulta:
Paciente de 64 años, que acude por hipertricosis e intolerancia al sol, lo que le induce a no salir de casa.
Antecedentes personales:
Fumadora de 34 paquetes/año. Bebedora de 630 grs/semana de etanol hasta hace dos años: Desde entonces 140 grs/semana. Colecistectomizada. Hipercolesterolemia en tratamiento dietético. Hipertensión ocular. Trombocitopenia leve.
Exploración:
Consciente, orientada, bien nutrida e hidratada.Buena coloración de piel y mucosas. Hipertricosis facial. Lesiones cutáneas ampollosas en dorso de manos y EE.II
Exploración sistemática por sistemas: normal
Analítica: Plaquetas: 109.000. Resto de Hemograma normal. Pefil de M.I: GOT: 42 GPT:87 GGT:34 Proteinas totales:6,3 Albúmina:3,43 Resto normal T4: 0,67 TSH: 1,5 (n) Ferritina: 415 (16-300) Resto de estudio de Fe normal ANA, ASMA, AMA, Anti LKM1 negativos.
Alfa 1 Antitripsina normal. Ceruloplasmina normal. Alfafetoproteina normal.
Ag HBs - Anti HBs Anti HBc + VHB DNA: 1290 copias AntiVHC
Coproporfirinas en orina: 322, Uroporfirinas: 4190
Ecografía abdominal: normal.
Juicio clínico:
Con el diagnóstico de Porfira cutánea tarda, se remite a Servicio de Digestivo, para completar estudio.
Gen de Hemocromatosis: negativo. Gen H63D: negativo.
Biopsia hepática: hepatitis crónica ligeramente activa (grado 2), con fibrosis periportal estadío 2, índice de Knodel (3+1+1+1), índice de Scheuer 3T 1L 1F.
Evolución:
Confirmado el diagnóstico, se le practican sangrías semanales (12 semanas) normalizándose las alteraciones cutáneas y analíticas.
Comentario:
En ocasiones síntomas, aparentemente banales, esconden patologías potencialmente severas, lo que exige la atención del Médico a todos los problemas que nos plantean nuestros pacientes.
POLINOSIS, UNA IMPORTANTE DEMANDA ASISTENCIAL EN PRIMAVERA
A. Hidalgo, R. Mérida, J.A. Quintano, J. Cuevas, R.C. Rebollo y F. Morán
Z.B.S. Lucena (Córdoba).
Fundamentos:
Analizar la demanda asistencial provocada por la patología polínica (demostrada/sospechada), durante la época primaveral (15-04-02 a 15-06-02) de 2002.
Objetivos:
analizar la frecuentación y tipo de demanda que genera esta patología, en nuestra zona básica de salud.
Métodos:
Estudio descriptivo, observacional, transversal
Muestra: sujetos de ambos sexos, de entre 10 y 90 años de edad, de dos consultas de la zona básica (elegidas al azar).Se estudian 264 sujetos de un total de 3620
Variables: se recogen de la historia clínica informatizada (TASS)
De esta obtenemos edad, sexo, patología (confirmada/sospecha, organo afectado, tratamiento preventivo), motivo y numero de consultas, absentismo.
Se aplica el programa de análisis estadístico "G-Stat" (medidas de frecuencia y asociación)
Resultados:
No hay diferencias significativas en cuanto a sexo (45.45% hombres, 54.54% mujeres)
La patología está confirmada en el 46.21% de los casos
Frecuencia de afectación de órganos: Asma+Rinoconjuntivitis (45.45%) Rinoconjuntivitis (36.74%), Asma (12.50%)
Tratamiento preventivo realizado por el 36.74%
El número de consultas por esta patología en el periodo corresponde al 6.15 % del total de ellas
La media de absentismo es de 0.0303 días, con un mínimo de 0 y un máximo de 3 días
La mayor demanda se produce en la última semana de Abril (21.90%), tercera (20.66%) y cuarta de Mayo (15.28%)
Conclusiones:
Es un patología estacional de repetición que origina una demanda asistencial importante, en la que se deberán ampliar los estudios de confirmación, y en la que debemos aumentar la prevención (incluido el tratamiento médico)
CASO CLÍNICO
SÍNDROME DE PARINAUD: DIAGNOSTICO DESDE ATENCIÓN PRIMARIA
J.M. Lanza Gómez, N. Balbas Brígido y N. Cadenas González
C.S. San Vicente de la Barquera.
Motivo de colsulta:
Paciente de 29 años que acude a nuestra consulta por visión borrosa y vómitos.
Antecedentes personales:
Cólico nefrítico dcho a los 20 años. En tratamiento con anticonceptivos orales.
Enfermedad actual:
Mujer de 29 años que acude a nuestra consulta por cuadro de visión borrosa y cefalea pulsátil hemicraneal derecha desde hace 2 horas, que se acompaña de parestesias periorbiculares derechas y vómitos repetidos. La clínica ha comenzado tras realizar deposición ( hábito estreñido). La paciente no relata clínica infecciosa por aparatos, trauma ni estaba tomando medicación "nueva" en días previos.
Exploración Física:
1) GRAL: normal. TA 115/65
2) NEUROLOGICA:
Parálisis de la mirada vertical tanto hacia arriba como hacia debajo de forma bilateral. Buena movilidad en el plano horizontal.
Reflejo fotomotor débil.
Trastorno de la convergencia ocular.
No focalidad de vías largas, meníngeos negativos, no rigidez nucal.
Ante la clínica de la paciente y la exploración física realizamos diagnóstico diferencial: hemorragia subaracnoidea y/o parenquimatosa, migraña acompañada, efecto adverso de medicación, enfermedades desmielinizantes y/o tumores.
La paciente es derivada al Hospital para la realización de pruebas complementarias:
1) HRF, BQ y coagulación normales
2) Rx tórax normal
3) TAC craneal: hemorragia mesencefálica con sangrado intraventricular que condiciona hidrocefalia (probable compresión del acueducto de Silvio)
Juicio diagnóstico:
Síndrome de Parinaud de etiología hemorrágica
Conclusión/Discusión:
La mayoría de las lesiones del mesencéfalo son de etiología isquémica, aunque también son frecuentes los tumores primarios. El Síndrome de Parinaud consiste en parálisis de la mirada vertical y la convergencia más midriasis paralítica.
La exploración neurológica es nuestra principal prueba diagnóstica en Atención Primaria, por lo que debemos realizarla ante todo paciente que acude a nuestra consulta refiriendo sintomatología neurológica- cefalea, parestesias,... - ya que se "pierde" poco tiempo en realizarla, permitiéndonos tomar decisiones diagnostico-terapéuticas en función de los resultados obtenidos.
RENDIMIENTO DE LOS UROCULTIVOS EN UN AREA DE SALUD
J.M. Lanza Gómez, N. Balbas Brígido y N. Cadenas González
C.S. San Vicente de la Barquera.
Objetivo:
Analizar las características de los Urocultivos positivos recogidos en el área básica de salud a todo paciente que acude por clínica miccional y conocer el porcentaje de resistencias de los gérmenes.
Métodos:
Estudio prospectivo descriptivo durante 6 meses (Mayo-Octubre) en el que se recogen los datos de los urocultivos solicitados tanto desde las consultas de Atención Primaria como desde las de Especializada en un área básica de salud.
Resultados:
Se obtiene una muestra de 442 urocultivos positivos desglosados de la siguiente manera:
Conclusiones:
El germen más frecuentemente encontrado fue el E. Coli (358), el cual presenta un 30% de resistencias a Quinolonas en nuestro medio de estudio, con una sensibilidad a Amoxi/clavulánico y Cefalosporinas de segunda generación mayor del 95%. Este resultado ha redundado en un cambio de prescripción de antibioterapia empírica en nuestro medio ante pacientes con clínica miccional a la espera de los resultados del urocultivo.
LUMBALGIA MECÁNICA CRÓNICA,¿QUÉ NOS APORTA EL ESTUDIO RADIOLÓGICO SIMPLE?
J.M. Lanza Gómez, N. Balbas Brígido y N. Cadenas González
C.S. San Vicente de la Barquera.
Objetivos:
Conocer el número de radiografías practicadas en el S. de Urgencias del Hospital ante el diagnóstico de lumbalgia mecánica crónica, definida como aquella lumbalgia de más de 3 semanas de evolución.
Metodología:
Estudio descriptivo prospectivo de los pacientes atendidos en el Servicio de Urgencias del Hospital en un período de 6 meses (Septiembre 2002- Febrero 2003) que son derivados desde la consulta de Atención Primaria con el diagnóstico de lumbalgia mecánica de más de 3 semanas de evolución. Se excluyen aquellos que tuvieron un antecedente traumático previo y los que tenían irradiación álgica hacia extremidades inferiores.
Resultados:
atendidos con diagnóstico de lumbalgia mecánica crónica fueron 109, el 55% (60) eran varones y 45% (49) mujeres. La edad media fue de 50 + 2 años, con la siguiente distribución: < 30 años (10%), 30-60 años (48%) y > 60 años (42%)..Al 79% se le realizó una radiografía lumbar, no practicándose ninguna prueba complementaria al 21%. Los resultados obtenidos en la radiografía fueron desglosados de la siguiente manera: signos degenerativos + pinzamiento (40%), aplastamientos (5%) y sin hallazgos significativos (34%) según informe de radiólogo. Los tratamientos pautados al alta se reparten de esta forma: AINES (75%) siendo el más utilizado el Diclofenaco, analgésicos Metamizol y/o Paracetamol- (24%) y relajantes musculares (20%). La combinación de dos fármacos para tratar el episodio se distribuyó así: AINES+ relajantes musculares (74%), analgésicos+ relajantes musculraes (26%), no encontrándose ninguna asociación de AINES- analgésicos.
Conclusiones:
La lumbalgia crónica de perfil mecánico son un motivo de consulta muy frecuente tanto en consultas de Atención Primaria como en las de Hospital. El médico de A.P se "ve obligado" en muchos casos a derivar al paciente a Urgencias para valoración de pruebas complementarias, principalmente radiografías de columna lumbar, ante la demora en las listas de espera para su realización.
Discusión:
Aunque sabemos que el rendimiento de las radiografías de columna lumbar en las lumbalgias crónicas es prácticamente nulo, tan sólo si sospechamos aplastamientos y/o trastornos líticos/blásticos, seguimos realizándolas sistemáticamente.
La derivación al S. de Urgencias del Hospital de referencia para la realización de radiografías lumbares es frecuente, no aportando casi nunca cambios en el tratamiento previamente pautado por el médico de Atención Primaria.
ENFERMEDAD POR REFLUJO GASTROESOFÁGICO (ERGE): PREVALENCIA EN ESPAÑA: ESTUDIO IBERGE-2002
R. Colas1, J. Ponce2, O. Vegazo3, D. Calle4, C. Campillo5 y J.M. Piqué6
1C.S. Santoña, Cantabria.2Hospital La Fe, Valencia. 3Departamento Médico Astrazeneca. 4MDS Pharma Services. 5CAP Tarrega, Lleida. 6Hospital clinic. Barcelona.
Fundamentos:
La ERGE es una patología común con un amplio espectro sintomatológico y variabilidad en su grado de severidad y frecuencia. El objetivo principal del estudio fue establecer la prevalencia de la ERGE en España.
Métodos:
Estudio epidemiológico observacional, transversal, multicéntrico de base poblacional. Se realizó un muestreo polietápico estratificado, con selección probabilística de 300 sujetos a partir de la población del cupo de los 16 investigadores de los diferentes Centros de Atención Primaria (CAP). Dada la inexistencia de tests autoadministrados en español, se creó un cuestionario para estimar la prevalencia de ERGE. Dicho cuestionario fue enviado desde el CAP y pretendía identificar los síntomas de la ERGE en la población general, considerando un paciente con ERGE cuando presentaba pirosis durante 2 ó más días/semana (BMJ 2001;322:344-7).
Resultados:
Se obtuvo una respuesta de 1176 sujetos y una respuesta total de 2156 sujetos tras un segundo contacto, (Tasa de Respuesta del 45%; IC95%: 42,8-47). El 15,6% (IC95%:14-17,2) de los encuestados presentaba pirosis 2 ó más días/semana. La edad media fue 49,8 ± 18 años y el 53,9% eran mujeres. En el 64,6%, la ERGE fue de intensidad leve, apareció durante el día y la noche en el 48,2% y más de 2/3 la presentaban desde hace más de 1 año. El 22.3% [IC95%:18,6-26,1] había presentado regurgitación ácida en algún momento durante el mes previo. Sólo el 47,3% de los pacientes con pirosis y/o regurgitación ácida, habían consultado con su médico.
Conclusiones:
La prevalencia de la ERGE encontrada en la población española fue del 15.6%, y sólo la mitad de los pacientes habían consultado en alguna ocasión con su médico.
PERFIL DEL USUARIO CON INCAPACIDAD LABORAL (IT): ESTUDIO DURANTE 5 AÑOS EN UNA UBA DE ATENCION PRIMARIA
C.González Rubio, F. Lorenzo Martínez, P. Vilarrasa Parcerisa y C. Vilar Hernández
ABS Vall del Tenes.
Fundamentos:
La determinación y seguimiento de IT es tarea habitual en nuestra práctica diaria, en ocasiones, motivo de presión de pacientes hacia profesionales de la salud. Dada la importancia administrativo-asistencial que supone, decidimos hacer seguimiento de IT.
Objetivos:
Determinar
Duración de IT
Distribución de patologías y frecuencia según periodo del año
Distribución por edad y sexo
Patologías frecuentes
Patologías prolongadas
Métodos:
Estudio descriptivo durante 5 años (enero de 1998, diciembre de 2002) de procesos de IT recogidos por UBA de ámbito semiurbano por enfermedad común y accidentes no laborales, excluyendo maternidad, procesos previos a enero de 1998 y no finalizados antes de diciembre de 2002.
Variables estudiadas: Edad (en grupos de 18-30, 31-45 y 46-65 años), sexo, duración, mes de inicio, patología codificada según la clasificación de problemas ICHPPC-2
Resultados:
Procesos: 3730
El porcentaje mayor(80%) corresponden a procesos inferiores a 30 días de duración, la duración media es de 41.003 días
Las patologías prevalentes son enfermedades respiratorias(22.01%), enfermedades musculoesqueléticas y del tejido conectivo(18.51%) y traumatismos y efectos adversos(16.04%)
El grupo de edad que sufre IT con más frecuencia es el comprendido entre 31 y 45 años(41.77%). Sin diferencias entre sexos.
Los periodos de máxima incidencia son diciembre, enero y febrero(32.7%)
Conclusiones:
El perfil del usuario que sufre IT seria: Hombre o mujer 31-45 años con una enfermedad respiratoria o musculoesquelética durante el periodo invernal que tiene una duración inferior a un mes.
El perfil del paciente que sufre IT superiores a 45 días es: mujer 46-65 años con trastorno mental y del comportamiento.
¿CUÁLES SON LAS CARACTERÍSTICAS DE LA PRESCRIPCIÓN DE OPIÁCEOS MAYORES EN UN ÁREA DE SALUD?
I. González Iglesias, C. Cerra González, L. Mediavilla Bueno y D. Pérez Hernández
CS Laviana y CS Sotrondio. Area Sanitaria VIII del SESPA.
Objetivo:
Conocer la prevalencia de prescripción en un Área sanitaria, determinando las principales indicaciones y las presentaciones utilizadas. Evaluar la calidad de la prescripción de estos fármacos en relación con las indicaciones de la OMS.
Métodos:
Estudio descriptivo transversal y de calidad científico técnica.
Ámbito: Centros y consultorios informatizados antes de Junio de 2.002.
Sujetos: Todos los pacientes adultos con alguna prescripción de opioides durante 2.002 (selección a partir de las matrices de los talonarios de estupefacientes).
Variables: edad y sexo del paciente, diagnóstico, fármacos prescritos, vías y formulaciones, origen y motivo de la prescripción, uso de laxantes y/o medicación coadyuvante, seguimiento de escalera analgésica y adecuación de la prescripción.
Resultados:
Se prescribieron opiáceos mayores a 106 pacientes: prevalencia de 25.49/10.000 (20.98-30.7). Edad media: 71.53 años (d.s 12.94), P25: 67 años. Mujeres: 55.7%. Tratamiento indicado por dolor oncológico: 54.7% (45.18-64), siendo el diagnostico más frecuente artrosis (15.09%; IC: 9.2-22.87). En el 74.5% de los pacientes (60.58-77.98) se había prescrito fentanilo. Origen de las prescripciones: Atención Primaria (48.1%; 38.59-57.67) seguido de la Unidad de Cuidados Palitativos (29.8%; 21.61-39.11). Uso de medicación coadyuvante: 84.5% (79.49-90.52). Prescripción adecuada a las indicaciones de la OMS: 52.9% (43.28-62.33), habiéndose seguido la escalera analgésica en el 77.4% (68.67-84.57) y utilizándose laxantes en el 62.1% (52.49-71.1).
Conclusiones:
Parece elevado el uso de esta medicación para dolor no oncológico así como el uso de nuevas presentaciones. La calidad de la prescripción es un aspecto claramente mejorable, en especial relación con el uso concomitante de laxantes.
DESGASTE PROFESIONAL EN TRABAJADORES DE UN SERVICIO DE URGENCIAS
E. Laqué Rupérez, P. Hernández García, C.I. Ruiz Gorjón, S. Domínguez Santana, L. Collazos Olea y R. Cardenal Tarascón
C/ Bretón, 16 3D Salamanca.
Fundamento:
Dado el alto grado de desgaste profesional entre los sanitarios, hemos considerado de interés la evaluación del mismo en aquellos que durante su quehacer diario están sometidos a una gran demanda poblacional, con alta tasa de recambio asistencial.
Objetivo:
Categorizar el grado de afectación del Síndrome de Burnout en el personal sanitario a cargo de un servicio de Urgencias hospitalarias, a través de 3 subescalas: agotamiento emocional, despersonalización laboral y realización personal, analizado conjuntamente con distintos ítem referidos a los datos de filiación: edad, sexo, estado civil, tipo de contrato, antigüedad laboral, horas semanales trabajadas y categoría profesional
Método:
Análisis transversal en una población de 128 trabajadores de un servicio de urgencias. Para ello se utilizó el Maslach Burnout Inventory Test, que la población a estudio cumplimentó de manera anónima, previo consentimiento informado verbal.
Resultados:
Sólo el 33% de la población a estudio refiere no estar emocionalmente saturada o exhausta por el trabajo, padeciendo los grados más altos de agotamiento emocional enfermería y celadores. El 61% de los encuestados mantiene una respuesta hacia los pacientes distante e impersonal, puntuando más alto enfermería y médicos con contrato temporal y el 88% mantiene un grado alto o medio de competencia y eficacia en la realización de su trabajo, no habiendo encontrado diferencias en cuanto a la realización personal en función de la categoría profesional
Conclusiones:
Encontramos un alto grado de afectación del Síndrome de Burnout en el personal sanitario a cargo de las urgencias en nuestro centro, por lo que se propondrán técnicas de autocontrol y relajación a esta población.
CASO CLINICO
LA ANAMNESIS DEL CORAZON
D. Altafaja, N. Rodríguez, Mª. D. Gonzálezy J.L. Bravo
ABS Viladecans II
Introducción:
Paciente que acude a urgencias con dolor torácico.
Exposición:
Varón de 25 años sin antecedentes patológicos de interés, salvo ex-consumo de cocaína inhalada y antecedentes de pirosi que cede con antiácidos. Acude a urgencias de un hospital comarcal refiriendo dolor epigástrico post-prandial de 4 horas de evolución acompañado de vegetatismo que no cede con antiácidos. El dolor aumenta con la inspiración profunda, cede parcialmente con la sedestación e irradia a ESI. Exploración física y constantes normales. El ECG destaca elevación de ST en D2, D3 y aVF, ingresando al paciente para valoración y seguimiento. Exploraciones complementarias: Analítica normal, Bioquímica destaca valores de CK de 18' 37, CKMB de 107'6 y troponina-I de hasta 39' 82 a las 12 horas. Radiografía de tórax: Cardiomegalia, Ecocardio: normal. Mantoux: negativo.
Discusión:
Paciente joven sin antecedentes de cardiopatía conocida que ingresa por dolor torácico y curva enzimática positiva. Inicialmente se pensó en un posible IAM producto de un vasoespasmo coronario debido a inhalación de cocaína o en una pericarditis aguda. Una buena anamnesis posterior determinó que ya no consumía sustáncias tóxicas y que la semana anterior al ingreso estuvo con fiebre, rinorrea abundante y artromialgias generalizadas, cuadro compatible con viriasis.
La pericarditis idiopática está generalmente producida por infecciones virales previas (1).En la mayoria de los casos no se halla causante etiológico específico(2).En este caso, el diagnóstico de pericarditis idiopática vino definido por la clínica, por una respuesta favorable a los AINES durante una semana y por una buena anamnesis que determinó el posible orígen vírico del cuadro.
Bibliografía:
1.J.Soler Soler, G.Permanyer Miralda, J.Sagrista Sauleda. Enfermedades del Pericardio. Barcelona: Ediciones Doyma 1988.
2.John B. O'Connell, Dale G. Renlud. Myocarditis and Specific Cardiomyopathies. Part XI. Chapter 76. The Heart.
EL DOLOR DEL DUELO
M. Prat de la Riba, J. Marfà i Vallverdú, J. Herreros Melenchón, E. Naval Pulido, M. Lloveras Garriga y P. Beato Fernández
EAP Llefiá Badalona-6 (Barcelona).
Fundamentos:
Objetivo: Conocer las características de los sujetos de un grupo de duelo y las factores que condicionan la necesidad de intervención.
Métodos:
Diseño: descriptivo, observacional y longitudinal.
Sujetos: 30 personas en duelo por un familiar de primer orden entre los últimos 6 meses y 2 años, derivados por médicos de AP.
Ámbito: Grupo de Duelo abierto realizado en centro Atención Primaria (AP).
Variables: edad, sexo, estado civil,número de hijos, número de convivientes, antecedentes psicopato1ógicos, duelos previos, situación laboral, frecuencia de ocio, parentesco con el fallecido, causas y circunstancias de la muerte, tratamientos farrnaco1ógicos y psicológicos, negación de la pérdida, idealización del fallecido, capacidad para hablar del difunto, desesperación, sentimientos de culpabilidad, vacío, presencia de somatización e ideas de suicidio.
Resultados:
Sociales: mujeres (86.7%), casadas (83.3%), con 2 > hijos (67.9%), no trabaja (73,3%), pérdida inesperada (60%) por enfermedad (66.7%).
Psicológicas: negación de la perdida (85.7%), desesperación (85.7%), sentimientos de culpabilidad (38.5%), ira (61.2%), vacío intenso (69%), dificultades para hablar del difunto (78.8%), somatizaciones (86.2%), deseos pasivos de estar muerto (26.9%), intentos autolíticos (3.3%), y tratamiento psicofarmaco1ógico (96.7%).
Conclusiones:
El perfil del individuo que asiste al grupo de acompañamiento al duelo es el de una mujer casada con 2 ó más hijos, que no trabaja de forma remunerada, que ha sufrido una pérdida inesperada por enfermedad y que sigue tratamiento psicofarmaco1ógico. Su falta de recursos personales y el escaso acompañamiento de su entorno social le obligan a solicitar ayuda ante el sufrimiento por un proceso natural.
ANCIANO DE ALTO RIESGO: REGISTRO DE ACTIVIDADES Y SU INFLUENCIA SEGÚN LA EDAD
N. Mula, A. Blanco, A. Fernández, B. Llama, M. López y M. Fradua
EAP Hermanos Sangro.
Fundamentos:
El objetivo de las actividades preventivas en el Anciano de Alto Riesgo (AAR), no es tanto aumentar la expectativa de vida, como conseguir una calidad de vida activa y libre de incapacidad. Aunque la edad constituye un elemento importante, resulta insuficiente como criterios aislado para evaluar, cuantificar y definir las necesidades de una persona mayor.
Métodos:
Se diseñó una tabla para recoger los siguientes datos:
1) Población total estudiada: 956 Ancianos > 75 años.
2) Muestreo aleatorio simple: n = 95 (OMI-AP).
3) Periodo de estudio: 1/1/02 al 31/12/02.
4) Actividades estudiadas: edad, sexo, incontinencia urinaria, ingresos hospitalarios, discapacidad visual, discapacidad auditiva, caídas, polimedicación, tapón de cerumen, masticación, unidad de convivencia y frecuentación.
5) Análisis estadístico: Chi cuadrado, t-Student, ANOVA (SPSS 10.0).
Resultados:
1) Sexo: 79% mujeres y 21% hombres.
2) Edad: 75-85 años: 72%, > 85 años: 28%.
3) Frecuentación: No acuden: 26%, 0-10 visitas: 25%, 11-20 visitas: 17%, > 20 visitas: 32 %.
4) La edad mostraba diferencias significativas en:
Discapacidad auditiva ( 84±5 años vs 81±3 años) (p = 0.02).
Incontinencia urinaria: (85±5 años vs 81±4 años) (p<0.001).
5) Actividades registradas:
Actividades no registradas: IC ( 48-52%).
Actividades más registrada: Polimedicación (52%).
Actividades menos registradas: caídas (10%), otoscopia (5%) y convivencia (6%).
Conclusiones:
1) No se registraron de las actividades estudiadas entre el 48 y el 52 % de las mismas.
2) Un 32 % del AAR presentaron una frecuentación mayor de 20 visitas anuales.
3) La actividad más registrada era la polimedicación.
4) No se observaron diferencias por sexo en las distintas actividades evaluadas
5) Se observaron diferencias por edad en cuanto a incontinencia urinaria y discapacidad auditiva.