La epicondilitis es la enfermedad más frecuente del codo. Se trata de una tendinitis producida en la mayoría de los casos por los movimientos repetitivos de los músculos extensores del antebrazo y pertenece al grupo de enfermedades ocupacionales que se relacionan con la actividad laboral o deportiva.
Las inyecciones intraarticulares de glucocorticoides son utilizadas frecuentemente por dermatólogos, reumatólogos, traumatólogos y en atención primaria por su fácil administración, sin embargo esta técnica no está exenta de efectos adversos, existiendo un número limitado de informes de casos que describen atrofia e hipopigmentación cutánea como efecto secundario.
Las indicaciones para las infiltraciones generales con glucocorticoides son: enfermedad inflamatoria monofocal u oligofocal articular o de tejidos blandos, enfermedad inflamatoria polifocal, pero con mayor severidad monofocal u oligofocal, insuficiencia del tratamiento farmacológico y/o rehabilitador y cuando estén contraindicados otros tratamientos.
Epicondylitis is the most common disease of the elbow. It is a tendinitis caused, in most cases, by repetitive motion of the forearm extensor muscles, and belongs to the group of occupational diseases that are related to work activity or sport.
Intra-articular injections of glucocorticoids are often used by dermatologists, rheumatologists, orthopaedic surgeons, and primary care due to their ease of administration. However, this procedure has potential side effects. There are a limited number of case reports describing atrophy and hypopigmentation of the skin as a side effect.
The general indications for glucocorticoid injections are monofocal and multifocal inflammatory disease, multifocal articular or soft tissue disease. It is more often used in more severe monofocal or multifocal inflammation, failure of drug treatment and/or rehabilitatory when other treatments are contraindicated.
La epicondilitis es una tendinitis que se manifiesta por dolor localizado en la inserción de los músculos epicondíleos, sobre todo extensores, que aumenta con la presión local sobre el epicóndilo, por la extensión activa de la muñeca y por su flexión pasiva. Afecta por igual a varones y mujeres y es más frecuente en el brazo dominante de personas entre los 35 y 55 años. Puede ser debido a diferentes procesos patológicos como tendinitis, bursitis o periostitis de diversas etiologías1,2.
Se produce por realizar reiteradamente movimientos de pronación y supinación de la mano con el codo en extensión, relacionados con ciertas actividades profesionales o laborales que manipulan pesos como: jugadores de tenis, carpinteros, músicos, amas de casa, jardineros, etc. La tracción de los músculos epicondíleos sobre su inserción perióstica produce una inflamación traumática que hace dolorosos los movimientos de extensión y supinación del codo3,4. No parece que el trabajo con ordenadores tenga alguna relación, aunque si con el manejo del ratón y con determinados problemas psicológicos5.
El diagnóstico fundamentalmente es clínico. Los síntomas aparecen de forma insidiosa con dolor en epicóndilo que se irradia de forma difusa al antebrazo produciendo limitación funcional. Además puede haber una ligera tumefacción y aumento de calor local. La palpación del epicóndilo es dolorosa sobre la inserción muscular, suele ser unilateral, de curso clínico autolimitado y con evolución cíclica.
El tratamiento consiste en evitar los movimientos o gestos que producen el dolor. Los masajes con pomadas antiinflamatorias, la aplicación de calor o frío local, así como el uso de banda elástica de antebrazo con placa rígida colocada a 6cm de epicóndilo producen alivio o mejoría importante6.
Las infiltraciones con corticoides a nivel de epicóndilo parecen ser más efectivas a corto plazo, aunque estos beneficios revierten después de 6 semanas con un alto índice de recurrencia7.
Pueden producir los siguientes efectos adversos: infección articular en zona de inyección que ocurre aproximadamente en 1/10.000 infiltraciones, artritis postinyección que se da en el 13% de los casos, roturas tendinosas, artropatía corticoidea, síncope vasovagal postinfiltración, hematoma en la zona infiltrada y despigmentación de la zona infiltrada, siendo esta la más frecuente (tabla 1).
Efectos secundarios de las infiltraciones con corticoides
| Infección articular en zona de inyección |
| Artritis postinyección |
| Roturas tendinosas |
| Artropatía corticoidea |
| Síncope vasovagal postinfiltración |
| Dolor postinyección |
| Hematoma en la zona infiltrada |
| Despigmentación de la zona infiltrada |
| Atrofia cutánea en zona del pinchazo |
La cinesiterapia, que consiste en el ejercicio de estiramiento y fortalecimiento de la musculatura del antebrazo, se usa como tratamiento alternativo razonable.
Las ondas de choque no proporcionan ningún beneficio en el alivio del dolor ni en la función de la epicondilitis6,8. Otros tratamientos utilizados son la infiltración con toxina botulínica A9 y la proloterapia.
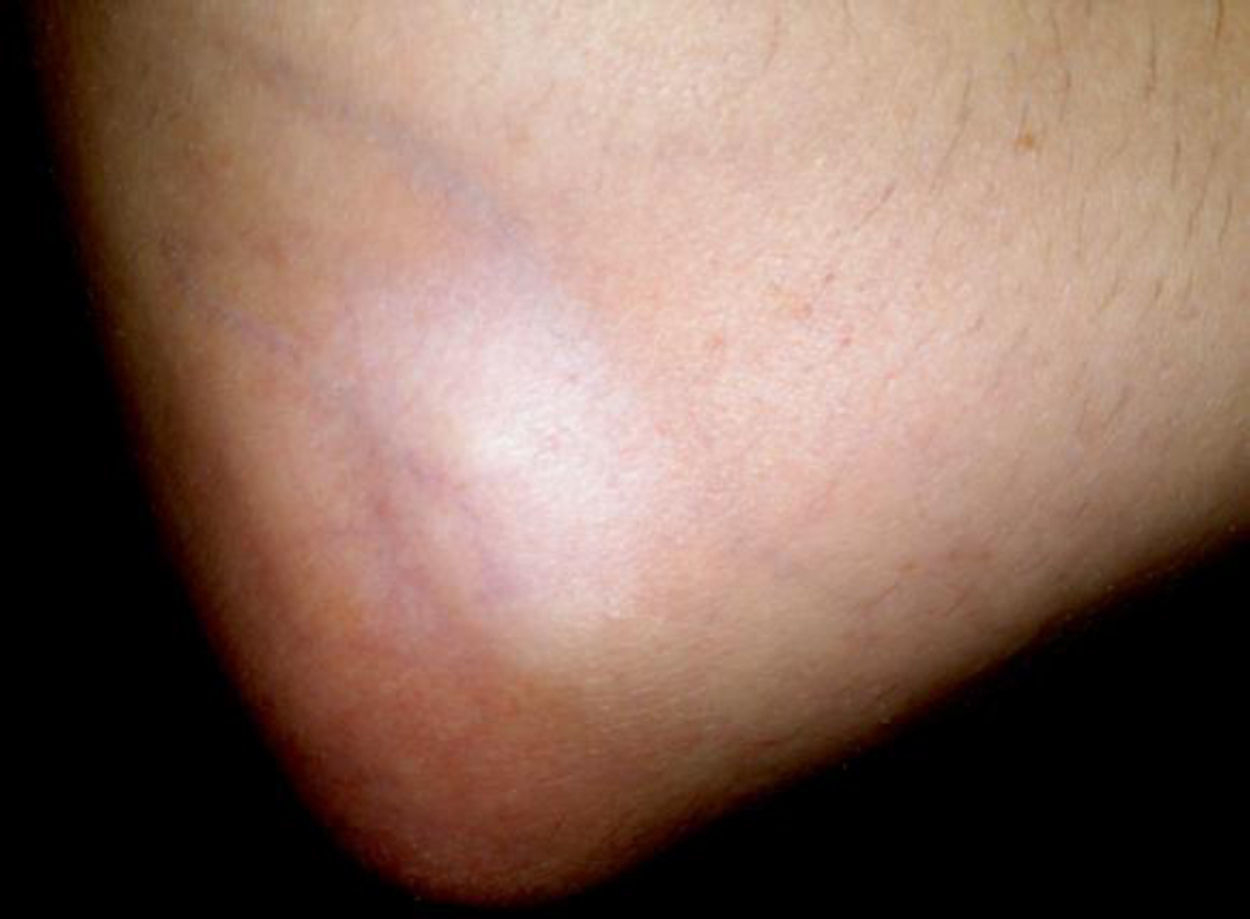
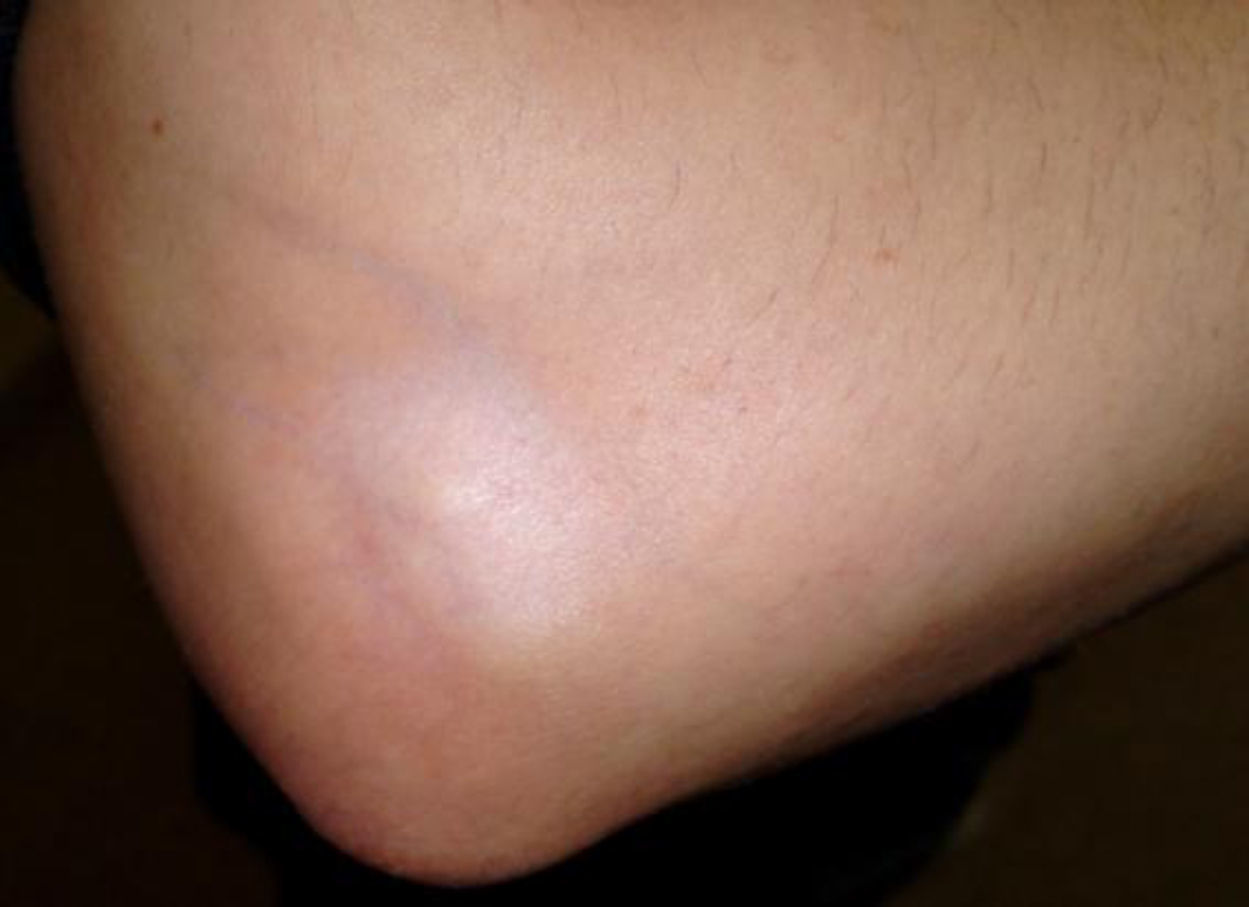
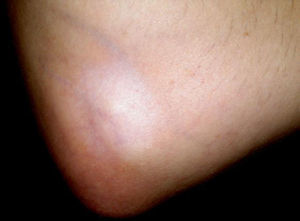
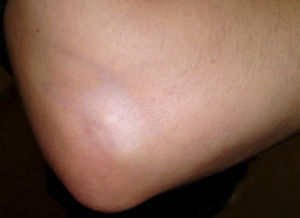
Caso clínicoPaciente de 34 años de edad, mujer, empleada de hogar, sin antecedentes patológicos previos de importancia que acude a consulta por presentar epicondilitis de codo derecho de 2 meses de evolución, tratado inicialmente con antiinflamatorios, frío local e inmovilización sin mejoría franca persistiendo el dolor y la impotencia funcional que le impide realizar sus trabajos habituales, motivo por el cual se le propone tratamiento mediante infiltración local con corticoides, informándole previamente sobre el procedimiento de infiltración que se le va realizar. Se practican 2 infiltraciones en el punto máximo del dolor directamente sobre el epicóndilo en intervalos de 4 semanas utilizando una mezcla de 1 cm3 de acetato de betametasona y 1 cm3 de anestésico local, y un mes después de la última infiltración acude nuevamente a consulta presentando hipopigmentación, atrofia y fragilidad cutánea en el área de infiltración de codo derecho (figs. 1 y 2).
DiscusiónLa hipopigmentación es un efecto secundario dermatológico poco común de los corticoides inyectables que se produce con un período de latencia que varía de semanas a meses posterior a la infiltración. En la mayoría de los casos documentados, la zona hipopigmentada comienza a repigmentarse en menos de un año o después de la inyección. Aunque se desconoce la patogenia exacta de la hipopigmentación secundaria al uso de corticoides intralesionales, se piensa que se debería a una disminución en el número y la actividad de los melanocitos secundaria al bloqueo en la producción de mediadores químicos, como las prostaglandinas y los leucotrienos, producidos por diferentes células de la epidermis. Los corticoides podrían inhibir la función melanocítica bloqueando la producción de estos mediadores.
La atrofia cutánea por corticoides se produce por la acción antiproliferativa que ejercen los corticoides sobre los fibroblastos, queratinocitos y por la alteración del metabolismo de las proteínas de la matriz extracelular, así como la disminución de la síntesis de lípidos intercelulares. Los corticoides también producen vasoconstricción, con lo cual facilitaría la trombosis y embolización, favoreciendo la hipoxia local de los tejidos y, en los casos más extremos, la necrosis de los mismos.
La epicondilitis es motivo relativamente frecuente de consulta e incapacidad laboral transitoria en nuestro centro de salud, por lo que conlleva importantes costes económicos.
La terapia oral es a menudo insuficiente porque tiene un beneficio limitado de su uso a largo plazo y el acceso a la fisioterapia es limitado.
Las infiltraciones tienen su lugar en el manejo de estas enfermedades y se puede realizar desde las consultas de atención primaria.
La atrofia es una complicación poco frecuente y con una relevancia clínica escasa. En los 15 años que llevamos realizando infiltraciones en nuestra consulta es el primer caso que hemos detectado, su carácter es más estético que clínico y la posibilidad de recuperación ad integrum hacen que si bien debemos considerarla una posible complicación, no sería motivo para suspender las indicaciones de las infiltraciones.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.