Analizar el estado de salud de los pacientes con diabetes tipo 2 (DM2) en un centro de salud urbano y valorar el seguimiento realizado por parte de los profesionales sanitarios.
Analizar las terapias farmacológicas en pacientes con DM2, así como valorar la individualización atendiendo a sus comorbilidades.
Material y métodosAnálisis descriptivo y transversal de pacientes con DM2. De un total de 920 pacientes se obtuvo una muestra aleatorizada y simple de 460 individuos, de los cuales se recogieron los parámetros relacionados con las comorbilidades asociadas y el tratamiento integral de la DM2.
ResultadosNos encontramos ante una muestra de 460 pacientes (42,4% mujeres) con una edad media de 67,1 años (DE=13,07). El valor medio de su última HbA1c fue 6,75% (DE=1,24). El 83,7% cumplía con los objetivos individualizados propuestos de HbA1c atendiendo a su edad y comorbilidades.
El 65,43% de los pacientes contaba con un seguimiento subóptimo por parte de los profesionales sanitarios.
Con respecto a la adecuación del tratamiento, el 19,8% contaba con asociaciones farmacológicas no recomendadas o fármacos aplicados fuera de ficha técnica. El 74,3% contaba con un tratamiento integral de la DM2 mejorable.
ConclusionesAunque el 83,7% de los pacientes presentaba un buen control de la HbA1c, el tratamiento es glucocéntrico y mejorable en un alto porcentaje de los pacientes (74,3%).
Dado que la terapia debe ajustarse a las necesidades de cada paciente, y siendo el IMC un factor determinante para la selección del tratamiento, llama la atención que en el 44,13% de los pacientes no esté registrado en su historia clínica.
To determine the health status of patients with type 2 diabetes (T2D) in an urban Primary Healthcare centre, and to assess the follow-up carried out by health professionals.
To analyse the pharmacological treatment in patients with T2D, as well as to assess the individualisation according to their comorbidities.
Material and methodsDescriptive and cross-sectional analysis conducted on patients with DM2. Out of a total of 920 patients, a randomised and simple sample of 460 individuals was obtained, from which the parameters related to associated comorbidities and the integral treatment of T2D were collected.
ResultsThe study included 460 patients (42.4% women) with a mean age of 67.1 years (SD=13.07). The mean value of their last HbA1c was 6.75% (SD=1.24). The large majority (83.7%) fulfilled the proposed individualised HbA1c objectives according to their age and comorbidities.
Approximately two-thirds (65.43%) of patients had a suboptimal follow-up by health professionals.
As regards the suitability of the treatment, 19.8% had non-recommended pharmacological combinations or drugs applied outside the indications of the data sheet. A comprehensive T2D treatment that could be improved was observed in 74.3%.
ConclusionsAlthough 83.7% of patients had good control of HbA1c, the treatment is centred on blood glucose and improvable in a high percentage of patients (74.3%).
Given that the therapy must be adjusted to the needs of each patient, and since the BMI (body mass index) is a determining factor for the selection of treatment, it is striking that it is not recorded in the clinical histories of 44.13% of the patients.
La diabetes mellitus tipo 2 (DM2) es una enfermedad que afecta en torno al 14% de la población en nuestro entorno1. Siendo una de las principales causas de muerte indirecta en países desarrollados, la DM2 está convirtiéndose en la gran epidemia del siglo xxi, con importantes consecuencias para los pacientes y los sistemas nacionales de salud. En el año 2012, la DM2 provocó de forma directa 1,5 millones de muertes en todo el mundo y provocó otros 2,2 millones de forma indirecta al incrementar el riesgo cardiovascular2.
El paradigma de la diabetes ha cambiado en las últimas décadas, llegando a considerarse por sí misma una enfermedad cardiovascular y dejando atrás las ideas glucocéntricas. Actualmente, en España, el manejo mayoritario de los pacientes con DM2 se lleva a cabo mediante los médicos de familia y enfermería. Es por ello, que es necesario conocer el estado actual de seguimiento por parte las Unidades Básicas de Atención Primaria (UBA) de estos pacientes.
El conocimiento del grado de cumplimiento de los objetivos propuestos para nuestros pacientes es primordial a la hora de poder ofrecer una correcta asistencia a las personas con DM2. El elevado número de pacientes por consulta, el escaso tiempo por cita, la inercia terapéutica, y la infravaloración por parte del paciente con respecto a su enfermedad, son algunos de los problemas que día a día llevan hacia un subóptimo control y seguimiento de nuestros pacientes.
Los diversos estudios de seguridad cardiovascular que se han realizado en los últimos años sobre los fármacos antidiabéticos han ampliado el prisma de la terapéutica, haciendo que se pueda individualizar sobre las necesidades de nuestros pacientes3-7. Fármacos como las sulfonilureas van quedando relegados frente a otros grupos farmacológicos como los inhibidores del cotransportador sodio-glucosa tipo 2 (iSGLT-2) o los agonistas del receptor glucagón-like péptido-1 (aGLP-1).
El objetivo de este estudio fue conocer el grado de cumplimiento de los objetivos individualizados de hemoglobina glucosilada (HbA1c) según edad y comorbilidades en personas con DM2, así como las comorbilidades asociadas. Además se analizaron las terapias farmacológicas y se valoraron las mismas atendiendo a las necesidades de cada paciente. Por último, estudiamos el seguimiento de los pacientes por parte de los profesionales sanitarios.
Material y métodosSe ha llevado a cabo un análisis descriptivo y transversal de pacientes diagnosticados de DM2 asignados a un centro de salud urbano de Badajoz. De los 920 pacientes con DM2 que tenían como centro de salud de referencia el Centro de Salud de San Roque de Badajoz, se obtuvo una muestra aleatorizada simple de 460 individuos.
De dichos individuos se recogieron parámetros relacionados con su filiación, estado metabólico y control de peso, ciertas comorbilidades asociadas, tratamiento farmacológico, y control y seguimiento por parte de su UBA. Los datos fueron recogidos de la historia clínica informatizada del paciente a través del sistema informático extremeño Jara.
Para analizar individualizadamente los objetivos de HbA1c de los pacientes se decidió seguir los criterios recomendados por la «Guía de diabetes tipo 2 para clínicos. Recomendaciones de la RedGDPS» de la fundación RedGDPS8.
Si los pacientes que cumplían el objetivo de HbA1c propuesto tenían una determinación analítica del mismo cada 6 meses se consideró como un seguimiento correcto. Los pacientes que no cumplían el objetivo de HbA1c, debían presentar una determinación cada 3 meses para considerar un correcto seguimiento.
Las comorbilidades estudiadas fueron la hiperlipidemia, un índice de masa corporal (IMC) elevado, y el conjunto formado por hipertensión arterial (HTA) y enfermedades cardiovasculares previas. Encontramos en este punto una de las limitaciones del estudio al necesitar aunar estas dos últimas, puesto que los datos fueron recogidos de los fármacos encontrados en el tratamiento crónico de los pacientes, no pudiendo distinguir la causa por la que tomaban dicho fármaco (inhibidores de la enzima convertidora de angiotensina, betabloqueantes, antiagregantes y calcioantagonistas). El resto de comorbilidades no pudieron ser incluidas en el análisis por no ser accesibles desde la historia clínica informatizada.
Se tomó el valor de LDL (lipoproteína de baja densidad) 100mg/dl como límite de hiperlipidemia que podíamos considerar en los individuos del estudio, siendo este el objetivo recomendado por las guías clínicas para pacientes con DM2.
La tasa de filtrado glomerular (TFG) se obtuvo a partir de la creatinina media de sus últimas 3 analíticas realizadas y mediante la fórmula EPI-CDK (Chronic kidney disease epidemiology).
Se consideraron las siguientes asociaciones como no recomendables con respecto al tratamiento farmacológico: metformina y TFG<45ml/min/1,73m2; sulfonilurea y TFG<30ml/min/1,73m2; asociación de inhibidores de la dipeptidil peptidasa-4 (iDPP-4) y aGLP-1; asociación de sulfonilureas y meglitinidas; y asociación de insulina y sulfonilureas.
El análisis estadístico fue realizado con el paquete estadístico SPSS Statistics 22.0. Para comparar las variables cuantitativas se utilizó la prueba de la t de Student. Para las variables categóricas se empleó la prueba de la chi cuadrado. Las variables cuantitativas son presentadas como media más desviación estándar (DE); mientras que las variables cualitativas se presentan como porcentajes. Se consideró que había diferencias significativas cuando el valor de p era inferior a 0,05.
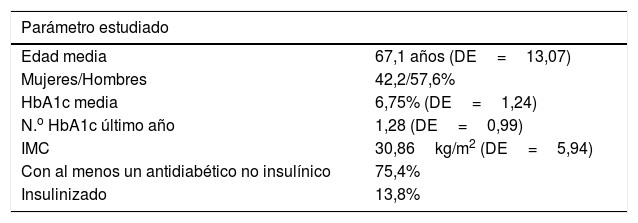
ResultadosSe obtuvo una muestra final de 460 pacientes diagnosticados de DM2, con una edad media de 67,1 años (DE=13,07) y donde el 42,2% eran mujeres (tabla 1).
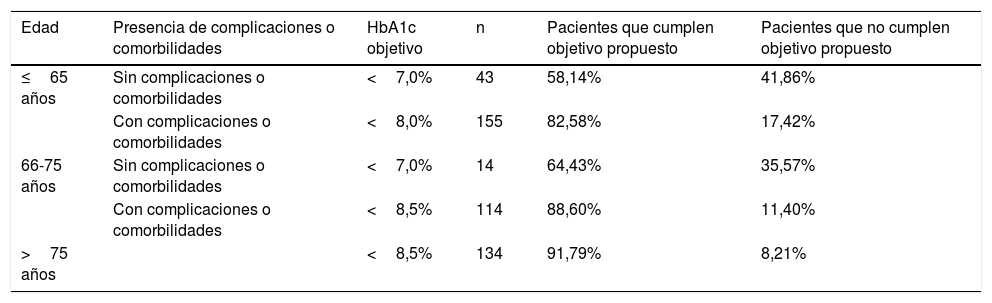
El valor medio de su última HbA1c fue 6,75% (DE=1,24). Tal y como se deriva de la tabla 2, el 83,7% de los pacientes cumplen con el objetivo de HbA1c propuesto atendiendo a su edad y la presencia o no de complicaciones o comorbilidades. El 84,04% presentaba alguna comorbilidad o complicación asociada de entre las estudiadas. Los grupos mayoritarios fueron los menores de 65 años con comorbilidades, el grupo de edad entre 66 y 75 años con complicaciones o comorbilidades, y los mayores de 75 años.
Objetivos de HbA1c propuestos y encontrados
| Edad | Presencia de complicaciones o comorbilidades | HbA1c objetivo | n | Pacientes que cumplen objetivo propuesto | Pacientes que no cumplen objetivo propuesto |
|---|---|---|---|---|---|
| ≤65 años | Sin complicaciones o comorbilidades | <7,0% | 43 | 58,14% | 41,86% |
| Con complicaciones o comorbilidades | <8,0% | 155 | 82,58% | 17,42% | |
| 66-75 años | Sin complicaciones o comorbilidades | <7,0% | 14 | 64,43% | 35,57% |
| Con complicaciones o comorbilidades | <8,5% | 114 | 88,60% | 11,40% | |
| >75 años | <8,5% | 134 | 91,79% | 8,21% |
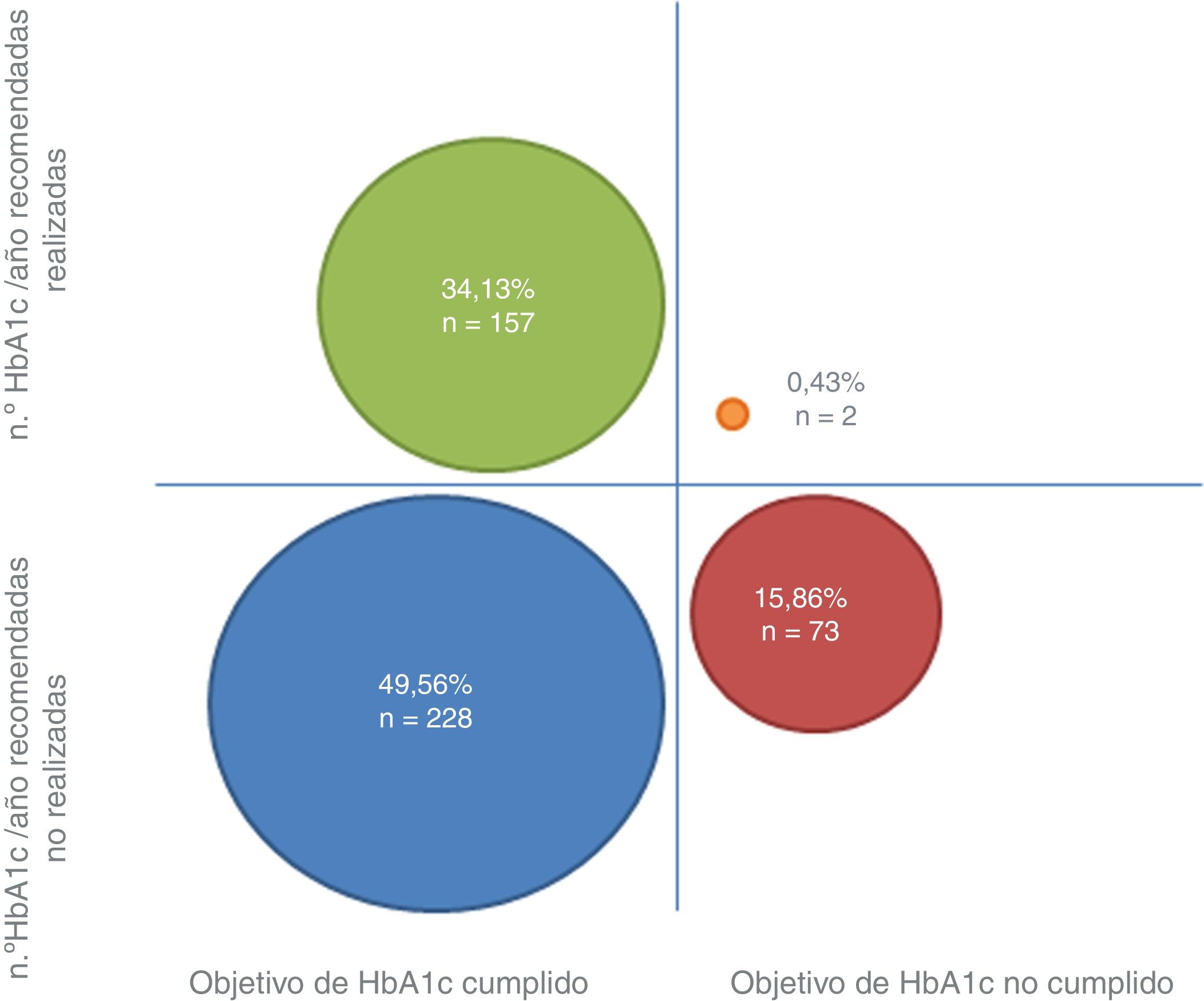
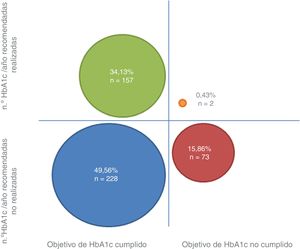
El número medio de HbA1c solicitadas en el último año por parte de su UBA fue 1,28 (DE=0,99). De entre los pacientes que presentaron el objetivo de HbA1c propuesto cumplido (n=385), el 40,78% (34,13% del total) contaba con al menos una determinación analítica cada 6 meses, frente a un 59,22% (49,56% del total) que no. Entre los pacientes que tenían una HbA1c superior al límite recomendado para su edad y comorbilidades (n=75), el 2,66% (0,43% del total) cumplía las recomendaciones dadas para el seguimiento, frente al 97,33% (15,86% del total) que no las seguía. La figura 1 expone los porcentajes con respecto del total de pacientes estudiados dando información sobre el conjunto global de pacientes en cada subgrupo. En conjunto, el 65,43% de los pacientes presentaban un número de determinaciones de HbA1c subóptimo.
El IMC medio de la muestra fue 30,86kg/m2 (DE=5,94). El 44,12% de los pacientes no tenían registrado ni el peso ni el IMC en su historia clínica; ni por parte del médico ni de enfermería. El 34,63% de los individuos estudiados presentaban sobrepeso y el 53,31% presentaba obesidad.
Se calculó la TFG mediante la fórmula EPI-CDK, encontrándose el 47,97% de los pacientes en estadio I; 36,68% en estadio II; 10,04% en estadio IIIa; 4,81% en estadio IIIb, 2,62% en estadio IV y 0,87% en estadio V.
Las comorbilidades más frecuentes en la población estudiada fueron IMC elevado (84,04%), HTA y enfermedad cardiovascular (63,8%) e hiperlipidemia (50,75%).
La edad avanzada, el IMC elevado y la presencia de comorbilidades se relacionaron, de forma estadísticamente significativa, con un mejor seguimiento de los pacientes (p<0,001).
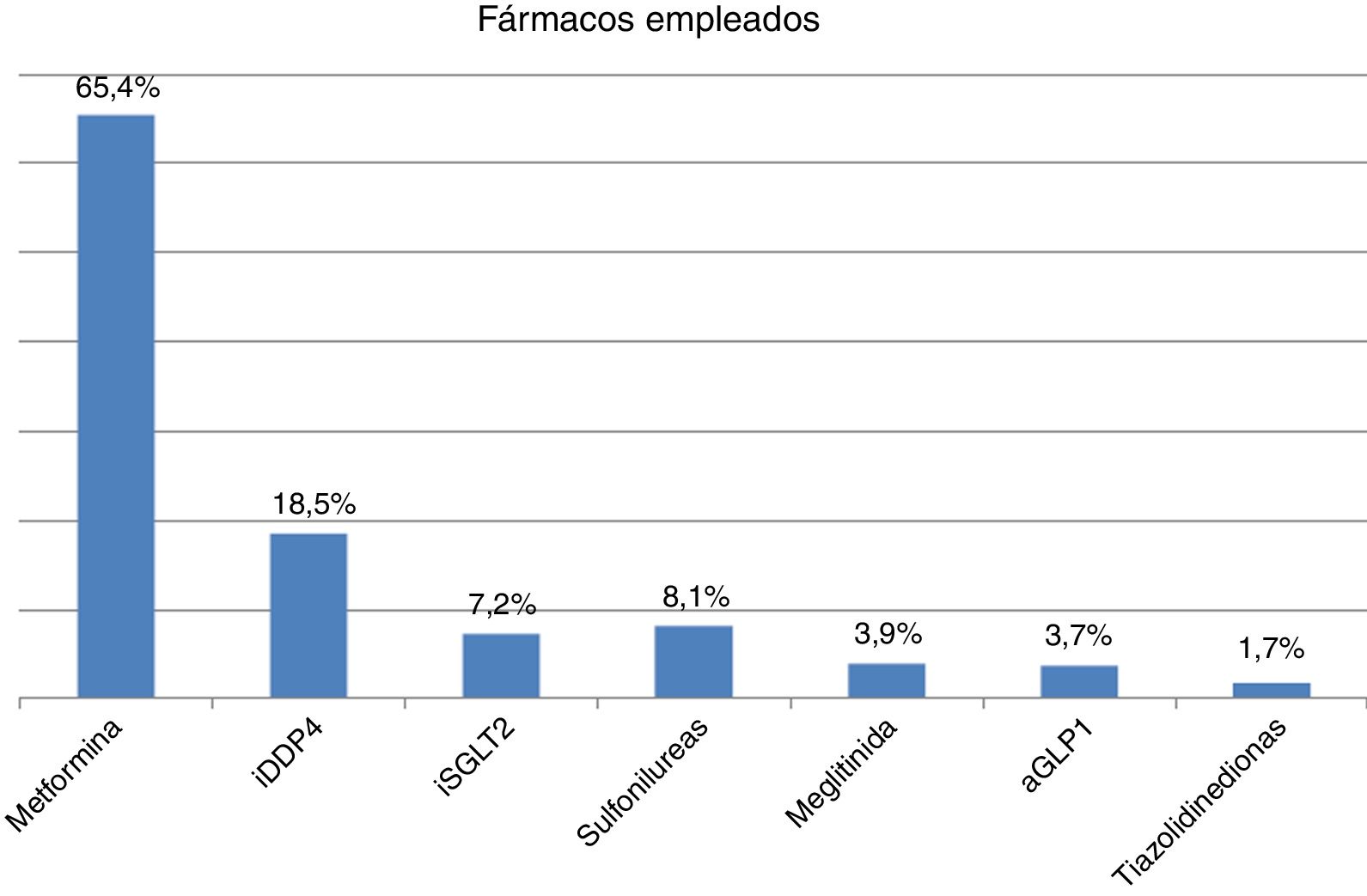
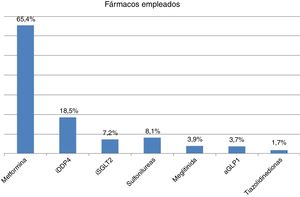
FármacosEl 81,95% de los pacientes estudiados presentaban al menos un fármaco hipoglucemiante-antidiabético no insulínico (ADNI) y/o insulina. El grupo farmacológico más empleado fue el de las biguanidas (65,4%), seguido de iDPP4 (18,5%), sulfonilureas (8,1%) e iSGLT2 (7,2%). Las meglitinidas (3,9%), los aGLP-1 (3,7%) y las tiazolidinedionas (1,7%) fueron los grupos farmacológicos menos empleados. El 13,8% de los pacientes estaban insulinizados (fig. 2).
El 48,8% estaban en tratamiento con un ADNI, el 22,7% con 2 ADNI conjuntamente, el 3,9% con 3; y el 0,4% con 4.
Entre los pacientes con IMC mayor de 35kg/m2 que necesitaron un segundo hipoglucemiante tras metformina, el 25% lo hizo con un iSGLT2 o un aGLP-1. Entre los mayores de 75 años que tras metformina precisaron un segundo hipoglucemiante, el 43,3% lo hizo con un iDPP4. El 37,5% de los pacientes con una TFG menor de 30ml/min/1,73m2 tenían pautado un iDPP4 como primer hipoglucemiante.
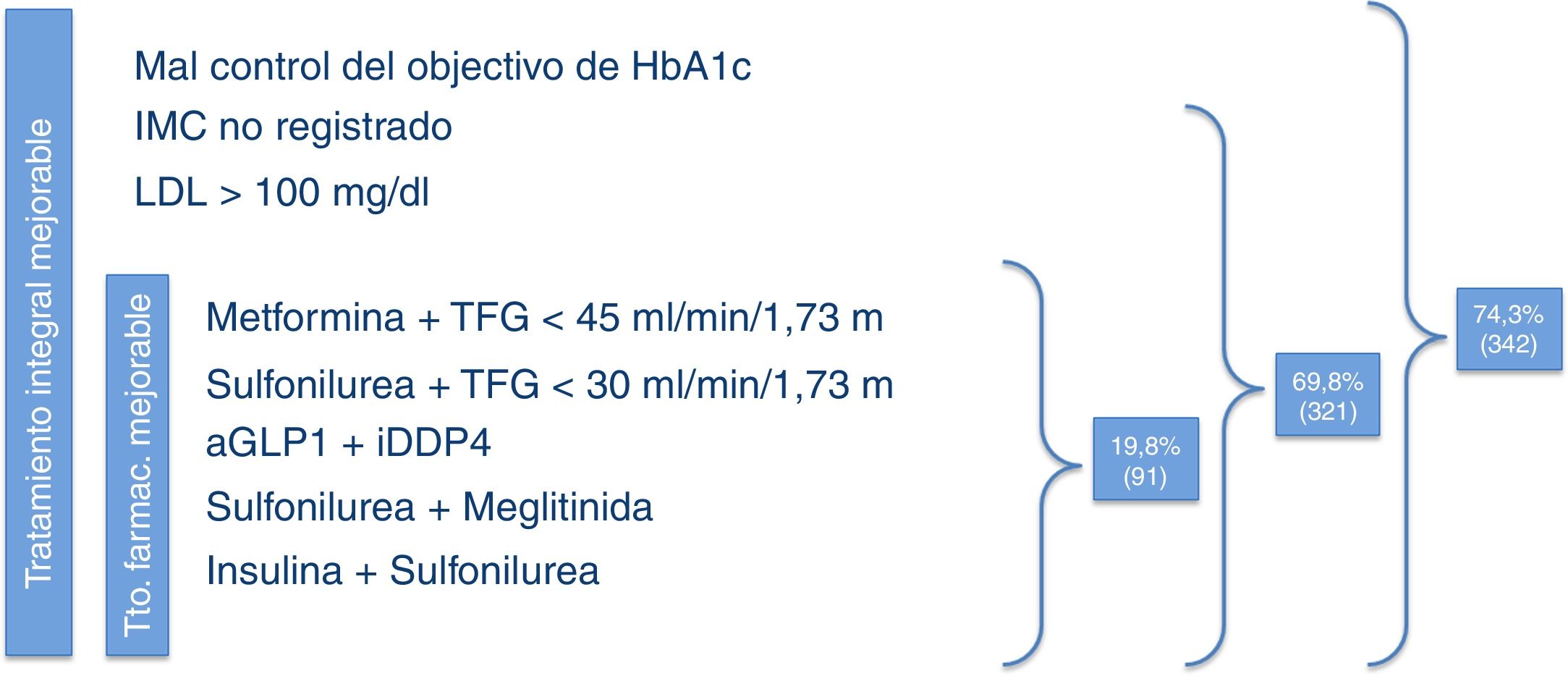
El 19,8% de los pacientes presentaron un tratamiento farmacológico mejorable o no recomendable, valorando al menos alguno de los siguientes ítems:
- •
Metformina y TFG<45ml/min/1,73m2.
- •
Sulfonilurea y TFG<30ml/min/1,73m2.
- •
Asociación agonista GLP1 e inhibidor DPP4.
- •
Asociación sulfonilurea y meglitinida.
- •
Asociación insulina y sulfonilurea.
Si a este tratamiento farmacológico mejorable le añadimos las variables «LDL>100mg/dl» y el «registro del IMC», el porcentaje de tratamiento mejorable asciende hasta el 69,8%. En conjunto, añadiendo la variable «mal control de objetivo de HbA1c», encontramos que el 74,3% presenta un tratamiento integral de la DM2 mejorable (fig. 3).
La adecuación del tratamiento (farmacológico e integral) se relacionó, de una manera estadísticamente significativa, con un mejor control del objetivo de HbA1c (p<0,001).
Al comparar el grupo de pacientes tratados farmacológicamente (al menos un ADNI o insulina) frente a los no tratados farmacológicamente (ni ADNI ni insulina), no se encontraron diferencias estadísticamente significativas con respecto al cumplimiento del objetivo de HbA1c (p>0,05).
DiscusiónNuestro estudio muestra que la mayoría de los pacientes cumplen con el objetivo de HbA1c recomendada. Sin embargo, atendiendo a las múltiples comorbilidades que presentó la muestra, el seguimiento y tratamiento son, al menos, subóptimos.
Para poder analizar el valor medio de HbA1c obtenido en la muestra, que fue de 6,75% (DE=1,24), clasificamos a los pacientes por edad y presencia o no de comorbilidades, individualizando así el objetivo de HbA1c que se debía conseguir. Encontramos que el 83,7% de los pacientes cumplían con dicho objetivo, lo que demuestra un buen dato en cuanto al control glucémico. Aunque se podría pensar que este dato es influenciado en parte por aquellos pacientes con DM2 que se mantienen con medidas dietéticas y de ejercicio, se encontró que no existían diferencias estadísticamente significativas entre el grupo de pacientes con tratamiento farmacológico y el que no lo tenía.
Tan solo el 34,13% de la muestra cuenta con el objetivo de HbA1c cumplido y un seguimiento de 2 terminaciones anuales. Por otro lado, el 0,43% cuenta con las 4 determinaciones anules y están por encima del valor de objetivo atendiendo a su edad y comorbilidades.
Es llamativo que el número de determinaciones de HbA1c sea tan deficitario en la muestra, siendo una población urbana y con facilidad de acceso a los medios sanitarios. El dato de 1,28 (DE=0,99) determinaciones de HbA1c anuales demuestra el escaso seguimiento y la probable inercia establecida. Esta inercia es, seguramente, influida por el buen control del objetivo de HbA1c, denostando el resto de comorbilidades y calificando la actuación como ciertamente «glucocentrista».
El seguimiento de los pacientes debe basarse en una relación mutua entre el personal sanitario y el individuo; sin embargo, en algunos casos, este se ve arrastrado por la baja concienciación que tienen nuestros pacientes sobre su enfermedad. No solamente el médico o enfermero debe solicitar los análisis y concertar entrevistas clínicas, sino que el paciente debe acudir a ellas y asumir su propio rol. Es nuestro deber incidir y formar más en la concienciación de enfermedad y hacer partícipe al paciente desde la primera consulta, pudiendo conseguir así en un futuro que se implique lo suficiente como para ser parte en su tratamiento, su control y su seguimiento9.
Es lógico pensar que la edad avanzada, el IMC elevado y la presencia de alguna de las comorbilidades estudiadas se asocien con un mejor seguimiento de los pacientes. Es el paciente anciano y pluripatológico quien más acude a consulta con su médico al año10 y por tanto es el tipo de paciente más accesible a la hora de realizar un correcto seguimiento.
Encontramos grandes dificultades a la hora de obtener el registro de peso o IMC en la historia clínica de los pacientes. El estudio muestra que el 44,12% de los pacientes no tienen recogido este dato. Esto demuestra el escaso valor que asignamos al control del peso y la pérdida del mismo en los pacientes con DM2. Destaca aún más al analizar la distribución de IMC que presenta la muestra, siendo el 34,63% pacientes con sobrepeso y el 53,31% pacientes obesos. En conjunto, el IMC elevado estaba presente en el 84,04% de los pacientes, convirtiéndose en la comorbilidad más frecuente de la muestra.
El 50,75% de los pacientes presentaron un valor de LDL superior a 100mg/dl, tal y como recomiendan las guía clínicas8. Este dato queda limitado por el desconocimiento del dato de enfermedad cardiovascular establecida en la muestra, donde el objetivo debería ser 70mg/dl. La prevalencia de colesterol LDL inadecuado fue similar a la encontrada en otros estudios españoles11.
La prevalencia de enfermedad renal crónica (ERC) fue menor que la descrita en otros estudios12,13. Estudios como el PERCEDIMED213 aproximan la tasa de ERC al 27,9% de la población con DM2. Estas diferencias podrían deberse a la elección de la población. Sería interesante continuar el estudio centrado en la ERC de nuestra muestra.
Los datos del mal seguimiento de las comorbilidades denotan de nuevo la idea de que los profesionales sanitarios continuamos pensando en la DM2 como en una patología de la glucemia y no como en una enfermedad cardiovascular por sí misma.
Nuestro estudio muestra, con respecto a los fármacos, ciertas diferencias en comparación con la bibliografía encontrada14. Estas diferencias podrían deberse a las diferencias entre las muestras, siendo la nuestra enteramente urbana. Una de las limitaciones de este estudio es que es un estudio transversal y desconocemos el seguimiento de los pacientes. Esta puede ser una de las razones por las que el porcentaje de pacientes sin ADNI o insulina fue del 24,6%, muy superior que el registrado en otros estudios de cohortes14. Sería interesante ampliar el estudio y seguir a esta manga de pacientes durante un año para valorar si cumplen o no criterios de remisión de DM215,16.
Siendo ya conocidos los estudios de seguridad cardiovascular de la mayoría de los ADNI3-7, destaca el bajo porcentaje que manejan aún los iSGLT2 y los aGLP-1, 7,2% y 3,7% respectivamente. Aún más destacable si se analiza atendiendo al gran porcentaje de obesidad y sobrepeso de la muestra. La individualización del tratamiento y la actualización de las guías clínicas explican el bajo porcentaje de las sulfonilureas (8,1%), que presumiblemente irá descendiendo en los próximos años.
En cuanto a la adecuación del tratamiento de la DM2 en los pacientes de la muestra, encontramos que el 19,8% presenta un tratamiento farmacológico mejorable o no recomendable. En este punto se incluyeron asociaciones farmacológicas no recomendables o contraindicaciones en las fichas técnicas del fármaco. Es cierto que aunque la metformina admite por ficha técnica una TFG de 30ml/min/1,73m2, el mal seguimiento de los pacientes que objetivamos nos hace pensar que sería poco recomendable que un paciente con TFG<45ml/min/1,73m2 mantuviera la metformina ante la posibilidad de un empeoramiento de dicha función renal, al menos en nuestra muestra.
Por el contrario, tal y como cabría esperar, la adecuación del tratamiento integral se relacionó de manera estadísticamente significativa con un buen control del objetivo de HbA1c (p<0,001).
Si analizamos de manera integral el tratamiento y añadimos el objetivo de HbA1c, de LDL y el registro del IMC a los parámetros estudiados, encontramos que el tratamiento es incompleto, mejorable y glucocéntrico al ascender el porcentaje de pacientes con un tratamiento mejorable hasta el 74,3% de la muestra. Se usó el registro del IMC como testigo del seguimiento del peso porque en, al menos, el 44,13% que no lo tenía registrado, el profesional sanitario se estaba saltando el primer escalón en el tratamiento de la DM2, que es la dieta y el ejercicio.
ConclusionesLos resultados finales muestran que un alto porcentaje (83,7%) de los pacientes mantienen un nivel de HbA1c dentro de los objetivos recomendados para su edad y comorbilidades. Por el contrario, un alto porcentaje de los individuos tienen un control deficitario por parte de su UBA (65,43%).
Un alto porcentaje de la muestra tomada presenta alguna comorbilidad (84,10%) de entre las estudiadas, siendo la más prevalente un IMC elevado (84,04%). La escasa distancia entre un porcentaje y otro nos hace pensar en una posible elevada prevalencia de síndrome metabólico en nuestros pacientes con DM2.
Dado que la terapia debe ajustarse a las necesidades de cada paciente, y siendo el IMC un factor determinante para la selección del tratamiento, llama la atención que en el 44,13% de los pacientes no esté registrado el IMC en su historia clínica. Esto puede deberse a la inercia terapéutica relacionada con el buen control de los niveles de HbA1c de la muestra.
Con los resultados del estudio, podemos afirmar que el tratamiento de la DM2 es incompleto, mejorable y glucocéntrico en un alto porcentaje de los pacientes (74,3%).
La adecuación farmacológica del tratamiento mejora significativamente el control de la DM2, como cabría esperar.
Conflicto de interesesNinguno.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.