INTRODUCCIÓN
La enfermedad cerebrovascular constituye un importante problema de salud pública; según la Organización Mundial de la Salud (OMS) representa la tercera causa de muerte en los países desarrollados después de las cardiopatías isquémicas y el cáncer, y la primera causa de invalidez en adultos. En España representa la primera causa de mortalidad en mujeres y la segunda en hombres1,2.
Cada 6 minutos se produce un nuevo caso de ictus en España, siendo la incidencia de 200 ictus por cada 100.000 habitantes/año, o sea aproximadamente 100.000 nuevos casos anuales. En nuestro país, alrededor de 40.000 personas mueren por ictus cada año.
El gasto total por enfermedades cerebrovasculares representa aproximadamente un 16% de los costes totales sanitarios y es de aproximadamente 6.500.000 euros anuales.
En España hay 1.000.000 de personas con diversos grados de discapacidad como consecuencia de haber padecido un ictus3-5.
A pesar de existir numerosos estudios aleatorizados con nivel de evidencia I, las recomendaciones clínicas no deben haber hecho el hincapié suficiente en nuestra práctica diaria a la vista de las cifras antes mencionadas, por lo cual deberíamos aunar nuestros esfuerzos conjuntamente e insistir en establecer pautas de actuación clínica entre Atención Primaria y Especializada para intentar mejorar tanto la prevención primaria como secundaria de esta entidad patológica.
En relación con este importante problema de salud se plantearían una serie de cuestiones, que seguidamente analizaremos.
¿QUÉ ES UN ICTUS?
Ictus es un tipo de enfermedad cerebrovascular que afecta los vasos del sistema nervioso central. Es una afectación cerebral brusca de las arterias cerebrales bien por hemorragia o por oclusión que produce una disfunción cerebral focal. Dos mecanismos pueden producir el ictus isquémico: oclusivo o hemodinámico. Estas dos situaciones disminuyen la presión de perfusión cerebral y pueden conllevar a la muerte celular si no se restablece rápidamente la presión de perfusión y el oxígeno en este área infartada.
Según los criterios de la OMS, se define ictus como la afectación cerebral focal no convulsiva de más de 24 horas de evolución con lesión compatible en tomografia computarizada (TC) o resonancia magnética (RM) craneal.
El límite de las 24 horas constituye un límite arbitrario y de consenso entre accidente isquémico transitorio e ictus.
¿QUÉ TIPOS DE ICTUS EXISTEN?
Existen dos tipos de ictus fundamentalmente: hemorrágico (20%) e isquémico (80%).
Tanto la hemorragia cerebral (15%) como la subaracnoidea (5%) se producen por la rotura de la pared de un vaso cerebral secundaria a hipertensión arterial, malformaciones congénitas, vasculitis, anticoagulantes o trombolíticos.
El ictus isquémico es secundario a embolismo cardíaco, microateromatosis o lipohialinosis y aterosclerosis6.
¿QUÉ MORBILIDAD PRODUCEN LOS ICTUS?
Dos semanas después de un ictus, más de un 60% de los pacientes necesita ayuda para la realización de las actividades de la vida diaria, 70%-80% presenta hemiparesia, 70%-80% problemas de deambulación, 60%-70% algún tipo de déficit visual, 55% disartria, 40% depresión, 20%-30% afasia, 15%-35% disfagia y 10%-20% alteraciones en la memoria reciente7.
¿QUÉ EXPLORACIONES COMPLEMENTARIAS REALIZAREMOS?
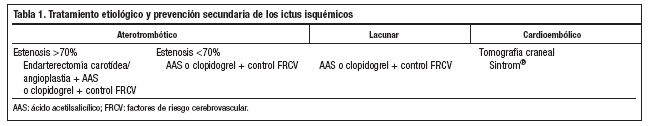
Las exploraciones complementarias pueden orientar hacia el mecanismo de distribución de la lesión y así poder realizar un correcto tratamiento etiológico y una correcta prevención secundaria (tabla 1).
Técnicas de neuroimagen
Éstas permiten ver las lesiones cerebrovasculares y/o su repercusión sobre el resto del cerebro y/o del árbol vascular. Básicamente son dos:
1) Tomografía craneal: de realización obligada. Clasifica de entrada un ictus en hemorrágico o isquémico. Sirve para valorar la posibilidad de sangrado, confirmar el diagnóstico o excluir otras causas. Se realizará de forma "urgente" cuando exista un déficit neurológico grave, signos de hipertensión endocraneal, alteración del nivel de conciencia, sospecha de hemorragia subaracnoidea, sospecha de infección o cuando se requiera realizar tratamiento anticoagulante. En el resto de situaciones podemos esperar 24-48 horas consiguiendo una mayor rentabilidad diagnóstica.
2) Resonancia magnética nuclear: a pesar de ser una técnica con gran futuro en patología cerebral, la dificultad de acceso, su coste y la mayor duración del estudio hacen que se recurra a ella cuando la TC es insuficiente.
Estudio neurovascular intra y extracraneal
1) Eco-Doppller de troncos supraaórticos: se recomienda en todo paciente que ha presentado un ictus, pero es obligatorio realizarlo en ictus progresivos, en accidentes isquémicos transitorios de repetición del mismo territorio, en ictus carotídeos para detectar patología carotídea extracraneal y cuando se sospeche disección carotídea.
2) Eco-Doppler transcraneal.
3) Angiorresonancia de arterias intra y extracraneales.
El estudio neurovascular completo va encaminado a poder realizar la clasificación etiológica de los ictus y poder realizar un correcto tratamiento.
Estudios cardiológicos
1) Electrocardiograma (ECG): estudio básico para detectar arritmias, bloqueos o isquemia. Recomendado en todo paciente con ictus.
2) Ecoccardiograma: se realizará cuando existan antecedentes cardiológicos, hallazgos patológicos en la exploración cardíaca, antecedentes de embolismos sistémicos, antecedentes de síncopes no explicados, mayores de 45 años sin "factores de riesgo cerebrovascular" o en aquellos casos en que no se haya encontrado la causa etiológica del ictus.
¿COMO PODEMOS CLASIFICAR LOS ICTUS?
Es fundamental clasificar los accidentes cerebrovasculares para realizar un correcto tratamiento etiológico y una correcta prevención secundaria. Para la clasificación de los distintos subtipos de ictus isquémicos se utilizan los criterios TOAST8,9: lacunares (20%), aterotrombóticos (25%), cardioembólicos (25%) y de causa indeterminada (30%) 10,11.
1) Lacunares: se caracterizan por la presencia de un cuadro clínico de hemiparesia pura, síndrome sensitivo puro, ataxia/hemiparesia/síndrome sensitivo motor y disartria-mano torpe, en ausencia de clínica neurológica de afectación cerebrocortical, disfunción cerebelosa y alteración del nivel de conciencia, con demostración por TC, RM o necropsia de lesión a nivel del tronco cerebral o lesión hemisférica subcortical de menos de 1,5 cm de diámetro en ausencia de cardiopatía embolígena y estenosis carotídea ipsilateral mayor del 50%.
2) Aterotrombóticos: se caracterizan por la presencia de clínica neurológica de afectación cerebral cortical o disfunción cerebelosa con estenosis u oclusión carotídea ipsilateral mayor del 50%. También requiere la demostración por TC, RM o necropsia de una lesión superior a 1,5 cm de diámetro.
3) Cardioembólicos: definidos por la presencia de cardiopatía embolígena.
4) De causa indeterminada: con esta denominación englobaremos todas las causas de ictus que no pueden ser clasificadas en los subgrupos anteriores por falta de datos clínicos o por obedecer a más de una causa etiológica.
¿CUALES SON LOS FACTORES DE RIESGO PARA LOS ICTUS?
Los factores de riesgo cerebrovascular (FRCV) pueden ser clasificados en no modificables, potencialmente modificables y modificables (Sacco et al, 1977).
Los FRCV no modificables son la edad, el sexo, la raza, la historia familiar de ictus, el accidente isquémico transitorio previo o el ictus previo.
La edad avanzada es el factor de riesgo más importante; el riesgo de padecer un ictus se duplica e incluso se triplica cada década a partir de los 50 años. La incidencia de ictus es mayor en el sexo masculino que en el femenino.
Son FRCV modificables la hipertensión arterial (también la existencia de hipertrofia ventricular en el ECG), diabetes mellitus, hipercolesterolemia, alcohol, tabaquismo, sedentarismo, obesidad, contraceptivos hormonales, tratamiento hormonal sustitutivo, cardiopatía (valvulopatía mitral, prolapso mitral, infarto de miocardio, insuficiencia cardíaca) y sobre todo fibrilación auricular.
La hipertensión arterial (HTA) es el factor de riesgo más frecuente en accidentes isquémicos transitorios, ictus lacunares, ictus aterotrombóticos y hemorragias cerebrales. Tanto la HTA sistólica como la diastólica están muy relacionadas con la incidencia de enfermedad cerebrovascular. En personas jóvenes existe una clara relación entre la incidencia de enfermedad cerebrovascular y cifras de HTA diastólica, mientras que en personas mayores de 65 años, la enfermedad cerebrovascular está más relacionada con la HTA sistólica. El riesgo relativo de enfermedad cerebrovascular en hipertensos respecto a normotensos es de 2,9 en mujeres y de 3,1 en hombres. El riesgo aumenta de forma proporcional a las cifras de presión arterial, tanto en hombres como en mujeres y casi se duplica para cada 7,5 mmHg de incremento en la presión arterial diastólica3,5,12.
La diabetes mellitus es un factor de riesgo para la arterioesclerosis de las arterias cerebrales y es un factor de riesgo de ictus isquémico, independientemente de otros factores de riesgo cerebrovascular como la HTA y la obesidad. El riesgo relativo de enfermedad cerebrovascular en pacientes diabéticos sería de 2,2 en mujeres y de 1,8 en hombres. El riesgo relativo de ictus aumenta entre 2 y 4 veces en la población diabética. La diabetes por otro lado es responsable de un 7% de las muertes en pacientes diabéticos con ictus8.
La relación entre dislipidemia y enfermedad cerebrovascular no está bien determinada por el deficiente diseño de los estudios previos, pero las estatinas han demostrado una reducción de la enfermedad cerebrovascular en un 31%9,13.
El sedentarismo es un factor de riesgo independiente de enfermedad cerebrovascular.
El hábito tabáquico representa también una causa mayor de ictus isquémico y hemorrágico. El riesgo relativo de fumadores respecto a no fumadores es de 1,5 para los ictus isquémicos y de 1,2 para los hemorrágicos. Además este riesgo aumenta de forma proporcional al número de cigarrillos. El abandono del hábito tabáquico reduce el riesgo de ictus a la mitad a los 2 años y prácticamente desaparece a los 5 años14.
La relación entre alcohol y enfermedad cerebrovascular es dosis-dependiente; la abstinencia, el consumo bajo y el consumo alto representan un riesgo, mientras que el consumo moderado es un factor protector7.
La cardiopatía isquémica y las arritmias cardíacas son también un factor predictor para las enfermedades cerebrovasculares. El infarto agudo de miocardio es la primera causa de mortalidad durante el primer año de un paciente que ha sufrido un ictus. La fibrilación auricular no valvular es la primera causa de ictus en personas mayores de 75 años y acostumbra a ocasionar secuelas neurológicas importantes15,16.
¿SE PUEDE ACTUAR SOBRE LOS FACTORES DE RIESGO CEREBROVASCULAR?
Como es sabido por todos no se puede actuar sobre los FRCV no modificables antes mencionados, pero sin lugar a dudas hay que actuar enérgicamente sobre los FRCV modificables.
Educar a la población, modificando los estilos de vida para evitar la aparición de los FRCV modificables, sería el objetivo de la prevención primaria.
A nivel general se recomendaría una dieta mediterranea, el abandono del hábito tabáquico, la realización de ejercicio físico de forma periódica y el consumo moderado de alcohol.
Actuar de forma individualizada en la detección de la HTA y la fibrilación auricular sería el segundo escalón en prevención primaria.
El adecuado manejo de la hipertensión sistólica (PAS>160 mmHg) en personas mayores de 65 años reduce la incidencia de ictus en un 36%. El objetivo sería alcanzar niveles de presión arterial sistólica por debajo de 140 mmHg siempre que no exista afectación de órganos diana, enfermedad cardiovascular clínica ni diabetes mellitus. Si existe alguna de estas afectaciones, debemos mantener la presión arterial por debajo de 130/85 mmHg. Las medidas propuestas serían modificar el estilo de vida y administrar fármacos hipotensores. El European Stroke Council y la American Heart Association no hacen recomendaciones concretas en cuanto al tipo de hipotensor a utilizar, sin embargo estudios recientes, como el The Heart Outcomes Prevention Evaluation Study Investigators, sugieren que la utilización de inhibidores de la enzima convertidora de la angiotensina reducirían el riesgo de ictus en personas con riesgo vascular alto.
Diversos estudios han demostrado la eficacia de la descoagulación en la prevención primaria de ictus en pacientes mayores de 65 años que presentan fibrilación auricular, debiendo mantener el ratio internacional normalizado (INR) entre 2-3. En pacientes menores de 65 años sin otros factores de riesgo asociados se recomienda la administración de 300 mg/día de ácido acetilsalicílico.
El objetivo de la prevención secundaria serían aquellos pacientes con accidente cerebrovascular establecido o accidente isquémico transitorio; siendo el ácido acetilsalicílico, ticlopidina, dipiridamol, trifusal y clopidogrel los fármacos que han demostrado ser eficaces en la reducción de recurrencia de ictus. Anticoagular a pacientes con fibrilación auricular es otro pilar fundamental en este tipo de prevención.
Siguiendo las recomendaciones del Antiplatelet Trialists Collaboration, serían útiles dosis de ácido acetilsalicílico entre 75 y 325 mg/día para disminuir la recurrencia de ictus en un 25%; sin embargo un metaanálisis del Antithrombotic Trialists sugiere que dosis entre 200-325 mg/día serían más recomendables.
El Stroke Study demostró que la ticlopidina disminuía el riesgo relativo de ictus y muerte en un 42%, sin embargo el riesgo de neutropenia fue alto (2,3% de los pacientes).
El estudio CAPRIE demostró una reducción significativa del riesgo de ictus isquémico (8,9%) del clopidogrel frente al ácido acetilsalicílico. Pero un análisis de coste efectividad concluyó que el tratamiento con clopidogrel no era coste efectivo en comparación con ácido acetilsalicílico para la prevención secundaria del ictus17, entre otras causas porque el ácido acetilsalicílico tiene un menor precio en el mercado, aunque podría ser de primera elección en ictus aterotrombóticos en caso de recurrencia, efectos secundarios mayores o contraindicación del ácido acetilsalicílico7.
En prevención secundaria los pacientes diabéticos deberían mantener unas cifras de glucemia basal inferiores a 126 mg/dl (GEDAPS).
En cuanto al perfil lipídico, los estudios 4S y CARE demostraron reducción del número de ictus en pacientes tratados con estatinas. La American Heart Association aconseja mantener el colesterol ligado a lipoproteínas de baja densidad (LDL) por debajo de 100 mg/dl, el colesterol ligado a lipoproteínas de alta densidad (HDL) por encima de 35 mg/dl, el colesterol total por debajo de 200 mg/dl y los triglicéridos por debajo de 200 mg/dl. Si con la modificación del estilo de vida no se consigue este pérfil lipídico recomiendan tratamiento farmacológico con estatinas si el colesterol LDL es mayor de 130 mg/dl.
Rehabilitar a los pacientes que han padecido un ictus para conseguir una recuperación funcional parcial o completa y mejorar su calida de vida es el pilar básico de la prevención terciaria7,18,20.
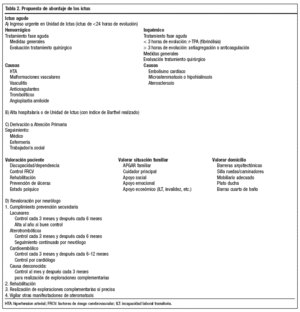
COMO ABORDAR UN ICTUS
Presentamos una propuesta de abordaje de los ictus en la tabla 2.
CONCLUSIÓN
Dado que la esperanza de vida en España es cada vez más alta, que la edad avanzada es un factor de riesgo cerebrovascular independiente e inmodificable y que los ictus en nuestro país representan la primera causa de muerte en mujeres, la segunda en hombres y la primera causa de incapacidad después de los 65 años, solamente si se puede conseguir un buen control de los factores de riesgo cerebrovasculares modificables podremos disminuir la incidencia de ictus isquémicos. El profesional sanitario de Atención Primaria, como primer eslabón en la cadena sanitaria, debe conocer e identificar los factores de riesgo cerebrovascular presentes en su población. El conocimiento de estos factores de riesgo y el tratamiento en los estadios iniciales es fundamental para evitar eventos futuros y así disminuir el coste en vidas humanas y recursos económicos.