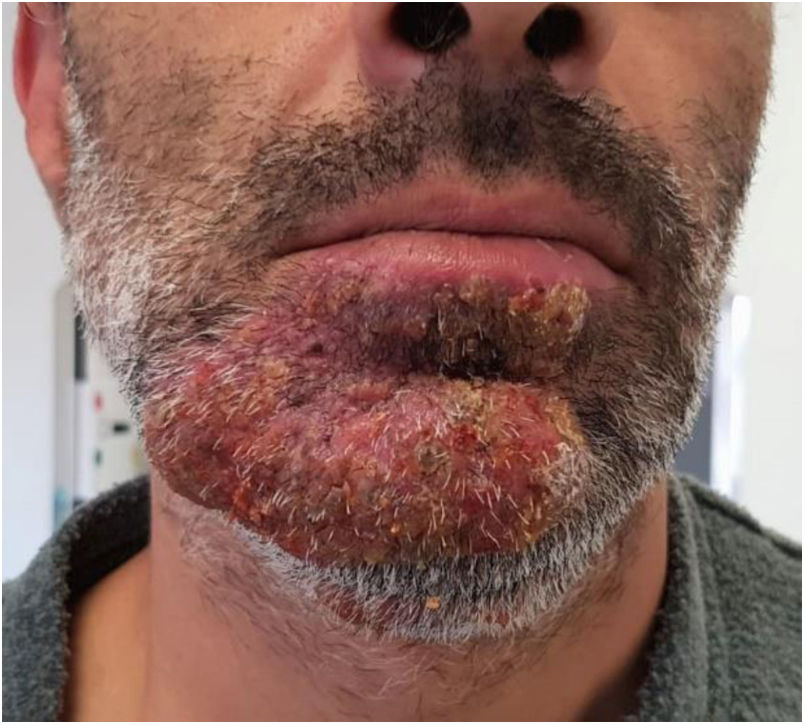
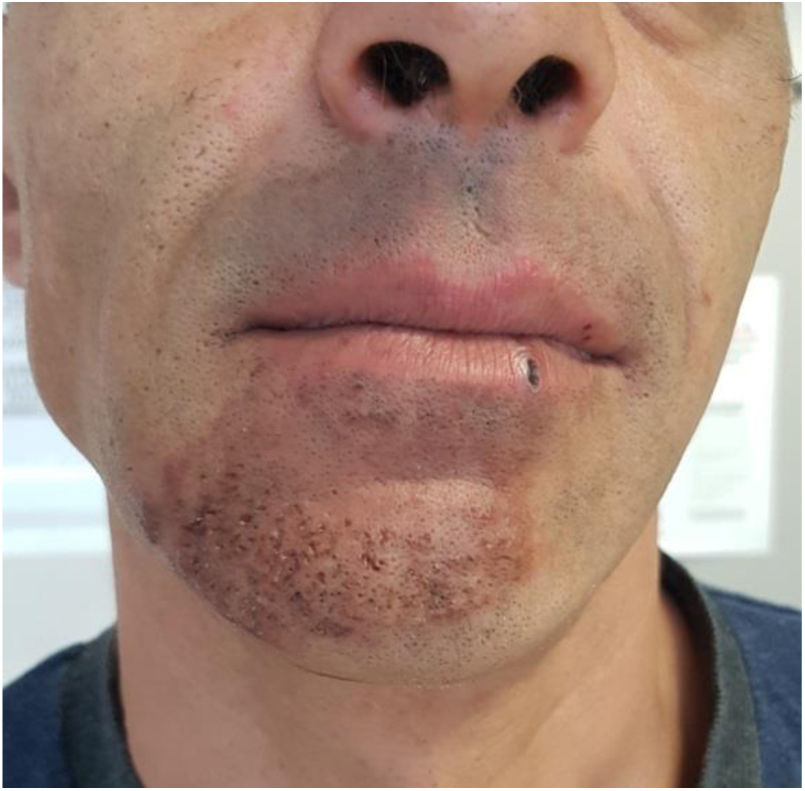
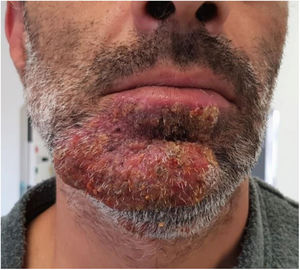
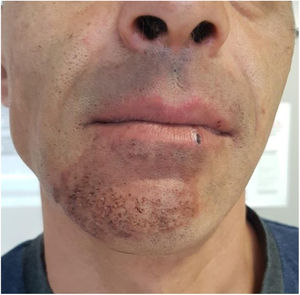
Acude a urgencias hospitalarias un varón de 43 años, fumador de 30 cigarrillos/día y trabajador en una granja porcina; no toma medicación habitual. Consulta por lesión cutánea consistente en una placa inflamatoria eritematosa con pápulas confluentes parcialmente cubiertas por costras melicéricas, localizada en mentón y que llega hasta el borde del labio inferior. La lesión es pruriginosa y dolorosa a la palpación (fig. 1). Comenzó 15 días antes como una mácula eritematosa con algunas vesículas, por lo que, a la semana de evolución, su médico de atención primaria sospechó herpes zóster y pautó tratamiento con brivudina. Ante la mala evolución 48h después, se suspende y se prescribe ciprofloxacino oral y mupirocina tópica. Debido a la ausencia de mejoría a los 4 días, el paciente decide acudir a urgencias. En la primera analítica que se le realiza destaca leucocitosis (17.600×109/l) con neutrofilia (13.000×109/l) y elevación de PCR (43,4mg/l) quedando el paciente ingresado en el servicio de medicina interna. Se recogen muestras para cultivo de la lesión, sin crecimiento de gérmenes patógenos. Los primeros días recibe tratamiento con clindamicina y posteriormente con una combinación de linezolid, ciprofloxacino e itraconazol EV, logrando solo una respuesta parcial. Se solicita un estudio serológico de inmunodeficiencia que no muestra alteraciones y de VIH que resulta negativa. Al quinto día del ingreso el paciente es valorado por dermatología que establece el diagnóstico de tiña inflamatoria de la barba y añade al tratamiento prednisona a dosis de 1mg/kg/día con respuesta favorable. Es dado de alta 48h después con la siguiente pauta: itraconazol 100mg/24h/durante 8 semanas, prednisona 60mg/día en pauta descendente durante 2 semanas, linezolid 600mg/12h/durante 6 días y fomentos tópicos con sulfato de cinc. En las semanas posteriores el paciente mejora de forma lenta pero progresiva (fig. 2).
ComentarioLa infección por dermatofitos es una entidad poco frecuente en los adultos que se observa fundamentalmente en la edad pediátrica. Los últimos años ha aumentado su incidencia favorecida por el mayor número de pacientes inmunodeprimidos con tratamientos citotóxicos o inmunosupresores, el sida, la obesidad y el envejecimiento de la población1. Otros factores predisponentes son las alteraciones en la función de barrera de la piel y, como en el caso descrito, el contacto con animales2. La lesión típica de la tiña es la placa eritemato-descamativa anular, con crecimiento periférico y aclaramiento central, pero en la práctica clínica habitual puede presentar una amplia variedad de manifestaciones cutáneas3,4. Debido a ello, con frecuencia es necesario realizar un diagnóstico diferencial con otras entidades como las dermatitis de contacto, la dermatitis seborreica, la rosácea, el lupus eritematoso, las infecciones bacterianas o herpéticas, la pitiriasis rosada, el eczema numular, la psoriasis y el liquen plano. En contadas ocasiones puede dar lugar a sintomatología sistémica como fiebre o malestar general. En la valoración del paciente es necesario tener en cuenta los tratamientos previos administrados, ya que pueden dificultar el análisis de la lesión enmascarando sus características típicas y produciendo lo que se conoce como «tiña incógnito». Si existen dudas diagnósticas se puede realizar un raspado de la lesión y examen en fresco y cultivo para hongos. El tratamiento de elección son los antifúngicos, preferiblemente orales, sobre todo en zonas de abundante vello5,6. Se pueden añadir antibióticos ante la sospecha de sobreinfección y corticoides sistémicos con el fin de disminuir el edema y la inflamación, siempre y cuando se haya hecho un correcto diagnóstico previo, evitando así enmascarar otros procesos.
Con este caso de tiña inflamatoria de la barba queremos resaltar el amplio espectro de manifestaciones que puede ofrecernos esta infección cuya incidencia está en aumento, de ahí la importancia de su reconocimiento y correcto tratamiento.
Confidencialidad de datosLos autores declaran que se han seguido los protocolos de su centro de trabajo sobre la publicación de datos del paciente.
Derecho a la privacidad y consentimiento informadoLos autores declaran que han obtenido el consentimiento informado del paciente referido en este artículo para la publicación de imágenes y datos.
FinanciaciónLos autores declaran que no ha habido ningún tipo de beca o financiación para la elaboración y publicación del manuscrito.
Conflicto de interesesLos autores manifiestan que no existe conflicto de intereses al redactar el manuscrito.