Evaluar la efectividad de una entrevista telefónica realizada por profesionales de Atención Primaria en personas no participantes en la primera ronda del Programa de detección precoz de cáncer colorrectal (PDPCCR), en el área básica de salud (ABS) urbana Guineueta de Barcelona (España).
Pacientes y métodosUn grupo de profesionales de Atención Primaria del ABS Guineueta contactó, mediante un protocolo de llamadas telefónicas estandarizadas, con personas que no atendieron la invitación a participar en la primera ronda del PDPCCR. Se analiza el impacto de esta intervención en la tasa de participación y las enfermedades detectadas.
ResultadosSe realizaron 3.327 llamadas telefónicas a 2.343 personas. Tras la intervención, la tasa de participación fue del 54,9%, lo que supone un incremento del 5,7% con respecto a la participación del protocolo habitual del programa (49,2%). Se han diagnosticado 5 cánceres, 2 neoplasias de riesgo alto y 8 lesiones de riesgo bajo e intermedio. En promedio, han sido necesarias 9 llamadas para conseguir la aceptación de una persona adicional.
DiscusiónLa intervención telefónica de los profesionales de Atención Primaria ha aumentado de forma significativa la tasa de participación de la población y la detección de neoplasias con respecto al protocolo habitual del PDPCCR.
To assess the effectiveness of a telephonic interview performed by primary care professionals among non-participants in the first round of the colorectal cancer early detection programme in the basic urban health area Guineueta in Barcelona, Spain.
Patients and methodsThe Primary Healthcare Team of La Guineueta contacted people who did not respond to the invitation to the first round of the colorectal cancer early detection programme using a standardised telephone call protocol. We analysed the impact of the intervention based on participation and diagnosed disease.
ResultsWe made 3,327 phone calls to 2,343 people. After the intervention the participation rate was 54.9%, which meant an increase of 5.7% with respect to the participation in the usual protocol for the programme (49.2%). The intervention allowed 5cancers, 2high-risk neoplasms and 8low- and intermediate-risk lesions to be diagnosed. An average of 9phone calls was necessary to achieve the participation of one additional person.
DiscussionThe telephonic intervention performed by primary care professionals has significantly increased the population participation rate and the detection of neoplasms with respect to the usual colorectal cancer early detection programme protocol.
El cáncer colorrectal (CCR) es la primera causa de cáncer en la población española y la segunda en mortalidad1. El cribado del CCR mediante prueba de sangre oculta en heces ha demostrado ser efectivo y coste-efectivo para la disminución de la mortalidad y la incidencia mediante la detección de cánceres en estadios precoces y lesiones de alto riesgo2,3.
Los programas de cribado de CCR están destinados a hombres y mujeres de más de 50 años sin criterios adicionales de riesgo. La Unión Europea recomienda su realización mediante prueba bienal de sangre oculta en heces4. Siguiendo estas recomendaciones, España en 2014 incorporó los programas poblacionales de cribado de CCR en la cartera básica de servicios de salud5.
Una elevada tasa de participación mejora la efectividad de los programas de cribado. La guía de calidad de la Comisión Europea considera el 45% un nivel aceptable de participación y el 65% el deseable6. La implantación en España se ha ido realizando de manera gradual, utilizando distintos métodos organizativos según cada comunidad autónoma7-9. El sexo masculino, las personas de menor edad, un bajo nivel educacional, la precariedad económica, la pertenencia a minorías étnicas, las personas inmigrantes y la autopercepción de un buen nivel de salud se han descrito como las principales barreras para la participación en los programas de cribado colorrectal10.
Varios estudios han demostrado que diversos diseños de cartas de recordatorio, de llamadas telefónicas o el envío de correos electrónicos pueden incrementar la participación en los programas de cribado poblacional11-13. La implicación de los médicos de familia tanto en la información de los usuarios14,15como en el sistema de invitación puede igualmente mejorar la aceptación del cribado13,16,17.
Bajo la hipótesis de que un consejo telefónico dado por profesionales de Atención Primaria y el envío de una carta personalizada a las personas que no han participado en un programa de cribado poblacional mejora la tasa global de participación y los hallazgos de enfermedad, realizamos una intervención en un Área Básica de Salud (ABS) de la ciudad de Barcelona.
El objetivo del presente estudio es evaluar el impacto de una intervención realizada durante la primera ronda del Programa poblacional de detección precoz de cáncer colorrectal (PDPCCR) de Barcelona por profesionales de Atención Primaria, consistente en llamadas telefónicas a las personas que no habían respondido a la invitación, para incentivar su participación.
Pacientes y métodosIntervención realizada durante la primera ronda del PDPCCR de Barcelona en el ABS Guineueta, situada en el distrito de Nou Barris de Barcelona y con una población diana de 6.917 personas.
Entre febrero y abril de 2016 se invitó a participar a la población del ABS Guineueta siguiendo el plan funcional habitual del PDPCCR-Barcelona8, basado en un test inmunológico de hemorragias ocultas en heces (PDSOHi) con un punto de corte de 100μg Hb/g y una periodicidad bienal y dirigido a hombres y mujeres de entre 50 y 69 años. La invitación se hace mediante una carta remitida desde la coordinación del programa e incluye una segunda carta de recordatorio, en aquellos casos en los que no se confirma la participación 2meses tras la invitación. Las cartas son un requisito técnico del diseño del programa, al incluir un código de barras que permite la identificación de la persona y la trazabilidad de la muestra. La recogida y entrega de kits se realiza en cualquiera de las oficinas de farmacia del ABS correspondiente, que diariamente pasan la información de la actividad a la oficina técnica.
La notificación de los resultados negativos se hace mediante carta, mientras que en aquellos casos con resultado positivo se comunica una cita para la realización de una colonoscopia en el hospital de referencia del paciente.
Los médicos de Atención Primaria no intervienen directamente en el programa, pero lo conocen y saben de las fechas en las que este se desarrolla en su ABS a través de una charla previa informativa de la oficina técnica al equipo de Atención Primaria para que así informen, si es preciso, a sus pacientes.
Una vez efectuado el cribado, los médicos de Atención Primara hacen el seguimiento clínico de las personas diagnosticadas de lesiones de riesgo. Esta organización ha dado buenos resultados de participación18 con una excelente satisfacción de la población a la que va destinado el programa19.
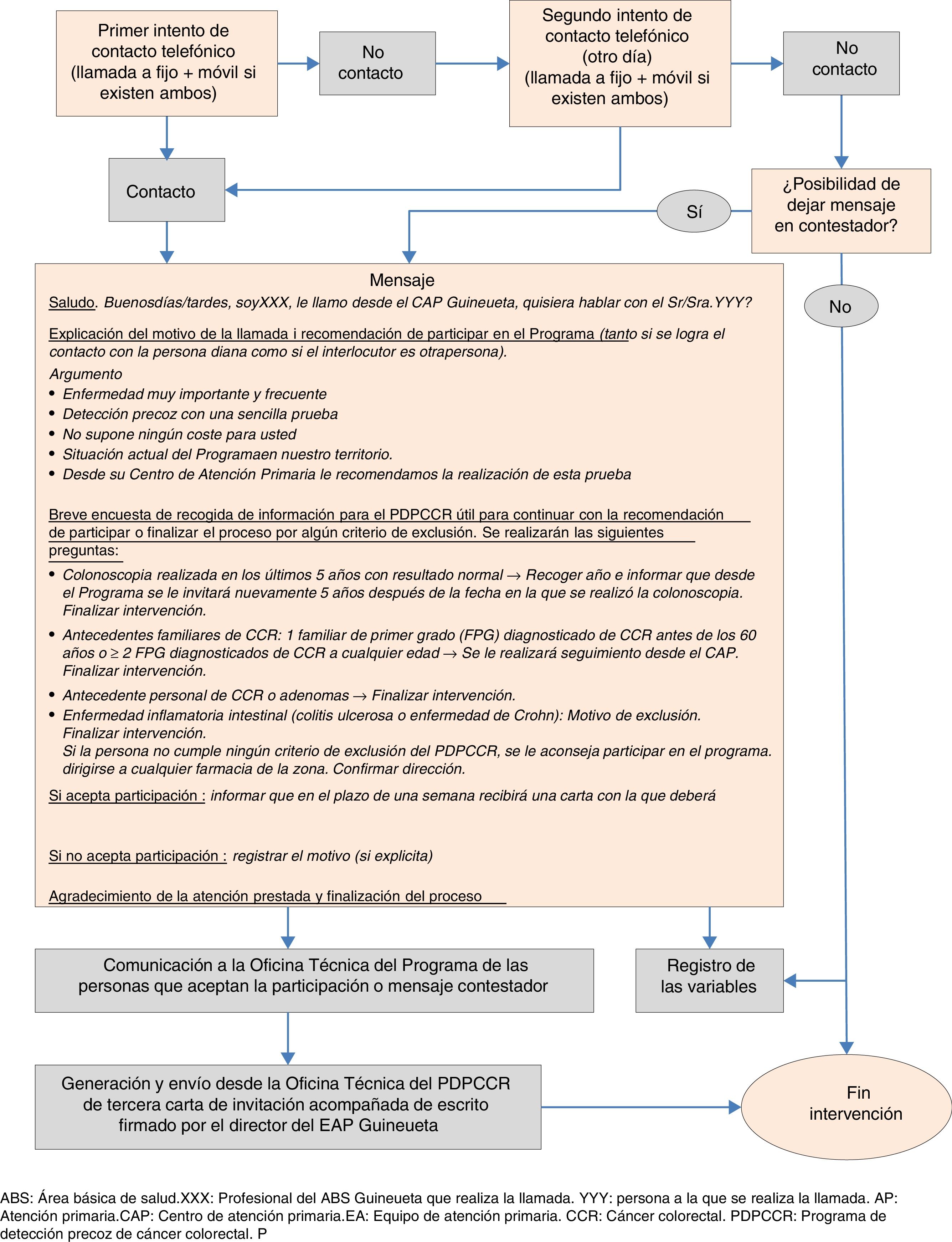
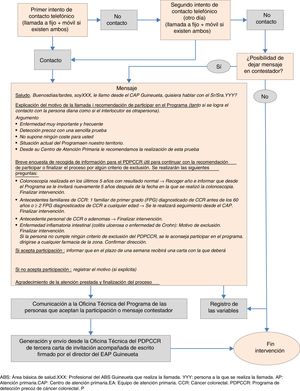
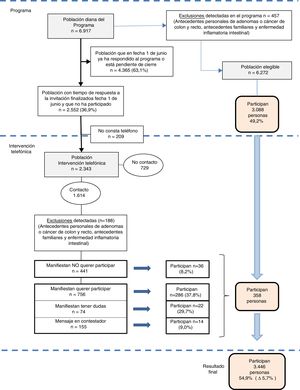
Durante los meses de junio, julio y septiembre de 2016, 4 médicos, una enfermera y un auxiliar administrativo del EAP contactaron con personas que no atendieron la invitación del programa, mediante una entrevista telefónica protocolizada (fig. 1).
Tras el contacto telefónico, se agrupó a las personas en 3grandes grupos:
1) Personas que presentaban un motivo de exclusión según los criterios del PDPCCR8, que se anotaron para su posterior comprobación por la oficina técnica del programa.
2) Personas que manifestaron su opción de no participar, con los motivos del rechazo.
3) Personas que manifestaron (ellas mismas o a través de un familiar receptor de la llamada) que querían participar en el programa, que presentaban dudas o en las que no se logró un contacto directo, pero a las que se les pudo dejar el mensaje en el contestador telefónico. A estos individuos, al considerar el equipo de trabajo que las probabilidades de adherencia al programa eran mayores, se les envió una tercera carta de invitación desde la oficina técnica del PDPCCR acompañada de un escrito firmado por el director del EAP Guineueta en la que se resaltaban los beneficios de la participación en el programa.
Para valorar si los resultados obtenidos difieren con otras zonas, se han comparado con los recabados por la propia oficina técnica del resto de las ABS del mismo distrito de Nou Barris más cercanas geográficamente, también en primera ronda del programa y que presentan un nivel socioeconómico similar. El indicador utilizado refleja las diferencias socioeconómicas entre ABS, que incluyen: el porcentaje de población con ocupaciones manuales, el porcentaje de población con nivel de instrucción bajo, la tasa de mortalidad prematura, la tasa de hospitalizaciones evitables, el porcentaje de población exenta de copago farmacéutico, el porcentaje de población con rentas anuales inferiores a 18.000 euros y el porcentaje de población con rentas anuales superiores a 100.000 euros20.
Para el análisis de los datos se han creado 2grupos:
1) Grupo «No intervención» (NoI) que engloba aquellas personas que antes de la intervención habían respondido a la invitación del programa (con independencia de si finalmente participaron o no), las que estaban todavía en trámite, las exclusiones detectadas desde el programa y aquellas en las que no constaba número de teléfono.
2) Grupo «Sí intervención» (SíI), es decir, aquellas personas a las que se llamó por teléfono.
Se describen los resultados tanto para el global de la población diana como para cada uno de los grupos descritos. Los principales indicadores utilizados son: exclusiones (antecedentes familiares, antecedentes personales de adenoma o CCR y enfermedad inflamatoria intestinal); criterios de exclusión temporal (colonoscopia previa en los 5años anteriores o tras la invitación por su médico de Atención Primaria u otro soporte asistencial, ya sea por cribado oportunista o por síntomas), positividad de PDSOHi y resultados de exploración colonoscopia (negativa, poliposis intestinal, enfermedad inflamatoria intestinal, lesiones de riesgo bajo, intermedio o alto y cánceres invasivos). Se incluyen en los grupos de riesgo de la guía europea de calidad las neoplasias serradas no invasivas21.
Para los distintos grupos se realizaron análisis bivariados de las variables sociodemográficas sexo y edad, y de los estados finales del PDPCCR («Participa», «No participa» y «Exclusión»). Se utiliza el test chi-cuadrado para la comparación de variables categóricas.
Mediante modelos de regresión logística se estimó la relación entre los factores sociodemográficos sexo y edad y participación.
La comparación se hace con las ABS limítrofes a Guineueta de similar nivel socioeconómico20. Se han comparado los principales indicadores de participación y enfermedad diagnosticada.
Se ha utilizado el programa estadístico SPSS (versión 23) para los análisis. Se consideró significación estadística cuando p < 0,05.
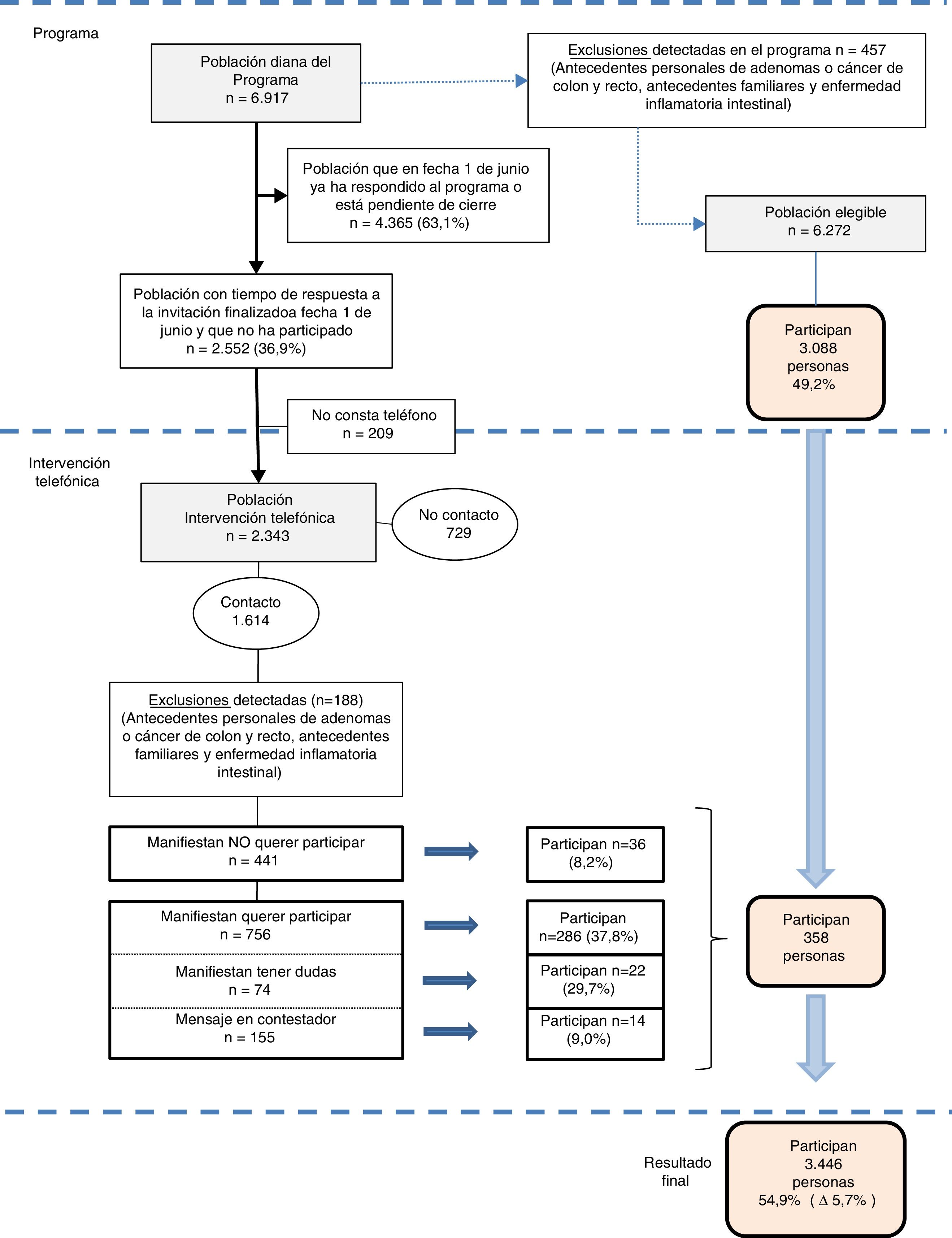
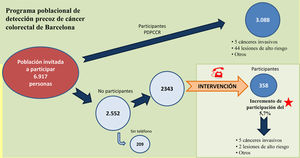
ResultadosSe realizaron 3.327 llamadas telefónicas sobre 2.343 personas no participantes en el PDPCCR (33,9% de la población diana). En 1.102 (47,0%) casos se llamó 2o más veces.
Se pudo contactar telefónicamente con 1.614 personas (68,9%) de una edad media de 58,9 años y con una distribución similar entre hombres y mujeres (49,7% vs. 50,3%, respectivamente). Fueron excluidas 188 por presentar criterios de exclusión del programa. A las 756 personas que manifestaron su intención de participar, las 74 que expresaron dudas y a las 155 a quienes se les dejó mensaje en el contestador (un total de 985 personas) se les envió una nueva invitación desde la oficina técnica, y finalmente 322 acabaron participando. El resto de los contactos (441 personas) rechazaron la invitación a participar, aunque 36 acabaron haciéndolo. Las llamadas telefónicas representaron el rescate para el programa de una persona por cada 9 llamadas (3.327 llamadas/358 personas participantes) (fig. 2).
No se pudo contactar telefónicamente con 729 (31%) personas, bien porque no contestaron al teléfono (n = 580) o bien porque figuraba un teléfono erróneo en la base de datos (n = 149) (datos no mostrados).
La intervención ha detectado el 29% de las exclusiones propias del PDPCCR (188/645) (fig. 2) y permitió, a su vez, detectar casi el 40% de personas con criterios de exclusión temporal del programa (129/340) (tabla 1).
Descripción de los resultados del PDPCCR para el total y según clasificación por grupos (No intervención telefónica, Sí intervención telefónica)
| Grupo NoI | Grupo SíI | |||||
|---|---|---|---|---|---|---|
| Resultados | n | % | n | % | n | % |
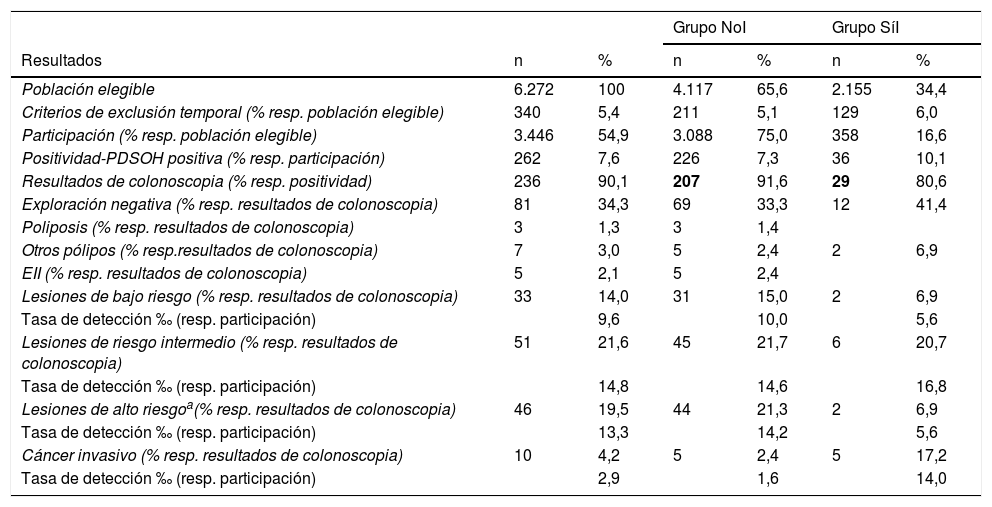
| Población elegible | 6.272 | 100 | 4.117 | 65,6 | 2.155 | 34,4 |
| Criterios de exclusión temporal (% resp. población elegible) | 340 | 5,4 | 211 | 5,1 | 129 | 6,0 |
| Participación (% resp. población elegible) | 3.446 | 54,9 | 3.088 | 75,0 | 358 | 16,6 |
| Positividad-PDSOH positiva (% resp. participación) | 262 | 7,6 | 226 | 7,3 | 36 | 10,1 |
| Resultados de colonoscopia (% resp. positividad) | 236 | 90,1 | 207 | 91,6 | 29 | 80,6 |
| Exploración negativa (% resp. resultados de colonoscopia) | 81 | 34,3 | 69 | 33,3 | 12 | 41,4 |
| Poliposis (% resp. resultados de colonoscopia) | 3 | 1,3 | 3 | 1,4 | ||
| Otros pólipos (% resp.resultados de colonoscopia) | 7 | 3,0 | 5 | 2,4 | 2 | 6,9 |
| EII (% resp. resultados de colonoscopia) | 5 | 2,1 | 5 | 2,4 | ||
| Lesiones de bajo riesgo (% resp. resultados de colonoscopia) | 33 | 14,0 | 31 | 15,0 | 2 | 6,9 |
| Tasa de detección ‰ (resp. participación) | 9,6 | 10,0 | 5,6 | |||
| Lesiones de riesgo intermedio (% resp. resultados de colonoscopia) | 51 | 21,6 | 45 | 21,7 | 6 | 20,7 |
| Tasa de detección ‰ (resp. participación) | 14,8 | 14,6 | 16,8 | |||
| Lesiones de alto riesgoa(% resp. resultados de colonoscopia) | 46 | 19,5 | 44 | 21,3 | 2 | 6,9 |
| Tasa de detección ‰ (resp. participación) | 13,3 | 14,2 | 5,6 | |||
| Cáncer invasivo (% resp. resultados de colonoscopia) | 10 | 4,2 | 5 | 2,4 | 5 | 17,2 |
| Tasa de detección ‰ (resp. participación) | 2,9 | 1,6 | 14,0 | |||
EII: enfermedad inflamatoria intestinal; NoI: no intervención telefónica; PDPCCR: Programa de detección precoz de cáncer colorrectal; SíI: sí intervención telefónica.
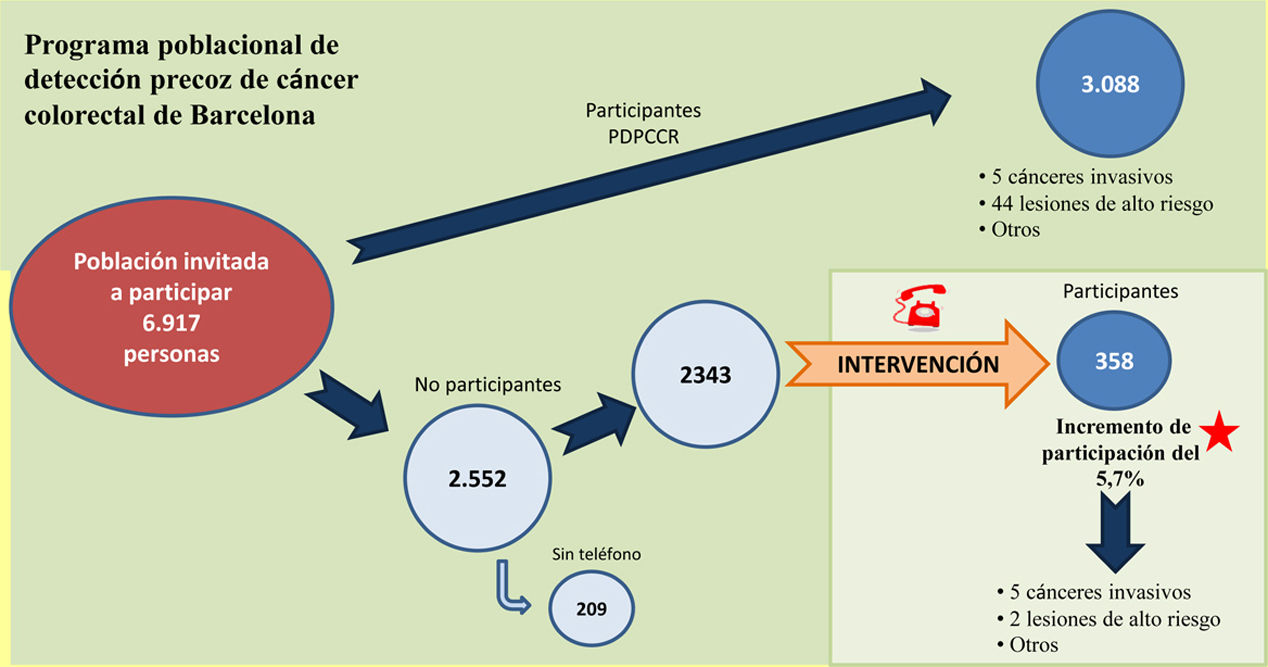
Una vez finalizada la intervención, se obtuvo una tasa de participación del 54,9%, lo que supone un incremento del 5,7% con respecto a la participación con el protocolo habitual del programa (49,2%). La tasa de positividad al PDSOHi fue claramente superior en el grupo SíI respecto al NoI (10,1 vs. 7,3%) y, respecto a la enfermedad diagnosticada, la tasa de detección de cánceres invasivos en el conjunto de la población fue del 2,9‰, también muy superior en el grupo SíI en comparación con el NoI (14,0‰ y 1,6‰, respectivamente). El hallazgo del 50% de los cánceres se debe a la intervención (n = 5). Respecto al diagnóstico de otros tipos de lesiones colónicas, no ha habido diferencias relevantes entre ambos grupos (tabla 1).
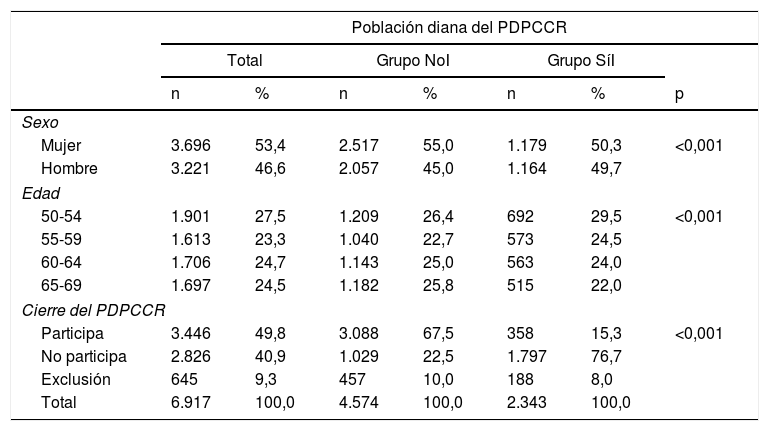
En cuanto a las variables sociodemográficas, la tabla 2 muestra que las personas de los grupos NoI y SíI presentan características significativamente distintas. Con relación a la edad, si bien en el grupo NoI no encontramos casi diferencias, en el grupo SíI hubo más personas a medida que disminuía la edad (29,5% en 50-54 años vs. 22,0% en 65-69 años).
Descripción de las características sociodemográficas sexo y edad, y de los cierres finales del programa (participa, no participa y exclusión), según clasificación por grupos (no intervención telefónica, sí intervención telefónica)
| Población diana del PDPCCR | |||||||
|---|---|---|---|---|---|---|---|
| Total | Grupo NoI | Grupo SíI | |||||
| n | % | n | % | n | % | p | |
| Sexo | |||||||
| Mujer | 3.696 | 53,4 | 2.517 | 55,0 | 1.179 | 50,3 | <0,001 |
| Hombre | 3.221 | 46,6 | 2.057 | 45,0 | 1.164 | 49,7 | |
| Edad | |||||||
| 50-54 | 1.901 | 27,5 | 1.209 | 26,4 | 692 | 29,5 | <0,001 |
| 55-59 | 1.613 | 23,3 | 1.040 | 22,7 | 573 | 24,5 | |
| 60-64 | 1.706 | 24,7 | 1.143 | 25,0 | 563 | 24,0 | |
| 65-69 | 1.697 | 24,5 | 1.182 | 25,8 | 515 | 22,0 | |
| Cierre del PDPCCR | |||||||
| Participa | 3.446 | 49,8 | 3.088 | 67,5 | 358 | 15,3 | <0,001 |
| No participa | 2.826 | 40,9 | 1.029 | 22,5 | 1.797 | 76,7 | |
| Exclusión | 645 | 9,3 | 457 | 10,0 | 188 | 8,0 | |
| Total | 6.917 | 100,0 | 4.574 | 100,0 | 2.343 | 100,0 | |
NoI: no intervención telefónica; PDPCCR: Programa de detección precoz de cáncer colorrectal; SíI: sí intervención telefónica.
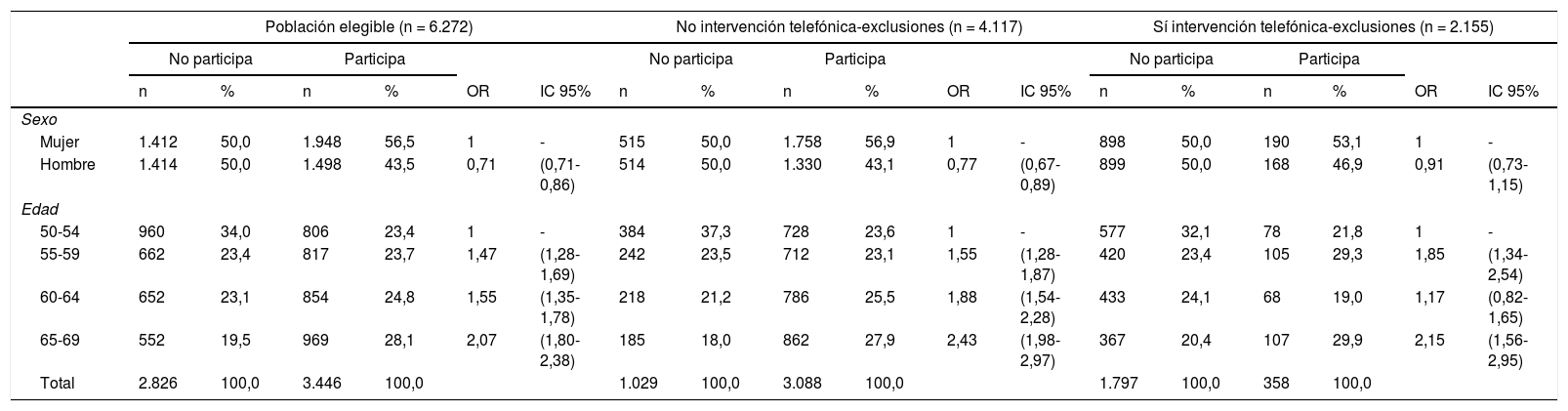
Considerando los factores sexo y edad (tabla 3), se observó que en el global de los participantes del programa los hombres participaron menos que las mujeres (RR = 0,71; IC 95%: 0,71-0,86). En ambos sexos se incrementó la participación conforme aumentó la edad (1 en 50-54 años; 1,47 [1,28-1,69] en 55-59; 1,55 [1,35-1,78] en 60-64 y 2,07 [1,80-2,38] en 64-69).
Modelos de regresión logística de la relación entre los factores sociodemográficos sexo y edad y participación según clasificación por grupos (no intervención telefónica, sí intervención telefónica)
| Población elegible (n = 6.272) | No intervención telefónica-exclusiones (n = 4.117) | Sí intervención telefónica-exclusiones (n = 2.155) | ||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| No participa | Participa | No participa | Participa | No participa | Participa | |||||||||||||
| n | % | n | % | OR | IC 95% | n | % | n | % | OR | IC 95% | n | % | n | % | OR | IC 95% | |
| Sexo | ||||||||||||||||||
| Mujer | 1.412 | 50,0 | 1.948 | 56,5 | 1 | - | 515 | 50,0 | 1.758 | 56,9 | 1 | - | 898 | 50,0 | 190 | 53,1 | 1 | - |
| Hombre | 1.414 | 50,0 | 1.498 | 43,5 | 0,71 | (0,71-0,86) | 514 | 50,0 | 1.330 | 43,1 | 0,77 | (0,67-0,89) | 899 | 50,0 | 168 | 46,9 | 0,91 | (0,73-1,15) |
| Edad | ||||||||||||||||||
| 50-54 | 960 | 34,0 | 806 | 23,4 | 1 | - | 384 | 37,3 | 728 | 23,6 | 1 | - | 577 | 32,1 | 78 | 21,8 | 1 | - |
| 55-59 | 662 | 23,4 | 817 | 23,7 | 1,47 | (1,28-1,69) | 242 | 23,5 | 712 | 23,1 | 1,55 | (1,28-1,87) | 420 | 23,4 | 105 | 29,3 | 1,85 | (1,34-2,54) |
| 60-64 | 652 | 23,1 | 854 | 24,8 | 1,55 | (1,35-1,78) | 218 | 21,2 | 786 | 25,5 | 1,88 | (1,54-2,28) | 433 | 24,1 | 68 | 19,0 | 1,17 | (0,82-1,65) |
| 65-69 | 552 | 19,5 | 969 | 28,1 | 2,07 | (1,80-2,38) | 185 | 18,0 | 862 | 27,9 | 2,43 | (1,98-2,97) | 367 | 20,4 | 107 | 29,9 | 2,15 | (1,56-2,95) |
| Total | 2.826 | 100,0 | 3.446 | 100,0 | 1.029 | 100,0 | 3.088 | 100,0 | 1.797 | 100,0 | 358 | 100,0 | ||||||
IC 95%: intervalos de confianza al 95%; OR: odds ratio ajustadas; PDPCCR: Programa de detección precoz de cáncer colorrectal.
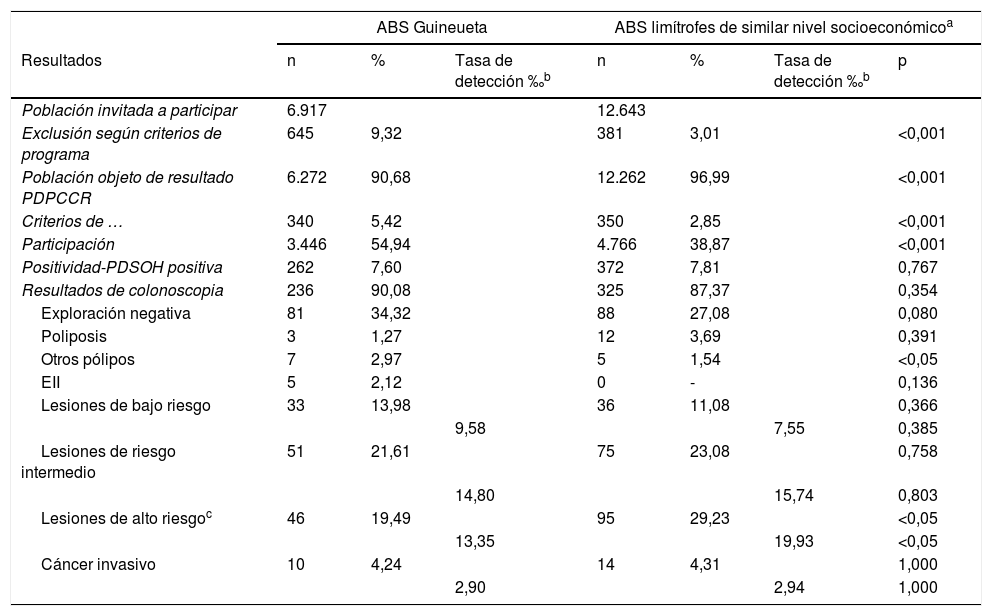
Comparando los diferentes indicadores que inciden en la participación (exclusiones, criterios de exclusión temporal y número de participantes) del ABS intervenida con las ABS lindantes de similar nivel socioeconómico, vemos que todos presentan diferencias significativas a favor de la ABS de la intervención. En concreto, la participación en el ABS Guineueta fue significativamente superior a la de las ABS limítrofes (54,9 vs. 38,9%) (tabla 4).
Comparación del ABS Guineueta con las ABS limítrofes y con un nivel socioeconómico similar
| ABS Guineueta | ABS limítrofes de similar nivel socioeconómicoa | ||||||
|---|---|---|---|---|---|---|---|
| Resultados | n | % | Tasa de detección ‰b | n | % | Tasa de detección ‰b | p |
| Población invitada a participar | 6.917 | 12.643 | |||||
| Exclusión según criterios de programa | 645 | 9,32 | 381 | 3,01 | <0,001 | ||
| Población objeto de resultado PDPCCR | 6.272 | 90,68 | 12.262 | 96,99 | <0,001 | ||
| Criterios de … | 340 | 5,42 | 350 | 2,85 | <0,001 | ||
| Participación | 3.446 | 54,94 | 4.766 | 38,87 | <0,001 | ||
| Positividad-PDSOH positiva | 262 | 7,60 | 372 | 7,81 | 0,767 | ||
| Resultados de colonoscopia | 236 | 90,08 | 325 | 87,37 | 0,354 | ||
| Exploración negativa | 81 | 34,32 | 88 | 27,08 | 0,080 | ||
| Poliposis | 3 | 1,27 | 12 | 3,69 | 0,391 | ||
| Otros pólipos | 7 | 2,97 | 5 | 1,54 | <0,05 | ||
| EII | 5 | 2,12 | 0 | - | 0,136 | ||
| Lesiones de bajo riesgo | 33 | 13,98 | 36 | 11,08 | 0,366 | ||
| 9,58 | 7,55 | 0,385 | |||||
| Lesiones de riesgo intermedio | 51 | 21,61 | 75 | 23,08 | 0,758 | ||
| 14,80 | 15,74 | 0,803 | |||||
| Lesiones de alto riesgoc | 46 | 19,49 | 95 | 29,23 | <0,05 | ||
| 13,35 | 19,93 | <0,05 | |||||
| Cáncer invasivo | 10 | 4,24 | 14 | 4,31 | 1,000 | ||
| 2,90 | 2,94 | 1,000 | |||||
ABS: Área básica de salud; EII: enfermedad inflamatoria intestinal; PDPCCR: Programa de detección precoz de cáncer colorrectal.
La tasa de positividad a la PDSOHi, el porcentaje de colonoscopias realizadas, los resultados de las colonoscopias y los valores predictivos positivos a la PDSOHi no presentan diferencias significativas respecto a las ABS colindantes (a excepción de la enfermedad inflamatoria intestinal y lesiones de alto riesgo) (tabla 4). La figura 3 refleja de forma resumida los datos más destacados obtenidos durante el transcurso normal del PDPCCR y la intervención.
DiscusiónLa intervención telefónica ha dado como resultado un incremento del 5,7% de la participación en el PDPCCR, una tasa de cánceres invasivos superior al grupo de desarrollo normal del programa y un consumo de recursos que supuso el rescate de una persona por cada 9 llamadas.
La tasa de participación obtenida tras la intervención ha sido del 54,9%, superior a la del programa de Aragón (45,3%)22 y a la de otros países23. No obstante, con la introducción de los test inmunológicos y la experiencia adquirida, algunos programas presentan participaciones claramente superiores, como el programa vasco (68,4%)24, británico (66,4%)25 y danés (65,3%)26. En la ciudad de Barcelona, observamos que la intervención ha obtenido una tasa de participación superior a los resultados de primera ronda publicados en otras zonas de la ciudad (43,6%)18 y, tal como demuestran los resultados del estudio, superior a las de las ABS de mismo distrito y ronda con un nivel socioeconómico similar.
Esta intervención indica que es posible mejorar la participación en el programa de cribado a través de la implicación de la Atención Primaria mediante llamadas telefónicas que incentiven la participación y cartas personalizadas. Estos hallazgos son similares a los descritos en otros estudios con intervención desde Atención Primaria, bien por intervenciones que asocian diversas estrategias27, bien por estrategias específicas como la intervención directa de los profesionales14,15,17,28 o el envío de recordatorios mediante cartas17,29 o mensajes electrónicos30.
Respecto al perfil de la población participante, durante el desarrollo normal del programa ha existido una mayor participación de mujeres y de personas de la franja de mayor edad, datos esperables en los programas de cribado poblacional de CCR18,25,31. Sin embargo, hemos visto que con el consejo telefónico directo se ha incentivado más la participación de la franja de población más joven. Por otra parte, el que las personas participen al menos una vez en el programa de cribado favorece su participación en las rondas posteriores, por lo que, posiblemente este incremento en la tasa de participación se mantenga en el futuro10,32.
Los resultados muestran que las personas que han participado a partir de la intervención de Atención Primaria presentan una positividad al PDSOHi y una tasa de neoplasias claramente superior. En este sentido, cabe mencionar que está descrito el sesgo de voluntario sano en el funcionamiento habitual de los programas poblacionales de cribado25,33, que implica que las personas que atienden espontáneamente la invitación al programa presentan un mejor nivel de información, una mayor preocupación por su salud y unos hábitos más saludables. Por el contrario, esta intervención estimula la participación de personas con más factores de riesgo para desarrollar un CCR. A pesar de ello, el valor predictivo positivo para cáncer no presenta diferencias significativas con las ABS limítrofes de similar nivel socioeconómico.
No se ha cuantificado la inversión, en horas de dedicación, de los profesionales para llevar a cabo esta intervención, ni tampoco el coste del envío de 985 cartas a la población que el grupo de estudio consideró con mayor posibilidad de respuesta positiva. Sin embargo, el hecho de que por cada 9 llamadas telefónicas/2,7 cartas (985/358) se haya conseguido el rescate de un individuo parece a priori una inversión aceptable.
Como fortaleza del estudio cabe destacar el hecho de que aporta una evidencia más a la literatura sobre el beneficio de las actuaciones colaborativas en las que participa la Atención Primaria en el incremento de participación en los programas poblacionales de cribado. Cabe resaltar también que la intervención ha duplicado el número de cánceres invasivos detectados respecto al funcionamiento normal del programa, con las consecuencias en salud que ello puede significar. Por otra parte, ha permitido detectar un número importante de personas con criterios de exclusión del PDPCCR.
Con relación a las debilidades del estudio, debemos mencionar que el diseño tiene como principal limitación la imposibilidad de diferenciar la efectividad de la actuación con base en el tipo de profesional médico, de enfermería o administrativo que realiza la intervención. Por otra parte, no se han cuantificado el tiempo ni los recursos empleados ni se ha hecho un análisis diferencial de la efectividad de la carta y la entrevista telefónica.
ConclusionesLas entrevistas telefónicas realizadas por profesionales de Atención Primaria pueden contribuir a mejorar la participación en el cribado del CCR. La elevada prevalencia de neoplasias avanzadas entre la población que no acepta la invitación justifica el desarrollo de nuevas estrategias para atraer a este colectivo a los programas poblacionales.
Autoría/colaboradoresLa concepción y el diseño del trabajo correspondió a F.J. Luque-Mellado, J. Grau Cano, I. Condomines-Feliu y Lidia Paino-Pardal. Los datos iniciales sobre la población fueron trabajados y posteriormente aportados por J. Grau Cano e I. Torá Rocamora. El contacto con la población objeto del trabajo, las llamadas telefónicas, la incentivación para la participación, la recopilación de datos, con un volumen de llamadas telefónicas superior a 500 para cada autor, correspondió a F.J. Luque-Mellado, I. Condomines-Feliu, M. Cuadras-Rofastes, M. Pacheco Ortiz y L. Paino-Pardal. Desde el programa, Elvira Romero Díaz y Juan Carlos Camuñez Bravo enviaron las terceras cartas y procedieron a la verificación de las exclusiones notificadas en la intervención. J. Grau Cano e I. Torá Rocamora han recopilado la información y buscado la bibliografía relacionada. I. Torá Rocamora ha efectuado el análisis de la información obtenida y el resto de los autores ha colaborado posteriormente. Diferentes secciones del manuscrito han sido redactadas por F.J. Luque-Mellado, J. Grau Cano, I. Torá Rocamora, I. Condomines-Feliu y L. Paino-Pardal. Todos los autores han colaborado en la revisión crítica del manuscrito con importantes contribuciones intelectuales y han aprobado su versión final. Asimismo, los autores se responsabilizan y se hacen garantes de que los diferentes aspectos que integran el manuscrito han sido revisados y discutidos entre ellos con la finalidad de que fueran expuestos con la máxima precisión e integridad.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesNo existen.
Al Grupo de investigación PROCOLON por su continua contribución para la mejora continuada del programa: Rafael Abós-Herrándiz, Eva abril, Marta Aldea, Cristina Álvarez, Marco Antonio Álvarez, Montserrat Andreu, Isis Araujo, Josep M. Augé, Anna Aymar, Guillermo Bagaria, Francesc Balaguer, Xavier Bessa, Montserrat Bonilla, Andrea Burón, Sabela Carballal, Antoni Castells, Xavier Castells, Mercè Comas, Rosa Costa, Míriam Cuatrecasas, Josep M. Dedeu, Maria Estrada, Imma Garrell, Jordi Gordillo, Rafael Guayta, Cristina Hernández, Mar Iglesias, Laura Llovet, María López-Cerón, Francesc Macià, Leticia Moreira, Laura Moreno, M. Francisca Murciano, Gemma Navarro, Teresa Ocaña, Maria Pellisé, Mercè Pintanell, Ángels Pozo, Teresa Puig, Faust Riu, Liseth Rivero-Sánchez, Cristina Rodríguez, María Sala, Ariadna Sánchez, Agustín Seoane, Anna Serradesanferm, Judit Sivilla, Antoni Trilla.
A los miembros de la oficina técnica y profesionales de Atención Primaria participantes por el alto grado de coordinación que han permitido y la gran dedicación en el desarrollo de la intervención.