La preparación de la colonoscopia en dosis fraccionadas (DF) mejora la calidad de la limpieza.
ObjetivoComparar la preparación para colonoscopias de mañana con picosulfato sódico/citrato de magnesio (Citrafleet®) en DF con su administración el día previo.
Material y métodosPacientes consecutivos fueron aleatorizados a Citrafleet® el día anterior o en DF administrándose la segunda mitad individualizadamente con un intervalo de 2 a 6 h antes del procedimiento, sin bisacodilo. La sedación fue realizada con propofol, definiéndose una limpieza adecuada si ≥ 6 (escala de Boston), sin ninguna puntuación 0/1.
ResultadosSe incluyeron 193 pacientes. La calidad de la limpieza fue significativamente mejor en el grupo DF de manera global (7 vs. 5,2, p<0,001), en ciego (2,4 vs. 1,4, p<0,001), colon ascendente (2,5 vs. 1,6, p=0,001) y colon transverso (2,4 vs. 2, p=0,004). La limpieza adecuada del colon se detectó en un porcentaje significativamente superior de pacientes con DF (71 vs. 30%, p<0,001). Los pacientes del grupo DF bebieron un volumen de líquido superior (4,9 vs. 4 l, p=0,006) y percibieron con mayor frecuencia el proceso como fácil o muy fácil de completar (89 vs. 68%, p=0,04), aunque durmieron menor número de horas (6,5 vs.7,9, p<0,001). No se registró ninguna bronconeumonía aspirativa.
ConclusionesLa preparación en DF con Citrafleet® incrementó en un 40% las exploraciones con una limpieza adecuada, especialmente en colon proximal, aumentó el volumen de ingesta líquida y mejoró la percepción de facilidad para su cumplimiento, sin complicaciones derivadas de la sedación.
Split dosage of bowel preparations has been shown to substantially improve bowel cleansing.
AimTo compare the split dose (SD) sodium picosulphate/magnesium oxide/anhydrous citric acid (Citrafleet®) regimen for morning colonoscopies with standard cleansing the day before.
MethodsConsecutive outpatients were randomized to receive Citrafleet® the day before colonoscopy or SD, in whom the second half was administered on an individual basis from 2 to 6hours before the procedure. No bisacodyl was administered. All procedures were performed with non-anesthesiologist administered propofol sedation. The Boston scale was used to assess the quality of bowel preparation (adequate cleansing if score ≥ 6, with no score of 0/1 in any segment).
ResultsA total of 193 patients were included. Overall bowel cleansing was significantly better in the SD group (7 vs. 5.2, p<0.001), as well as in the cecum (2.4 vs. 1.4, p < 0.001), ascending colon (2.5 vs. 1.6, p<0.001) and transverse colon (2.4 vs. 2, p=0.004). A significant proportion of SD patients had adequate bowel cleansing (71% vs. 30%, p<0.001). Patients in the SD group drank a greater amount of liquid (4.9 vs. 4 liters, p=0.006) and more frequently perceived the cleansing process to be easy or very easy to complete (89 vs. 68%, p=0.04), although they slept significantly fewer hours (6.5 vs. 7.9, p<0.001). No bronchoaspiration pneumonia was reported.
ConclusionsSD Citrafleet® 2 to 6hours before colonoscopy increased the rate of procedures with adequate bowel cleansing by 40%, especially in the proximal colon, allowed more liquids to be drunk and increased the perception of ease in completing the preparation, with no sedation-related complications.
La colonoscopia es la técnica de elección para el diagnóstico, tratamiento y seguimiento de las enfermedades del colon, especialmente el carcinoma y los adenomas de colon. Son imprescindibles unos requisitos de calidad mínimos en su realización para asegurar su máximo rendimiento y facilitar la adhesión de los pacientes a colonoscopias ulteriores. Dentro de estos criterios se encuentran una indicación adecuada, la sedación, unos tiempos de introducción y retirada óptimos, una elevada tasa de detección de adenomas e intubación cecal y, por supuesto, una limpieza adecuada1. Una buena limpieza del colon asegura la detección de un número máximo de lesiones polipoideas, disminuye los tiempos del procedimiento y evita exploraciones adicionales por mala preparación, las cuales pueden tener un impacto notable en las listas de espera y en los costes, sin olvidar el potencial incremento de complicaciones.
La preparación de la colonoscopia debe ser eficaz y segura, condicionando el menor número de molestias al paciente en términos de tolerancia y efectos secundarios. El tiempo entre la ingesta de la preparación y el inicio de la colonoscopia está actualmente definido como el factor más decisivo para lograr una mejor limpieza del colon2, de tal manera que la calidad de la limpieza es significativamente superior cuanto menos tiempo pase entre la ingesta de la preparación y el comienzo de la exploración. La preparación en dosis fraccionadas (DF) o split-dose en inglés, que consiste en administrar la mitad de la preparación la tarde anterior y la segunda mitad la misma mañana de la exploración, ha demostrado ser el esquema más apropiado para las colonoscopias en turno de mañana, siempre que exista un intervalo máximo de 8 h entre la administración de la segunda mitad de la preparación y la realización del procedimiento endoscopico2,3. Sin embargo, este esquema puede resultar problemático dado que es necesario obligar al paciente a madrugar, máxime cuando las exploraciones habitualmente se realizan con sedación y se requieren unos tiempos mínimos de ayuno. Todo ello podría suponer reducir la aceptación y el correcto cumplimiento de la preparación, con el consiguiente empeoramiento en la calidad en la limpieza del colon.
Un producto novedoso para la preparación del colon es el picosulfato sódico, combinado con óxido de magnesio y ácido cítrico (Citrafleet®), un laxante que combina mecanismos estimulantes y osmóticos y cuya principal ventaja es el bajo volumen de preparación (300-500ml), lo que incrementa la tolerancia y permite que el resto de la preparación se pueda realizar con otros líquidos a gusto del paciente. Hasta la fecha, existe un único estudio proveniente de Canadá que ha evaluado la eficacia de Citrafleet® en DF4.
El objetivo del presente estudio es comparar Citrafleet® administrado en DF con su administración el día anterior, en términos de: a) eficacia de la limpieza; b) tolerancia e ingesta de líquidos; c) aceptación, percepción subjetiva de facilidad para completar el proceso e impacto en horas de sueño, y d) complicaciones.
Material y métodosPacientesSe trata de un estudio abierto, prospectivo y aleatorizado, realizado en el Servicio de Aparato Digestivo del Hospital San Pedro de Alcántara. Todos los pacientes adultos a los que se indicó una colonoscopia desde la consulta externa del servicio de Aparato Digestivo durante 2 meses consecutivos fueron potenciales candidatos para su inclusión en el estudio.
Los criterios de exclusión fueron: a) edad inferior a 18 años; b) cirugía colorrectal previa (incapacidad para evaluar la limpieza por tramos); c) insuficiencia renal (Cr > 1,5 o aclaramiento de Cr < 30ml/min); d) insuficiencia cardíaca congestiva grave (clase iii-iv de la NYHA); e) pacientes con sospecha de gastroparesia o vaciado gástrico alterado; f) enfermedad inflamatoria intestinal activa, y g) embarazo y lactancia. Se consideró como comorbilidad cualquier enfermedad crónica que precisará de tratamiento farmacológico de mantenimiento. Todos los pacientes firmaron el consentimiento informado. El estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital San Pedro de Alcántara y se realizó de acuerdo con las normas de la Asociación Médica Mundial y la declaración de Helsinki.
PreparaciónSiguiendo una secuencia numérica creada por ordenador, los pacientes fueron aleatorizados, una vez indicada la exploración y firmado el consentimiento en consultas externas, a recibir preparación para la colonoscopia con Citrafleet® el día antes o en DF. El preparado fue entregado gratuitamente al paciente por el personal de consultas externas, como es habitual en nuestro centro de trabajo.
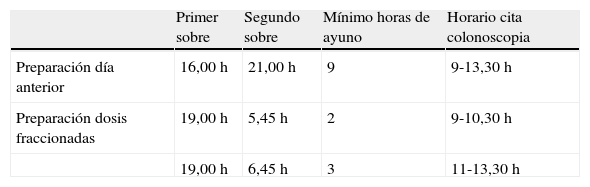
Todos los pacientes realizaron una dieta pobre en residuos 2 días antes de la exploración y dieta exclusivamente líquida el día previo. Cada uno de los sobres de Citrafleet® se ingirió tras su disolución en 150-250 cm3 de agua y se recomendó a todos los pacientes la ingesta de abundantes líquidos (entre 1,5 y 3 l) tras la ingesta de cada sobre, preferentemente bebidas isotónicas, para compensar potenciales alteraciones hidroelectrolíticas. No se prescribió la toma concomitante de laxantes estimulantes como bisacodilo o metoclopramida como prevención de las náuseas o vómitos. El cronograma utilizado para la administración de la preparación el día anterior y en DF, este último individualizando el horario según la franja horaria de la cita, aparece resumido en la tabla 1.
Cronograma utilizado para la administración de Citrafleet® el día anterior y en dosis fraccionadas
| Primer sobre | Segundo sobre | Mínimo horas de ayuno | Horario cita colonoscopia | |
| Preparación día anterior | 16,00 h | 21,00 h | 9 | 9-13,30 h |
| Preparación dosis fraccionadas | 19,00 h | 5,45 h | 2 | 9-10,30 h |
| 19,00 h | 6,45 h | 3 | 11-13,30 h |
Los pacientes con preparación durante el día anterior tomaron los sobres a las 16,00 y a las 21,00 h del día anterior, por lo que el tiempo mínimo transcurrido entre la toma de líquidos y el procedimiento fueron 9 h. Todos los pacientes con preparación en DF tomaron el primer sobre a las 19,00h de la tarde anterior a la colonoscopia, mientras que la toma del segundo sobre se individualizó según la hora de la cita para el procedimiento:
- -
Pacientes citados entre las 9,00 y las 10,30 h. Tomaron el segundo sobre y líquidos posteriores entre las 5,45 y las 7,00 h de la mañana del procedimiento. El tiempo mínimo transcurrido entre la toma de líquidos y el procedimiento fue de 2 h.
- -
Pacientes citados entre las 11,00 y las 13,30 h. Tomaron el segundo sobre y líquidos posteriores entre las 6,45 y las 8,00 h de la mañana del procedimiento. El tiempo mínimo transcurrido entre la toma de líquidos y el procedimiento fue de 3 h.
A su llegada a la unidad de endoscopias para la realización del procedimiento, todos los pacientes completaron un breve cuestionario donde se valoraban múltiples aspectos, como volumen de ingesta de líquidos, sabor de la preparación y facilidad para completar el proceso global de la preparación, número de horas de descanso nocturno, número de deposiciones (durante el descanso nocturno, durante el viaje al centro hospitalario y durante su estancia en la sala de espera), intención de realizarse otra colonoscopia con la misma preparación y con el mismo horario, así como descripción del inconveniente principal de la preparación de la colonoscopia (diarrea, pérdida de horas de trabajo, madrugar para completar la preparación, miedo al dolor durante la exploración, etc.) (véase tabla 4 y Resultados).
ColonoscopiaLas colonoscopias fueron realizadas por 7 endoscopistas. Todas las exploraciones fueron realizadas bajo sedación moderada-profunda con propofol, administrada en bomba, guiada por el endoscopista y 2 enfermeras, una de ellas dedicada a la administración del propofol y monitorización del nivel de sedación, mientras que la segunda se encargaba de la asistencia técnica durante la endoscopia.
Todos los pacientes recibieron oxígeno en gafas nasales (3l/min) y monitorización electrocardiográfica y pulsioximétrica, con frecuencia cardíaca y presión arterial. Todos los endoscopistas y enfermeras implicados en el estudio tenían una experiencia mínima de 2 años en el uso de propofol para la sedación endoscópica y habían realizado un curso recordatorio con periodicidad anual de reanimación cardiopulmonar. Una vez realizada la intubación cecal, la calidad de la limpieza del colon se evaluó durante la retirada mediante la escala de Boston. Esta herramienta diagnóstica ampliamente validada evalúa cada segmento (colon ascendente, colon transverso y colon descendente) por separado, obteniendo una puntuación total derivada de su suma, de tal manera que la puntuación mínima es 0 y la máxima 95. La puntuación en cada segmento se obtiene de la siguiente forma: 0, mucosa tapizada por heces sólidas que no se pueden lavar; 1, mucosa parcialmente visualizable, con áreas parcheadas que no se ven por la presencia de heces semilíquidas o líquidas; 2, mucosa bien vista, con mínimos restos residuales, y 3, mucosa totalmente visualizada, sin restos sólidos ni líquidos. Se consideró que la limpieza era adecuada cuando la puntuación total era igual o superior a 6, siempre que no existiera ninguna puntuación 0 o 1 en ningún segmento evaluado. Se valoró con la misma escala la limpieza separada de cada uno de los segmentos del colon (ciego, colon ascendente, colon transverso, colon descendente, colon sigmoideo y recto).
Análisis estadísticoLas variables cuantitativas y cualitativas fueron comparadas con el test de la t de Student y el de la χ2, respectivamente. La calidad de la limpieza fue comparada con variables cualitativas mediante el test de la χ2. Se realizó análisis de regresión logística univariante y multivariante (incluidas aquellas variables que habían obtenido una p<0,15) para la detección de variables independientes predictoras de una preparación adecuada. La magnitud del efecto se describió mediante odds ratio (OR) con un intervalo de confianza del 95% (IC 95%).
La predeterminación del tamaño muestral (n=192) se realizó asumiendo una potencia del 95% con un nivel de significación del 5% y una tasa de pérdidas del 5% en cada grupo, de tal manera que se esperaba encontrar un 95% de éxito en el grupo experimental (DF) y una mejora del 20% respecto al grupo control (día anterior), en función de los datos publicados recientemente sobre eficacia de preparación en DF4.
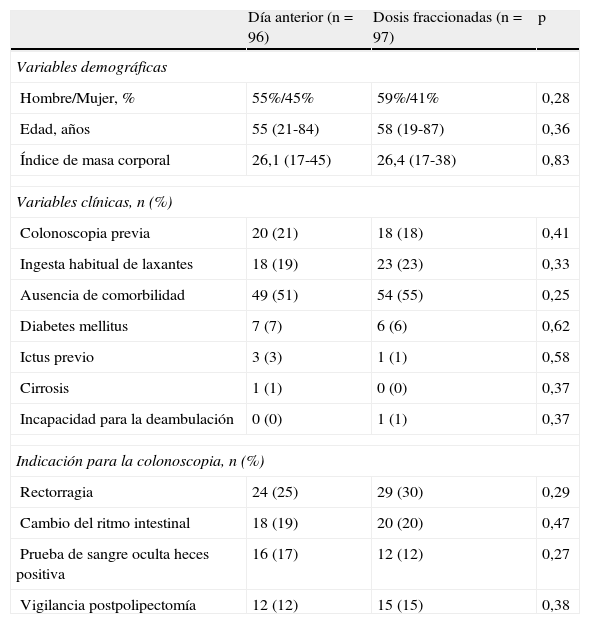
ResultadosDurante el periodo de realización del estudio, se indicaron un total de 251 colonoscopias. Cumplían criterios de exclusión 16 pacientes y 42 declinaron participar en el estudio, por lo que finalmente 193 pacientes fueron incluidos y aleatorizados a recibir preparación el día anterior (n=96) o a DF (n=97). Dentro del grupo DF, a 36 pacientes (37%) se les realizaron en el primer tramo horario, mientras que en 61 pacientes (63%) se realizó la colonoscopia a partir de las 11,00 h. Las características basales de los pacientes en ambos grupos aparecen resumidas en la tabla 2. No se encontraron diferencias significativas en las variables demográficas y clínicas de los pacientes incluidos en cada uno de los grupos.
Variables demográficas y clínicas de los pacientes incluidos en cada uno de los grupos del estudio
| Día anterior (n=96) | Dosis fraccionadas (n=97) | p | |
| Variables demográficas | |||
| Hombre/Mujer, % | 55%/45% | 59%/41% | 0,28 |
| Edad, años | 55 (21-84) | 58 (19-87) | 0,36 |
| Índice de masa corporal | 26,1 (17-45) | 26,4 (17-38) | 0,83 |
| Variables clínicas, n (%) | |||
| Colonoscopia previa | 20 (21) | 18 (18) | 0,41 |
| Ingesta habitual de laxantes | 18 (19) | 23 (23) | 0,33 |
| Ausencia de comorbilidad | 49 (51) | 54 (55) | 0,25 |
| Diabetes mellitus | 7 (7) | 6 (6) | 0,62 |
| Ictus previo | 3 (3) | 1 (1) | 0,58 |
| Cirrosis | 1 (1) | 0 (0) | 0,37 |
| Incapacidad para la deambulación | 0 (0) | 1 (1) | 0,37 |
| Indicación para la colonoscopia, n (%) | |||
| Rectorragia | 24 (25) | 29 (30) | 0,29 |
| Cambio del ritmo intestinal | 18 (19) | 20 (20) | 0,47 |
| Prueba de sangre oculta heces positiva | 16 (17) | 12 (12) | 0,27 |
| Vigilancia postpolipectomía | 12 (12) | 15 (15) | 0,38 |
Las variables cualitativas están expresadas en valores absolutos y/o porcentajes. Las variables cuantitativas como mediana y rango.
Se realizó intubación cecal en 187 de los 193 pacientes (97%), siendo imposible en 6 pacientes (4 en el grupo de día anterior y 2 en grupo DF) por neoplasia colorrectal obstructiva (n=3), mala preparación del colon (n=2) y formación reiterada de bucle (n=1). No se encontraron diferencias entre el grupo de día anterior y el grupo DF en cuanto a tiempo de retirada (10,2[6-60] vs. 11,5min [7-45], p = 0,11), colonoscopias en las que se realizó polipectomía de cualquier tipo (49 vs. 52%, p = 0,51), número total de polipectomías realizadas por prueba (1,31 [0-17] vs. 1,34 [0-10], p = 0,94), número de pólipos resecados menores de 5mm (0,89 [0-7] vs. 0,82 [0-6], p = 0,80), número de pólipos resecados de tamaño entre 5 y 10mm (0,27 [0-7] vs. 0,24 [0-3], p = 0,74) o en el número de pólipos resecados de tamaño superior a 10mm (0,19 [0-6] vs. 0,29 [0-2], p = 0,46). De manera relevante, sí se encontró un número significativo de polipectomías en colon derecho (22 vs. 8%, p = 0,01) en el grupo de DF, sin diferencias relevantes en colon transverso e izquierdo.
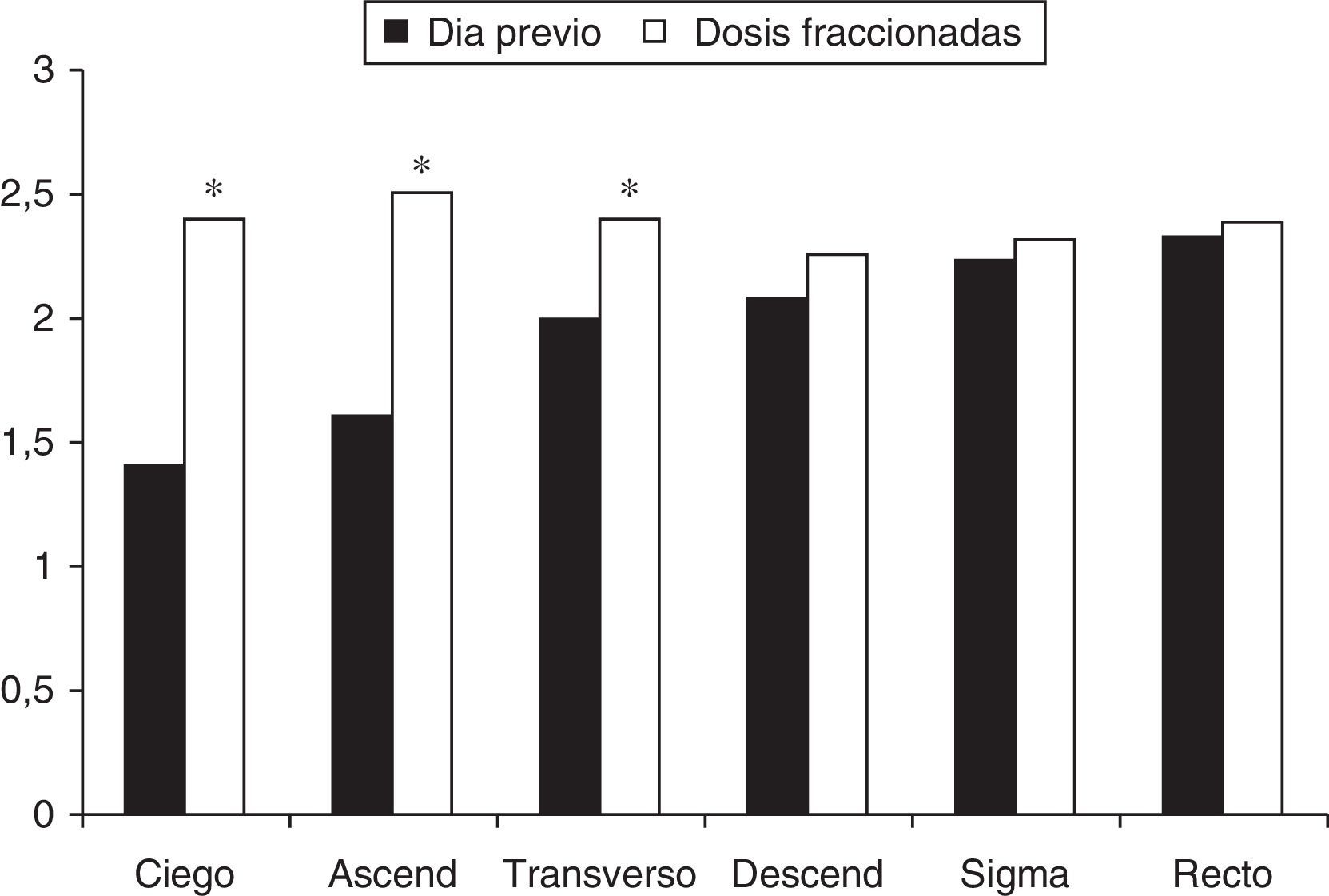
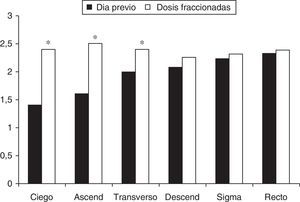
Calidad de la limpiezaDe acuerdo con el esquema de administración prefijado, la mediana de tiempo entre la ingesta última de líquidos y el inicio del procedimiento fue significativamente menor en el grupo DF (4,06 [2-6,1] vs. 12,10 [8,3-17,2], p < 0,001). La calidad de la limpieza fue significativamente mejor en el grupo DF comparada con el grupo de día anterior (tabla 3). Desglosada por segmentos, la preparación fue significativamente mejor en el grupo DF en ciego (2,4 vs. 1,4, p<0,001), colon ascendente (2,5 vs. 1,6, p<0,001) y colon transverso (2,4 vs. 2, p = 0,004), pero no en colon descendente, sigma y recto (fig. 1).
Calidad de la limpieza comparada entre los 2 grupos del estudio
| Día anterior (n = 96) | Dosis fraccionadas (n = 97) | p | |
| Calidad global de la preparación, mediana (rango) | 5,2 (0-9) | 7 (3-9) | <0,001 |
| Pacientes con limpieza adecuada, n (%) (≥ 6 escala de Boston, con ninguna puntuación 0 o 1) | 29 (30) | 69 (71) | <0,001 |
| Pacientes con limpieza mala/deficiente (≤ 3 escala de Boston) en todos los tramos, n (%) | 13 (13) | 2 (2) | 0,04 |
Calidad de la limpieza del colon (escala de Boston) desglosada por segmentos en cada uno de los grupos del estudio. *p<0,05.
0: mucosa tapizada por heces sólidas; 1: mucosa parcialmente visualizable, con presencia de heces semilíquidas o líquidas; 2: mucosa bien vista, con mínimos restos residuales; 3: mucosa totalmente visualizada, sin restos sólidos ni líquidos.
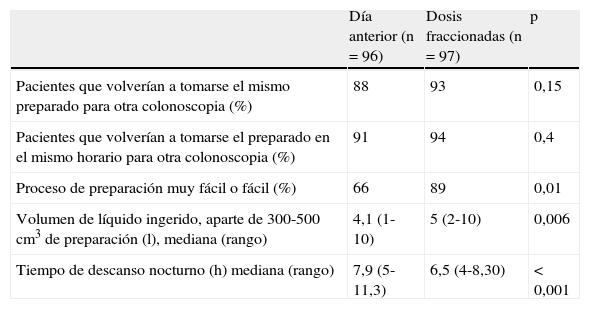
Las principales variables analizadas en este apartado se encuentran resumidas en la tabla 4. No se registraron diferencias relevantes en el porcentaje de pacientes que volverían a tomarse el mismo preparado comercial para la limpieza ni con el mismo horario. El sabor de Citrafleet® fue calificado como bueno o aceptable en el 75% de los casos.
Aceptación, ingesta de líquidos y descanso nocturno entre los 2 grupos del estudio
| Día anterior (n=96) | Dosis fraccionadas (n=97) | p | |
| Pacientes que volverían a tomarse el mismo preparado para otra colonoscopia (%) | 88 | 93 | 0,15 |
| Pacientes que volverían a tomarse el preparado en el mismo horario para otra colonoscopia (%) | 91 | 94 | 0,4 |
| Proceso de preparación muy fácil o fácil (%) | 66 | 89 | 0,01 |
| Volumen de líquido ingerido, aparte de 300-500 cm3 de preparación (l), mediana (rango) | 4,1 (1-10) | 5 (2-10) | 0,006 |
| Tiempo de descanso nocturno (h) mediana (rango) | 7,9 (5-11,3) | 6,5 (4-8,30) | <0,001 |
La realización de todo el proceso de preparación fue calificada como muy fácil o fácil en un porcentaje significativamente superior de pacientes en el grupo DF. En línea con este hecho, el volumen de líquido ingerido previamente a la exploración (l), aparte de los 300-500 cc de solución diluida en agua, fue significativamente superior en el grupo DF (tabla 4).
Pese a un esquema de administración distinto, no se observaron diferencias significativas en el número de pacientes que realizaron deposiciones durante su descanso nocturno (grupo de día anterior 54% vs. grupo DF 48%, p = 0,3), durante el desplazamiento del domicilio a la unidad de endoscopia (día anterior 9,5% vs. grupo DF 13%, p = 0,29) ni durante su estancia en la sala de espera (día anterior 15% vs. grupo DF 25%, p = 0,15). El tiempo de descanso nocturno, como era previsible, fue significativamente inferior en los pacientes del grupo DF (tabla 4).
Dentro de la valoración del principal inconveniente dentro de todo el proceso de preparación, los pacientes del grupo del día anterior expresaron por orden de frecuencia diarrea (18%), miedo al dolor (14%) y la cantidad de líquidos a tomar (10%), mientras que en grupo DF, las quejas más comunes fueron diarrea (21%), miedo al dolor (15%), cantidad de líquidos (12%) y necesidad de madrugar (9%).
ComplicacionesNo se registró ninguna complicación directa derivada de la administración de Citrafleet® ni de la sedación con propofol, especialmente bronconeumonía aspirativa, en ninguna de las 2 cohortes de pacientes.
Variables predictoras de preparación adecuada (puntuación en la escala de Boston ≥ 6)En el análisis univariante, la preparación en DF (42 vs. 75%, p<0,001) y un índice de masa corporal inferior a 25 (45 vs. 56%, p = 0,1) obtuvieron significación suficiente para predecir una preparación óptima. La edad, el sexo, la comorbilidad, la indicación de la colonoscopia, el tiempo dedicado a la ingesta de líquido o la cantidad de líquido ingerido no alcanzaron significación en el análisis univariante. Dentro del análisis multivariante, la administración de la preparación en DF se mantuvo como la única variable predictora independiente de una preparación adecuada (OR 10,92; IC 95%: 1,5-15,3), p<0,001).
DiscusiónEl presente estudio es el primero nacional que evalúa la eficacia de Citrafleet® administrado en DF y el segundo a nivel internacional que demuestra su superioridad comparado con su administración el día previo. En nuestra experiencia, la administración en DF consiguió incrementar el número de colonoscopias con preparación óptima en aproximadamente un 40%. Al igual que en estudios previos comparando ambos esquemas de administración, la mejora en la calidad de la limpieza fue especialmente relevante en el colon proximal, donde se ha comunicado la mayor tasa de lesiones polipoideas no detectadas en colonoscopias realizadas con mala preparación6 y donde los adenomas avanzados o los adenocarcinomas tienen un tamaño significativamente menor respecto al colon izquierdo7. Confirmando estos datos, en nuestro estudio la tasa de polipectomías en colon derecho fue significativamente superior en el grupo DF, pero no en colon transverso o izquierdo.
Cabe destacar que la tasa comunicada de colonoscopias con preparación adecuada (71%) en el grupo DF es notablemente inferior al 95% obtenido con Citrafleet® en DF en el primer estudio publicado recientemente (escala de Ottawa/Aronchick)4 como con 4 l de polietilenglicol recientemente publicado en nuestro país (escala de Boston)8. La explicación más plausible para esta diferencia porcentual puede ser el uso concomitante de bisacodilo en ambos estudios. De hecho, existen 2 publicaciones recientes9,10 en las que se ha demostrado que la adición de bisacodilo a la preparación con Citrafleet® incrementa el número de deposiciones y la calidad de la limpieza, por lo que se debe añadir sistemáticamente este fármaco coadyuvante para la optimización de la preparación. Otro motivo podría ser que en ambos estudios se dejó un tiempo mínimo entre la ingesta de líquidos y el procedimiento de 4 h. En nuestro estudio, este plazo de tiempo se acortó entre 2 y 4 h en la gran mayoría de los pacientes citados en el primer tramo horario, por lo que estos pacientes es factible que la presencia de una mayor cantidad de líquido en el colon hiciera estimar la preparación como inadecuada.
Un aspecto relevante de nuestro estudio es que se realizó sedación con propofol en el grupo DF en un plazo variable de tiempo entre 2 y 6 h tras la ingesta de líquidos, sin documentarse ninguna complicación, especialmente neumonía aspirativa. Las recomendaciones vigentes de la Sociedad Americana de Anestesiología apuntan a que se deben guardar únicamente 2 h de ayuno después de la ingesta de líquidos claros y 6 h después de una comida ligera para la sedación por no anestesiólogos11. Por tanto, las recomendaciones de un mínimo de 6-8 h de ayuno por parte de muchos especialistas de anestesia para la sedación tras la preparación para la colonoscopia no se basan en la evidencia científica. De hecho, el riesgo de aspiración es probablemente similar en pacientes preparados el día anterior y en DF, ya que un estudio reciente demostró que el volumen residual líquido en la cavidad gástrica es mínimo (aproximadamente 20ml) y similar tras la ingesta de la preparación para la colonoscopia el día anterior o en DF12.
Nuestros resultados aportan una visión panorámica muy notable de la percepción y aceptación de la preparación en DF por parte de los pacientes, dado que se han estudiado múltiples variables no analizadas previamente, como el volumen de líquido asociado a la preparación, las horas de descanso nocturno o las deposiciones desde la finalización de la preparación hasta el inicio de la colonoscopia. La preparación en DF con Citrafleet® permite una mayor ingesta de líquidos durante la preparación e incrementa significativamente la percepción de facilidad para completar el proceso de limpieza, por lo que la gran mayoría de pacientes (94%) del grupo de DF volverían a tomarse la preparación con la misma programación horaria. Cabe suponer que los malos datos de calidad de la preparación del grupo del día previo pudieran en parte estar motivados por una ingesta insuficiente de líquidos. Los pacientes no tuvieron mayor número de deposiciones en su traslado o en la sala de espera por tomar la segunda mitad a primera hora de la mañana, mientras que la necesidad de madrugar (y dormir un número significativamente menor de horas antes del procedimiento) fue percibida como un inconveniente relativo por una minoría de pacientes (9%). Estas elevadas tasas de aceptación son concordantes con publicaciones recientes similares8,13. Independientemente de las horas programadas para la administración de la preparación, las principales preocupaciones de nuestros pacientes con el procedimiento fueron mayoritariamente el miedo al dolor, la diarrea producida por el preparado y la gran cantidad de líquidos a ingerir.
Nuestro estudio presenta una serie de deficiencias. En primer lugar, es un estudio abierto, de tal manera que los endoscopistas que realizaban las exploraciones no fueron cegados para el esquema de preparación realizado. El único motivo para esta decisión fue que, por motivos de seguridad debido a la proximidad entre la toma de líquidos y el inicio de la sedación, en todos los pacientes citados a primera hora se debía preguntar la hora de la última ingesta de líquidos para preservar un mínimo de 2 h y retrasar el inicio de la exploración si fuera necesario. Además, el volumen de ingesta de líquido puede ser interpretado como una variable de confusión, ya que es conocido que una mayor ingesta de líquidos (al igual que el tiempo de administración) consigue una mejor preparación del colon. Igualmente, no se monitorizaron las potenciales alteraciones hidroelectrolíticas descritas en la ficha técnica del producto, que pueden acontecer especialmente en pacientes con insuficiencia renal, deshidratación, cirugía reciente o ancianos. El primer estudio comparativo de Citrafleet® el día anterior o en DF4 demostró únicamente una hipopotasemia sin trascendencia clínica en los pacientes preparados el día previo en comparación con el grupo DF, sin cambios relevantes en la presión arterial o en los valores del hematócrito, creatinina, sodio, calcio, cloro, fósforo o magnesio después de la preparación con Citrafleet® en ninguno de los 2 grupos.
Como conclusión, la preparación con Citrafleet® en DF incrementa en un 40% la tasa de colonoscopias con preparación adecuada, a expensas de mejorar la calidad de la limpieza, especialmente en colon derecho, con una mayor detección de pólipos a dicho nivel. La administración de la segunda mitad de la preparación entre 2 y 6 h antes de la colonoscopia bajo sedación es segura y no incrementa el riesgo de neumonía aspirativa. La preparación en DF incrementa el volumen de líquido ingerido y la sensación de facilidad de completar el proceso de preparación, con una elevada tasa de aceptación y deseo de mismo horario para futuras exploraciones por parte de los pacientes, pese a recortar significativamente las horas de descanso nocturno. No existen estudios comparativos publicados hasta la fecha en la que se hayan administrado en igualdad de condiciones Citrafleet® y las diversas formulaciones de polietilengicol en DF. Son necesarios dichos estudios para evaluar la eficacia, aceptación y seguridad de la preparación en DF con los distintos preparados comerciales disponibles en la actualidad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.