La paniculitis mesentérica es una enfermedad rara que habitualmente afecta al mesenterio del intestino delgado y de la que se han publicado unos 300 casos. Existen pocas descripciones con invasión del mesocolon y la mayoría incluye un solo caso1–10. El mesocolon aparece engrosado y retraído con formación de nódulos y masas que invaden los apéndices epiploicos. La afectación del mesenterio del colon obliga a un diagnóstico diferencial con un proceso de origen inflamatorio, infeccioso o tumoral maligno, y conduce con frecuencia a una resección quirúrgica de la zona afectada.
Caso clínicoVarón de 63 años, con síndrome de apnea obstructiva del sueño y dislipidemia, que viaja con frecuencia por motivos laborales (en el último año ha visitado Turquía, Hungría, Perú y Alemania) y presenta episodios aislados de diarrea del viajero. En los 13 días previos al ingreso había viajado por Australia, donde inició cuadro de dolor en hipogastrio y fosa ilíaca izquierda, con irradiación a la fosa lumbar izquierda. No se había detectado fiebre, aunque sí disuria y tenesmo vesical, por lo que había tomado ciprofloxacino oral, 400mg/12h durante los últimos 5 días. El día antes del ingreso en urgencias había presentado 3 episodios de vómito alimentario y deposición blanda sin productos patológicos.
Se palpaba gran masa dolorosa en flanco y fosa ilíaca izquierda, sin signos de irritación peritoneal. En la analítica, 7.000 leucocitos, 76% de polimorfonucleares y proteína C reactiva 12mg/dl, velocidad de sedimentación globular (VSG) 53mm, Hb 12,50g/dl, hematócrito 38,20%, 4.320.000 eritrocitos, hierro 32,3μg/dl, ferritina 839μg/l (30-400), capacidad total de fijación de hierro 180μg/dl, saturación de hierro 17,94%, alteración de perfil nutricional con albúmina de 2.360mg/dl y prealbúmina de 9mg/dl.
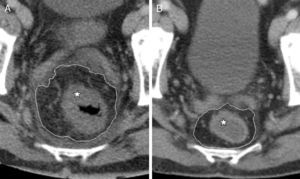
Mediante ecografía y TC se detectó engrosamiento parietal concéntrico de colon descendente, sigma y recto, con rarefacción de la grasa adyacente (fig. 1 A y B) y mínima cantidad de líquido libre periesplénico y en parietocólico izquierdo.
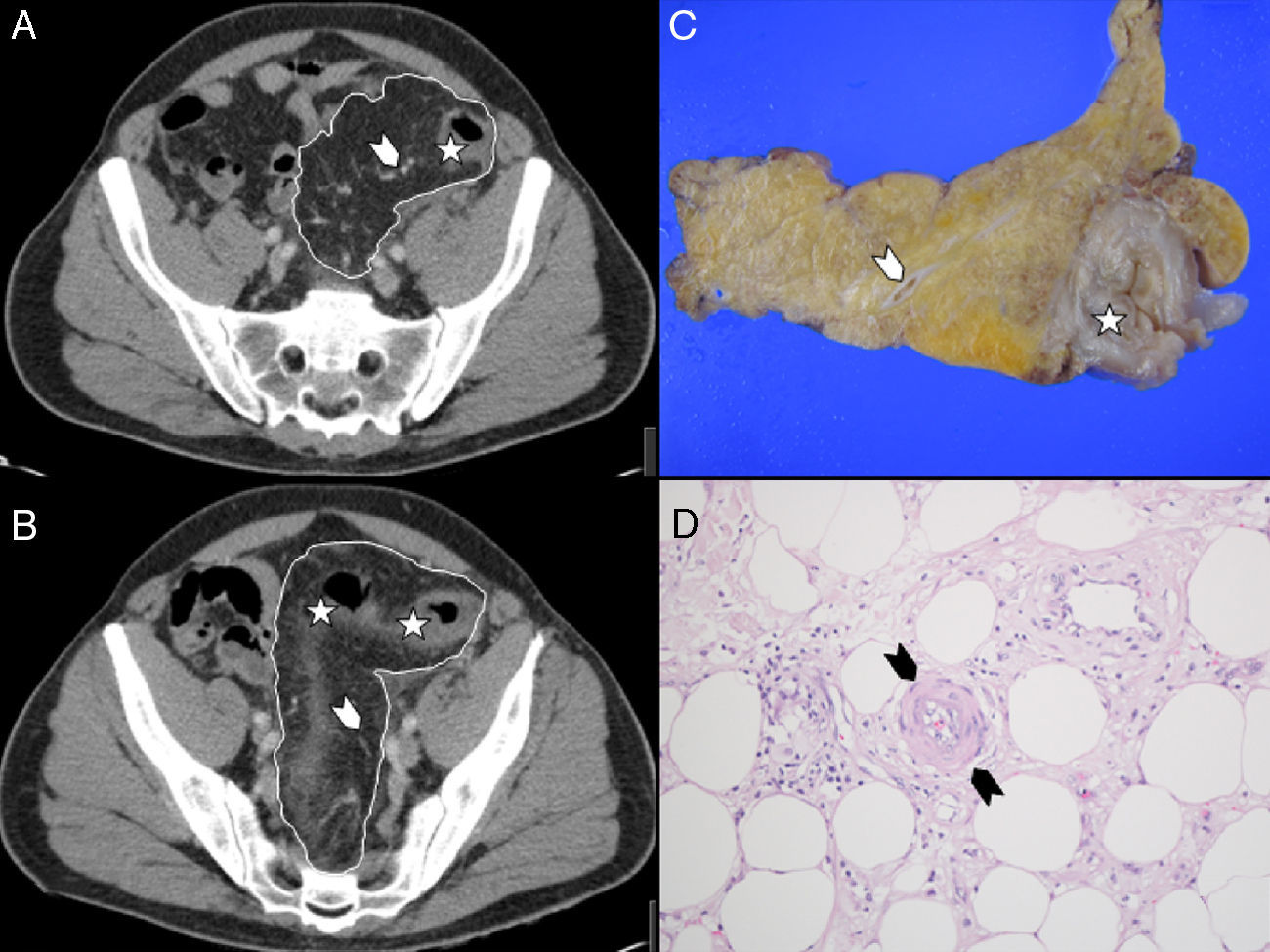
El mesenterio del sigma (A) y recto-sigma (B) aparece engrosado (línea de contorno), tanto en la TC como en la pieza de resección (C). El colon no presenta signos de isquemia y los cambios solo afectan a la grasa del mesenterio. El colon está ligeramente engrosado pero conserva su morfología habitual (asteriscos). Los vasos discurren por el centro de la paniculitis (cabezas de flecha blancas). Corte del mesenterio del colon (D) teñido con hematoxilina-eosina (×40), que muestra histiocitos espumosos, celularidad inflamatoria crónica y signos de vasculitis (cabezas de flecha negras).
Se inició tratamiento empírico con meropenem. Los coprocultivos fueron negativos para Clostridium difficile y Giardia lamblia. El urocultivo, negativo. Los hemocultivos obtenidos tras picos febriles de 39°C también fueron negativos. Posteriormente, la biopsia colónica obtenida por colonoscopia fue positiva para Pseudomonas aeruginosa y Escherichia coli, ambas sensibles a meropenem.
En la colonoscopia, la mucosa presentaba afectación difusa desde recto hasta ángulo esplénico y era de aspecto normal en colon derecho y transverso. Los hallazgos eran indicativos de colitis isquémica: eritema, disminución de la luz cólica en sigma, exudados mucosos que tapizan algunas áreas, friabilidad en el roce con el endoscopio, hemorragia tras la toma de biopsias, sin hemorragias submucosas, seudopólipos ni úlceras. A nivel microscópico, los hallazgos fueron inespecíficos.
El paciente evolucionó con alteración del ritmo intestinal y episodios suboclusivos debidos a inflamación de colon descendente (tendencia a estreñimiento con episodios diarreicos autolimitados sin productos patológicos), y mal control del dolor a pesar de llevar perfusión continua con cloruro mórfico. Ante la intolerancia oral, se instauró nutrición parenteral total.
Una segunda TC detectó aumento del líquido libre sin reducción de la masa inflamatoria descrita previamente. Con diagnóstico de colitis isquémica y dada la mala evolución clínica, se procedió a laparotomía. Se constató inflamación de toda la grasa mesentérica desde el ángulo esplénico del colon hasta el recto, con focos de necrosis grasa, abundante líquido serohemático (que se remitió para cultivo) y colon de aspecto congestivo. Se procedió a la resección del colon descendente y sigma a lo Hartmann, y se dejó colostomía terminal en la fosa ilíaca izquierda. El postoperatorio transcurrió sin incidencias, el paciente reinició tránsito y tolerancia, y se le dio el alta al quinto día posquirúrgico.
El examen macroscópico de la pieza mostró zonas hemorrágicas, depósitos de fibrina y focos de esteatonecrosis en el mesenterio del colon (fig. 1C). A nivel microscópico se detectó infiltrado inflamatorio linfocítico crónico, fibrosis subintimal y oclusión de la luz con fenómenos de recanalización en vasos de mediano y pequeño calibre, y vasculitis linfocítica sin necrosis de la pared en vasos de pequeño calibre (fig. 1D).
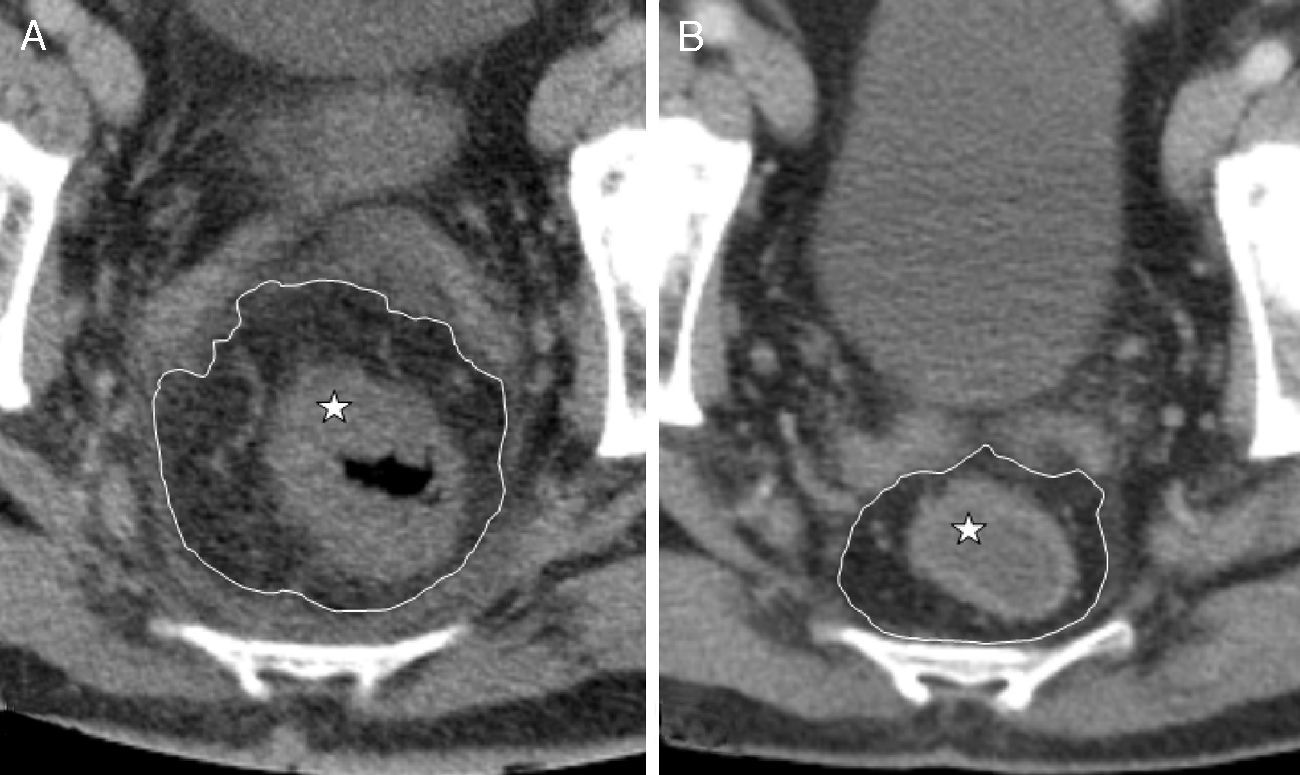
A las pocas semanas, la TC pélvica reveló un recto y mesorrecto engrosados (fig. 2 A). El paciente recibió tamoxifeno, 10mg/12h, ininterrumpidamente, y prednisona, 40mg/24h, con reducción progresiva de la dosis durante 3 meses. A los 9 meses, cuando el recto y el mesorrecto habían recuperado el tamaño normal (fig. 2B), se propuso al paciente una nueva intervención para reconstruir el tránsito intestinal. En este momento, el aspecto macroscópico del muñón rectal y el mesorrecto eran normales. En el postoperatorio desarrolló una fístula anastomótica que se resolvió con tratamiento conservador. Dos años después del diagnóstico inicial, no hay evidencia de recidiva de la paniculitis mesentérica colónica.
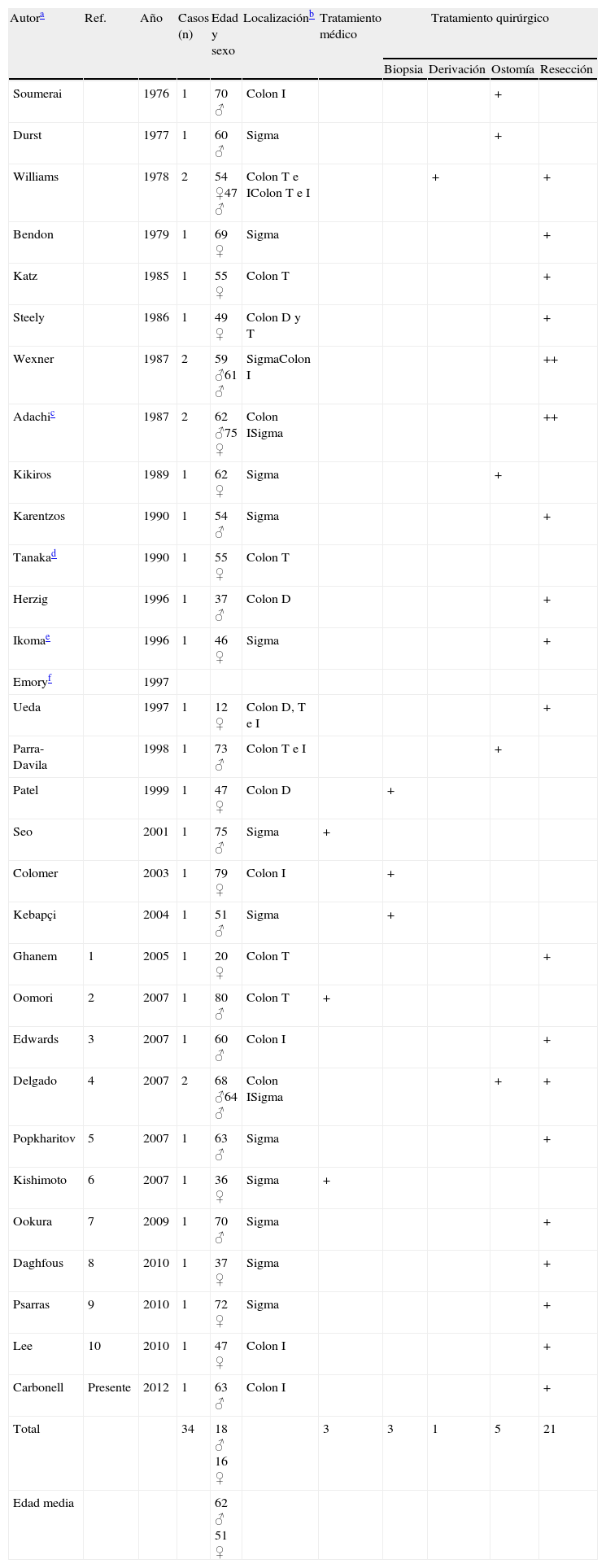
DiscusiónLa revisión de la literatura identifica 34 casos de paniculitis que afecta al mesenterio del colon (tabla 1). La mayoría de publicaciones describe un único caso. La distribución por sexos es similar (18 varones, 16 mujeres), aunque la edad (media±desviación estándar) de los hombres (62,0±10,4 años) es superior a la de las mujeres (50,9±18,7 años) en algo más de una década. Si se aplica el test de Kolmogorov-Smirnov a la variable edad de la muestra, esta no se diferencia significativamente de una distribución normal (p=0,32), lo que permite comparar las medias con el test t de Student (p=0,046) y señalar que esta diferencia de edad entre hombres y mujeres es estadísticamente significativa.
Casos publicados de paniculitis que afecta al mesenterio del colon
| Autora | Ref. | Año | Casos (n) | Edad y sexo | Localizaciónb | Tratamiento médico | Tratamiento quirúrgico | |||
| Biopsia | Derivación | Ostomía | Resección | |||||||
| Soumerai | 1976 | 1 | 70 ♂ | Colon I | + | |||||
| Durst | 1977 | 1 | 60 ♂ | Sigma | + | |||||
| Williams | 1978 | 2 | 54 ♀47 ♂ | Colon T e IColon T e I | + | + | ||||
| Bendon | 1979 | 1 | 69 ♀ | Sigma | + | |||||
| Katz | 1985 | 1 | 55 ♀ | Colon T | + | |||||
| Steely | 1986 | 1 | 49 ♀ | Colon D y T | + | |||||
| Wexner | 1987 | 2 | 59 ♂61 ♂ | SigmaColon I | ++ | |||||
| Adachic | 1987 | 2 | 62 ♂75 ♀ | Colon ISigma | ++ | |||||
| Kikiros | 1989 | 1 | 62 ♀ | Sigma | + | |||||
| Karentzos | 1990 | 1 | 54 ♂ | Sigma | + | |||||
| Tanakad | 1990 | 1 | 55 ♀ | Colon T | ||||||
| Herzig | 1996 | 1 | 37 ♂ | Colon D | + | |||||
| Ikomae | 1996 | 1 | 46 ♀ | Sigma | + | |||||
| Emoryf | 1997 | |||||||||
| Ueda | 1997 | 1 | 12 ♀ | Colon D, T e I | + | |||||
| Parra-Davila | 1998 | 1 | 73 ♂ | Colon T e I | + | |||||
| Patel | 1999 | 1 | 47 ♀ | Colon D | + | |||||
| Seo | 2001 | 1 | 75 ♂ | Sigma | + | |||||
| Colomer | 2003 | 1 | 79 ♀ | Colon I | + | |||||
| Kebapçi | 2004 | 1 | 51 ♂ | Sigma | + | |||||
| Ghanem | 1 | 2005 | 1 | 20 ♀ | Colon T | + | ||||
| Oomori | 2 | 2007 | 1 | 80 ♂ | Colon T | + | ||||
| Edwards | 3 | 2007 | 1 | 60 ♂ | Colon I | + | ||||
| Delgado | 4 | 2007 | 2 | 68 ♂64 ♂ | Colon ISigma | + | + | |||
| Popkharitov | 5 | 2007 | 1 | 63 ♂ | Sigma | + | ||||
| Kishimoto | 6 | 2007 | 1 | 36 ♀ | Sigma | + | ||||
| Ookura | 7 | 2009 | 1 | 70 ♂ | Sigma | + | ||||
| Daghfous | 8 | 2010 | 1 | 37 ♀ | Sigma | + | ||||
| Psarras | 9 | 2010 | 1 | 72 ♀ | Sigma | + | ||||
| Lee | 10 | 2010 | 1 | 47 ♀ | Colon I | + | ||||
| Carbonell | Presente | 2012 | 1 | 63 ♂ | Colon I | + | ||||
| Total | 34 | 18 ♂ 16 ♀ | 3 | 3 | 1 | 5 | 21 | |||
| Edad media | 62 ♂ 51 ♀ | |||||||||
Según esta revisión (tabla 1), la paniculitis afecta al mesenterio de sigma (n=15), colon izquierdo (n=8), colon transverso (n=4), colon derecho (n=2) o más de un segmento colónico (n=5). El manejo de los pacientes fue médico (n=3) o quirúrgico (n=30). Las modalidades quirúrgicas fueron: biopsia (n=3), derivación intestinal (n=1), ostomía (n=5) o resección (n=21). Según estos datos, la mayoría de pacientes con paniculitis mesentérica colónica fue tratada con alguna modalidad de tratamiento quirúrgico, y en aproximadamente 2 de cada 3 se optó por la resección de la zona afectada (tabla 1).
La paniculitis mesentérica es un proceso inflamatorio y fibrótico del tejido adiposo del mesenterio, aunque en ocasiones se ven afectadas otras zonas (región peripancreática, omento, retroperitoneo o pelvis). Son sinónimos suyos: mesenteritis lipoesclerótica, lipodistrofia aislada del mesenterio, lipomatosis mesentérica, lipogranuloma del mesenterio, manifestación mesentérica de la enfermedad de Weber-Christian, mesenteritis esclerosante o mesenteritis retráctil. No está claro si se trata de entidades diferenciadas o variantes de una misma enfermedad.
Su etiología es desconocida e idiopática en la mayoría de casos. Se ha descrito en pacientes con antecedente de traumatismo, cirugía abdominal o endoscopia previa, retención de material de sutura o cuerpo extraño, vasculitis, enfermedad autoinmune, síndrome paraneoplásico, enfermedad maligna (linfoma, entre otras), lesión isquémica, reacción alérgica o infección. La diversidad de enfermedades asociadas subyacentes indica que se trata de un proceso inespecífico secundario a cualquier agresión intraabdominal (tumoral, inflamatoria, traumática), que provoca una reacción inflamatoria local independiente de la causa desencadenante.
El tiempo medio de evolución clínica puede oscilar entre 2 semanas y 16 años, con una media de 6 meses. En la mayoría de casos, la evolución clínica es favorable, aun en ausencia de tratamiento, con resolución completa de los cambios inflamatorios y la fibrosis. En 15% evoluciona hacia la cronicidad. El pronóstico es bueno y las recidivas raras.
Se diagnostica de modo incidental en una prueba de imagen o se manifiesta con una amplia gama de síntomas (dolor abdominal, diarrea, estreñimiento, vómitos, distensión abdominal, anorexia, pérdida de peso, fiebre), o como una masa palpable única o múltiple. En casos excepcionales se ha descrito hemorragia digestiva baja, ictericia, obstrucción intestinal, perforación o abdomen agudo (como en el presente caso).
En la analítica solo se detecta aumento de la VSG y anemia ocasionales. Puede aumentar el nivel de reactantes de fase aguda en un periodo de actividad. Los hallazgos macroscópicos se dividen a partes iguales entre engrosamiento difuso del mesenterio, masas mesentéricas aisladas y masas múltiples. En la TC aparecen masas heterogéneas, encapsuladas, nódulos de pequeño tamaño, una cápsula seudotumoral, con los vasos mesentéricos rodeados o desplazados pero no invadidos. Puesto que la enfermedad es extrínseca al intestino, la colonoscopia suele ser normal. La laparoscopia permite visualizar las lesiones y tomar biopsia. El diagnóstico definitivo se obtiene mediante biopsia con aguja o trucut o en la pieza quirúrgica en caso de resección.
El diagnóstico diferencial se establece con liposarcoma bien diferenciado, fibrosis retroperitoneal idiopática, tumor desmoide, carcinoide, tuberculosis, mesotelioma peritoneal, amiloidosis, enfermedad de Whipple, colitis isquémica (como en nuestro caso) o linfoma. En algunos pacientes, la mesenteritis coexiste con un linfoma durante el seguimiento.
Para algunos, las formas asintomáticas no deberían tratarse, y solo las formas complicadas o invalidantes deberían recibir tratamiento. Para otros, el tratamiento debería prevenir la progresión de la enfermedad. Se han ensayado pautas con inmunosupresores (ciclofosfamida, colchicina, azatioprina), corticoides, tamoxifeno, progesterona e incluso radioterapia.
La cirugía debería reservarse para el fallo del tratamiento médico o cuando aparecen complicaciones (obstrucción intestinal, perforación). Consiste en derivaciones internas o externas, y resecciones segmentarias (principalmente si afecta al mesocolon). La resección completa de la masa es habitualmente imposible y se considera carente de beneficio.