Presentamos un caso de una paciente, remitida a nuestra unidad por presentar una lesión hepática sólida, sugestiva de metástasis, que tras biopsia, fue diagnosticada de hemangioendotelioma epitelioide hepático.
Se trata de una entidad infrecuente, de curso clínico y pronóstico impredecibles, con un potencial letal difícil de prever. Destacamos su importancia por ser una entidad poco frecuente, en la que hay que pensar cuando detectamos una lesión hepática única, debiendo ser incluida en el diagnóstico diferencial con las metástasis hepáticas. Subrayamos la rareza del tumor, su presentación como lesión hepática única y la indicación de tratamiento quirúrgico.
Describimos las características clínico-patológicas de esta lesión, aportando un nuevo caso de hemangioendotelioma epitelioide hepático y analizando las distintas opciones terapéuticas.
We report the case of a female patient who was referred to our unit because of a solid liver tumor, suggestive of metastasis. After biopsy, the patient was diagnosed with epithelioid hemangioendothelioma of the liver.
Epithelioid hemangioendothelioma is a rare entity with an unpredictable, potentially fatal, clinical course and outcome. Due to its rarity, this entity should be considered when a solitary hepatic lesion is detected and should be included in the differential diagnosis with liver metastases. We highlight the infrequency of this tumor, its presentation as a solitary hepatic lesion and the indication of surgical treatment.
We describe the clinical and pathological characteristics of epithelioid hemangioendothelioma of the liver and report a new case of this entity. The distinct therapeutic options are discussed.
El hemangioendotelioma epitelioide hepático, es un tumor de origen vasular, de baja frecuencia, cuya evolución clínica y pronóstico, son difíciles de prever. Considerado como un tumor de bajo grado de malignidad, tiene un comportamiento intermedio entre el hemangioma y hemangiosarcoma.
Las pruebas de imagen no permiten en la mayoría de los casos establecer el diagnóstico definitivo, siendo etiquetado inicialmente como metástasis hepáticas; es necesario el estudio anatomopatológico para lograr el diagnostico de certeza.
La estrategia terapéutica en estos tumores no está totalmente estandarizada, dada su rareza, heterogeneidad y variabilidad clínica. El papel del trasplante hepático en el tratamiento de estos tumores continúa siendo controvertido.
Caso clínicoMujer de 56 años, con antecedentes de dislipemia y atrofia renal derecha controlada por su especialista de urología. En ecografía de control se detecta riñón derecho atrófico con dilatación pielocalicial ya conocida y nódulo hepática sólida, de nueva aparición, que plantea el diagnóstico de sospecha de adenoma, hiperplasia nodular focal, angioma, metástasis, colangiocarcinoma o menos probablemente hepatocarcinoma. Ante el hallazgo casual de esta tumoración hepática, la paciente es remitida a nuestro hospital.
Asintomática desde el punto de vista clínico, destaca en la analítica una discreta elevación de la GPT; la radiología de tórax y abdomen no muestran hallazgos significativos. La serología vírica y los marcadores tumorales: dentro de la normalidad.
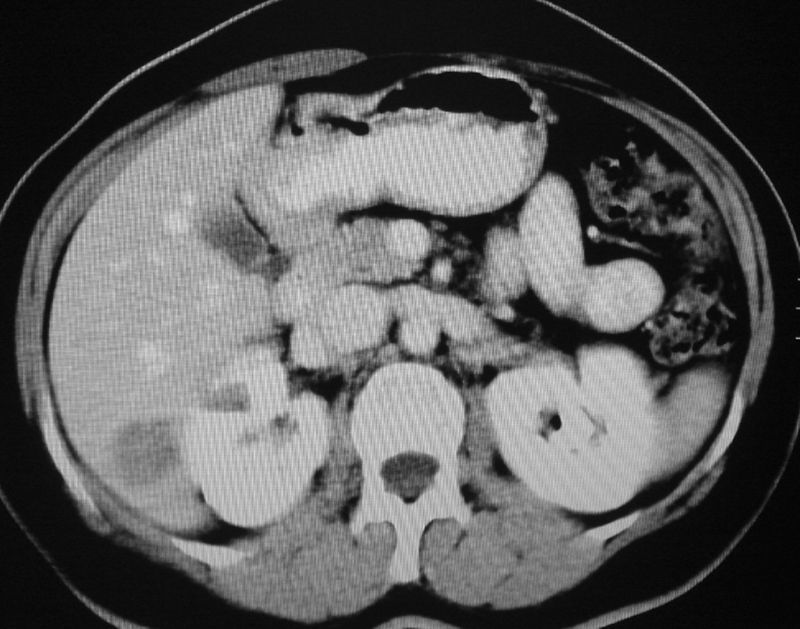
La TC confirma los hallazgos descritos en la ecografía, objetivando lesión ocupante de espacio hepática en lóbulo hepático derecho, segmento vi de 2,5cm, hipovascular, con mínimo realce periférico en fase portal sugestiva de metástasis (fig. 1). La RM confirma la presencia de un nódulo de 25mm en segmento VI, discretamente hiperintenso en T2 y con realce periférico, compatible con metástasis.
Ante la sospecha de metástasis hepática se inicia protocolo para localizar tumor primario y estudio de extensión. Las exploraciones para descartar un tumor primario gastrointestinal negativas. El PET-TAC detecta una imagen hipermetabólica en hígado, sugestivo de metástasis hepática (SUV máximo 5,2), no detectando captaciones patológicas en el resto de órganos.
Dados los hallazgos negativos para tumor primario, tras el estudio realizado se decide realización de biopsia de la lesión hepática cuyo resultado aporta el diagnóstico definitivo del tumor al informar de neoplasia con células de aspecto epitelioide sugestiva de hemangioendotelioma epitelioide (HEH).
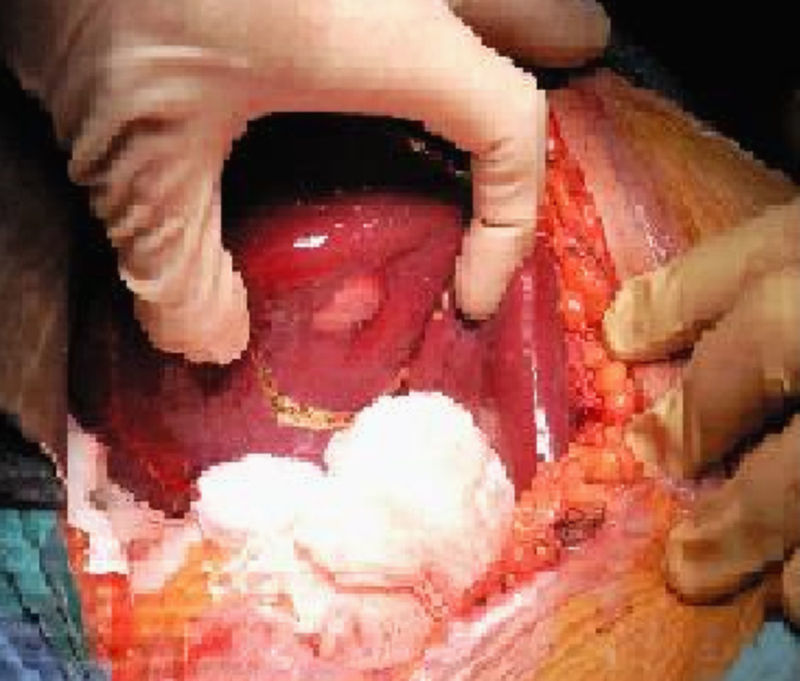
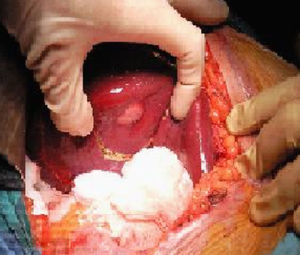
En la intervención no se objetiva enfermedad extrahepática; a nivel de la superficie del lóbulo hepático derecho, segmento vi se identifica una lesión blanquecina (fig. 2). La ecografía intraoperatoria no objetivo otros nódulos hepáticos, por lo que decidimos realizar una resección hepática limitada con margen de seguridad.
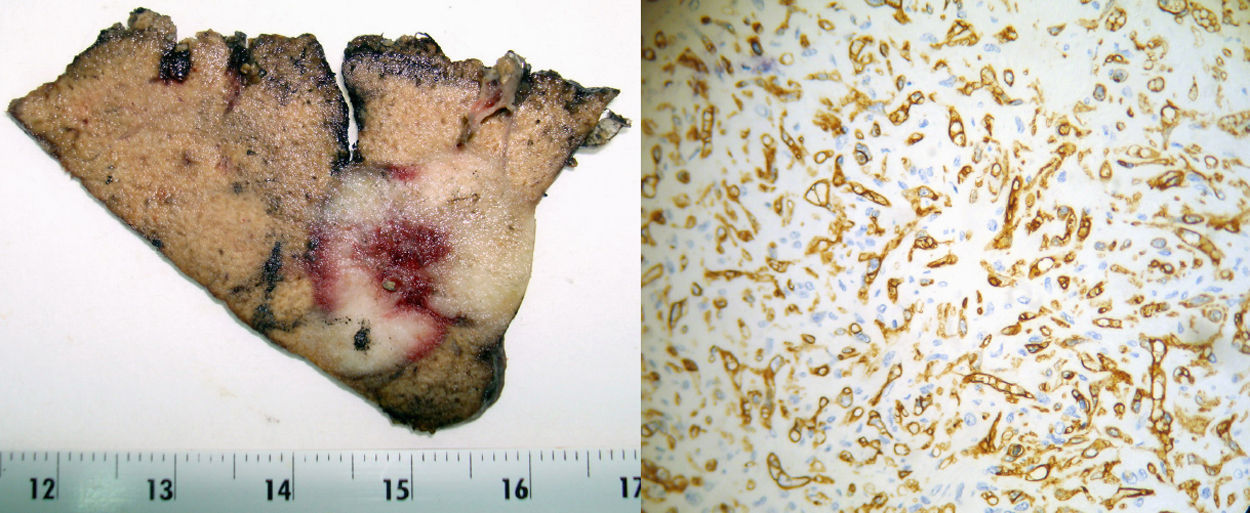
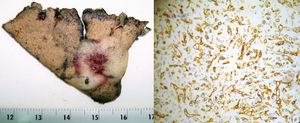
El informe anatomopatológico definitivo de la pieza describe una neoformación vascular, no encapsulada, constituida por células que no muestran alta atipia nuclear con índice de proliferación nuclear de 3%. Las células muestran alta reactividad al CD31, CD34 y negatividad a la CK AE1-3 y desmina confirmando, en nuestro caso, el diagnóstico de HEH (fig. 3).
Actualmente la paciente se encuentra libre de enfermedad después de 2 años de la intervención quirúrgica.
DiscusiónEl HEH es un tumor raro, originado en las células endoteliales, que afecta al hígado y otras vísceras del organismo1, cuyo comportamiento es intermedio entre el hemangioma y hemangiosarcoma.
Descrito en 1982 por Weiss2 tras analizar 41 casos (no hepáticos); posteriormente en 1984 Ishak3, describió sus características al analizar 32 casos de HEH. Su incidencia se estima en 0,1%4, habiéndose descrito hasta la fecha 402 pacientes con HEH en la literatura mundial5. Dado que su potencial maligno es impredecible, algunos autores recomiendan añadir el término maligno en su evolución. En su forma hepática suele ser de grado bajo a intermedio de malignidad, con un comportamiento diferente al del hemangioendotelioma infantil4,6,7.
Su etiología es desconocida, diagnosticándose el 60% de los casos en mujeres, en la cuarta década de la vida1,4,8. Suele presentarse como lesiones múltiples, bilaterales, de tamaño variable, con características radiológicas superponibles a las metástasis. En los casos unilobulares, el lóbulo hepático derecho es el más frecuentemente afectado. Cuando la localización es periférica, el tumor tiende a confluir y retraer la cápsula de Glisson1,5,8.
La forma clínica de presentación es variable; un 20% de los pacientes están asintomáticos, siendo más frecuente una sintomatología inespecífica (dolor en hipocondrio derecho, malestar abdominal y pérdida de peso) y astenia. En estadios avanzados puede presentarse insuficiencia hepática con ictericia, ascitis o encefalopatía1,4,5; todo ello origina que su diagnóstico se realice de forma casual.
A nivel del laboratorio, las alteraciones son inespecíficas, destacan fosfatasas alcalinas y gama-glutamiltranspeptidasa elevadas con aumento de los enzimas de citolisis, no siendo útiles los marcadores tumorales para el diagnóstico o el seguimiento de las recidivas5,9.
El diagnóstico se basa en estudios de imagen: ecografía, TC y RM, más sugestivos de lesiones metastásicas que de tumor vascular. Desde el punto de vista radiológico se describen 2 variedades; un nódulo único hepático, en fases iniciales o difusa como consecuencia del aumento de tamaño de las lesiones nodulares, asociando a menudo invasión vascular hepática4,9–13.
La radiografía simple puede mostrar calcificaciones en hipocondrio derecho. En la ecografía abdominal, este tumor puede presentarse como imágenes hipoecóicas con respecto al parénquima adyacente o hiperecogénicas rodeadas de un halo hipoecogénico11. La TC es la prueba más sensible para establecer la extensión tumoral; tras administración de contraste se visualiza zona central de baja atenuación con realce periférico, con o sin anillo hipointenso. La detección de una hipertrofia compensadora del parénquima sano es un indicador de su lento crecimiento10–12.
La RM muestra imágenes hipointensas o isointensas en T1, con o sin anillo periférico, y un incremento de señal heterogéneo, con o sin anillo periférico oscuro, de baja señal en T2 como en nuestro caso. Tras administrar gadolinio intravenoso, se aprecia área central hiperintensa rodeada de área hipointensa con o sin anillo oscuro13. Sin embargo, la inespecificidad de las técnicas de imagen, pueden dar diagnóstico inicial equívoco, como ha sucedido en nuestra paciente, debiendo confirmarse mediante estudio anatomopatológico.
Desde el punto de vista histopatológico, el HEH se caracterizan por su naturaleza infiltrativa, que tiende a respetar la estructura acinar hepática. El diagnóstico de certeza lo proporcionan la inmunohistoquímica, con positividad para marcadores endoteliales como antígenos contra factor viii en la mayoría de los casos, de CD34 (antígeno de progenitores hematopoyéticos) hasta en un 94%, de CD31 en el 86% y de citoqueratinas en raras ocasiones y riqueza en colágeno tipo vi y laminina1,9,14,15.
El diagnóstico diferencial debe incluir lesiones benignas y lesiones neoplásicas. Hasta un 60–80% de los pacientes con HEH son diagnósticados erróneamente. Entre las neoplasias malignas más frecuentemente confundidas con el HEH destaca el colangiocarcinoma y hepatocarcinoma, metástasis de carcinomas y angiosarcomas16. Su escasa frecuencia de presentación unida a que las pruebas de imagen no suelen ser concluyentes, hace necesario para su diagnóstico, acordarse de la existencia de esta entidad así como la realización de la biopsia para el diagnóstico de confirmación.
La estrategia terapéutica en estos tumores no esta estandarizada, dada su rareza, heterogeneidad y variabilidad clínica5,8,17. La resección hepática, es el tratamiento de elección en lesiones únicas, aunque no siempre se puede realizar con criterio oncológico, por la frecuente multicentricidad de las lesiones; por otra parte, se desaconseja realizar resecciones parciales ante el aumento descrito de la agresividad del tumor tras la resecciones paliativas1,5,8,18,19. En nuestro caso, al ser una lesión hepática única en segmento vi, indicamos una resección hepática limitada.
En los pacientes con lesiones múltiples, el trasplante hepático (TH) constituye la alternativa de tratamiento. La revisión de la literatura pone de manifiesto que el TH es el tratamiento más frecuentemente realizado (44,8%), seguido de la abstención (24,8%), administración de quimioterapia o radioterapia (21%) frente a la resección hepática (9,4%)5.
El Registro Europeo de Trasplante Hepático (RETH) describe 59 pacientes cuya indicación de TH ha sido este tumor; la supervivencia libre de enfermedad tras el trasplante es del 90%, 82% y 64% a 1, 5 y 10 años respectivamente, no encontrándose influenciada por el tratamiento previo al TH, la invasión linfática o la localización extrahepática de la enfermedad; sin embargo la invasión microvascular o la combinación de invasión macro-microvascular si influye significativamente en la supervivencia tras el TH20.
En nuestra experiencia, de los 1.650 TH realizados hasta el momento actual, solo un paciente ha sido por este tumor, falleciendo posteriormente por recidiva tumoral.
Su evolución es variable e impredecible, describiéndose tanto supervivencias largas como muerte precoz a pesar del tratamiento. No se han descrito factores predictores de la mortalidad, dado que la ausencia de tratamiento, la histología o la presencia de metastasis, no descartan una larga supervivencia15. La revisión del tratamiento realizado en 253 casos publicados, indican que las terapias quirúrgicas aportan mayor supervivencia (54,5% y 75% tras TH y resección respectivamente), frente al tratamiento con quimioterapia y radioterapia (30% y 4,5% respectivamente) a 5 años5.
Dada la rareza de este tipo de tumor, consideramos necesario tener presente su existencia ante la presencia de lesiones hepáticas sólidas, en el contexto de pacientes sin otra patología hepática o tumoral asociada, planteando la necesidad de realizar estudios multicéntricos a fin de optimizar su tratamiento.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.