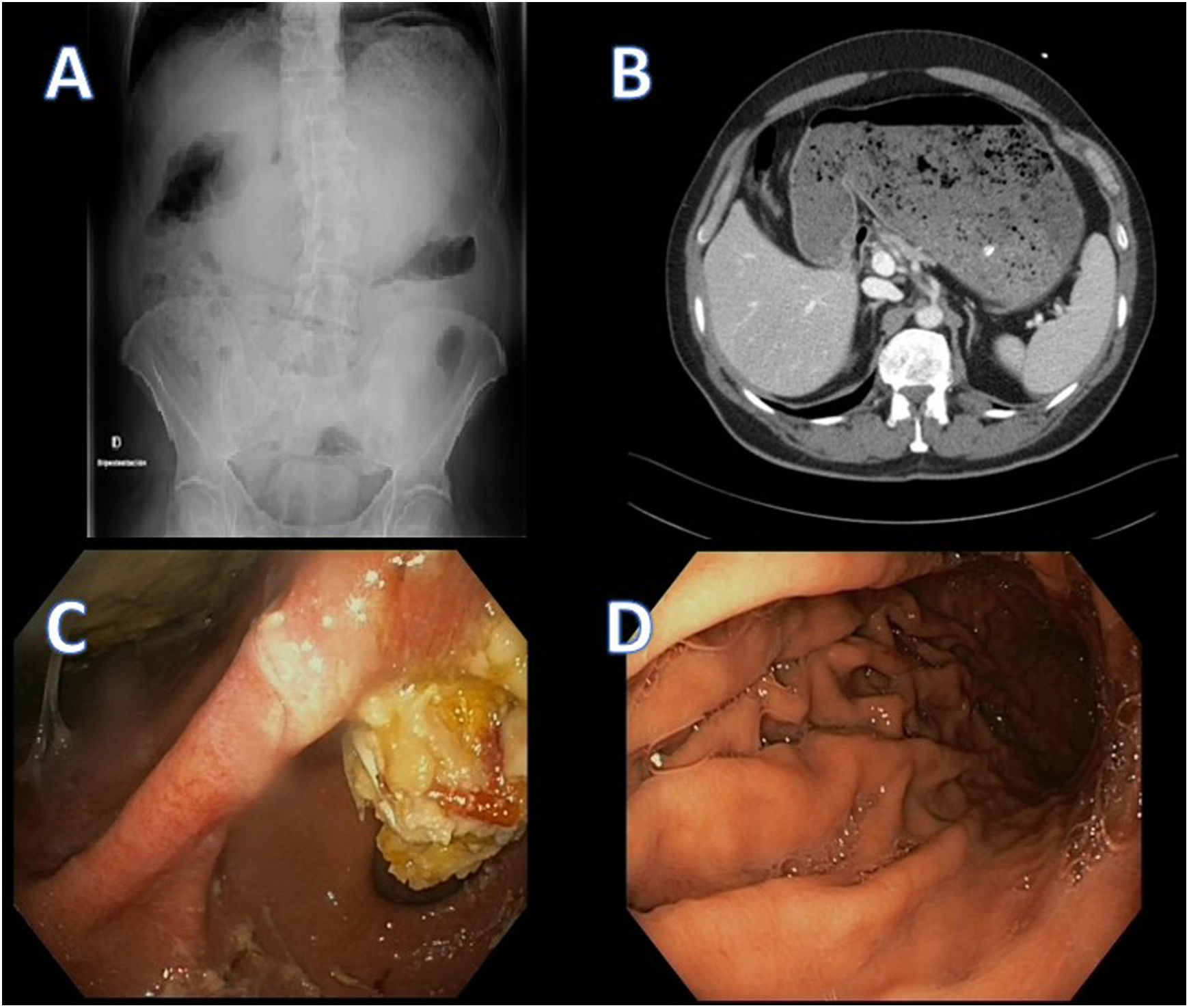
Presentamos el caso de un paciente varón de 54 años con fibrilación auricular (FA), en tratamiento con rivaroxabán, flecainida y bisoprolol, al que se le realiza una crioablación de venas pulmonares por refractariedad al manejo farmacológico, siendo dado de alta a las 24 horas sin incidencias. A los cinco días acude a Urgencias con cuadro de vómitos, epigastralgia y distensión abdominal. Se realiza radiografía de abdomen que muestra dilatación de la cámara gástrica (fig. 1A). Se coloca sonda nasogástrica y se administra analgesia intravenosa. Se solicita tomografía de abdomen, en la cual se describe una marcada distensión gástrica sin aparente causa obstructiva (fig. 1B). El paciente permanece en observación y se completa el estudio con una gastroscopía, donde se objetiva gran dilatación gástrica con valoración parcial del cuerpo gástrico por restos alimenticios, pero alcanzándose segunda porción duodenal sin evidenciar causa obstructiva (fig. 1C). Veinticuatro horas después de acudir a Urgencias es dado de alta, con dieta baja en grasas y omeprazol a doble dosis. Es derivado a consulta de Digestivo, añadiéndose al tratamiento levosulpirida. Se repite gastroscopia, sin evidenciar lesiones (fig. 1D). A los siete meses el paciente está asintomático y se suspende el tratamiento.
La gastroparesia es un trastorno motor del estómago en el que se produce un enlentecimiento del vaciamiento gástrico en ausencia de una obstrucción mecánica. Las causas más frecuentes son: diabetes mellitus tipo 1 y 2, intervenciones quirúrgicas sobre el recorrido de las ramas del nervio vago en su parte proximal (como cirugías de la unión esofagogástrica, funduplicaturas y otras técnicas antirreflujo) o distal sobre el antro gástrico (p. ej., gastrectomía subtotal, duodenopancreatectomía cefálica) y farmacológico (opiáceos, antidepresivos tricíclicos y calcio antagonistas, entre otros), siendo idiopática hasta en 60%1,2. Para su diagnóstico es necesaria una prueba de imagen (radiografía o tomografía) y generalmente una gastroscopia, para descartar una causa obstructiva. El gold standard es el estudio gammagráfico de vaciamiento gástrico1.
La ablación por catéter de las venas pulmonares es una técnica cada vez más utilizada en el manejo de la FA. En función de la fuente de energía utilizada, se habla de ablación por radiofrecuencia (RFA) si para producir el daño tisular se utiliza una fuente de calor y de crioablación si se utiliza una fuente de frío3. Esta última parece tan efectiva como la RFA, con menos tasas de complicaciones como perforación cardiaca, tromboembolismo o estenosis de las venas pulmonares, aunque parece tener más riesgo de parálisis del nervio frénico y del nervio vago periesofágico3. Una lesión del nervio vago puede producir una gastroparesia secundaria a una afectación de la inervación del antro y píloro, cursando con dolor abdominal, vómitos, distensión y saciedad precoz. Sin embargo, esta complicación suele ser asintomática y su incidencia en la literatura varía según las series (0,2-48%)4. Son factores de riesgo el uso de temperaturas bajas en las venas pulmonares inferiores y que la aurícula izquierda sea de pequeño tamaño (acortando la distancia entre el ostium de la vena pulmonar inferior derecha y el esófago)5.
El manejo suele ser conservador, resolviéndose en la mayoría de los casos en unos seis meses4. Es conveniente evitar las causas que distiendan el estómago, realizando ingestas fraccionadas, impidiendo tomar bebidas gaseosas y beber líquidos durante la ingesta de sólidos. Se recomienda una dieta baja en grasas y rica en fibra, y el uso de procinéticos. Si no hay respuesta, los pacientes pueden beneficiarse del tratamiento endoscópico como inyección de toxina botulínica, dilatación pilórica o miotomía pilórica peroral5, quedando como las opciones quirúrgicas: gastrectomía subtotal o total o gastroenteroanastomosis como intervención paliativa, reservadas para los casos más refractarios4.
Con el desarrollo de nuevos procedimientos ablativos y su mayor implementación, es importante conocer esta complicación para poder evitarla en la medida de lo posible y reconocerla dentro de las causas de gastroparesia, para su detección y tratamiento precoz.