La fístula colecistocutánea (FCC) espontánea se define como la comunicación de la vesícula biliar con la piel, sin traumatismo o cirugía biliar previa. Es una de las posibles complicaciones causadas por la litiasis biliar1–10. Su incidencia actual es extremadamente baja, y aún es más infrecuente que se asocie a una fístula colecistocoledociana (síndrome de Mirizzi tipo II). Presentamos un caso de fístula colecistocutánea y colecistocoledociana y revisamos la literatura sobre este tema.
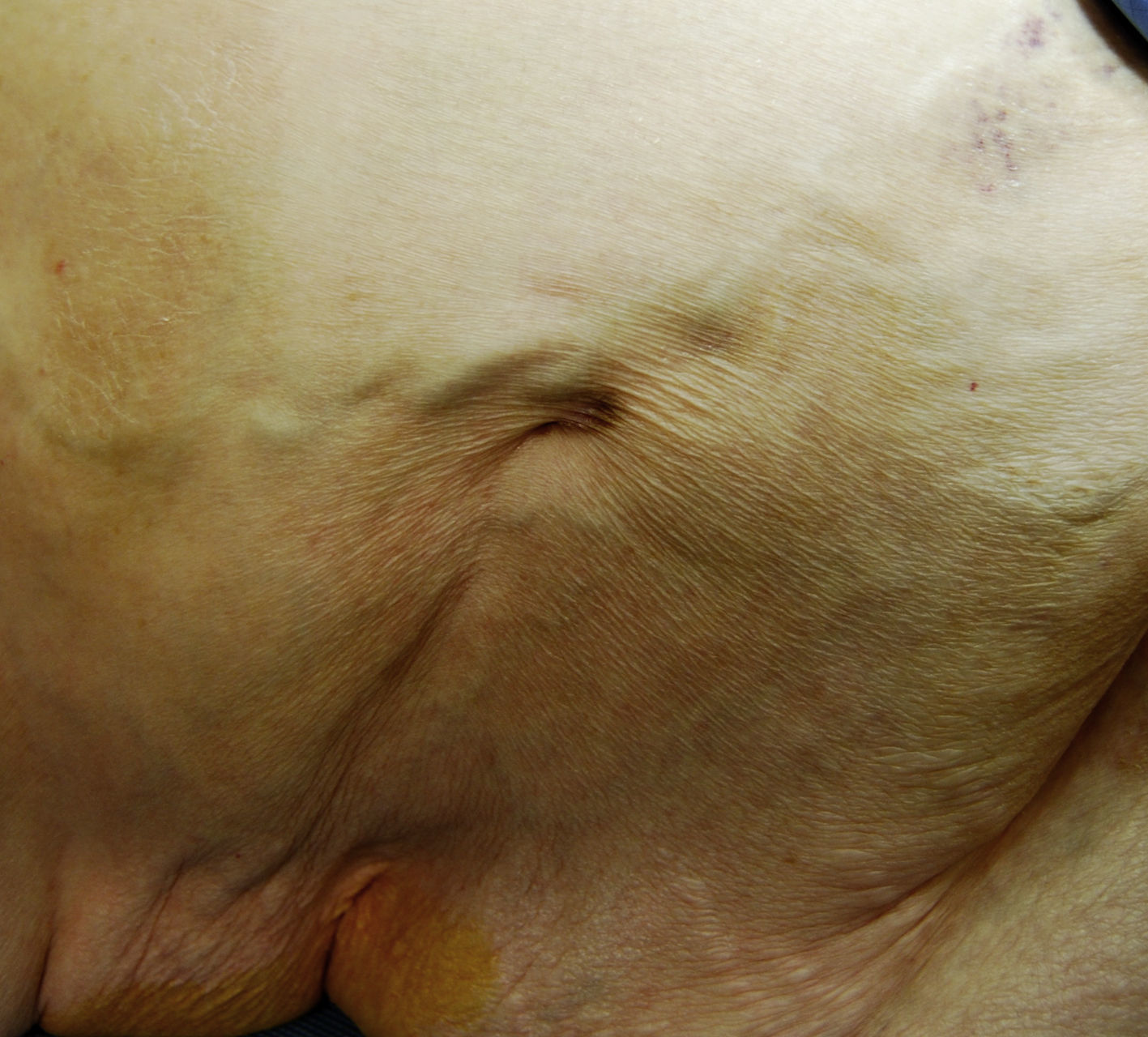
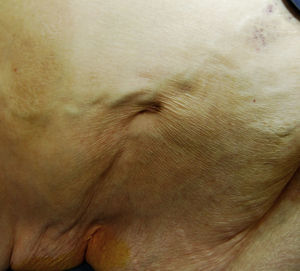
Mujer de 66 años con antecedentes de obesidad mórbida, hipertensión arterial, hiperuricemia, síndrome de apnea obstructiva del sueño, enfermedad pulmonar obstructiva crónica, trombosis parcial del tronco celíaco y fibrilación auricular. Acudió al servicio de urgencias por dolor abdominal de 24h localizado en la región umbilical. A la exploración se apreció hernia umbilical estrangulada. Como hallazgo incidental se observó en flanco derecho un orificio puntiforme que drenaba un líquido oleoso amarillento claro, que la paciente refería presentar desde hace 10 años (fig. 1). Se realizó cirugía urgente, incisión periumbilical resecando 15cm de íleon, no actuando sobre la fístula previamente descrita a petición de la paciente.
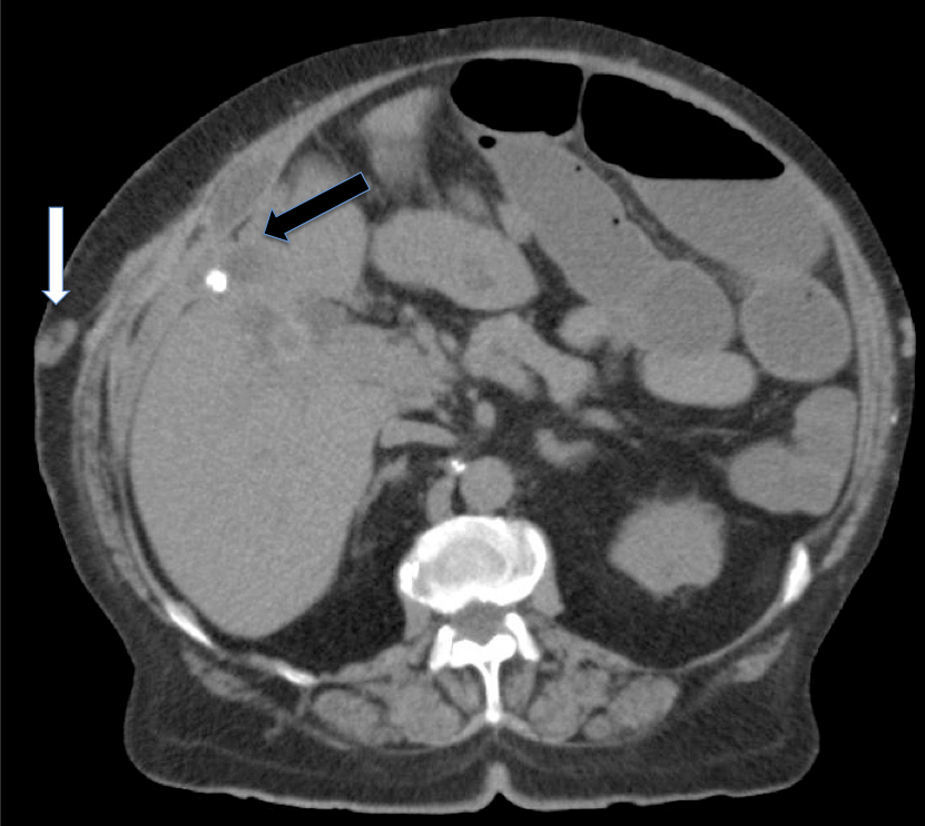
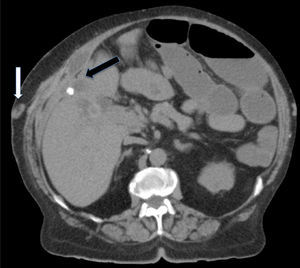
A los 10 días de la intervención, inició dolor abdominal y leucocitosis (16.320×106/l) sin alteración del perfil hepático, la TAC abdominal evidenció (fig. 2): litiasis en intestino delgado sin causar íleo biliar, dilatación de asas de delgado relacionadas con estenosis de la anastomosis, colelitiasis, ligera dilatación de la vía biliar y colección en hipocondrio derecho infectada. Se realizó laparotomía urgente, observando: una vesícula íntimamente adherida a la vía biliar y al peritoneo del hipocondrio derecho que lo retraía, una fístula colecistocoledocal (Mirizzi II [clasificación de McSherry]) que afectaba a más del 50% de la circunferencia e inflamación severa del resto de la vía biliar extrahepática. La vesícula estaba perforada al tejido subcutáneo donde existía una colección biliopurulenta comunicada con el orifico cutáneo (fístula colecistocutánea). Se practicó colecistectomía y resección de la vía biliar extrahepática, hepaticoyeyunostomía en conducto hepático común, drenaje de la colección subcutánea y exéresis del orificio cutáneo. Se objetivó estenosis inflamatoria de la anastomosis intestinal realizando una nueva anastomosis. En el postoperatorio inmediato presentó fuga biliar de bajo débito (<50cc/24h) por drenaje subhepático, que se solventó conservadoramente en 12 días. El informe histológico reveló signos inflamatorios crónicos en vesícula y vía biliar. En el cultivo de la colección subcutánea creció Escherichia coli. La estancia hospitalaria fue de 22 días. En el seguimiento efectuado durante 24 meses la paciente no ha presentado alteraciones clínicas o analíticas relacionadas con la intervención.
El primer caso de FCC fue descrito por Thilesius en 1670, Courvoisier describió 169 casos en 1890, pero desde 1966 a 2014 solo 55 casos de FCC han sido publicados en la literatura médica (estrategia de búsqueda en PubMed: «cholecystocutaneous fistula», sin límites 1966-2015)1–10.
La FCC habitualmente ocurre como complicación de enfermedad litiásica, aunque puede ocurrir por causa tumoral3,6. La toma de esteroides, la poliarteritis nodosa, la gliomatosis y vasculitis de la vesícula, los traumatismos previos o la infección tifoidea se han propuesto como dudosos factores predisponentes de FCC1,2,5. La FCC habitualmente ocurre tras un episodio de colecistitis aguda3. La obstrucción cística por causa litiásica y excepcionalmente tumoral, incrementa la presión intramural causando necrosis mural y, finalmente, perforación3,5,9,10. De forma extremadamente infrecuente, la vesícula se une a la pared, y termina perforándose al tejido subcutáneo y, finalmente, comunicándose al exterior dando lugar a una FCC8,9.
Hay 2 posibles escenarios clínicos: la existencia de un orificio cutáneo que emite bilis, pus o litiasis, sin alteración del estado general o escasos síntomas; o presentarse como tumoración subcutánea en hipocondrio derecho, con signos inflamatorios, que puede acompañarse de afectación del estado general6.
Solo en 3 ocasiones previamente se ha comunicado una FCC acompañada de fístula interna, 2 al duodeno y una al intestino delgado6,9. En la búsqueda bibliográfica realizada, no existen casos previos de fístula colecistocoledocal (Mirizzi II) y FCC concomitante.
En la TAC o resonancia magnética abdominal podemos observar el absceso y, en ocasiones, puede apreciarse el trayecto fistuloso1,4,5,8. Una fistulografía puede ser necesaria ocasionalmente1,2,8. El diagnóstico diferencial se plantea con el quiste epidérmico infectado, tuberculosis, pioderma gangrenoso y la osteomielitis costal2,10.
El tratamiento se debe adaptar a la forma de comienzo y condiciones médicas del paciente. Si el cuadro se inicia como absceso de pared, se debe realizar drenaje quirúrgico y antibióticos3,8. Aunque en un porcentaje de enfermos, cercano al 20%, inicialmente la FCC cierra, la recidiva es prácticamente universal1,9. Solo es aconsejable en pacientes de edad muy avanzada y comorbilidades severas. De forma diferida, el tratamiento consiste en la realización de una colecistectomía el drenaje de la colección subcutánea y la escisión del trayecto fistuloso4–6,8. La colecistostomía percutánea ha sido utilizada como tratamiento puente entre la fase inicial y la cirugía definitiva6.
La presencia de un orificio o absceso en hipocondrio derecho o más infrecuentemente en otra localización que drena bilis o litiasis nos debe hacer pensar en una FCC. Si solo observamos pus, el diagnóstico es más difícil y la fistulografía puede ser útil. La colecistectomía laparotómica inmediata o diferida suele ser el tratamiento más eficiente.