La colitis microscópica1,2 es una entidad caracterizada por la presencia de diarrea crónica con estudios radiológicos o endoscópicos normales o mínimamente alterados, de diagnóstico fundamentalmente anatomopatológico. Los dos grupos más importantes son la colitis colágena, definida por la presencia de una banda colágena subepitelial mayor de 10 micras3,4, y la colitis linfocítica, caracterizada por la existencia de un infiltrado inflamatorio crónico en lámina propia, aumento de linfocitos intraepiteliales y ausencia de engrosamiento significativo de banda colágena subepitelial5,6.
Existe un aumento progresivo del número de casos diagnosticados, fundamentalmente por la realización de biopsias endoscópicas en el estudio de pacientes con diarrea crónica y mucosa de aspecto macroscópico normal7.
En el presente estudio hemos recogido 24 casos de colitis microscópica (15 colitis colágena y nueve linfocítica) diagnosticados en nuestro servicio desde 1992, en los que se ha podido realizar un correcto seguimiento, analizando sus características epidemiológicas, el modo de presentación, las enfermedades asociadas, la evolución y el tipo de respuesta a los diferentes tratamientos empleados.
MATERIAL Y MÉTODOS
Realizamos un análisis retrospectivo de 24 pacientes diagnosticados en nuestro servicio de colitis microscópica, entre abril de 1992 y septiembre de 2000, en los que se pudo realizar un adecuado seguimiento clínico.
El diagnóstico se hizo según la presencia de un cuadro clínico compatible, caracterizado principalmente por la presencia de diarrea de más de un mes de evolución, asociado a una serie de criterios histológicos: infiltrado inflamatorio crónico en lámina propia, aumento de linfocitos intraepiteliales (más de 20% células epiteliales), daño del epitelio superficial y arquitectura criptal conservada. Para el diagnóstico de colitis colágena, además se exigía la presencia de una banda colágena subepitelial de más de 10 micras de grosor.
En ambos grupos se evaluó el sexo y la edad de presentación, y se investigó acerca de enfermedades concomitantes (especialmente reumatológicas), el consumo de medicación habitual, incluidos antiinflamatorios no esteroides (AINE), el modo de presentación (brusco o insidioso), la sintomatología asociada y el tiempo de evolución desde el diagnóstico.
Se analizó la existencia de alteraciones analíticas asociadas, incluida la determinación de grasa en heces, las alteraciones en los estudios radiológicos realizados (tránsito gastrointestinal y/o enema opaco) y el aspecto endoscópico macroscópico.
Por otro lado, se ha evaluado el curso evolutivo de esta afección en un período de tiempo prolongado (42,4 meses), analizándose de modo global y por separado la evolución de los pacientes que no habían sido tratados y la de aquellos en los que se han empleado distintas pautas terapéuticas aceptadas en el tratamiento de esta enfermedad. También se ha comparado la evolución entre los pacientes que seguían tratamiento de mantenimiento y aquellos que no lo hacían.
Para el estudio estadístico se aplicó el paquete PRESTA, utilizando la prueba de la χ2 para comparación de porcentaje de variables cualitativas. Para el estudio de variables cuantitativas se empleó la prueba de la t de Student.
RESULTADOS
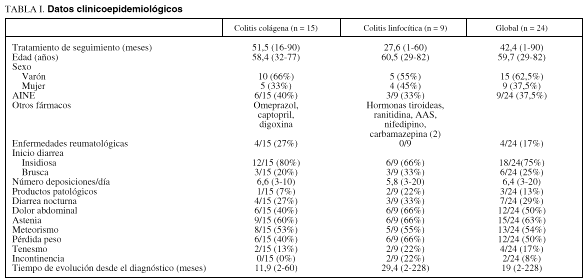
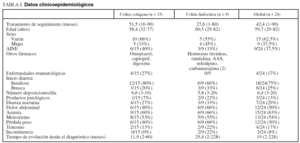
Entre las características clínicas y epidemiológicas de los pacientes (tabla I), destaca una edad media al diagnóstico de 59,7 años, con predominio masculino (el 62 frente al 37%), más acentuado en el grupo de colitis colágena. El tiempo medio de evolución en el momento del diagnóstico fue de 19 meses (límites, 2-228), superior en el grupo de colitis linfocítica, aunque excluyendo a una paciente con colitis linfocítica que tardó mucho en consultar (228 meses), debido a la escasa intensidad de sus síntomas, sin diferencias significativas. El tiempo medio de seguimiento fue de 42,4 meses (límites, 1-90 meses).
En 4 pacientes existía enfermedad reumatológica asociada (dos artrosis, una artritis reumatoide y una espondilitis anquilosante), todos ellos pacientes con colitis colágena. Ninguno de los pacientes con colitis linfocítica presentaba enfermedad reumatológica asociada. Otras enfermedades asociadas fueron: hipotiroidismo (un caso), epilepsia (2 casos), hipertensión arterial (2 casos), cardiopatía isquémica (un caso).
Nueve enfermos eran consumidores habituales de AINE (6 pacientes con colitis colágena y tres con colitis linfocítica), sin evidenciarse relación con la toma de ningún otro fármaco.
En 18 pacientes (75%) la diarrea tuvo un inicio insidioso, mientras que en el resto comenzó de modo brusco. Presentaron una media de 6,4 deposiciones diarias (límites, 3-20), sin diferencias significativas entre el grupo de colitis colágena y el de colitis linfocítica. En tres de los pacientes estudiados existía moco en las heces, sin evidenciarse en ningún enfermo sangre o pus. La diarrea era de predominio diurno, aunque 7 pacientes presentaban también deposiciones nocturnas.
Entre la sintomatología acompañante llamaba la atención la existencia de pérdida de peso en el 50% de los enfermos, habitualmente leve, y aparecieron también, en un porcentaje variable de enfermos, dolor abdominal, astenia, meteorismo, tenesmo rectal e incontinencia.
Entre las exploraciones complementarias, el estudio analítico fue normal, excepto una elevación leve de velocidad de sedimentación globular (VSG) (menor de 30 s) en 7 enfermos. En 13 pacientes se determinó grasa en heces con el test de Van de Kamer, que fue en todos ellos normal. Se efectuó estudio para descartar malabsorción asociada de sales biliares en 4 casos (tres colitis colágenas y una linfocítica), que fue negativo en todos ellos.
Se realizó transito gastrointestinal (TGI) en 14 pacientes y enema opaco en 13, normal en todos los casos.
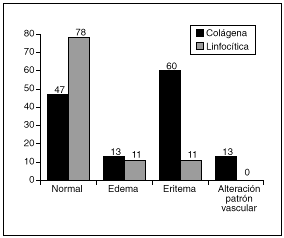
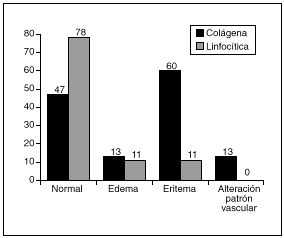
A todos se les realizó estudio endoscópico (fig. 1), que fue normal en 14 enfermos (58%). En los 10 restantes se evidenciaron alteraciones inespecíficas: edema, eritema, alteración del patrón vascular, etc. Comparando entre ambos grupos, existía un mayor porcentaje de estos hallazgos en el grupo de colitis colágena (el 53 frente al 22%), principalmente la presencia de eritema.
Fig. 1. Hallazgos endoscópicos.
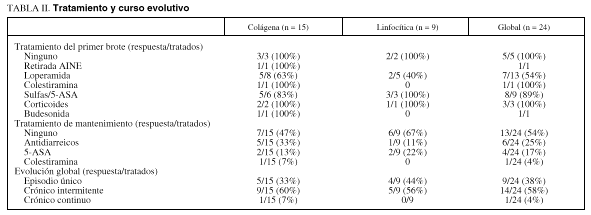
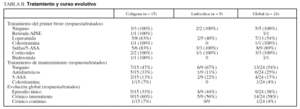
En cuanto al tratamiento empleado y curso evolutivo (tabla II), en los nueve pacientes que habitualmente recibían AINE se suspendió dicha medicación, con lo que desapareció la sintomatología únicamente en uno de ellos (una colitis colágena). En cuatro enfermos (dos colágenas y dos linfocíticas) que no recibían AINE, en los que se adoptó una actitud expectante, la sintomatología cedió de forma espontánea.
En 13 pacientes se inició tratamiento sintomático con antidiarreicos, con control de los síntomas en siete de ellos (54%). Nueve enfermos se trataron con salicilatos (sulfasalazina o 5-ASA), y existió respuesta clínica en ocho de ellos (89%). Tres pacientes precisaron prednisona oral, con respuesta clínica en todos, aunque los síntomas recurrieron en un caso tras la retirada de ésta. Además, se trató a una paciente con budesonida en enemas por el riesgo de usar corticoides (Mantoux positivo), que también presentó respuesta completa, tanto clínica como anatomopatológica, en control endoscópico posterior. A otro paciente se le trató con colestiramina oral, con buena respuesta.
Comparando la eficacia de los distintos tratamientos en ambos grupos, no observamos diferencias significativas entre los pacientes con colitis colágena y aquellos con colitis linfocítica.
De los 24 pacientes, en 13 (54%) no se ha empleado tratamiento de mantenimiento, ya que se encontraban asintomáticos u oligosintomáticos. Otros seis precisan tratamiento antidiarreico coincidiendo con las exacerbaciones del proceso, y únicamente cinco (21%) siguen tratamiento de mantenimiento habitual (cuatro con salicilatos y uno con colestiramina).
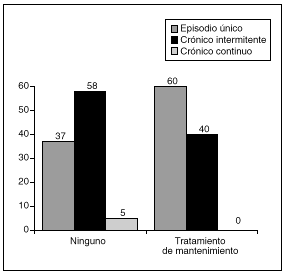
El curso evolutivo de la enfermedad ha sido variable: 9 enfermos (38%) tras el brote inicial se han mantenido asintomáticos durante el período de seguimiento, mientras que otros 14 (58%) han presentado una evolución en brotes, la mayoría de ellos de escasa intensidad, sin precisar tratamiento o únicamente tratamiento sintomático. Uno de los pacientes ha presentado persistencia del cuadro diarreico de modo sostenido a lo largo de su seguimiento (23 meses), si bien éste ha sido bastante bien tolerado, con escasa repercusión sobre el estado general.
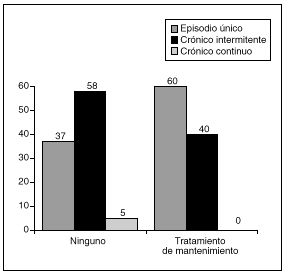
De los 4 pacientes que se encuentran en tratamiento mantenido con salicilatos, dos se encuentran totalmente asintomáticos, mientras que otros dos presentan exacerbaciones ocasionales de escasa intensidad. Un paciente en tratamiento mantenido con colestiramina se encuentra asintomático. Por tanto, considerando globalmente a los pacientes que siguen tratamiento de mantenimiento (fig. 2), un 60% (tres de cinco) se ha mantenido asintomáticos, mientras que un 40% (dos de cinco) ha evolucionado en brotes.
Fig. 2. Evolución según tratamiento de mantenimiento.
De los 19 que no siguen tratamiento habitual, siete (36%) se encuentran asintomáticos y 12 (64%) han evolucionado de modo intermitente.
No hemos encontrado diferencias significativas en la evolución considerada de modo global ni en función de la existencia de tratamiento de mantenimiento entre el grupo de colitis colágena y el de colitis linfocítica. No se ha producido ningún fallecimiento en el grupo estudiado durante el período de seguimiento.
DISCUSION
Lindstrom8 en 1976 describió el primer caso de colitis colágena, encuadrada en el grupo de colitis microscópicas, en el que también se encuentra la colitis linfocítica, definida por Lanzeby en 19899. Esta entidad se caracteriza por la aparición de diarrea crónica con estudios radiológicos y endoscópicos normales o mínimamente alterados10.
Es un grupo de enfermedades cuya frecuencia está aumentando en los últimos años, probablemente por la concienciación de los endoscopistas de la necesidad de tomar biopsias en distintas zonas en el estudio de pacientes con diarrea crónica, aunque la endoscopia sea macroscópicamente normal11-13.
Está descrita con mayor frecuencia en mujeres, sobre todo la colitis colágena14,15, si bien en nuestra serie hubo un predominio de varones, tanto en el grupo de colitis colágena (2/1), como en el de colitis linfocítica (1,2/1). La edad media de presentación está entre la quinta y la séptima décadas, lo que coincide con nuestros datos (59,7 años de media, sin diferencias significativas entre los dos subgrupos), si bien en ambos grupos se diagnosticaron casos en gente joven, por lo que ésta no es una enfermedad exclusiva de personas mayores16, y esta entidad debe incluirse en el diagnóstico diferencial de un paciente con diarrea crónica, independientemente del grupo de edad.
El síntoma fundamental es la diarrea acuosa crónica de larga evolución17-20. En nuestra serie, en un 75% de los casos dicha diarrea se inició de modo insidioso, aunque cabe destacar que un porcentaje no despreciable de enfermos (el 20% de colitis colágenas y el 33% de linfocíticas) comenzó de modo brusco.
En ningún caso se evidenció sangre ni pus en las heces, aunque algún enfermo (una colitis colágena y dos linfocíticas) sí presentaba moco en la deposición. Dicha diarrea era de predominio diurno, aunque en 7 pacientes también aparecía por la noche, acompañándose en un número variable de casos de dolor abdominal (50%), astenia (63%), meteorismo (54%), tenesmo (17%) o incontinencia (8%). Llama la atención que un 50% de los pacientes presentaba pérdida de peso acompañante que, aunque en general fue poco significativa, con frecuencia se asoció a astenia y afección del estado general, lo que contraviene la idea clásica de que ésta es una entidad con escasa repercusión sistémica.
El síndrome diarreico suele llevar varios meses de evolución en el momento del diagnóstico21-23. En nuestra serie dicho intervalo fue de 19 meses, más prolongado en el grupo de colitis linfocítica, si bien estos datos están artefactados por la existencia de una paciente con dicha enfermedad que tardó mucho en consultar (228 meses) por la escasa repercusión que le producía el cuadro. Excluyendo a dicha paciente, no existieron diferencias significativas entre ambos subgrupos. Cabe destacar que este período de latencia hasta el diagnóstico fue superior en los primeros años, y fue bastante más corto en los casos más recientes, probablemente por un mayor conocimiento y grado de sospecha de esta enfermedad.
La etiopatogenia de este grupo de enfermedades está muy discutida, y parece tratarse de un proceso inflamatorio de naturaleza desconocida, que podría desencadenarse por varios mecanismos (autoinmune, infeccioso, fármacos, hereditario)5,15,24-29. En ese sentido, esta enfermedad se ha relacionado con múltiples entidades autoinmunes, fundamentalmente reumatológicas25,30-34, aunque no está claro si se relaciona con la enfermedad en sí o con el consumo excesivo de AINE asociado a ésta35. En nuestra serie sólo cuatro de los enfermos (todos ellos con colitis colágena) presentaban enfermedad reumatológica (dos artrosis, una artritis reumatoide y una espondilitis anquilosante), si bien 9 pacientes (37,5%) referían consumo habitual de AINE. Además, uno de ellos presentó desaparición de los síntomas únicamente suspendiendo dicho tratamiento. Todo ello iría a favor de la existencia de un papel patogénico de los AINE en esta enfermedad, que podría venir mediado por la inhibición de la síntesis de prostaglandinas en la mucosa colónica, por el aumento de la permeabilidad que permitiría el paso de gérmenes a través de la luz o simplemente por una reacción idiosincrásica35-38. Se ha descrito la asociación con otros fármacos; nosotros no encontramos relación con ninguno de ellos.
El diagnóstico de este grupo de enfermedades es anatomopatológico, ya que las exploraciones complementarias habitualmente son normales11,14,18. Así ocurrió en nuestra serie, y únicamente destaca la existencia de una VSG levemente elevada en siete de los 24 enfermos (29%). En 13 de ellos se determinó grasa en heces dentro del estudio de diarrea crónica, que fue en todos normal.
Los estudios baritados (tránsito intestinal y enema opaco) habitualmente son normales, aunque se han descrito en ocasiones hallazgos inespecíficos (granularidad, nodularidad, etc.)39,40. Se realizó tránsito a 14 pacientes y enema opaco a 13, y en todos ellos fue totalmente normal.
La endoscopia suele ser normal, aunque se han descrito hallazgos inespecíficos en un número variable de enfermos18,41-43, y en nuestra serie aparecieron en 10 pacientes; el hallazgo más frecuente fue el eritema (presente en todos los pacientes con endoscopia patológica), el edema y la alteración del patrón vascular. Comparando ambos subgrupos, observamos una incidencia significativamente mayor de estos hallazgos (fundamentalmente eritema) en el subgrupo con colitis colágena.
Un aspecto interesante de esta afección es su tratamiento, para el que se han utilizado diversos fármacos, aunque dado el frecuente curso en brotes de esta entidad y la escasez de estudios alaetorios se hace difícil extraer conclusiones definitivas. La mayoría de los autores recomienda inicialmente tratamiento sintomático y retirada de AINE, si los hubiera, con respuesta variable entre el 5 y el 50%10,44. En nuestra serie, un paciente respondió únicamente a la retirada de AINE y otros siete a tratamiento sintomático, que sólo se empleó como primer escalón en 13 pacientes, lo que da una tasa de respuesta del 54%, que podría estar artefactada porque estos casos eran en general formas más leves de la enfermedad.
Entre los fármacos más empleados en esta afección se encuentran los salicilatos (sulfasalazina, mesalazina, olsalazina, etc.), con un índice de respuesta en torno al 65%10,16, que en nuestra serie fue del 89%, ya que respondieron 8 de los 9 pacientes en los que se utilizó (5/6 colitis colágenas y 3/3 linfocíticas).
Los corticoides son muy eficaces en esta entidad10,16,45-47, con una tasa de respuesta superior al 80%, aunque con recidiva frecuente al suspender el tratamiento. En nuestra serie se empleó prednisona oral en 3 enfermos (dos colitis colágena y una linfocítica), con respuesta en todos ellos y un caso de recidiva al suspender el tratamiento.
Se han descrito también buenos resultados con colestiramina48, tanto en pacientes con malabsorción de sales biliares asociada (más del 50%), como en los que no la tienen, probablemente por secuestro de otros agentes luminales (fundamentalmente toxinas bacterianas). En nuestra serie sólo se empleó en una enferma, que no había respondido a antidiarreicos ni salicilatos y presentaba corticodependencia, con muy buena respuesta clínica.
En los casos refractarios a todas las medidas anteriores se recomienda reevaluar el diagnóstico, descartar enfermedades asociadas (sobre todo, enfermedad celíaca) y valorar otros tratamientos alternativos que han surgido en los últimos años (subsalicilato de bismuto, antibióticos, mepacrina, ketotifeno, citostáticos, etc.)10,16,49. También se ha descrito la utilidad del uso de corticoide de modo tópico (enemas)50,51, principalmente prednisona-6-metilprednisolona y, en los últimos años, budesonida, tanto oral52,53 como tópica54, dados su mayor lipofilia55 y un posible efecto directo sobre el metabolismo del colágeno aún por definir56. Nosotros la utilizamos en enemas en un paciente con intolerancia a salicilatos en el que no queríamos usar corticoides sistémicos por presentar un Mantoux positivo, con buenos resultados, tanto clínicos como anatomopatológicos.
En casos muy graves y refractarios se ha descrito la utilidad de la cirugía derivativa (ileostomía), aunque con alta tasa de recidivas al restaurar la continuidad57. Nosotros no precisamos su uso en ningún caso.
La evolución de esta enfermedad suele ser intermitente, con períodos de exacerbación y de remisión, y su presentación como episodio único o de modo crónico es más rara14,16,47. Un 58% de nuestros enfermos evolucionó de modo intermitente, un 38% sólo presentó un episodio y en 4% mantuvo clínica continua. Analizando la evolución en función de la existencia o no de tratamiento de mantenimiento, observamos que 7 de los 19 enfermos (36%) que no tomaban tratamiento de modo mantenido se encontraban asintomáticos desde el brote inicial, mientras que los otros 12 (74%) evolucionaron en brotes, que se controlaron aceptablemente con antidiarreicos.
Por el contrario, de los 5 pacientes que seguían tratamiento de mantenimiento (cuatro con 5-ASA y uno con colestiramina), tres (60%) se han mantenido asintomáticos y dos (40%) han evolucionado en brotes, lo que habla a favor de un efecto beneficioso del tratamiento de mantenimiento en el curso evolutivo de esta entidad, si bien el escaso número de pacientes en tratamiento de mantenimiento hace difícil extraer conclusiones, por lo que es necesaria la realización de estudios prospectivos que aclaren este punto.