El tratamiento con infusión continua de levodopa/carbidopa intraduodenal (Duodopa®) está indicado en pacientes con enfermedad de Parkinson avanzada, que no hayan respondido al tratamiento convencional. Este tipo de novedosas sondas puede acarrear efectos adversos, la mayoría similares a una sonda de gastrostomía empleada en otra indicación como son infección, granuloma, hemorragia, neumoperitoneo o el síndrome de buried bumper (enterramiento del botón interno)1,2. Se presenta el caso de un varón de 74 años, con enfermedad de Parkinson avanzada en tratamiento con bomba de Duodopa® desde hacía 2 años. Acude a urgencias por imposibilidad de movilización de la sonda y dolor abdominal.
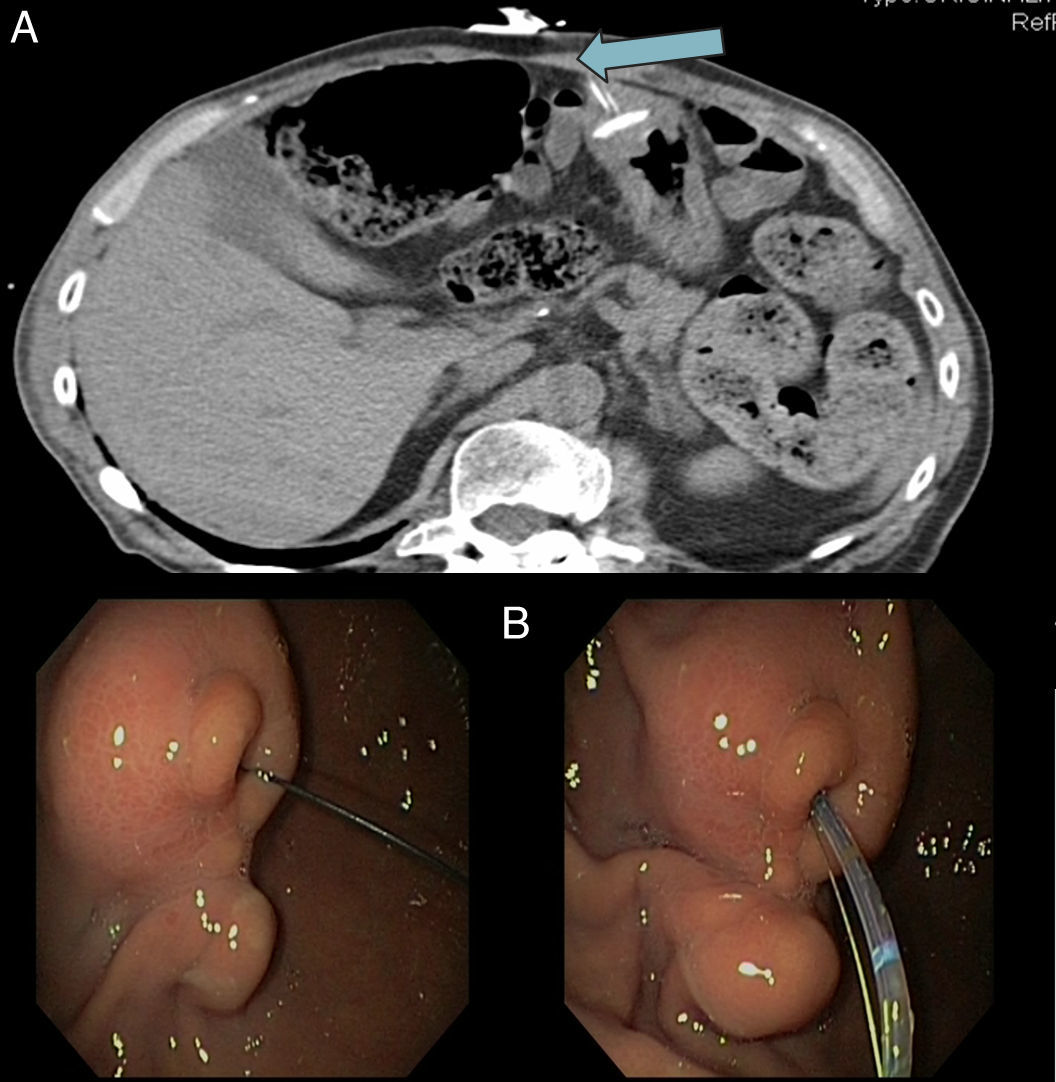
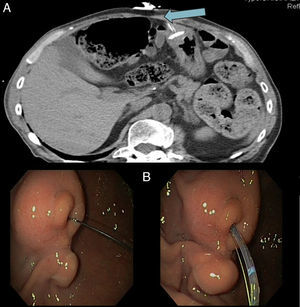
Se realiza TAC abdominal donde se puede apreciar el enterramiento de la sonda (fig. 1, flecha). Se procede entonces a la realización de panendoscopia oral bajo inducción anestésica con propofol, empleando gastroscopio convencional modelo Olympus EVIS EXERA II® GIF-H180 (canal de trabajo de 2,8mm de calibre). Se consigue visualizar mamelón en antro con anillo de fijación de gastrostomía completamente enterrado y la sonda protruyendo a su través. Se retira la sonda interna a través de la sonda de gastrostomía. Se introduce una guía de 0,0035 desde el exterior a través de la sonda externa comprobando su salida a cavidad gástrica y se introduce esfinterotomo convencional siguiendo la propia guía (fig. 1).
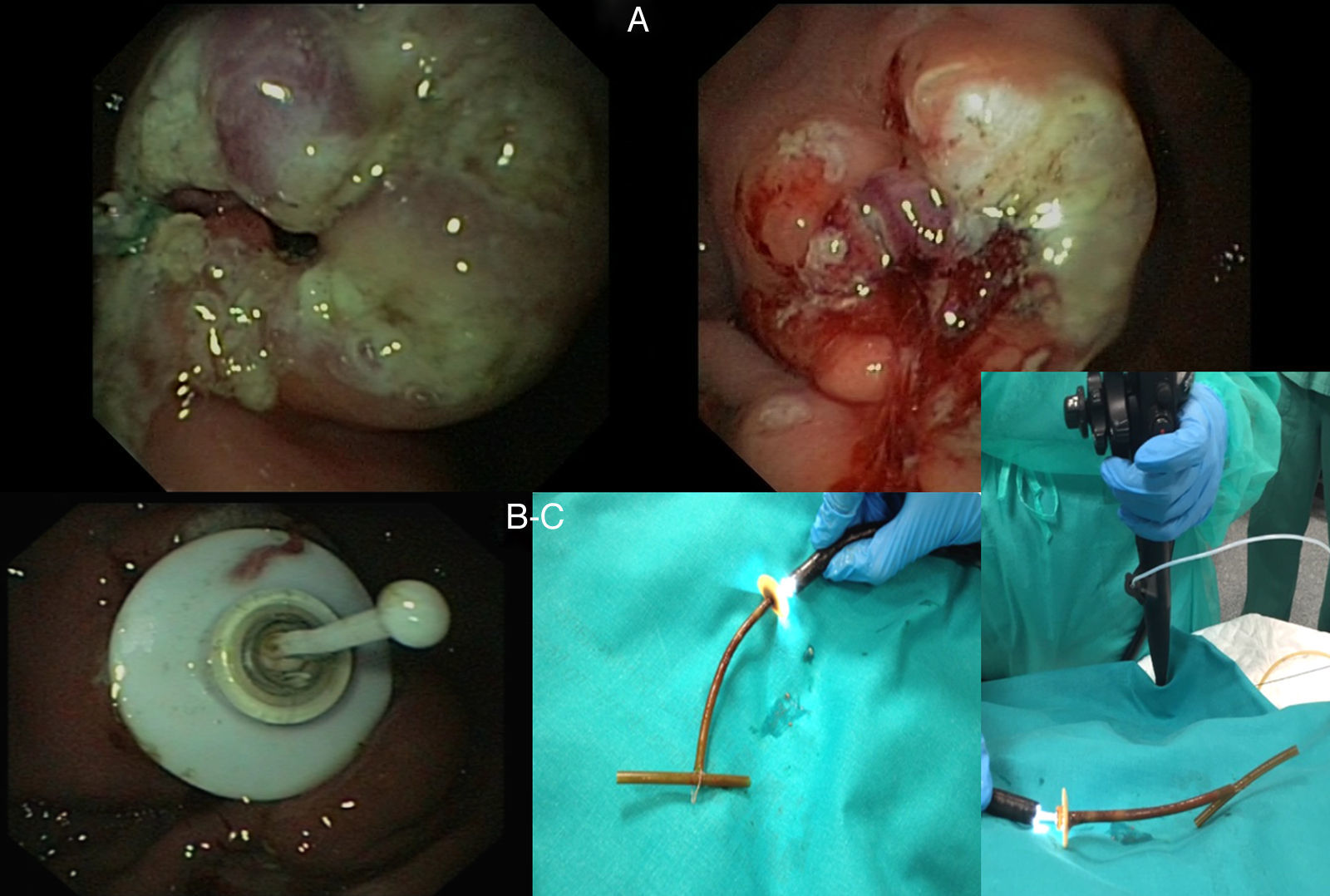
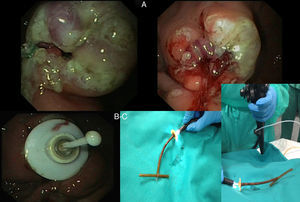
Primero, se realizan múltiples cortes tangenciales al orificio de salida con un esfinterotomo convencional, y posteriormente con un esfinterotomo de pre-corte o MicroKnife para exponer el anillo de fijación y permitir su movilización. Utilizando la técnica de extracción en T de pulsión-tracción, se corta la sonda a unos 3cm de la pared abdominal, posteriormente se avanza por el canal del gastroscopio un asa de polipectomía convencional y se introduce por la sonda de gastrostomía (ayudado por la guía), que finalmente sale por la pared. Se enlaza en el asa el trozo de sonda y perpendicular a la sonda, logrando una conformación en «T», y se tracciona al interior de la cavidad gástrica logrando arrastrar el anillo que se extrae por cavidad oral. Finalmente, se introduce un nuevo sistema de sonda PEG SET Gastric Freka® 15Fr (fig. 2). Se introduce entonces sonda enteral Freka® 9Fr, llevando su extremo distal al duodeno y comprobando su funcionamiento. Actualmente, 6 meses después, el paciente se encuentra totalmente asintomático.
A) Realizados múltiples cortes tangenciales al orificio de salida, quedando expuesto el anillo de fijación, lo que permite su movilización. B) Posteriormente, se introduce un asa de polipectomía y se extrae al exterior. Se fija un tope a su extremo logrando una conformación en «T» y se tracciona al interior de la cavidad gástrica logrando arrastrar el anillo que se extrae por cavidad oral. C) Finalmente, se introduce guía a través del orificio de gastrostomía que se extrae por la cavidad oral y se coloca sonda tipo Freka® 15Fr.
El interés de este caso reside en que, aunque el empleo de la combinación de técnicas realizadas (técnica de Needle-Knife y la técnica de Push-pull T), ya ha sido descrito en sondas de gastrostomía convencional, no así en sondas de Duodopa®. En este caso se empleó Needle-Knife de Olympus de 120W con una potencia de la fuente de diatermia de 80W. Con el uso de la técnica de Needle-Knife se favorece la exposición del tope interno, de modo que se disminuye la resistencia que la pared gástrica ejerce sobre la sonda, facilitando el proceso de desimpactación3,4.
El empleo de la bomba de Duodopa® en pacientes con Parkinson avanzado, aunque todavía novedoso, cada vez es mayor por sus excelentes resultados1,2. Por lo que, como gastroenterólogos en la práctica clínica habitual, cada vez nos enfrentaremos más a este tipo de sondas y a sus efectos adversos, entre los que se incluyen la perforación y la hemorragia. Otros tipos de sonda de gastrostomía percutánea presentan una placa de fijación flexible, lo que facilitan su extracción. En este caso, al tratarse de una placa rígida, es necesario su movilización y la extracción oral. El síndrome de buried bumper presenta una prevalencia aproximada del 1%5. Se han descrito numerosas técnicas para tratar esta complicación3,4,6–8, siendo la técnica expuesta un procedimiento complementario en su tratamiento. Representa una alternativa sencilla y con escaso riesgo de complicaciones, por lo que podría considerarse en un futuro sobre un mayor número de pacientes con este tipo de sondas3.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.