Hoy en día, el abordaje de las neoplasias ginecológicas es quirúrgico y precisa la práctica de linfadenectomía pélvica para su estadificación. La laparoscopia se ha convertido en el método de elección para llevarla a cabo. Sin embargo, su uso todavía está poco introducido en nuestro medio, excepto en grandes centros universitarios.
Material y métodosRevisión retrospectiva de 26 linfadenectomías pélvicas laparoscópicas practicadas en el Centro de Ginecología y Medicina Fetal (CEGYMF) de Bilbao, con el fin de evaluar sus resultados quirúrgicos y aplicabilidad.
ResultadosTodas las linfadenectomías pélvicas se completaron por laparoscopia. El tiempo operatorio medio fue de 90min (70-135min) y el número medio de ganglios extirpado de 10,1 (2-17), con un único caso con adenopatía positiva (3,84%). La estancia media en la clínica fue de 2,17 días (2-3) y la tasa de conversión a laparotomía del 0%, si excluimos las pacientes que, por otras causas, precisaron laparotomía durante el resto de la cirugía oncológica. No hubo complicaciones mayores y la tasa de las menores fue baja, del 11,53%.
ConclusionesLa linfadenectomía pélvica laparoscópica es un procedimiento seguro y se ha convertido en el método de elección para la extirpación ganglionar en la estadificación de neoplasias ginecológicas.
Nowadays, the approach to gynecological malignancies is surgical and pelvic lymphadenectomy is needed for staging. To do this, laparoscopy is becoming the gold standard. However, in our environment, this modality is still restricted to large university hospitals.
Material and methodsWe performed a retrospective review of 26 pelvic lymphadenectomies performed at the Centro de Ginecología y Medicina Fetal in Bilbao, Basque Country, Spain, to investigate its surgical results and applicability.
ResultsThe mean surgical time was 90min (70-135min) and the mean number of nodes excised was 10.1 (2-17), with only one case of positive pelvic node. The mean time till discharge from the hospital was 2.17 days (2-3). The conversion rate to laparotomy was 0%, if patients who required laparotomy for other reasons during the oncologic intervention were excluded. There were no major complications and the rate of minor complications was low (11.53%).
ConclusionsLaparoscopic pelvic lymphadenectomy is a safe and feasible procedure and is currently the gold standard for pelvic node excision in gynecologic malignancies.
Gaur egun, kirurgia bidez aurre egin ohi zaie neoplasia ginekologikoei, eta pelbiseko linfadenektomia egitea eskatzen dute, estadiajerako. Laparoskopia da, hain zuzen ere, linfadenektomia egiteko aukeratu ohi den metodoa. Nolanahi ere, gure inguruan oraindik ez dago oso zabalduta, unibertsitate zentro handietan izan ezik.
Materiala eta metodoakBilboko Centro de Ginecología y Medicina Fetal (CEGYMF) laparoskopia bidez egindako pelbiseko 26 linfadenektomiaren atzera begirako azterketa, haien emaitza kirurgikoak eta aplikagarritasuna ebaluatzeko.
EmaitzakPelbiseko linfadenektomia guztiak laparoskopia bidez egin ziren. Ebakuntzen batez besteko iraupena 90 minutukoa izan zen (70-135min), eta erauzitako gongoilen batez besteko kopurua 10,1 ekoa (2-17); kasu bakarrean izan zen adenopatia (%3,84). Erietxean egindako egonaldia 2,17 egunekoa izan zen batez beste (2-3), eta laparotomiarako aldaketen tasa %0koa, kontuan hartu gabe beste arrazoi batzuk direla medio kirurgia onkologikoan zehar laparotomia behar izan zuten emakumeen kasuak. Ez zen izan aparteko konplikazio larririk, eta konplikazio arinen tasa apala izan zen, %11,53koa.
OndorioakLaparoskopia bidezko pelbiseko linfadenektomia prozedura segurua da, eta horixe da neoplasia ginekologikoen estadiajerako gongoilak erauzteko metodo aukeratua.
Hoy en día, la estadificación de las neoplasias ginecológicas es quirúrgica y precisa, para un adecuado estudio histológico ganglionar, la práctica de una linfadenectomía pélvica (LPL) y/o paraaórtica1,2. La laparoscopia como método de abordaje quirúrgico en el campo de la oncología se introdujo a principios de los años 90, por parte de escuelas francesas y americanas3,4, habiéndose convertido actualmente en el método de elección para la escisión ganglionar pélvica y paraaórtica, reforzándose con la introducción de la cirugía robótica5.
Sin embargo, en nuestro medio, su aplicación es todavía testimonial, salvo en grandes centros hospitalarios, debido a su dificultad técnica y a la correspondiente curva de aprendizaje. En nuestro centro (Centro de Ginecología y Medicina Fetal [CEGYMF]), la LPL se lleva a cabo desde 20066, pues los autores tienen una amplia experiencia en laparoscopia, participando el primer autor (AG) en programas de entrenamiento en endoscopia (Escuela Vasca de Endoscopia). Desde 2007, todas las LPL se programan por vía laparoscópica.
El objetivo de este estudio es analizar los resultados quirúrgicos a corto plazo de la LPL practicada en el periodo 2007-2011 en nuestro centro en el contexto de una cirugía oncológica para tratar neoplasias ginecológicas.
Material y métodosRevisión retrospectiva de 26 LPL practicadas (julio 2007/noviembre 2011) durante la cirugía en el contexto de pacientes con neoplasia ginecológica en el CEGYMF, Bilbao. La cirugía se practicó siempre en la Clínica Vicente San Sebastián, Bilbao, excepto 2 casos, que lo fueron en la Clínica Guimón, Bilbao.
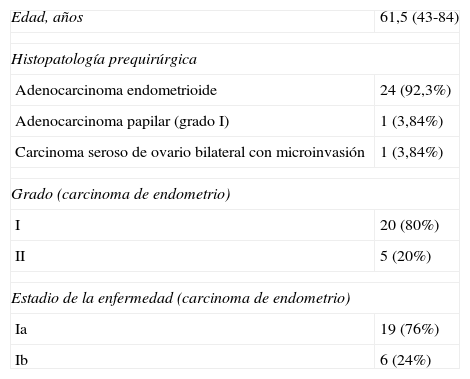
Los datos de la edad de las pacientes, histopatología prequirúrgica, grado tumoral y estadio de la enfermedad se muestran en la tabla 1. A todas las pacientes se les entregó un consentimiento informado y se les explicó la posibilidad de llevar a cabo una laparotomía.
Características prequirúrgicas
| Edad, años | 61,5 (43-84) |
| Histopatología prequirúrgica | |
| Adenocarcinoma endometrioide | 24 (92,3%) |
| Adenocarcinoma papilar (grado I) | 1 (3,84%) |
| Carcinoma seroso de ovario bilateral con microinvasión | 1 (3,84%) |
| Grado (carcinoma de endometrio) | |
| I | 20 (80%) |
| II | 5 (20%) |
| Estadio de la enfermedad (carcinoma de endometrio) | |
| Ia | 19 (76%) |
| Ib | 6 (24%) |
Fuente: CEGYMF.
Para la estadificación previa, todas las pacientes fueron estudiadas mediante ecografía pélvica transvaginal (CEGYMF) y RMN pélvica (RMN Bilbao). En ningún caso se desechó de entrada el tratamiento laparoscópico por una historia previa de cirugía abdominal o el índice de masa corporal de la paciente.
El tiempo quirúrgico reflejado (tabla 2) hace referencia exclusivamente a la LPL, sin incluir otros actos practicados durante la cirugía laparoscópica: histerectomía, anexectomía, omentectomía, etc.
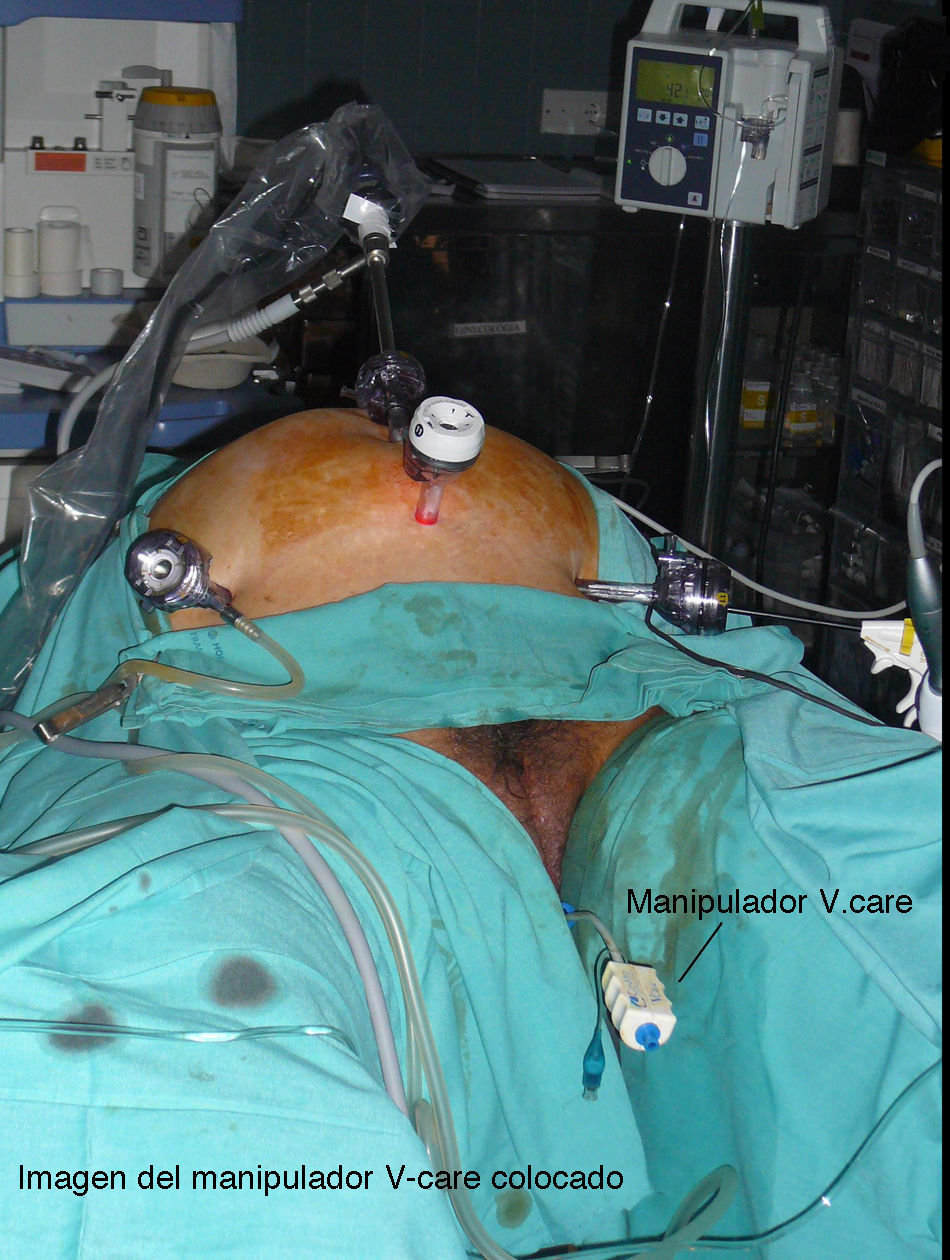
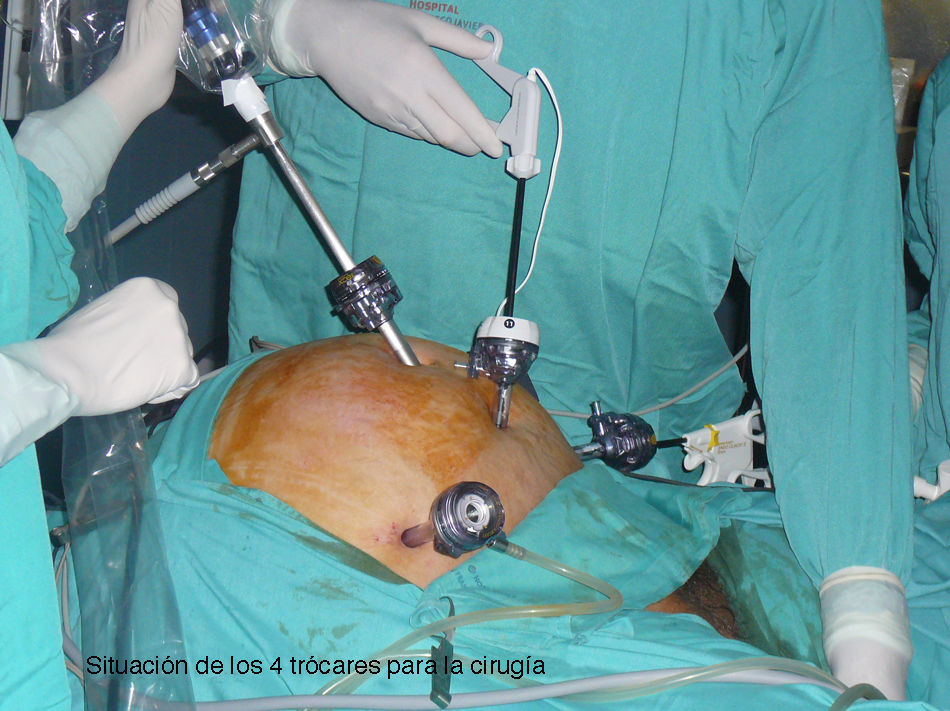
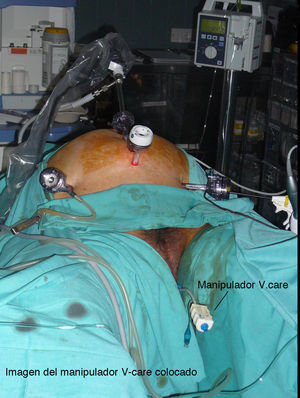
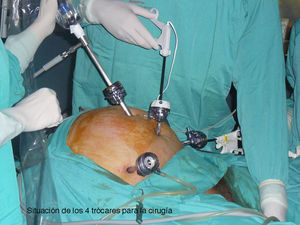
La cirugía fue siempre practicada con la misma técnica, descrita hace unos años y estandarizada en nuestro centro6,7. Como manipulador uterino, usamos el V-Care® (ConMed Endosurgical) en todos los casos (fig. 1) y el acceso se llevó a cabo con 4 trócares, uno umbilical de 10mm para la óptica, otro suprapúbico de 12mm y 2 suprailiacos de 5mm (fig. 2), tras insuflación de neumoperitoneo hasta 12mmHg a través de una aguja de Veress transumbilical o subcostal izquierda. Se adoptó una posición de Trendelenburg una vez que el trócar óptico estaba inserto.
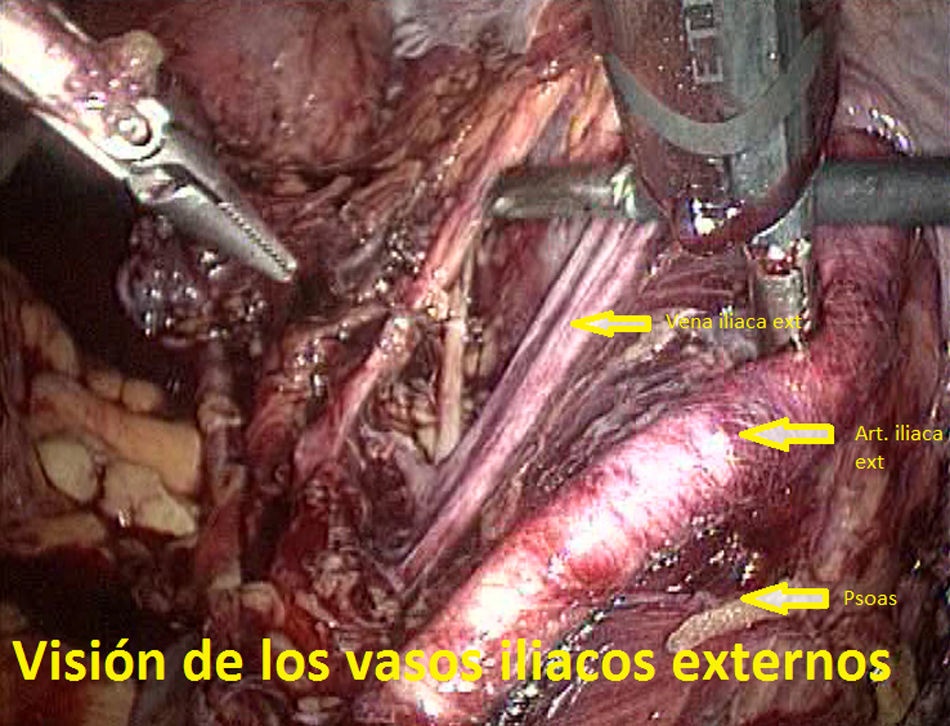
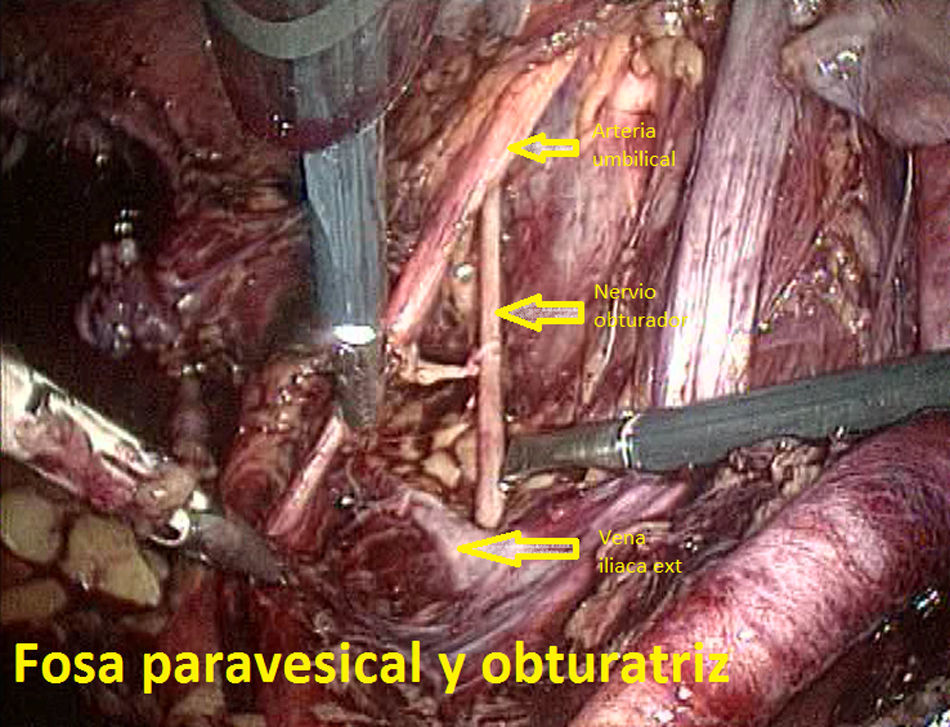
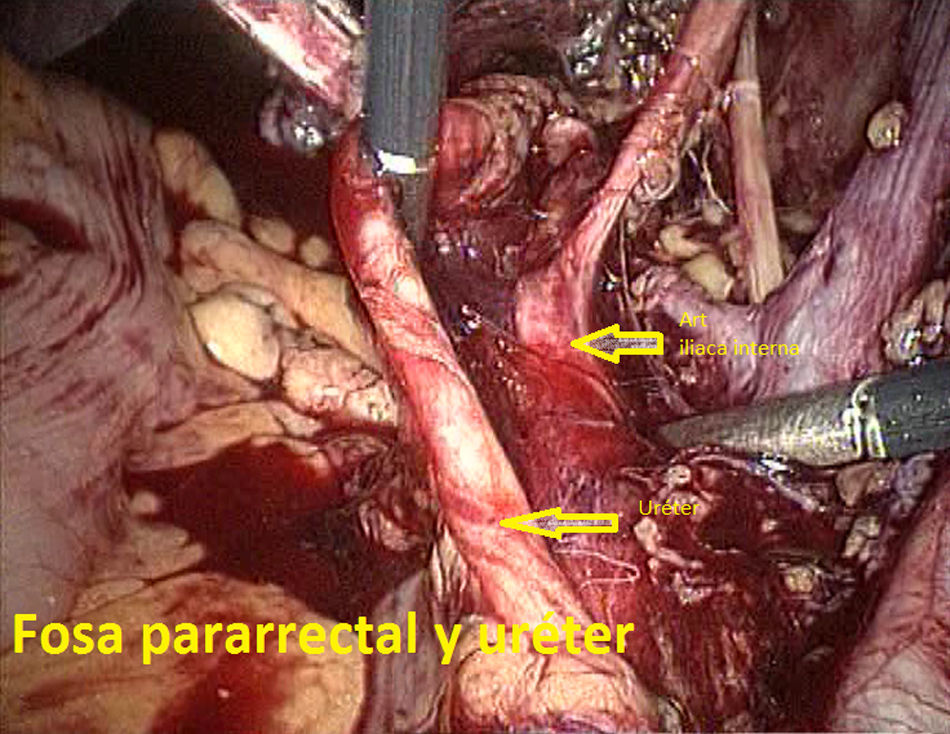
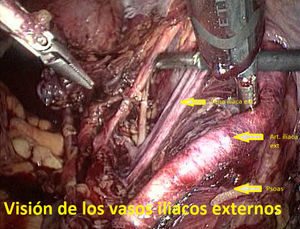
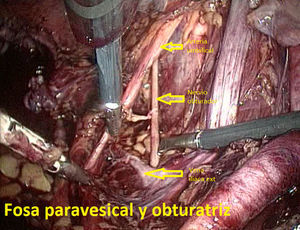
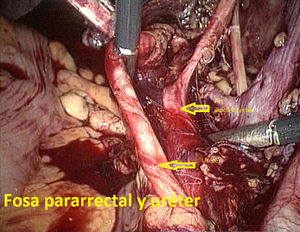
Tras ligadura endoscópica de las trompas de Falopio mediante pinzas bipolares, se llevó a cabo un lavado peritoneal para citología en todos los casos. En primer lugar, el cirujano preparó el campo quirúrgico, identificando las estructuras anatómicas clave de la pelvis femenina (figs. 3–5). Toda la disección se llevó a cabo con tijera de 5mm y pinza bipolar o bisturí armónico (Ultracision®, Ethicon EndoSurgery). La LPL incluía la extracción de todo el tejido linfático del territorio de la iliaca común, iliacas externas e interna y fosa obturatriz. Acabada la linfadenectomía (llevada a cabo en bloque), el tejido se «guardaba» en su localización original y se extraía más tarde bien vía una bolsa endoscópica, bien a través de la vagina una vez concluída la histerectomía. En todos los casos se dejó un drenaje vía vaginal con un tubo de Kehr, retirado en 24-72h. Se empleó heparina postoperatoria a dosis profilácticas durante el periodo de ingreso. La sonda de Foley vesical colocada antes de la cirugía se retiró en todos los casos en 24h, excepto en un caso que se discute más adelante.
Siguiendo los protocolos actuales de la FIGO2, las pacientes recibieron el tratamiento adecuado de su enfermedad, bien con la cirugía complementaria en el mismo acto, bien con radioquimioterapia adyuvante posterior.
ResultadosVeintiséis pacientes precisaron LPL como parte de su tratamiento quirúrgico durante el periodo descrito anteriormente. En la tabla 1 se muestran las características demográficas, así como las indicaciones y la estadificación prequirúrgica.
El tiempo operatorio medio para la LPL bilateral fue de 90min (70-135min), y el número de ganglios extirpado fue de 10,1 (2-17), encontrando solo un caso con afectación ganglionar (3,84%), con una única adenopatía positiva. Lógicamente, este caso se subió de estadificación. No se precisó ninguna transfusión de concentrado de hematíes ni otros derivados hemáticos durante la cirugía, ni tampoco en el postoperatorio. La media de estancia en la clínica fue de 2,90 días (2-7), con tan solo un caso de más de 5 días (7), en una paciente que precisó histerectomía laparotómica posterior por un cuadro adherencial muy severo. Excluyendo 3 casos (11,53%) que precisaron laparotomía para la histerectomía por diferentes motivos, la estancia media fue de 2,17 días (2-3). Si atendemos únicamente a la LPL, la tasa de conversión a laparotomía fue del 0%. Todos estos datos se muestran en la tabla 2.
En la tabla 3 se describen la histopatología definitiva y el estadio posquirúrgico. Es destacable que la mayoría de las pacientes tenían la misma estadificación tras la cirugía, mérito del equipo de diagnóstico por imagen en ecografía (CEGYMF) y mediante RMN (RMN Bilbao). No hubo complicaciones mayores y tan solo 3 menores: una hernia umbilical de presentación a las 24h, que se suturó y no alargó la estancia de la paciente (2 días), una infección del tracto urinario bajo que precisó antibiótico tras el alta, y una lesión vesical que precisó sutura laparoscópica intracorpórea (Vicryl 2/0) y sonda vesical durante 7 días, sin ninguna complicación posterior. La evolución es satisfactoria hasta el momento (media de seguimiento: 25 meses, rango 4-54), con tan solo un caso de recurrencia en una paciente que falleció como consecuencia de una carcinomatosis 14 meses después de la cirugía, en un caso con estadificación Ia posquirúrgica y grado II.
Análisis posquirúrgico
| Histopatología definitiva |
| Adenocarcinoma endometrioide (24) |
| Grado I: 18 (72%) |
| Grado II: 3 (12%) |
| Grado III: 3 (12%) |
| Adenocarcinoma papilar (1) |
| Grado III: 1 (4%) |
| Carcinoma seroso de ovario bilateral con microinvasión |
| Estadio posquirúrgico (carcinomas de endometrio) |
| Ia: 18 (72%) |
| Ib: 5 (20%) |
| II: 1 (4%) |
| IIIc: 1 (4%) |
| Complicaciones (3) |
| Hernia umbilical (1) |
| Lesión vesical (1) |
| ITU (1) |
Fuente: CEGYMF.
La linfadenectomía pélvica y paraaórtica laparoscópicas son un procedimiento hoy en día aceptado, seguro y efectivo para la estadificación quirúrgica en procesos oncológicos ginecológicos. Sin embargo, en nuestro entorno se ha implantado tan solo recientemente y limitado a un número restringido de cirujanos, con entrenamiento y casuística suficiente en Oncología.
Nuestro centro fue el primer equipo privado en introducir la técnica de linfadenectomía pélvica estandarizada en el País Vasco8. A pesar de que nuestra serie no es muy amplia (n: 26), pues se genera tan solo del trabajo diario de los ginecólogos del CEGYMF, es el primer trabajo registrado de un centro privado de Ginecología en el País Vasco. Han sido los buenos resultados obtenidos los que nos han llevado a comunicarlos.
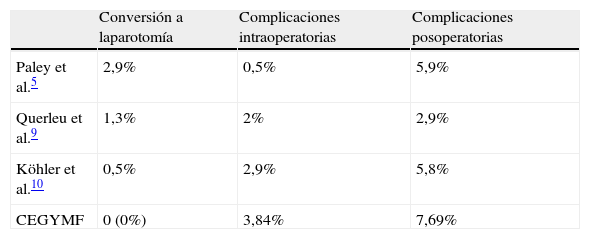
Si comparamos los resultados con los de otros trabajos relativos a la LPL (tabla 4), se observa que los nuestros son comparables y muy similares5,9,10. Todos esos estudios provienen de series más amplias de grandes centros hospitalarios o multicéntricos. En nuestra serie, una vez superados los primeros 15 casos, la duración de la cirugía disminuye y el número de ganglios obtenidos aumenta, lo que refleja la clásica curva de aprendizaje. Así, la duración media de los últimos 11 casos (2010-2011) fue de 75mins (70-115), y la media de ganglios extirpados se incrementó de 8 a 12,7.
En cualquier caso, nuestro recuento medio de 10,1 ganglios es ligeramente inferior al de otros recientemente publicados5,11, el primero empleando robótica. Esto lo achacamos a un posible tratamiento subóptimo por la curva de aprendizaje, pero se ha mejorado claramente en los últimos 11 casos.
El hecho de que no hayamos tenido complicación mayor alguna y el reducido número de complicaciones menores (3; 11,53%) creemos que se debe a la estandarización del procedimiento y la amplia experiencia en laparoscopia de los cirujanos, y es comparable con las reflejadas en otras series3,5,10 (tabla 4).
La tasa de conversión a laparotomía (para la linfadenectomía exclusivamente) es nula en nuestra serie (0%), inferior a la de otras series publicadas3,5,10, hallazgo que nos reconforta y refuerza el objetivo de la revisión, que es plasmar la seguridad y eficiencia de la técnica laparoscópica.
La media de ingreso es de 2,90 días (2-7) para todo el tratamiento, tiempo que se reduce a 2,17 (2-3) si se excluyeran los 3 casos de laparotomía practicada para la histerectomía. Este tiempo es similar a otros publicados11–13.
En conclusión, esta es la primera comunicación sobre los resultados de la LPL en estadios precoces de neoplasias ginecológicas en un centro privado en el País Vasco. A pesar de que se considera una técnica compleja y restringida a unidades de Oncología de grandes hospitales universitarios, concluímos que la LPL es una técnica segura y abordable y nuestra experiencia muestra que los resultados obtenidos en centros pequeños como el nuestro son totalmente comparables a aquellos de grandes hospitales en nuestro país y fuera de España, una vez que un entrenamiento adecuado en laparoscopia esté asegurado. Animamos a otros centros a copiar nuestra experiencia. En cualquier caso, sería deseable un gran estudio prospectivo que reflejara factores como el impacto de la LPL en la supervivencia y su morbilidad a largo plazo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los Drs. Rosa Mónica Rodrigo, Rafael Ortega y Marta Rodríguez de RMN Bilbao (Bilbao) por su excepcional aportación en el diagnóstico por imagen (resonancia magnética).