El síndrome del intestino irritable se encuadra dentro del grupo diagnóstico de los trastornos funcionales intestinales y se caracteriza por presentar un buen pronóstico quoad vitam, pero tiene una importante repercusión sobre el desarrollo sociopersonal de los pacientes y entraña un gasto sanitario considerable. En el presente artículo se revisa el conocimiento actual de este problema de salud, que al igual que ocurre con otros trastornos funcionales, genera consultas frecuentes en el mostrador de la oficina de farmacia.
El síndrome del intestino irritable (SII) es un trastorno motor cuyas manifestaciones clínicas consisten en la alteración de los hábitos intestinales, la presencia de dolor abdominal y la ausencia de un proceso patológico orgánico detectable. Este síndrome supone más del 25% de las consultas gastroenterológicas, lo que se asocia a un elevado número de pruebas diagnósticas y de prescripciones terapéuticas, con el consiguiente consumo de recursos. Se ha calculado que el gasto sanitario de los pacientes afectados por este síndrome duplica el de la población general, aun sin tener en cuenta la medicación ambulatoria y los costes indirectos.
Trastorno funcional
El síndrome del intestino irritable se define como un conjunto de alteraciones funcionales intestinales en las que el disconfort o el dolor abdominal se asocia con la defecación o con un cambio del hábito defecatorio y con síntomas de alteraciones en esta función.
Este síndrome se engloba dentro de los trastornos funcionales, ya que no se conoce cuál es su causa orgánica y, en la actualidad, se relaciona con anomalías de la función digestiva, especialmente de la motilidad o de la sensibilidad. No obstante, cada vez son más los datos que apoyan la relación entre fenómenos microinflamatorios y el SII.
Etiopatogénesis
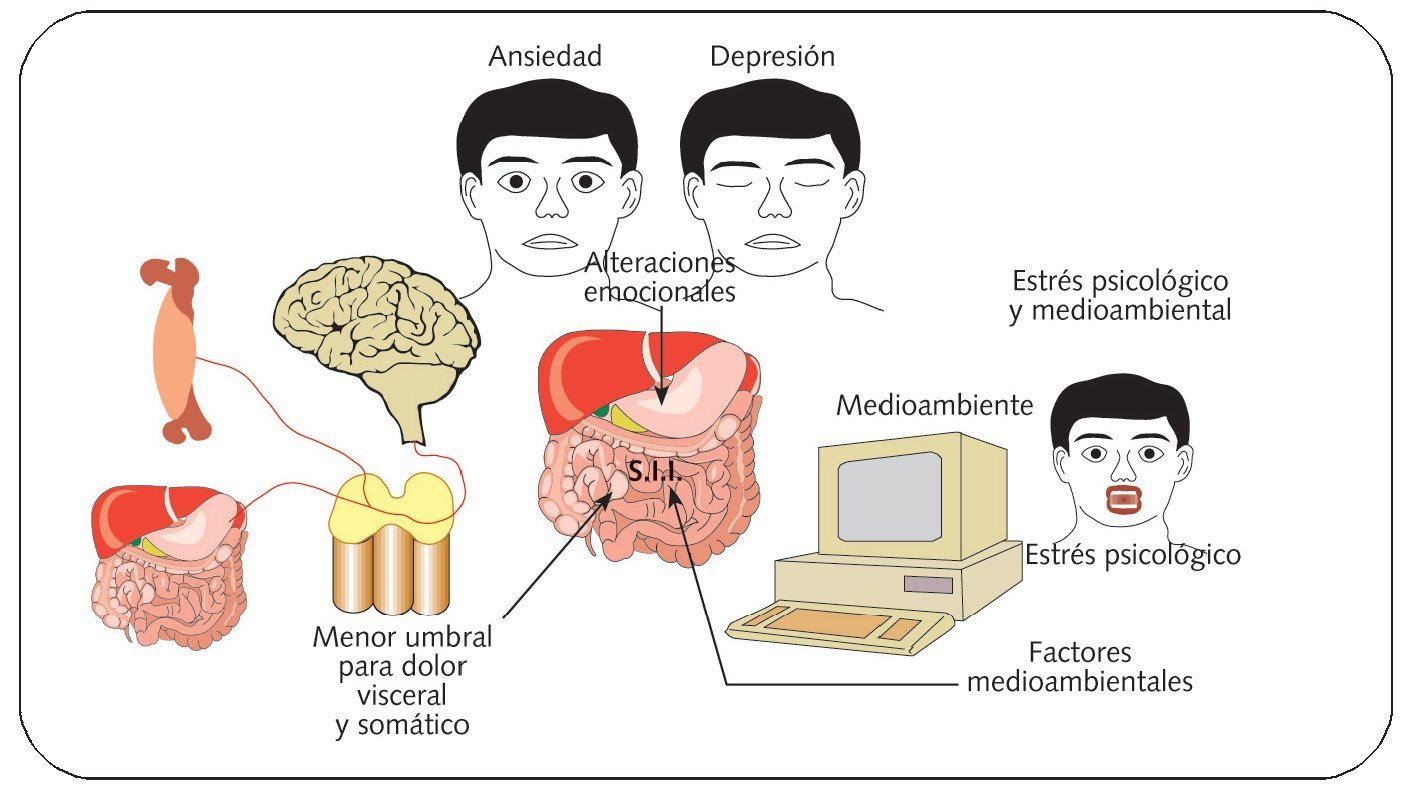
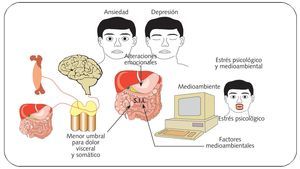
Actualmente se conoce muy poco acerca de los factores causales y los mecanismos patogénicos que justifican la enfermedad. Todo indica que se trata de un proceso multifactorial (fig. 1). Así, se ha observado en pacientes con este síndrome la existencia de hipersensibilidad visceral, de alteraciones de la motilidad intestinal, de factores psicosociales, dietéticos, inflamatorios y/o infecciones intestinales, así como cambios en el transporte de gas intestinal.
Fig. 1. Etiopatogénesis multifactorial del SII
Se admite que los principales factores etiopatogénicos implicados en el SII incluyen: factores genéticos, factores dietéticos, trastornos motores, hipersensibilidad visceral, inflamación, interacción intestino-cerebro y factores psicosociales.
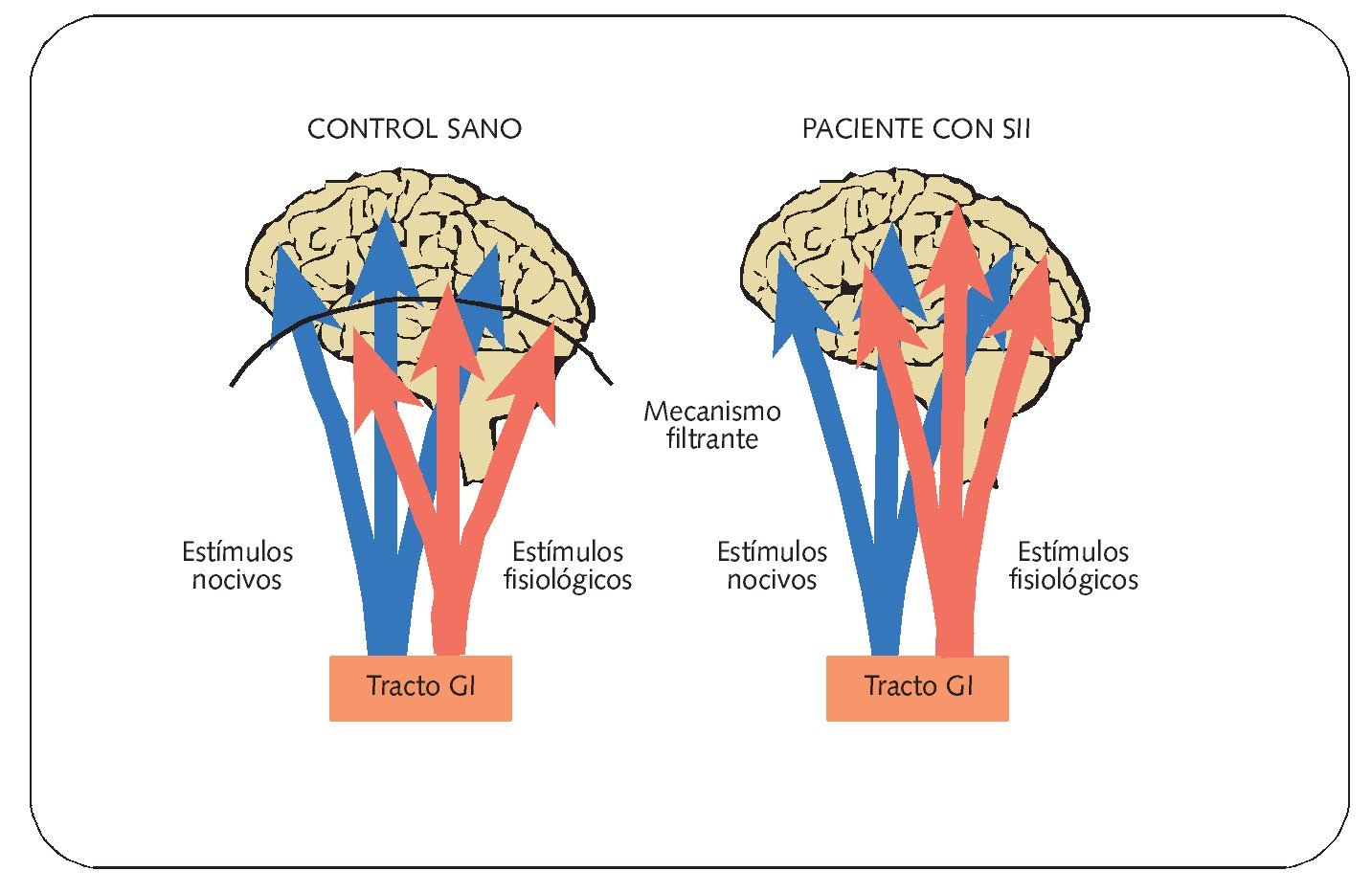
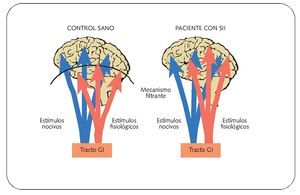
Los datos obtenidos mediante tomografía por emisión de positrones cerebral en pacientes con SII evidencian una alteración en la regulación cerebral de la percepción visceral del dolor. A día de hoy, se admite que en personas con predisposición, diferentes agentes externos (inflamatorios, infecciosos, alimentarios, estrés ambiental, cambios conductuales y de la personalidad...) podrían modificar los mecanismos moduladores de la sensibilidad periféricos y fundamentalmente del sistema nervioso central, que condicionarían una respuesta dolorosa ante determinadas situaciones, asociadas mayoritariamente a cambios en la motilidad intestinal (fig. 2).
Fig. 2. Estímulos externos y su posible impacto en pacientes con SII
Seguidamente se aborda con mayor detalle la importancia de los factores dietéticos y los factores psicosociales en la etiopatogénesis del SII, que son los que revisten mayor interés para el farmacéutico comunitario.
Factores dietéticos
Mientras que para algunos autores una de las causas más importantes del desarrollo de este síndrome es una mala alimentación (pobre en fibra y rica en productos refinados, refrescos, lácteos, etc.), otros han comprobado que los pacientes aquejados del SII ingieren la misma cantidad de fibra que la población general; además, se ha observado que el tratamiento con fibra dietética no siempre mejora la sintomatología del síndrome en cuestión, pudiendo incluso hacer que empeore en ciertos casos. Actualmente es difícil demostrar que en este síndrome exista una intolerancia objetiva a un determinado alimento.
En lo que respecta a la lactosa, si bien es verdad que algunos pacientes señalan que sus síntomas empeoran tras el consumo de ésta, lo cierto es que la proporción de verdadera intolerancia a la lactosa entre estos pacientes no difiere respecto a la de la población general.
A modo de resumen sobre la importancia de los factores dietéticos en la etiología de este síndrome, deben tenerse en cuenta las siguientes premisas:
- En la población normal es habitual que determinados alimentos produzcan síntomas intestinales, y es más probable que ello ocurra cuando el intestino es especialmente sensible, como sucede en las personas que presentan este síndrome.
- El simple acto de comer produce una mayor actividad intestinal, lo que puede desencadenar síntomas intestinales inespecíficos en sujetos con esta tendencia. Este hecho es especialmente manifiesto cuando se consumen grandes cantidades de alimento.
Epidemiología
En lo que respecta a la prevalencia del SII, se han publicado varios estudios epidemiológicos en diversos países del mundo, aunque buena parte de los datos provienen del ámbito anglosajón. Tales estudios muestran prevalencias variadas que dependen principalmente de los criterios diagnósticos utilizados.
De entrada, el SII puede aparecer en cualquier persona, independientemente de si es varón o mujer, de su edad, de su raza o de su estatus social. Sin embargo, la mayor parte de los estudios indican que la prevalencia de este trastorno es mayor en mujeres que en varones, con independencia del criterio diagnóstico utilizado; en España, esta afectación es entre 2 y 4 veces más frecuente en mujeres que en varones.
Los síntomas comienzan en el 50% de los casos antes de los 35 años y la mayoría acude al médico antes de los 50 años. Aunque este síndrome también puede aparecer en la vejez, el análisis específico de grupos de ancianos sugiere que la prevalencia es inferior a la de la población general; por otra parte, la presencia de sintomatología en sujetos mayores de 50 años podría indicar patología orgánica, sobre todo si existe un cambio en el ritmo intestinal.
La raza puede influir en la aparición de este síndrome, tanto por motivos genéticos y culturales como por hábitos de vida.
Finalmente, al comparar las cifras de prevalencia entre distintos países europeos utilizando los mismos criterios diagnósticos, las mayores tasas de prevalencia aparecen en Reino Unido, Italia y Francia. Le sigue España, y por último, las tasas de prevalencia más bajas se dan en Países Bajos y Bélgica.
Factores psicosociales
Si bien no existe unanimidad en cuanto a la importancia de estos factores en la etiopatogénesis del SII, se admite que las variables genéticas asociadas a experiencias psicosociales tempranas en la vida de las personas pueden tener repercusiones que aparecen en el transcurso de la vida en forma de alteraciones en el funcionamiento del aparato digestivo y susceptibilidad a determinados procesos patológicos. También podrían influir en la experiencia que la persona tiene de su síntoma y en el desenlace clínico de la enfermedad. A modo de ejemplo puede decirse que:
- La tensión psíquica afecta a la función gastrointestinal y produce síntomas en personas sanas. Esta afectación es mucho mayor en el paciente con SII.
- Los trastornos psicológicos modifican la experiencia vivida de la enfermedad y el comportamiento ante ella (p. ej., la decisión de consultar al médico o no).
A modo de conclusión, puede decirse que no hay un perfil de personalidad propio del paciente con SII y, pese a que puede verse condicionado por factores psicosociales, este síndrome es un proceso real, ya que sus síntomas no son imaginarios.
Manifestaciones clínicas
Las manifestaciones clínicas propias del SII son los síntomas digestivos atribuibles al intestino, pero también son frecuentes los síntomas atribuibles al tramo digestivo superior y los síntomas extradigestivos.
El síntoma predominante es el dolor o disconfort abdominal, que se asocia a un cambio en la consistencia de las heces o en la frecuencia de las deposiciones. Los pacientes suelen describir este dolor como de tipo cólico o calambre intestinal de intensidad variable y aparición periódica, casi siempre localizado en el hemiabdomen inferior e hipocondrio izquierdo. Frecuentemente su inicio va unido a estrés o comidas y suele aliviarse con la defecación.
La diarrea en el SII suele ser diurna, generalmente posprandial, semilíquida o líquida, acompañada de moco y sensación de evacuación incompleta.
El estreñimiento en este síndrome puede durar días o meses o incluso alternarse con episodios de normalidad o diarrea. Las heces suelen ser duras, se eliminan con esfuerzo defecatorio y con mucosidad sin sangre.
Las manifestaciones extradigestivas no sólo son frecuentes, sino que pueden ser el principal motivo de consulta. Destacan la lumbalgia y otros dolores musculosqueléticos, dolores hipogástricos, dismenorrea, dispareunia, disuria, polaquiuria y estranguria.
El SII se define como un conjunto de alteraciones funcionales intestinales en las que el disconfort o el dolor abdominal se asocia con la defecación y con alteraciones en esta función
Diagnóstico
El diagnóstico del SII se basa en la aplicación de los criterios de Roma III1 en pacientes sin signos de enfermedad orgánica evidente. Los citados criterios establecen que el SII se diagnostica cuando existe dolor o molestia abdominal recurrente que debe estar presente al menos tres días al mes en los últimos tres meses y asociarse a dos o más de los siguientes criterios:
- Mejora con la defecación.
- El comienzo se asocia con un cambio en la frecuencia de las deposiciones.
- El comienzo se asocia con un cambio en la consistencia de las deposiciones.
En lo referente a los requerimientos de duración de las molestias deben cumplirse durante los últimos tres meses y los síntomas deben haber comenzado un mínimo de seis meses antes del diagnóstico.
Además de aplicar los mencionados criterios y con la finalidad de evitar el uso excesivo de recursos en una entidad muy frecuente, se recomienda una evaluación global, agregando los siguientes exámenes de laboratorio:
- Hemograma completo con velocidad de sedimentación globular.
- Determinación de la hormona tirostimulante.
- Muestras fecales para detección de parásitos.
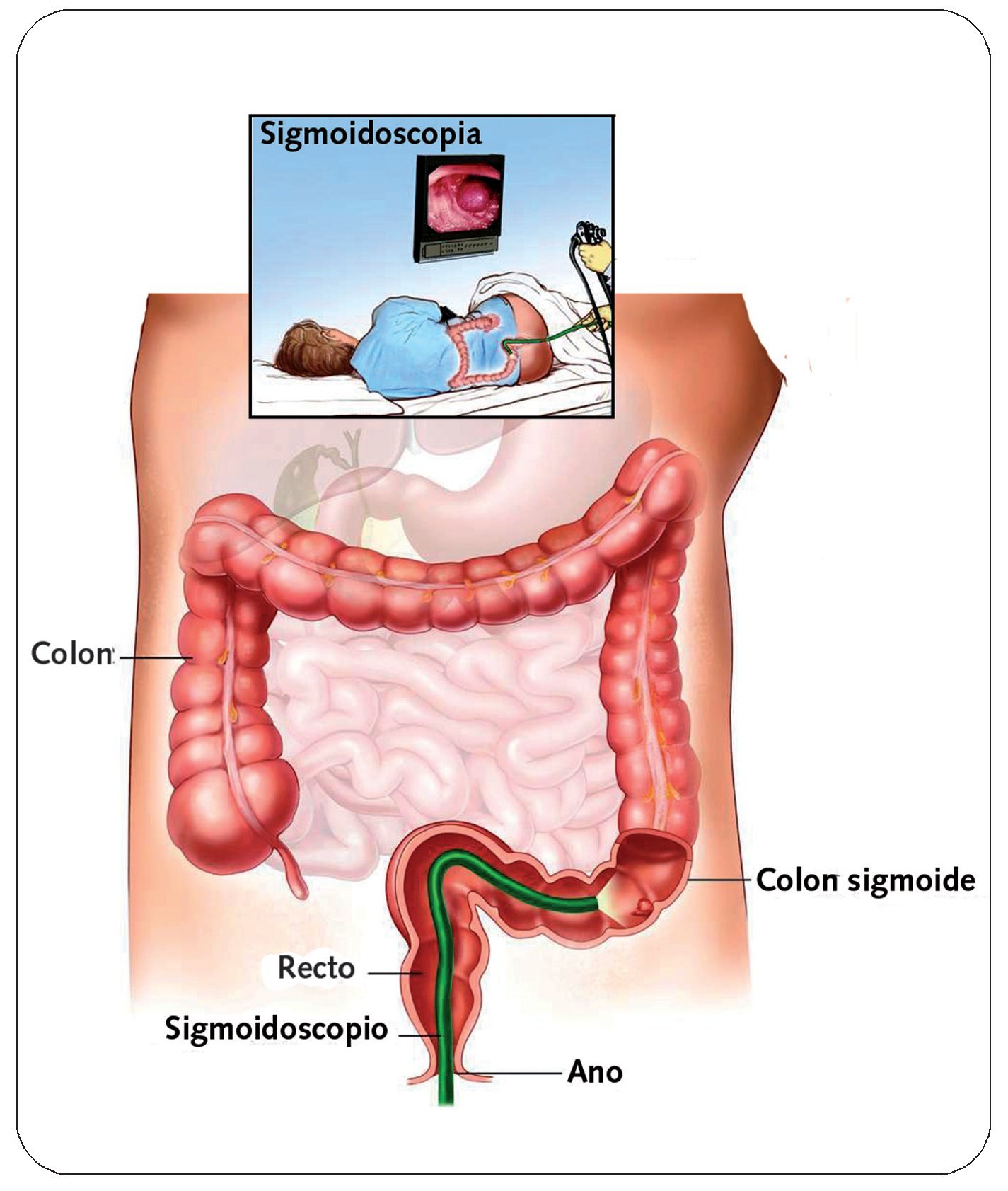
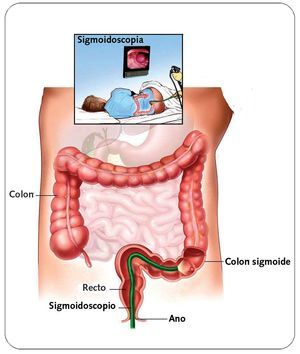
- Sigmoidoscopia flexible (enema de bario o colonoscopia en pacientes mayores de 50 años) (fig. 3).
Fig. 3. Sigmoidoscopia
Se consideran signos de alarma en el SII, los siguientes:
- Historia clínica: pérdida de peso, inicio en un paciente mayor de 50 años, síntomas nocturnos, historia familiar de cáncer o enfermedad inflamatoria intestinal.
- Laboratorio: hemoglobina baja, aumento de los leucocitos, aumento de la velocidad de sedimentación o química anormal.
- Hallazgos físicos: anormalidad en el examen, fiebre y sangre oculta en las deposiciones.
El uso de los criterios de Roma III y la ausencia de signos de alarma permiten llegar al diagnóstico de inclusión del SII. El diagnóstico diferencial se establece con los siguientes cuadros patológicos: malabsorción, intolerancia a alimentos, infecciones entéricas, enfermedad inflamatoria intestinal y trastornos psiquiátricos.
Tratamiento
De entrada, conviene tener claro que no existe ningún tratamiento que resulte 100% efectivo para abordar el SII, dada la condición multifactorial de este trastorno, lo que obliga a plantear el tratamiento considerando los distintos agentes etiológicos implicados en su origen.
Es fundamental que, una vez establecido el diagnóstico, el profesional sanitario adopte una actitud asertiva e intente establecer una óptima relación con el paciente.
Puede ser de especial relevancia asegurar al paciente que el SII es un proceso benigno, sin que haya evidencias de que se trate de un proceso canceroso; conviene informarle al mismo tiempo de que se trata de un trastorno crónico y recurrente, cuya crisis puede precipitarse por factores tales como transgresiones alimentarias o períodos de estrés. Así pues, el tratamiento implicará educación dietética, cambios en el estilo de vida, tratamiento psicológico y farmacoterapia.
Seguidamente se abordarán las distintas opciones farmacoterapéuticas que existen para hacer frente a este síndrome. Dichas opciones incluyen: laxantes, antidiarreicos, espasmolíticos, procinéticos, probióticos, antidepresivos, agonistas de los receptores 5HT4 y antagonistas de los receptores 5HT3.
Laxantes
En pacientes aquejados de SII con estreñimiento, el empleo de laxantes se realizará siguiendo la misma pauta posológica empleada para combatir el estreñimiento crónico idiopático.
Inicialmente están indicados los agentes incrementadores del bolo fecal (Isphagula) y si éstos no resultan efectivos o hay algún tipo de contraindicación, pueden utilizarse los laxantes osmóticos (lactulosa, sorbitol). El empleo de otros compuestos más potentes (antraquinonas, polifenólicos, etc.) debe reservarse para los casos en que los compuestos anteriores no hayan sido eficaces.
Antidiarreicos
Estos fármacos están indicados en pacientes con SII en el que predominen los procesos diarreicos, ya que disminuyen la motilidad intestinal y aumentan la reabsorción de agua y electrolitos.
La loperamida es un tratamiento efectivo para la diarrea, pero sin diferencias respecto al placebo en la sintomatología global del síndrome o en el dolor abdominal. Debe utilizarse con precaución en pacientes con SII que tienen un hábito deposicional alternante. Otros opiáceos como el difenoxilato, también útiles en el SII, tienen más efectos sobre el sistema nervioso central.
En ocasiones se utilizan de manera empírica las resinas de intercambio aniónico (colestiramina y colestipol) para tratar la diarrea del SII, pero no hay evidencia científicas de su utilidad.
Espasmolíticos
Los agentes espasmolíticos actúan relajando la musculatura lisa del tracto intestinal, por lo que están indicados para combatir el dolor abdominal que tiene lugar en el SII. Se incluyen aquí los siguientes compuestos: bromuro de butilescopolamina, mebeverina, bromuro de otilonio, bromuro de pinaverio y trimebutina.
Diversos metaanálisis han demostrado que estos compuestos producen una mejoría global y, consecuentemente, tienen una eficacia superior respecto al placebo. Sin embargo, usados a dosis altas, los espasmolíticos anticolinérgicos pueden ocasionar alteraciones visuales, retención urinaria, estreñimiento y/o sequedad de boca.
Procinéticos
Los fármacos procinéticos, tales como la cisaprida y la domperidona, han sido empleados en aquellos casos de SII en los que predomina el estreñimiento, ya que aumentan la frecuencia de las deposiciones y disminuyen la consistencia de las heces. Su utilidad en este síndrome es muy discutida.
Probióticos
Dado que la flora intestinal parece estar implicada en la patogénesis del SII, es lógico suponer que los probióticos puedan tener un lugar en su farmacoterapia.
Actualmente no se dispone de datos que confirmen la acción beneficiosa de Lactobacillus en relación con este síndrome y hay algunos estudios que sugieren la utilidad de Bifidobacterium infantis.
Antidepresivos
Dada la importante asociación de trastornos psicológicos y/o psiquiátricos en los pacientes con SII, especialmente ansiedad y depresión, puede ser útil el empleo de psicofármacos, especialmente antidepresivos. El efecto beneficioso de dichos medicamentos en este proceso es debido, probablemente, a sus propiedades neuromoduladoras y analgésicas, independientemente del efecto psicotrópico.
Los más usados han sido los antidepresivos tricíclicos, aunque también hay algunos estudios realizados con los inhibidores selectivos de la recaptación de serotonina.
Los compuestos pertenecientes al primer grupo empleados para tratar este síndrome incluyen amitriptilina, clomipramina, desipramina, doxepina, mianserina y trimipramina; del segundo grupo se usan fluoxetina y paroxetina.
Todos estos fármacos se utilizan a dosis inferiores respecto a las empleadas para tratar la depresión, por lo que sus efectos secundarios se encuentran disminuidos. En relación con su eficacia para combatir el dolor abdominal del SII, los resultados son contradictorios. En general, su uso está restringido a pacientes con síntomas resistentes a otros tratamientos, o a aquellos en los que se asocian claramente síntomas psiquiátricos.
Agonistas de los receptores 5HT4
La estimulación de los receptores 5HT de la serotonina actúa como desencadenante de los reflejos peristálticos y de la actividad motora del tubo digestivo; también se ha comprobado que estos receptores están implicados en la regulación de la secreción intestinal y en la modulación del dolor visceral. Así pues, los agonistas de dichos receptores producirían:
- Aceleración del tránsito en el intestino delgado.
- Incremento del vaciamiento del colon proximal.
- Mejoría sintomática en pacientes con SII asociado a síntomas como dolor, distensión abdominal y estreñimiento.
- Reducción de la exposición esofágica al reflujo ácido.
Tegaserod es un agonista parcial de los receptores 5HT4 que ha demostrado mejorar los síntomas globales gastrointestinales en mujeres con SII del subtipo con estreñimiento, aunque sin modificar significativamente el malestar ni el dolor abdominal. La diarrea es el efecto secundario más frecuente producido por este fármaco.
No existe ningún tratamiento que resulte completamente efectivo para abordar el SII, dada la condición multifactorial de este trastorno, lo que obliga a plantear el abordaje considerando los distintos agentes etiológicos implicados en su origen
Antagonistas de los receptores 5HT3
El antagonismo de los receptores 5HT3 en la zona intestinal reduce el dolor visceral, retrasa el tránsito colónico y mejora la absorción en el intestino delgado. Al actuar sobre la motilidad intestinal, los antagonistas de los receptores 5HT3 disminuyen las contracciones; en el ámbito sensorial, reducen la sensación visceral y son capaces de restaurar la sensibilidad y la función motora en el SII.
Alosetrón y cilasetrón son dos compuestos de este grupo indicados en el tratamiento del SII del subtipo con diarrea. El estreñimiento es el efecto adverso más frecuentemente asociado a su uso.
Notas
1. Longstreth GF, Thompson WG, Chey WD, Houghton LA, Mearin F, Spiller RC. Functional bowel disorder. Gastroenterology. 2006;130:1.480-91.
Bibliografía general
Balboa A, Benavent J. Tratamiento del síndrome del intestino irritable. Presente y futuro. Jano. 2002;1.423:52-60.
Balboa A, Martínez G. Breves datos epidemiológicos del síndrome del intestino irritable. Jano. 2002;1.423:26-32.
Burgos L, Ruiz P. Factores psicológicos y síndrome del intestino irritable. Psiquiatría y Atención Primaria. 2004;2:26-30.
Caballero AM, Sofos S. Posibles factores etiopatogénicos y mecanismos fisiopatológicos involucrados en el síndrome del intestino irritable. Jano. 2002;1.423):40-8.
García F, López I, Escribano G, Pereira S, Manrique B,
Panadero FJ. Síndrome del intestino irritable. PAM. 2003;262:343-6.
Longstreth GF, Thompson WG, Chey WD, Houghton
LA, Mearin F, Spiller RC. Functional bowel disorder. Gastroenterology. 2006;130:1.480-91.
Mearin F. Síndrome del intestino irritable: nuevos criterios Roma III. Med Clin (Barc). 2007; 128:335-43. Mearin F, Balboa A. Presentaciones clínicas y criterios diagnósticos del síndrome del intestino irritable. Jano. 2002;1.243):49-51.
Mearin F, Valdovinos MA. Tratamiento del síndrome del intestino irritable. Tratamiento de las enfermedades gastrointestinales (manual en Internet). 2006. 2.ª ed. (consultado el 20 de diciembre de 2007). Disponible en: http://www.manualgastro.es Mínguez M, Herreros B, Mora F, Benages A. Síndrome del intestino irritable. Medicine. 2004;4: 246-52. Sebastián JJ. Síndrome del intestino irritable. Revisión.
Farmacia Profesional. 2000;10:60-7.
Torrabadella P. Síndrome del intestino irritable (I). El
Farmacéutico. 2002;283:70-4.
Torrabadella P. Síndrome del intestino irritable (II): fármacos. El Farmacéutico. 2002;284:76-80. Valenzuela J, Alvarado J, Cohen H, Damiao A, Francis-coni C, Frugone L, et al. Un consenso latinoamericano sobre el síndrome del intestino irritable. Gastroenterol Hepatol. 2004;5:325-43.