Las vacunas son uno de los grandes logros de la medicina en los últimos siglos. Gracias a ellas hemos vivido un descenso drástico en la morbilidad y mortalidad debidas a enfermedades infecciosas y su efecto ha sido más evidente en la edad pediátrica. En este artículo se revisan las contempladas en el calendario vacunal español.
Ya en la antigua Grecia se había observado y descrito que personas que habían padecido y se habían recuperado de una enfermedad mortal como la peste, presentaban una resistencia a volver a contraerla y por ello se les encomendaba el cuidado de dichos enfermos; es lo que hoy en día conocemos como estado inmune.
Nuestro sistema inmunitario elabora una respuesta como intento de defender a nuestro organismo frente a lo que le es ajeno. Tras contactos repetidos con un mismo antígeno, esta respuesta es cada vez más rápida e intensa, a la vez que más afín y específica: es lo que se denomina memoria inmunitaria.
Otra observación realizada a finales del siglo XVIII dio lugar al desarrollo de la primera vacuna: las personas que ordeñaban vacas afectadas por el virus de la vacuna (enfermedad de las vacas) parecían ser inmunes al virus de la viruela (concepto de inmunidad cruzada).
La inmunidad activa puede ser natural (como la que obtenemos fisiológicamente tras padecer una enfermedad infecciosa) o artificial (como la obtenida mediante la administración de vacunas). Asimismo, la inmunidad pasiva puede ser natural, como la obtenida por el feto por el paso de inmunoglobulinas maternas por vía transplacentaria, o artificial, como lo es la administración de gammaglobulinas terapéuticas.
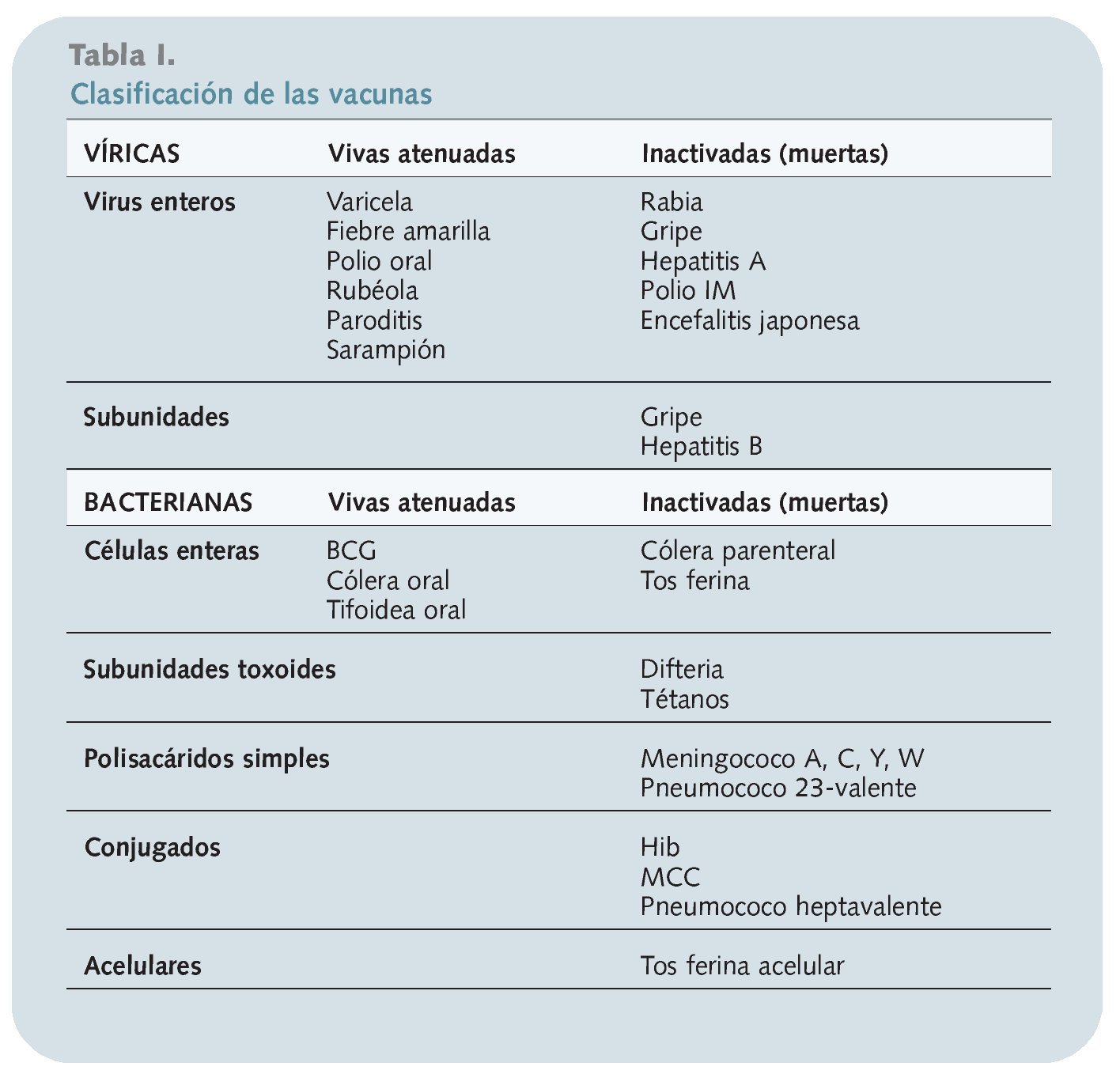
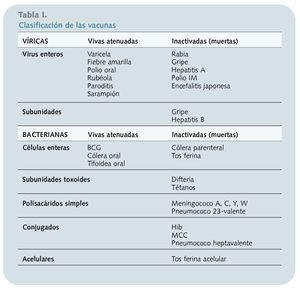
Clasificación de las vacunas
Atendiendo al tipo de patógenos con que se producen, hay dos grandes tipos de vacunas, tanto víricas como bacterianas: vacunas de microorganismos vivos atenuados y vacunas de microorganismos muertos o inactivados (éstas últimas se clasifican en enteras o de subunidades). Pero las vacunas admiten otros tipos de clasificaciones. A continuación se describen.
Vacunas atenuadas. Los microorganismos patógenos se replica en el huésped pero con una virulencia atenuada. La ventaja es que inducen respuesta humoral y celular, precisando menor número de dosis y aportando una protección de mayor duración. Los inconvenientes son que se consiguen vacunas más inestables, generalmente más reactógenas, con mayor dificultad en la producción y que ocasionalmente pueden causar la enfermedad en el huésped o incluso transmitirla a otro sujeto.
Vacunas inactivadas. Los microorganismos inoculados son incapaces de replicarse en el huésped y causar enfermedad. Entre sus ventajas cabe señalar que son menos reactógenas, no transmisibles a otro sujeto no vacunado y de fabricación más sencilla. Como inconvenientes, procede apuntar que generan un escaso estímulo de la inmunidad celular, precisan de varias dosis iniciales y posteriores refuerzos para lograr una protección completa y prolongada
Vacunas sistemáticas. Actualmente se vacuna sistemáticamente en España frente a 13 enfermedades, aunque los calendarios vacunales difieren de una comunidad autónoma a otra (coexisten 19 calendarios vacunales diferentes: 17 comunidades más dos ciudades autónomas). En las diferencias influyen más factores políticos y económicos que epidemiológicos. A estos calendarios hay que sumar el elaborado por el Comité Asesor de Vacunas de la Asociación Española de Pediatría.
Vacunas combinadas. Son combinaciones de antígenos pertenecientes a dos o más microorganismos.
Vacunas del calendario sistemático español
En el calendario vacunal español se incluyen las siguiente vacunas sistemáticas:
Vacuna difteria-tétanos-tos ferina
La vacuna difteria-tétanos-tos ferina (DTPa) fue la primera combinada (autorizada en 1948 en su versión de pertussis de célula entera, que actualmente ha sido sustituida por la acelular). Está constituida por un toxoide (toxina modificada por formol y calor) adsorbido en hidróxido de aluminio (adyuvante que incrementa la respuesta inmunitaria). De la DTPa actualmente se administran tres dosis en el primer año de vida y un refuerzo a los 18 meses que se vuelve a repetir a los 5-6 años. Las tres primeras dosis se administran combinadas con la vacuna de enfermedad invasiva por Haemophillus influenzae tipo B, vacuna poliomielítica Salk y vacuna de la hepatitis B (DTPaIPVHibHB o hexavalente) y la cuarta dosis es sólo pentavalente (DTPaIPVHib). Alos 14 años de edad se administra en forma de Td (dosis diftérica del adulto, que es la mitad que la pediátrica), aunque actualmente se postula utilizar dTpa (con carga antigénica reducida de pertussis acelular). Por encima de los 7 años se dejan de utilizar dosis pediátricas para difteria y pertussis.
Ya en la antigua Grecia se había observado y descrito que personas que habían padecido y se habían recuperado de una enfermedad mortal como la peste, presentaban resistencia a volver a contraerla
Caraterísticas de una vacuna ideal
La vacuna ideal debería observar los siguientes requisitos:
- Elevada eficacia y efectividad contra la enfermedad.
- Protección de larga duración.
- Inmunidad satisfactoria a cualquier edad.
- Posibilidad de administración al recién nacido.
- Administración sencilla no invasiva (oral).
- Dosis única.
- Seguridad (efectos secundarios mínimos).
- Estabilidad.
- Facilidad de producción.
- Bajo coste.
- Compatibilidad con otras vacunas.
Lo que es imprescindible para el éxito de las vacunaciones es lograr una gran cobertura vacunal, algo que se logró con la vacuna antivariólica, que consiguió erradicar la enfermedad. Es necesario llevar a cabo programas de vacunación masiva incidiendo sobre todo en países del tercer mundo, algo sumamente difícil por las condiciones de vida que se dan en muchos de ellos.
Sería interesante armonizar los calendarios vacunales por regiones geográficas (p. ej., en Europa), con objeto de lograr una uniformidad en el estado vacunal de sus habitantes. Estos calendarios sí que podrían diferir de una región a otra por motivos puramente epidemiológicos, pero si en España no logramos poner de acuerdo en éste tema a las comunidades autónomas, parece un tanto quimérico pretender unificar los calendarios europeos.
Vacuna Hib (Haemophilus influenzae)
Se trata de una vacuna conjugada. Hay dos tipos de conjugaciones: una con una mutante no tóxica de la toxina diftérica y otra con el toxoide tetánico. En los países dónde se vacuna de forma sistemática se ha observado una desaparición de la enfermedad invasiva por el serotipo capsulado B. Se utiliza combinada con DTPaIPV en las cuatro primeras dosis en menores de 18 meses, aunque se recomienda en los menores de 5 años.
Lo ideal sería vacunar a mujeres y varones contra el VPH, pero hoy por hoy, dado el precio de la vacuna, ha sido desestimada la vacunación de los segundos
Vacuna antipoliomielítica
Hay dos vacunas antipoliomelítica: la inactivada parenteral (Salk) y la atenuada oral (Sabin). La oral proporciona una inmunidad local intestinal elevada, a la vez que induce una formación elevada de anticuerpos circulantes tras la replicación del virus en la faringe y el intestino sin riesgo de contagio a otros individuos, pero el inconveniente es que en 1 de cada 2,4 millones de dosis pede aparecer poliomielitis vacunal, mientras que mediante la utilización de la inactivada se evita ese riesgo, a la vez que se proporciona una elevada inmunidad general, aunque una moderada inmunidad local. Así, el individuo vacunado queda inmunizado pero no se evita la propagación a otras personas, dado que puede convertirse en eliminador del virus salvaje. Su administración en países donde no hay presencia del virus salvaje se hace en forma combinada en las vacunas hexa- y pentavalentes. Se prevé que la poliomielitis sea la próxima enfermedad infecciosa erradicada (únicamente quedan focos en Nigeria, Indonesia e India).
Vacuna antihepatitis B
Contiene el antígeno de superficie del virus de la hepatitis B (HBsAg), obtenido y purificado mediante tecnología de ADN recombinante y adsorbido en hidróxido de aluminio. Se administra en tres dosis el primer año de vida, incluida en la vacuna combinada hexavalente.
También se administra de forma aislada (la primera dosis en las primeras 24 horas de vida, junto a gammaglobulina hiperinmune en el hijo de madre portadora del virus de la hepatitis B) y también en forma combinada con la vacuna de la hepatitis A en los adolescentes o adultos que no hubieran sido vacunados con anterioridad de ninguna de las dos.
Vacuna antimeningocócica C
Es una vacuna conjugada que contiene el polisacárido capsular del serogrupo C conjugado con una mutante no tóxica de toxina diftérica. Se administran dos dosis en el primer año de vida (a partir de los dos meses) y un booster o refuerzo en el segundo año de vida.
Vacuna triple vírica
Es una vacuna contra el sarampión, la rubéola y la parotiditis. Combina virus atenuados y se administran dos dosis, no con la finalidad de refuerzo sino con objeto de asegurar la inmunización. Las dos dosis se pueden administrar con un intervalo de un mes, aunque en nuestro país se difiera la segunda hasta los cuatro años. En un futuro próximo se añadirá a esta vacuna la de la varicela, constituyendo la cuádruple vírica.
Vacuna de la varicela
Es una vacuna de virus atenuados derivada de la cepa Oka. Proporciona una efectividad de entre el 85 y el 95% (superior al 95% para las formas graves). En España se encuentra como vacuna sistemática para pacientes de 12 años de edad que no hayan padecido la enfermedad con anterioridad. En el adulto se administra en dos dosis, aunque actualmente hay controversia sobre si es también necesaria una segunda dosis en la edad pediátrica. No se debe administrar antes de los 12 meses y también puede utilizarse como profilaxis postexposición siempre y cuando no difiera más de 3 días desde el contacto.
Vacuna antineumocócica
La vacuna antineumocócica está disponible en dos tipos: la 23-valente, vacuna de polisacáridos utilizada en grupos de riesgo mayores de cinco años, y la conjugada heptavalente, que puede utilizarse en menores de dos años de edad, aunque ha suscitado controversias porque si bien proporciona protección frente al los serotipos incluidos, se está observando un aumento de patología debida a serotipos no vacunales. En España únicamente está incluida en el calendario oficial en la comunidad de Madrid, y en el resto del territorio es de administración opcional. Ya se encuentran en fase de ensayos clínicos nuevas vacuna conjugadas con 10 y 13 serotipos, que con toda seguridad cuando aparezcan en el mercado reemplazarán a la heptavalente.
Vacuna contra el virus del papiloma humano
Es la última aparición en el mercado de vacunas. La infección por el virus del papiloma humano (VPH) es una condición imprescindible para la aparición de cáncer de cuello de útero (cérvix). Se han identificado más de 100 serotipos subdivididos en serotipos de alto y bajo riesgo oncogénico. Los serotipos 16 y 18 causan el 75% de las neoplasias de cérvix, constituyen la base de las dos vacunas existentes en el mercado (una de ellas aporta también los serotipos 6 y 11, causantes de las verrugas venéreas y de los condilomas acuminados). Es una vacuna muy inmunogénica y muy segura. Se administra en tres dosis en pautas de 0-1-6 o 0-2-6, dependiendo del tipo de vacuna. Se aconseja su administración antes del inicio de relaciones sexuales, dado que tras su inicio, con o sin penetración, a los 12 meses un 20% de las mujeres ya presentan ADN positivo a algún serotipo de VPH y a los 3 años un 50% son VPH positivas. Lo ideal sería vacunar a mujeres y varones, pero hoy por hoy, dado el precio de la vacuna, ha sido desestimada la vacunación de los segundos. En nuestro país fue incluida en el calendario vacunal oficial el pasado año y las comunidades autónomas tienen margen hasta 2010 para poner en marcha la vacunación.
Vacunas opcionales o restringidas a grupos de riesgo
Entre las vacunas de admnistración opcional o limitada a población en riesgo destacan las siguientes:
Vacuna del rotavirus
En el mercado hay actualmente dos vacunas contra el rotavirus. Una está elaborada con rotavirus humanos atenuados mediante pases en cultivos celulares de la cepa G1P1A(8), con una eficacia del 73% frente a cualquier tipo de diarrea por rotavirus y del 90% frente a las diarreas graves. Es una vacuna oral y se administra en dos dosis.
La otra es una vacuna pentavalente de virus recombinados de la unión de una cepa de rotavirus bovino (WC3) y otra humana e incluye los genotipos G1,G2,G3,G4 y P1A(8). Aporta una protección del 75% frente a cualquier tipo de diarrea por rotavirus y una protección del 100% frente a las formas más graves. Se administra en tres dosis también por vía oral. Ambas vacunas han de administrarse antes de los seis meses de edad. Es una vacuna muy importante para los países en vías de desarrollo, donde el rotavirus causa una gran mortalidad infantil. En nuestro medio reduciría las tasas de ingreso hospitalario por gastroenteritis producidas por dicho germen.
Vacuna de la gripe
Es una vacuna inactivada trivalente que incluye dos serotipos A y uno B del virus influenza. Se obtiene a partir de cultivos en huevo embrionado. Cada año se modifica su composición bajo las indicaciones de la OMS, según las cepas circulantes cada temporada.
Existen varios tipos de vacunas anti-gripales: de virus enteros, fraccionados, de antígenos de superficie, de subunidades adyuvadas y de subunidades virosómicas. No se administra en menores de seis meses. A los menores de nueve años, el primer año en que reciben la vacuna se les administran dos dosis (0,25 ml a los menores de tres años y 0,5 ml a los mayores de tres años) en un intervalo mínimo de un mes. La vacunación antigripal en aquellos pacientes en que esté indicada se realizará con periodicidad anual.
Bibliografía general
Anónimo. Manual de vacunacions del Departament de Salut. Barcelona: Generalitat de Catalunya; 2006.
Cruz M. Tratado de pediatría. 9.ª ed. Madrid: Ergon; 2006.
De Arístegui J. Vacunaciones en el niño, de la teoría a la práctica. Bilbao: Ciclo Editorial; 2004. De la Bras F. Pediatría en Atención Primaria. Barcelona: Masson; 2005.