Control y previsión
La diabetes mellitus durante la gestación es una importante fuente de complicaciones, tanto para la madre como para el feto. En el presente artículo, dedicado a la diabetes pregestacional, se aborda toda la problemática que se plantea en esta situación, tanto desde la perspectiva metabólica como obstétrica.
La diabetes es la condición patológica que con mayor frecuencia complica el embarazo, con influencia en el futuro de la madre y de su hijo. La mayor parte de estas complicaciones pueden ser reducidas al nivel de la población general mediante una atención sanitaria adecuada.
En la práctica clínica, la coincidencia de diabetes mellitus y embarazo puede suceder en 2 circunstancias bien definidas:
Diabetes pregestacional. Es aquella diabetes conocida previamente a la gestación actual; puede ser diabetes tipo 1, diabetes tipo 2 o intolerancia hidrocarbonada.
Diabetes gestacional. Es aquella que se diagnostica por primera vez en la gestación actual, con independencia de su evolución posparto.
El presente artículo aborda la primera de ellas: la denominada diabetes pregestacional.
Metabolismo hidrocarbonato en el embarazo
Las demandas fisiológicas del embarazo actúan como una auténtica prueba de esfuerzo para la madre. Con el fin de cubrir las necesidades energéticas del feto, durante la gestación se producen cambios en el metabolismo de la glucosa materna que pueden resumirse en:
Reducción de los valores de glucemia en ayunas, junto con la aceleración de las reacciones bioquímicas de la fase de ayuno, lo que se conoce como ayuno acelerado.
Reducción de la sensibilidad a la insulina, que se manifiesta en la segunda mitad del embarazo y condiciona un incremento en la secreción de insulina.
El consumo fetal de glucosa y la disminución de la neoglucogénesis hepática por falta de sustrato son los mecanismos implicados en el ayuno acelerado.
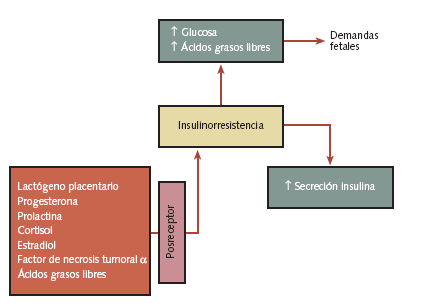
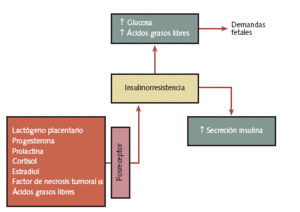
En la figura 1 se resumen los mecanismos implicados en la resistencia a la insulina presente en el embarazo. Los factores que condicionan la resistencia insulínica están relacionados con la acción de distintas hormonas y citocinas, que se encuentran elevadas durante el embarazo (lactógeno placentario, progesterona, prolactina, cortisol, estradiol, factor de necrosis tumoral placentario) y también con la acción de los ácidos grasos libres. Los mecanismos por los que ocasionan resistencia a la insulina ocurren posreceptor y, así, en mujeres embarazadas se ha demostrado una reducción de la actividad de la tirosincinasa, la fructocinasa, la piruvatocinasa muscular, la hexocinasa y la piruvatocinasa adipocitaria.
Figura 1. Mecanismos implicados en la resistencia a la insulina durante el embarazo
La resistencia a la insulina durante el embarazo permite un aumento de los valores de glucosa y ácidos grasos libres maternos para cubrir las demandas fetales, que a su vez se acompaña de un notable incremento en la función de la célula pancreática de la madre.
Conceptos generales
Obviamente, el término diabetes pregestacional implica el conocimiento de la existencia de diabetes con anterioridad a la gestación. Desde un punto vista práctico, la diabetes pregestacional puede clasificarse según varios criterios:
Patogénicos: diabetes tipo 1, diabetes tipo 2 e intolerancia hidrocarbonada.
Metabólicos: buen control (hemoglobina glucosilada < 6%), control regular (hemoglobina glucosilada 6-7%) y mal control (hemoglobina glucosilada > 7%).
Clínicos: ausencia de complicaciones crónicas de la diabetes y presencia de complicaciones crónicas de la diabetes.
En cuanto al enfoque de la diabetes pregestacional, puede plantearse desde dos perspectivas bien distintas:
Enfoque metabólico, dirigido a mantener la euglucemia y a evitar complicaciones a largo plazo.
Enfoque obstétrico, dirigido a planificar embarazos y a prevenir y manejar las complicaciones maternas y fetales.
Gestación y complicaciones crónicas de la diabetes
La retinopatía y la neuropatía diabéticas son las principales complicaciones con carácter crónico ligadas a la diabetes. A continuación se analiza su relación con el embarazo.
Retinopatía diabética y embarazo
El embarazo puede ocasionar un empeoramiento de la retinopatía diabética. No obstante, en al menos la mitad de los casos en que existe progresión durante el embarazo, se observa mejoría en el posparto, y el riesgo de progresión de la retinopatía a largo plazo no se modifica por la gestación. De hecho, la prevalencia de esta complicación de la diabetes es menor en mujeres que han tenido hijos que en mujeres nulíparas.
Factores hormonales, hemodinámicos y metabólicos pueden favorecer la progresión de la retinopatía durante el embarazo. La gravedad de la retinopatía al comienzo de la gestación es el factor determinante más significativo para su progresión; otros factores importantes son la duración de la diabetes y la brusca mejoría de los valores de glucosa (reentrada de normoglucemia).
El control oftalmológico durante la gestación debe hacerse con mayor frecuencia; lo recomendable es realizar un examen del fondo de ojo en cada trimestre del embarazo y en el posparto. Indudablemente, puesto que el factor predictivo más importante es el grado de retinopatía previa a la gestación, la realización de un control oftalmológico preconcepcional es altamente aconsejable.
Finalmente, aunque no se ha demostrado que el parto vaginal propicie el desarrollo de hemorragias retinianas, se sigue recomendando la práctica de cesárea en mujeres con retinopatía proliferativa grave.
Nefropatía diabética y embarazo
Distintos factores relacionados con el embarazo pueden incidir sobre la nefropatía diabética (fig. 2, tabla I). El efecto de la gestación sobre esta enfermedad dependerá de su estado evolutivo antes de la misma.
Figura 2. Pirámide de la nutrición equilibrada
En mujeres sin microalbuminuria puede observarse una exageración del patrón fisiológico con un incremento de la microalbuminuria en el tercer trimestre, que regresa a los valores previos al parto. Cuando existe una nefropatía incipiente, el aumento de la microalbuminuria será mayor y puede llegar a proteinuria franca en el tercer trimestre. En las mujeres con nefropatía establecida, la proteinuria llega a triplicarse en el embarazo y la tasa de filtración glomerular puede no experimentar el incremento propio del embarazo y, de hecho, puede haber una reducción del aclaramiento de creatinina superior al esperado por la evolución de la nefropatía. Sin embargo, la proteinuria generalmente desciende a los valores previos al embarazo a los 6 meses del parto. En las mujeres con transplante de riñón, el deterioro de la función renal es frecuente y es posible que haya una mayor tendencia al rechazo en el período periparto.
La hipertensión inducida por el embarazo y la preeclampsia, que son más frecuentes en las mujeres con diabetes pregestacional aun sin nefropatía previa, pueden producirse por la aparición de microalbuminuria en fases tempranas del embarazo. En mujeres con nefropatía establecida, la hipertensión es un hallazgo clínico casi constante, por lo que se enfrentan al embarazo con una hipertensión crónica que se agravará en un porcentaje elevado de casos.
A pesar de la reducción en las complicaciones perinatales en las mujeres con diabetes pregestacional, éstas siguen siendo más frecuentes en mujeres con nefropatía diabética, y el riesgo de aparición de estas complicaciones está condicionado por el grado de nefropatía al inicio del embarazo.
El estricto control glucémico al inicio de la gestación favorece la estabilidad de la nefropatía durante el embarazo y reduce la tasa de complicaciones. El tratamiento antihipertensivo es igualmente importante en estas mujeres.
Hay preocupación acerca de si los cambios renales observados durante la gestación en mujeres con diabetes pueden incrementar el riesgo de nefropatía o acelerar su progresión en mujeres que ya tienen nefropatía durante el embarazo. En el estudio EURODIAB1 no se ha evidenciado que la paridad influya en el riesgo de insuficiencia renal.
Control preconcepcional
Para prevenir las malformaciones congénitas y reducir las complicaciones maternofetales durante el embarazo, es imprescindible el control preconcepcional tanto en mujeres con diabetes tipo 1, como en aquellas con diabetes tipo 2. Obviamente, dicho control requiere de un equipo multidisciplinar en el la mujer diabética es el miembro más activo.
Además de conseguir los objetivos glucémicos, el control preconcepcional permite evaluar la situación de las posibles complicaciones crónicas de la diabetes, realizar una valoración ginecológica e informar a la futura madre de los riesgos específicos del embarazo en su caso. La tabla II recoge las situaciones en las que se desaconseja la gestación.
Tratamiento de la diabetes pregestacional
El objetivo del tratamiento debe ser la consecución de la normoglucemia durante el embarazo, si bien el valor apropiado de glucemia a alcanzar no está aún bien establecido. En la tabla III se exponen los objetivos de control propuestos por el Grupo Español de Diabetes y Embarazo (GEDE)2.
La consecución de estos objetivos supone la implementación de un programa de terapia intensiva, dieta y ejercicio. Es obvio que dicho programa conlleva la participación activa de la paciente en su control glucémico.
Seguidamente se analizan los principales pilares del citado programa:
Tratamiento farmacológico
En las mujeres con diabetes tipo 2 se suspenderán los antidiabéticos orales, ya que, si bien hay algún estudio que avala su seguridad, la terapia farmacológica estará exclusivamente centrada en la insulina. Se aconseja la utilización preferente de insulina humana de origen biosintético.
El tratamiento insulínico será individualizado para cada paciente, en función de sus niveles de glucosa, el plan dietético y el ejercicio.
La mayoría de las pacientes requieren, al menos, 2 inyecciones diarias de una mezcla compuesta por insulina de acción intermedia e insulina de acción corta. Algunas pacientes deben ser tratadas con inyecciones múltiples (inyecciones de insulina regular antes de cada comida e insulina de acción lenta o ultralenta por la noche). Para algunas pacientes, la infusión subcutánea continua de la insulina es una opción, pero esta parece no ofrecer ninguna ventaja significativa en comparación con las inyecciones múltiples. Las pacientes que prefieran la flexibilidad ofrecida por la bomba de infusión pueden ser incluidas en esta terapia, y las que hayan utilizado una bomba antes del embarazo pueden seguir usándola.
En general, para poder adecuar el tratamiento es necesario que las mujeres realicen autoanálisis de glucemia capilar en días alternos con 6 determinaciones (3 preprandiales y 3 posprandiales).
Durante el parto, los objetivos glucémicos son los de mantener una glucosa plasmática comprendida entre 70 y 110 mg/dl; para su consecución es necesario medir la glucemia capilar y, dependiendo de la gravedad metabólica de la diabetes, será preciso, ocasionalmente, utilizar insulina en infusión intravenosa.
Dieta y ejercicio
Durante la segunda mitad del embarazo, la paciente con diabetes pregestacional necesita ingerir aproximadamente 35 kcal/kg de su peso ideal, lo que supone aproximadamente consumir una dieta comprendida de 2.200-2.400 kcal/día. Se recomienda un aumento de peso de 10-12 kg para la mayoría de las pacientes; sin embargo, en gestantes obesas con diabetes tipo 2 la ingesta calórica aconsejada será de 25 kcal/kg de su peso ideal, lo que equivale aproximadamente a unas 1.600-1.800 kcal/día.
Por lo demás, las recomendaciones dietéticas serán las de una dieta equilibrada e individualizada, representada, básica y esquemáticamente por la pirámide nutricional (fig. 3).
Figura 3. Pasos de una cesárea
Se aconseja también la realización de ejercicio físico moderado hasta las semanas trigésimo segunda o trigésimo cuarta.
Diabetes pregestacional y complicaciones obstétricas
Las complicaciones obstétricas de la diabetes puede afectar al feto y a la madre.
Riesgos para el feto
La hiperglucemia mantenida a lo largo de la gestación se asocia con importantes problemas en el feto y en el neonato. Dichos problemas son los siguientes:
Abortos y malformaciones congénitas, que se producen cuando la hiperglucemia está presente en el período crítico de la organogénesis. El riesgo mayor de abortos espontáneos en mujeres con diabetes pregestacional se ha relacionado con el grado de control glucémico en el período próximo a la concepción. Las malformaciones más comunes afectan al sistema cardiovascular (defectos del septum interventricular, transposición de grandes vasos), al sistema nervioso central y al tubo neural (anencefalia, espina bífida, síndrome de regresión caudal), también a los sistemas genitourinario y gastrointestinal.
Macrosomía, que es la complicación más frecuente en el feto de madre diabética; su explicación hay que buscarla en la hipótesis que relaciona el estado de hiperglucemia del feto con la hipersecreción de insulina, principal hormona anabólica y de crecimiento fetal. Estos niños concentran al nacer patología metabólica (hipoglucemia, hipocalcemia, hipomagnesemia, hiperbilirrubinemia) y traumatismo obstétrico.
Retraso del crecimiento intrauterino, especialmente unido al compromiso vascular de la madre; esta situación, evidentemente, se relaciona con diabetes de muchos años de evolución y de muy difícil control, circunstancia ésta que hace que el envejecimiento de la placenta tenga mayor importancia, en contraposición con el exceso de alimentación que haya podido recibir el feto.
Síndrome de distrés respiratorio, cuyo origen está en la inhibición de la síntesis de fosfolípidos producida por el hiperinsulinismo fetal.
Efectos tardíos. Los hijos de madres diabéticas pueden presentar retraso en el desarrollo físico y psicomotor, junto con un significativo riesgo de sufrir diabetes y obesidad en la edad adulta.
Riesgos para la madre
La diabetes materna no sólo afecta al neonato, sino que también implica un importante estado de riesgo para la madre, quien puede desarrollar las siguientes complicaciones:
Preeclampsia, que es entre 3 y 4 veces más frecuente en la diabética gestante y está asociada a un deficiente control de la glucemia.
Infecciones, especialmente coriamnionitis, endometritis posparto, bacteriuria asintomática y pielonefritis aguda.
Hemorragia posparto.
Cesárea (fig. 3).
Hidroamnios.
Coma hiperglucémico.
Accidentes vasculares graves.
Cetoacidosis.
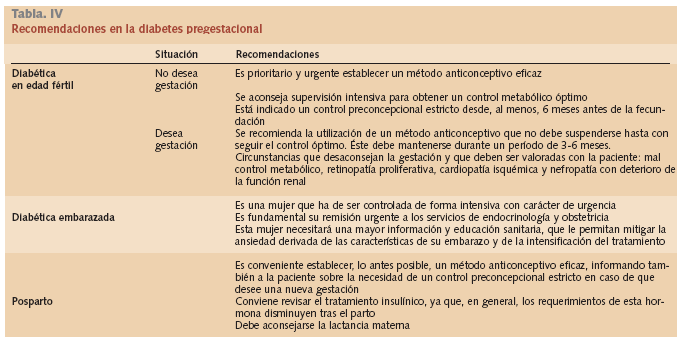
En relación con la diabetes pregestacional, pueden plantearse 3 situaciones:
Diabética en edad fértil.
Diabética embarazada.
Posparto.
Las recomendaciones adecuadas para cada una de estas situaciones se recogen en la tabla IV.*
Notas
1. Chaturvedi N, Stephenson JM, Fuller JH. The relationship between pregnancy and long term maternal complications in the EURODIAB IDDM Complications study. Diabet Med. 1995;12:494-9.
2. Grupo Español de Diabetes y Embarazo (GEDE). Diabetes mellitus y embarazo. Madrid: Guía Asistencial, 2000.
Bibliografía general
American Diabetes Association. Preconception care of women with diabetes. Diabetes Care. 2004;27(Suppl 1):S76-78.
Cundy T, Slee F, Gamble G, Neale L. Hypertensive disorders of pregnancy in women with type 1 and type 2 diabetes. Diabet Med. 2002;18:482-9.