La dermatitis del pañal es la forma más común de dermatitis en la infancia. En este artículo se hará una revisión clínica de esta erupción cutánea multifactorial descrita ya en el siglo xix (1877). En los últimos años, el uso de pañales desechables ha disminuido notablemente la incidencia de las patologías del área del pañal, pero todavía hoy son muchos los casos que llegan a la consulta pediátrica y a la oficina de farmacia.
DESCRIPCIÓN
La dermatitis del pañal es la erupción que se produce en el área de la piel cubierta por el pañal. Comprende todos los procesos inflamatorios que afectan a la zona en cuestión: genitales, región glútea, periné, porción inferior del abdomen y parte superior de los muslos. Clínicamente se observa eritema, fisuras, erosiones y descamación.
Incidencia
Se estima que alrededor de un 70% de los menores de dos años presentará uno o más episodios de dermatitis del pañal de distinta gravedad, período que se corresponde con la época en la cual el niño todavía no es capaz de controlar sus esfínteres anal y vesical y, por tanto, se hace necesario el uso de pañal. De la misma manera, también puede presentarse en niños mayores o adultos con incontinencia o parálisis de diversa etiología que necesitan usar pañales. No existen datos a favor de una predisposición para uno u otro sexo.
En los niños puede presentarse a partir del primer mes de vida y predomina después de los dos primeros meses de edad. La piel de los recién nacidos presenta numerosas particularidades que la hacen ser sensible y que favorecen las dermatitis de la zona del pañal:
La epidermis y, en concreto, el estrato córneo, responsable de la función barrera, son más finos y por ello más permeables.
Insuficiencia de secreción sebácea y sudorípara.
Tendencia a la sequedad y, como consecuencia, a la fragilidad.
Inmadurez inmunológica que favorece las infecciones.
Las características de la piel del bebé exigen una mayor atención en el uso de sustancias por vía tópica. La concentración de las mismas y la frecuencia de aplicación deben ser inferiores a las indicadas en la piel adulta.
La dermatitis del pañal y las complicaciones que pueden derivarse son más comunes en niños con un fondo alérgico, si reciben lactancia artificial, si presentan diarrea o si están siguiendo tratamiento con antibióticos.
Etiología
La etiología exacta de la dermatitis del pañal no es clara. Son muchos los factores que predisponen su patogénesis. Los más comunes son el efecto oclusivo de los pañales, el efecto mecánico del roce y el efecto irritante de las heces y la orina. Las principales causas que conllevan la elevación del pH cutáneo de la zona en cuestión son la hiperhidratación y la fragilización de la piel y, por último, una agresión continuada por la acción de las enzimas y la variación del pH.
Sin embargo, existen otros factores que contribuyen al aumento de probabilidad de desarrollar dermatitis del área del pañal, como la edad del niño, la frecuencia de episodios de diarrea u otras afecciones, la utilización de antibióticos, antecedentes de dermatitis atópica y el tipo de pañal empleado.
Análisis de los principales factores
Debido al contacto prolongado con el pañal húmedo, la piel en esta zona se encuentra sobrehidratada. La piel húmeda es muy susceptible de ser dañada por la fricción constante a la que está sometida. Esta fricción provoca la maceración del estrato córneo por el agua de la orina y de las heces, lo que hace que la función barrera de la piel se altere y se vuelva más sensible a la acción de los irritantes. La humedad permanente favorece la proliferación de microorganismos.
La orina tiene un pH urinario superior a 8 y esta alcalinidad puede inducir irritación sobre la piel del niño. Existen enzimas (ureasas) y bacterias fecales (Bacillus amoniagenes, actualmente llamado Brevibacterium amoniagenes) presentes en las deposiciones, capaces de degradar la urea presente en la orina. La degradación de la urea se traduce en un aumento de la producción de amoníaco, que a su vez conlleva la elevación del pH urinario. Esto favorece la actividad de las enzimas presentes en las heces de los niños (lipasas y proteasas fecales). Las enzimas fecales lesionan la piel de forma directa, incrementan la permeabilidad del área ocupada por el pañal y la hacen más susceptible a la acción de otros irritantes.
El pH de las heces varía en función de la alimentación y la flora intestinal propia del niño. Un pH muy alcalino o muy ácido añade un factor más de irritación. Las enzimas presentes en las heces son las responsables del poder irritante de las mismas, sean de origen pancreático o bacteriano (ureasas, lipasas, proteasas).
La hipótesis más aceptada en la actualidad admite que la fricción y la maceración favorecen el inicio de la erupción. La inflamación se complica y se mantiene por la presencia de componentes de la orina, de las deposiciones y por productos de la degradación microbiana.
Otros factores que agravan la dermatitis del pañal
Distintos estudios clínicos han demostrado la contribución de otros factores al aumento de la probabilidad de desarrollar cuadros de dermatitis del área del pañal. Son los siguientes:
Sustancias irritantes que contribuyen a afectar la integridad de la piel. Jabones, detergentes, antisépticos, tratamientos por vía tópica (productos que aumentan o perpetúan el daño de la zona).
Falta de higiene y cuidados cosméticos incompletos e incorrectos. Escasa frecuencia en el cambio de pañal, lo que provoca una maceración de la piel. Falta de aireamiento, que comporta un aumento de la humedad y temperatura de la zona.
Infecciones secundarias frecuentes. Secundariamente, Candida albicans (germen más común) puede sobreinfectar la zona afectada y empeorar el cuadro.
Utilización de antimicrobianos de amplio espectro. Amoxicilina, macrólidos, quinolonas y determinadas cefalosporinas están relacionadas con un aumento de Candida albicans en el área gastrointestinal y en la piel de la zona del pañal.
Condiciones de salud del niño. Se ha observado mayor incidencia en niños con diarrea, infecciones del tracto respiratorio y fiebre. En el caso de la diarrea la relación se explica fácilmente, puesto que la piel está más expuesta a los irritantes fecales.
Condición de «niño atópico». Los niños que presentan una dermatitis atópica o seborreica son más susceptibles de padecer dermatitis del pañal, debido a que estas afecciones predisponen a la maceración.
La alimentación. Los niños que siguen una lactancia natural tienden a orinar menos y están menos predispuestos a padecer dermatitis del pañal, ya que la alcalinidad de la orina y de las heces es superior en los niños que siguen una lactancia artificial. En niños mayores, la dieta determina el pH: por ejemplo, las dietas hiperproteicas aumentan la acidez de las heces. Como ya se ha comentado, un pH muy alcalino o muy ácido añade un factor más de irritación.
CLASIFICACIÓN DE LA DERMATITIS DEL PAÑAL
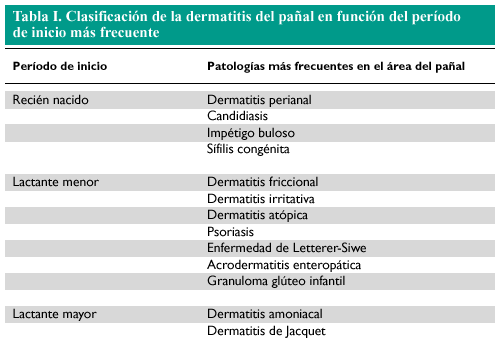
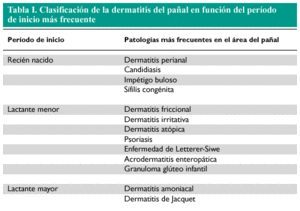
Existen múltiples clasificaciones de la dermatitis del pañal. En este artículo se distinguen las diferentes formas en función del período de inicio más frecuente, es decir, de los cuadros clínicos propios de cada etapa. Conviene señalar que, al margen de la tentativa de clasificación, la mayoría de las alteraciones que citaremos pueden presentarse en cualquier grupo de edad.
En el recién nacido, el área del pañal suele verse afectada principalmente por dermatitis perianal, candidiasis, impétigo buloso, sífilis congénita y dermatitis seborreica. En el período que denominaremos de lactante menor, además de las anteriores alteraciones, son frecuentes dermatitis friccional, dermatitis irritativa, dermatitis atópica, psoriasis, histiocitosis (enfermedad de Letterer-Siwe), acrodermatitis enteropática y granuloma glúteo infantil. Por último, en el período de lactante mayor aparecen algunas de las dermatitis anteriores y además son típicas las dermatitis irritativas primarias: dermatitis amoniacal y dermatitis de Jacquet (tabla I).
Dermatitis del pañal típicas en el recién nacido
Las dermatitis del pañal más habituales en el recién nacido son principalmente perianales. Se observa una dermatitis aguda, roja y brillante en los márgenes del ano, que generalmente se relaciona con las sustancias irritantes presentes en las deposiciones. Estas dermatitis en el recién nacido pueden complicarse con la aparición de:
Candidiasis
Consecuencia de una dermatitis perianal neonatal. Se produce a menudo una sobreinfección por hongos del género Candida. Se observa eritema extenso, bien delimitado, intenso, rojo y brillante. Puede comprometer pliegues, presentar micropústulas y papulovesículas eritematosas satélites en la periferia (lesiones satélites). En ocasiones coincide con el uso de antibióticos de amplio espectro, con una candidiasis bucal o una infección candidiásica intestinal.
Impétigo buloso
Puede producirse desde los primeros días de vida del bebé debido a una infección por Staphylococcus aureus en el área del pañal. Aparecen ampollas en perineo o abdomen bajo periumbilical que, al romperse, dejan una base eritematosa o se cubren de finas costras.
Sífilis congénita
La lúes congénita se produce por el paso transplacentario de Treponema pallidum. Corresponde a una sífilis secundaria (no presenta etapa primaria). En el recién nacido puede presentarse de dos formas: una grave, presente al nacer, y otra que se inicia entre la segunda y la octava semana de vida. Se caracteriza por la aparición de máculas, pápulas y vesículas en nalgas, piernas, palmas, plantas, brazos y cara. La erupción evoluciona con un cambio de color: inicialmente es rojo y finalmente pasa a café cobrizo, color que puede perdurar durante un período de uno a tres meses y que deja una hipo o hiperpigmentación residual. Otros síntomas propios de esta patología son: palidez, rinitis, lesiones óseas, alteraciones hepáticas, renales, del sistema nervioso y pseudoparálisis de Parrot, entre otras.
Dermatitis seborreica
Denominada también enfermedad de Leiner-Moussous, es relativamente rara hoy día. La dermatitis seborreica suele acontecer entre la segunda y cuarta semana de vida. El cuadro clínico se localiza principalmente en la zona del pañal, pliegues, cuero cabelludo y, en ocasiones, alcanza tronco y abdomen. Este tipo de erupción se extiende con preferencia en el tronco y en el área umbilical. Se presenta en forma de pequeñas placas, delimitadas, eritematosas (rosadas), que van aumentando y que pueden llegar a producir una descamación amarillenta de aspecto graso. El aspecto es, a veces, impresionante pero el bebé está bien y de buen humor. Con los cuidados adecuados, en la mayoría de los casos remite en pocas semanas, pero en otros puede desembocar en dermatitis atópica o psoriasis.
Dermatitis del pañal típicas en el lactante menor
En este grupo figuran:
Dermatitis friccional
Es una de las formas más frecuentes, está causada directamente por el uso del pañal y responde rápidamente al tratamiento. Se observa un eritema moderado, que presenta una superficie brillante en las zonas de mayor roce: nalgas, genitales, cara interna de los muslos y abdomen.
Dermatitis irritativa
Se sitúa en las superficies convexas de la región del pañal, que resultan ser las que están en contacto con el pañal, exceptuando los pliegues cutáneos. Esta distribución, cuando se observa el culito de frente, dibuja una W. En la cara interna de las piernas, el escroto o los labios grandes y el pubis, la piel es roja, arrugada. En cambio, el fondo de los pliegues inguinales y el pliegue entre las nalgas tienen un aspecto normal.
Está asociada al contacto con enzimas proteolíticas, irritantes químicos (medicaciones por vía tópica, desinfectantes, jabones, detergentes), humedad, excesivo calor y retención de sudor en el área del pañal. Si en este estado inicial se instaura un tratamiento adecuado, puede volver a la normalidad en poco tiempo. Si no es así, el eritema puede extenderse y pueden aparecer sobreinfecciones.
Dermatitis atópica
El prurito y la sequedad son característicos de esta dermatitis. Puede iniciarse con o sobreponerse a un cuadro de dermatitis seborreica.
Psoriasis
Es una alteración poco frecuente en niños menores de dos años. Si aparece, suele iniciarse en el área del pañal como consecuencia de una erupción en la zona o en niños con predisposición genética. Clínicamente, se caracteriza por la aparición de placas delimitadas de color rojo rubí y escamas finas plateadas que surgen en las zonas convexas y que también pueden afectar los pliegues. Las lesiones individuales son semejantes a la psoriasis típica del adulto. Puede extenderse a tronco, extremidades, axilas, cuello, cara y cuero cabelludo. Cabe la sospecha de psoriasis ante una dermatitis del pañal persistente, con las características antes mencionadas, que no responde al tratamiento y con antecedentes familiares de la enfermedad.
Enfermedad de Letterer-Siwe
Denominada también histiocitosis de células de Langerhans, suele tener predilección por el área del pañal. La enfermedad puede aparecer en el momento del nacimiento o en los primeros 9 meses de vida. Se observan lesiones papulares amarillentas o de color café-rojizo, a veces con carácter hemorrágico y frecuentemente con descamación. Pueden evolucionar a erosiones y ulceraciones locales y extenderse a los pliegues de la ingle y las axilas, alcanzando la cabeza, la región retroauricular y el cuello del niño. Se diferencia bien de la dermatitis seborreica por la presencia de costras y escamas hemorrágicas en el cuero cabelludo. El pediatra puede efectuar el diagnóstico mediante una biopsia de la piel que presenta un infiltrado de células histiocíticas. Otras alteraciones clínicas en la enfermedad de Letterer-Siwe incluyen anemia, diarrea, alteraciones óseas, hepatosplenomegalia o linfadenopatías.
Acrodermatitis enteropática
Es una enfermedad recesiva autosómica rara, debida a una deficiencia de cinc. La acrodermatitis enteropática puede no manifestarse desde el nacimiento y su inicio suele coincidir con el final de la lactancia materna. Las lesiones cutáneas presentan eritema brillante, simétrico, con descamación marginal y vesículas, ampollas, pústulas, erosiones, costras melicéricas y placas escamosas bien delimitadas. Se distribuye de forma simétrica por las áreas vecinas a la boca, las extremidades (incluyendo manos y pies) y el área del pañal. En la zona del pañal se extiende a partir de la zona perianal y es frecuente la sobreinfección por Candida albicans. Otros síntomas útiles para el diagnóstico de la enfermedad son: diarrea, pérdida de peso, retraso de crecimiento, alopecia, irritabilidad, apatía, conjuntivitis, blefaritis y concentraciones séricas bajas de cinc y fosfatasa alcalina.
Granuloma glúteo infantil
Enfermedad benigna que se presenta entre los 3 y los 12 meses de edad. Clínicamente se caracteriza por la aparición de nódulos ovalados o redondos, que tienen un diámetro entre 0,5 a 4 cm y son de color marrón-purpúrico. Típico de superficies convexas. Se localiza en las regiones perianal y glútea. Las lesiones se curan espontáneamente en un período variable de semanas a meses. La aparición de granuloma glúteo infantil se relaciona con el uso de corticoides fluorados tópicos, sobreinfección por Candida, utilización de talco en polvo o detergentes.
Dermatitis del pañal típicas del lactante mayor
En este grupo de edad son típicas las dermatitis del pañal amoniacales, sin olvidar que también pueden presentarse algunos de los cuadros descritos anteriormente.
Dermatitis amoniacal
Es una forma clínica de dermatitis irritativa primaria de la zona del pañal. El factor desencadenante de esta alteración es la presencia y acumulación de amoníaco en la zona del pañal, debido a la degradación de la urea presente en la orina. Los cambios en la dieta y el aumento en la ingestión de proteínas aumenta la acidez de las heces e incrementa el factor de irritación. La clínica es variable, puede ir desde un leve eritema de las zonas convexas o evolucionar, produciendo descamación en láminas y dando lugar a formas papuloerosivas graves.
Dermatitis papuloerosiva de Jacquet
Denominada clásicamente sifiloide de Jacquet, y confundida durante un tiempo con lesiones de sífilis congénita, corresponde a una forma grave de dermatitis, en la que se observa una erupción con pápulas eritematosas y erosionadas aisladas o confluentes. En el sexo masculino la aparición de ulceraciones y costras en el glande y meato urinario pueden producir dificultades de micción. Este tipo de dermatitis responde bien al tratamiento. En realidad, el uso de pañales desechables ha permitido que sea poco frecuente, únicamente se observa en zonas rurales o si el nivel socioeconómico es bajo y no permite la utilización de este tipo de pañales.
MEDIDAS PREVENTIVAS Y TRATAMIENTO
En el caso de la dermatitis del pañal la instauración de unas sencillas medidas preventivas permitirá no sólo evitar la dermatitis, sino también tratarla de forma adecuada cuando no esté complicada. La clave del tratamiento consiste en mantener la zona del pañal limpia y seca. El farmacéutico comunitario en su labor diaria debe hacer hincapié en estas medidas (tabla II).
Tratamiento
El tratamiento de la dermatitis del pañal consiste básicamente en la aplicación tópica de un preparado después de cada cambio de pañal. Existen dos tipos de productos: los utilizados de forma preventiva, que contienen fundamentalmente sustancias protectoras, emolientes y antisépticas, y los productos curativos, empleados en aquellos casos en los que se produce alguna complicación.
Preparados emolientes, antisépticos y protectores dérmicos
Estos preparados deben utilizarse diariamente después de cada cambio de pañal a modo profiláctico, es decir, que la aplicación se realiza varias veces al día.
Las sustancias emolientes que contienen estos preparados relajan y ablandan las partes inflamadas formando una capa grasienta que impide que el agua de la superficie se evapore. Las protectoras se suman a la superficie de la piel evitando la irritación por el aire y el roce, y limitando el crecimiento bacteriano. Las antisépticas tienen cierta acción bacteriostática y fungistática. Estos productos se presentan en forma de cremas, pomadas, pastas, ungüentos, polvos o jabones.
Su composición comprende una serie de principios activos que de forma asociada ejercen esta triple acción: aceite de almendras, aceite de cacao, aceite de hígado de bacalao, aceite de oliva, aceite de silicona, ácido bórico, ácido salicílico, alantoína, alcohol estearílico, almidón, arcilla, bálsamo de Perú, borato sódico, cera de abejas, clorhidrato de clorhexidina, cloruro de benzalconio, cloruro de benzetonio, cloruro de cetilpiridinio, complejo glicerobórico, D-pantenol, dimeticona, dióxido de titanio, esperma de ballena, estearato magnésico, extracto de avena rhealba, extracto de caléndula, extracto fluido de hamamelis, glicerol, grasa de cerdo, ictamol, iosina, guanosina, lanolina, óxido de cinc, polietilenglicol, retinol (1.000-6.000 ui), silicona, subnitrato de bismuto, sucralfato micronizado, sulfato de cobre, sulfato de cinc, vaselina, vitamina E, vitamina F, talco...
El óxido de cinc es un excelente protector, astringente débil y con ciertas propiedades antisépticas. La mayoría de las preparaciones que existen en el mercado actual contienen, además, alguna de las sustancias anteriormente citadas.
En ocasiones se incorporan agentes enzimáticos (antilipasa y antiproteasa) que inhiben la actividad de las enzimas contenidas en las deposiciones, factor desencadenante de la dermatitis del pañal.
El pantenol es un derivado vitamínico actualmente muy utilizado. Sus propiedades reparadoras y el efecto suavizante y atenuante de la sensación de prurito que produce lo convierten en una sustancia muy indicada en la dermatitis del pañal.
Los antisépticos que suelen incorporarse en este tipo de preparados son derivados o complejos de ácido bórico que evitan su absorción sistémica, el ácido salicílico, el cloruro de benzalconio y el clorhidrato de clorhexidina.
Los polvos más empleados son el talco (silicato hidratado de magnesio), que alivia la irritación, absorbe el sudor y previene las rozaduras. También se emplea el estearato mangnésico, que actúa como barrera mecánica frente a las sustancias irritantes.
Preparados curativos
Se reservan únicamente para casos complicados, en caso de que la dermatitis del pañal persista más de una semana con el cumplimiento de las medidas preventivas. El tratamiento a seguir, ya sea por vía tópica o sistémica, debe ser establecido por el pediatra.
En muchos casos el médico prescribirá un tratamiento con corticoides tópicos, de acción antiinflamatoria, antialérgica y antipruriginosa. Los corticoides empleados en esta patología deben ser de potencia débil: hidrocortisona (1-2,5%) y fluocortina (0,75%), que pueden ser aplicados dos veces al día. También pueden utilizarse corticoides de potencia moderada: clobetasona (butirato 0,05%), flumetasona (pivalato 0,02%), fluocinolona (acetónido 0,01%) y triamcinolona (acetónido 0,04%), que se aplicarán una sola vez al día.
El uso de corticoides exige una serie de precauciones, especialmente cuando se trata de niños pequeños: evitar el contacto con los ojos, no emplear dosis altas en áreas extensas de la piel, no aplicar vendajes oclusivos que pueden producir absorción sistémica con riesgo de toxicidad (teniendo en cuenta que los pañales de plástico pueden tener un efecto de vendaje oclusivo), suspender el tratamiento de forma gradual y nunca utilizar corticoides potentes en niños pequeños.
Cuando aparezca sobreinfección por bacterias, será necesario añadir a las medidas generales un antibiótico tópico o incluso por vía sistémica, siempre bajo prescripción médica. Nunca se deben usar sulfamidas locales ni antihistamínicos.
De la misma manera, en caso de sobreinfección por cándidas, el pediatra decidirá qué antifúngico será el más indicado.
BIBLIOGRAFÍA GENERAL
Gascón MP, Gallach M. La dermatitis del bolquer. Circular Farmacéutica 1996;(16):16-9.
Prats M. Dermatitis del pañal. Farmacia Profesional 1989;3(6):32-6.
Salvatella N, Camps M. Dermatitis del pañal. El Farmacéutico 2001;(265):71-2.
Vidal L, Moreno GA, Ferrando J. Dermatitis del área del pañal. Acofar 2000; (383):40-4.