Pagina nueva 1
Objetivos generales
Los farmacéuticos participantes en este curso actualizarán sus conocimientos sobre atención al paciente con enfermedades o problemas de salud genitourinaria, incidiendo especialmente en la dispensación informada, ámbito específico en el que pueden desarrollar plenamente su tarea como educadores sanitarios y expertos en el medicamento.
Objetivos específicos
Al término de este curso, los farmacéuticos participantes:
• Dispondrán de unos conocimientos adecuados de la etiología, la sintomatología y el diagnóstico de las distintas entidades clínicas o problemas de salud genitourinaria descritos en el curso.
• Podrán realizar una dispensación informada exhaustiva de la medicación prescrita al paciente diagnosticado de alguna de las entidades clínicas descritas, con el objetivo de promover su uso eficaz, racional y seguro.
• Podrán llevar a cabo tareas de farmacovigilancia en relación con la medicación utilizada.
Metodología
El curso se articula en 8 temas, que se publican en FARMACIAPROFESIONAL en 2012-2013, no solo en su versión en papel, sino también en su versión electrónica en www.dfarmacia.com. Cada vez que se publique un tema en la web, se avisará al alumno para que pueda seguir el contenido y realizar el cuestionario de autoevaluación. Para formular cualquier consulta sobre el curso, dispondrá de un correo electrónico de contacto.
Evaluación
El alumno será evaluado a partir de la realización de los cuestionarios asociados a cada tema. El período de autoevaluación (activación de cuestionarios electrónicos en www.dfarmacia.com) se iniciará el 25 de octubre de 2012 y finalizará el 15 de enero de 2014. Para realizar las autoevaluaciones (8 test, cada uno con 10 preguntas de respuesta múltiple y solo una correcta) es necesario registrarse y acceder a www.dfarmacia.com. Para superar el curso, es preciso contestar todos los cuestionarios y superar el 80% del total de preguntas.
El alumno recibirá la calificación de apto o no apto de forma automática, tras la realización del test correspondiente a cada tema. Para evitar fraudes, solo al final del curso se dará acceso a las respuestas correctas, y quienes hayan superado la evaluación podrán descargarse el diploma.
Sumario
1. Infecciones de transmisión sexual
2. Incontinencia urinaria
3. Hiperplasia benigna de próstata
4. Infecciones comunes del tracto urinario
5. Eyaculación precoz
6. Disfunción eréctil
7. Trastornos del ciclo menstrual
8. Trastornos asociados a la menopausia
Tema 4
Infecciones del tracto urinario
La infección urinaria engloba diferentes procesos clínicos y patológicos que pueden afectar a cualquier parte del tracto urinario y cuyo común denominador es la presencia de microorganismos en el mismo. Es la segunda infección que atiende el médico de familia y la primera causa de infección nosocomial, con el agravante de la aparición de microorganismos multirresistentes, lo cual ha significado un incremento del gasto sanitario y una mayor preocupación por mejorar el tratamiento empírico de los pacientes.
ADELA-E. GÓMEZ AYALA
Doctora en Farmacia. Máster en Atención Farmacéutica. Diplomada en Nutrición por la Universidad de Granada.
Descripción de la patología
La historia natural de la infección urinaria difiere según el sexo y la edad de las personas afectadas. En el grupo poblacional comprendido entre los 15 y los 50 años, la infección urinaria es más frecuente en la mujer; factores tales como la actividad sexual, los cambios propiciados por el embarazo y el uso de dispositivos intrauterinos, unidos al hecho de que en la mujer la uretra es más corta que en el varón, justifican esta mayor asiduidad.
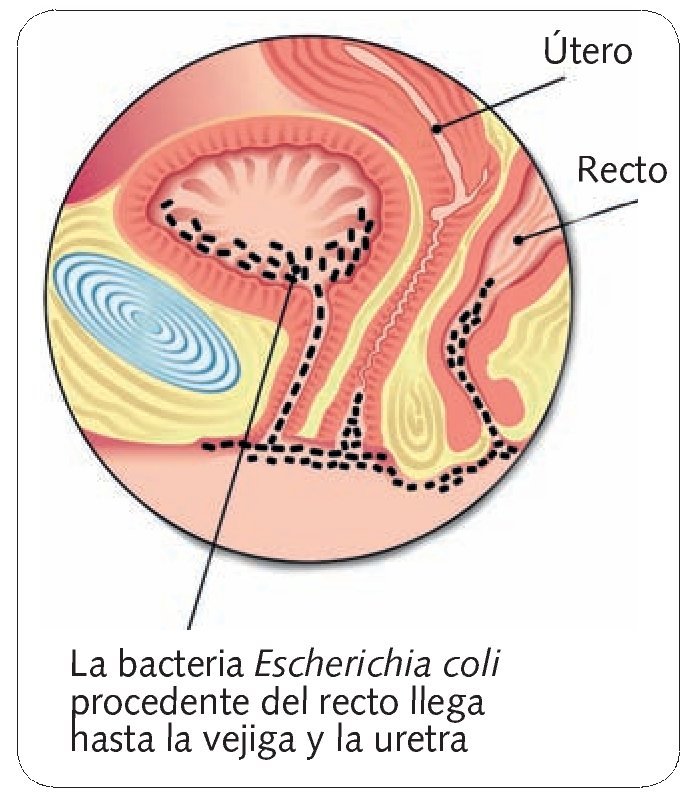
Etiológicamente, es importante saber cuál es el agente que tiene más posibilidades de provocar la infección, ya que las infecciones urinarias adquiridas en el hospital son tratadas en su mayoría de forma empírica. Usualmente, Escherichia coli(E. coli) es el germen que se aísla con mayor frecuencia, tanto en población ambulatoria como en pacientes hospitalizados; no obstante, también se aíslan con cierta frecuencia Proteus, Klebsiella o Pseudomonas.
Dentro del grupo de infecciones del tracto urinario, los procesos más comunes, que son los que se van a estudiar a continuación, son los siguientes: bacteriuria asintomática, cistitis, infección urinaria recurrente, pielonefritis aguda, prostatitis e infección en el paciente sondado.
Bacteriuria asintomática
La bacteriuria se define como la presencia de 105 UFC/ml en 2 muestras de orina en pacientes sin síntomas urinarios. La prevalencia de la bacteriuria asintomática varía en función de la edad, el sexo, la actividad sexual y la presencia de alteraciones anatómicas genitourinarias. Es una alteración más frecuente en la mujer que en el varón.
Incidencia
Su prevalencia aumenta con la edad, afectando al 17% de las personas > 75 años. Esta patología también es relativamente común en las mujeres gestantes, los pacientes portadores de sondaje uretral, las mujeres diabéticas y los ancianos institucionalizados en centros sociosanitarios.
En mujeres embarazadas y en niños < 5 años, puede tener importantes consecuencias.
En lo referente a la etiopatogenia de la bacteriuria asintomática, conviene resaltar que el tracto genitourinario normal es estéril hasta la parte distal de la uretra. Usualmente, esta alteración es debida al ascenso de las bacterias uretrales a la vejiga, lugar desde el que pueden llegar hasta el riñón.
Normalmente, esta alteración es debida a un único germen, cuyo reservorio es el intestino grueso. Suelen ser microorganismos aerobios gramnegativos, casi siempre enterobacterias. El microorganismo aislado con mayor frecuencia es E. coli.
En pacientes expuestos a instrumentación del tracto urinario, fundamentalmente en portadores de sondaje vesical, la bacteriuria suele ser debida a gérmenes que son introducidos mediante manipulación con instrumental quirúrgico contaminado o por fluidos que colonizan a un paciente previamente estéril.
En ancianos institucionalizados es común aislar microorganismos multirresistentes como consecuencia del empleo de pautas antibióticas múltiples y de la transmisión de los microorganismos entre pacientes.
Diagnóstico
Se basa en la realización de un urocultivo, técnica que constituye una prueba firme de infección:
• En el caso del hombre, 1 muestra única es específica para efectuar el diagnóstico en el 80% de los varones.
• En el caso de la mujer, 2 muestras de orina con bacteriuria significativa (≥105 UFC/ml de un único patógeno urinario) ofrecen una sensibilidad del 95%.
• En pacientes con sondaje vesical (hombres o mujeres), se diagnostica bacteriuria asintomática con base en la presencia de 1 único uropatógeno en un nivel ≥ 102 UFC/ml.
Respecto al examen sistemático de orina, o bien las tiras reactivas de orina, ambos carecen de la sensibilidad y especificidad suficientes como para reemplazar el urocultivo en un posible caso de bacteriuria asintomática.
Cistitis
Es una inflamación de la vejiga urinaria, normalmente de causa infecciosa. La clínica que la acompaña indica que se trata de un proceso infeccioso que afecta al tracto urinario inferior.
Se considera cistitis complicada cuando la infección afecta a un paciente con un trastorno anatómico o funcional de la vía urinaria; en la mujer gestante, en niños < 5 años, en pacientes diabéticos, en pacientes inmunodeprimidos, en pacientes con insuficiencia renal o con clínica de más de una semana de duración y en pacientes sometidos a manipulación urológica. La cistitis complicada cursa con pielonefritis subclínica y frecuentes recidivas en, aproximadamente, 1 tercio de los pacientes.
Pero la mayoría de las veces, la cistitis afecta, habitualmente, a mujeres sin enfermedad de base y sin anomalías de tipo estructural o funcional. Un alto porcentaje de ellas padece un episodio de cistitis antes de los 40 años. Su incidencia durante el embarazo es del 1,5%.
Factores de riesgo
Desde el punto de vista etiopatogénico, los factores de riesgo implicados en su aparición difieren según el sexo y el grupo de edad:
• Mujeres premenopáusicas:
- Relaciones sexuales.
- Embarazo.
- Uso de espermicidas o diafragmas.
- Antecedentes de infección del tracto urinario.
• Mujeres posmenopáusicas:
- Incontinencia urinaria.
- Hipoestrogenismo.
- Enfermedad neurológica.
- Diabetes.
• Varones jóvenes:
- Relaciones sexuales con mujeres colonizadas por patógenos urinarios.
- Homosexualidad.
- Inmunodepresión.
- Ausencia de circuncisión.
• Varones de edad más avanzada:
- Alteraciones anatómicas tales como la hipertrofia prostática.
- Disminución de la actividad bactericida secundaria a disfunción prostática.
Otro importante factor de riesgo, válido para cualquier infección urinaria con independencia del sexo, es el sondaje vesical, como ya se ha mencionado en la bacteriuria asintomática.
En las infecciones que se detectan en la comunidad, aproximadamente en el 80% de los casos, el agente etiológico es E. coli. Otros microorganismos implicados, aunque con mucha menor frecuencia, son Staphylococcus saprophyticus, Klebsiella pneumoniae, Proteus mirabilis y estreptococos del grupo B.
En los pacientes hospitalizados, con infección urinaria complicada, sonda urinaria y/o tratamiento antibiótico previo, E. coli continúa siendo el patógeno más habitual. Sin embargo, se detecta una mayor incidencia de infecciones debidas a enterobacterias, Pseudomonas aeruginosa (P. aeruginosa), Candida spp. y, en determinadas unidades, a otras bacterias multirresistentes.
Sintomatología
Clínicamente, la cistitis se caracteriza por la presencia de disuria, tenesmo vesical, polaquiuria y, ocasionalmente, dolor suprapúbico y hematuria. Rara vez aparece fiebre, febrícula o afectación del estado general. En la mujer y en el anciano, aparece con frecuencia incontinencia urinaria.
Diagnóstico
La cistitis debe confirmarse mediante el estudio del sedimento de orina, el urocultivo y, excepcionalmente, los estudios radiológicos:
• El sedimento urinario cuando existe cistitis muestra piuria, bacteriuria y hematuria.
• El urocultivo es la prueba diagnóstica por excelencia: la presencia de más de 105 UFC/ml de orina es concluyente para establecer el diagnóstico de cistitis aguda bacteriana.
• El estudio radiourológico está indicado en varones, en mujeres con infección recidivante o si se sospecha patología urológica concomitante y en pacientes < 5 años.
Conviene establecer un diagnóstico diferencial frente a vaginitis, uretritis por infección de transmisión sexual y uretritis traumática.
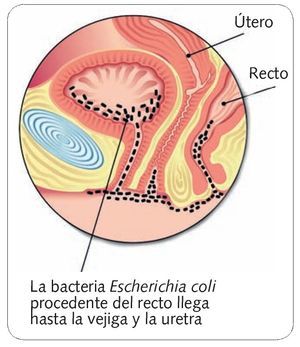
Fig. 1. El 80 % de las cistitis están provocadas por la bacteria Escherichia coli.
Infección urinaria recurrente
Una infección urinaria es recurrente cuando se producen 3 o más episodios anuales. Dicha recurrencia puede ser debida a una recaída, o bien, a una reinfección:
• Recaída: las infecciones son producidas por la misma bacteria, y la segunda tiene lugar en las 2 primeras semanas después del tratamiento inicial, tras la aparente curación de la infección. Implica un fracaso terapéutico, ya sea debido al empleo de un antibiótico inadecuado al que el germen es resistente, o bien, debido a que la duración del tratamiento antibiótico haya sido demasiado corta.
• Reinfección: provocada por una bacteria procedente del exterior del tracto urinario, cuyo reservorio es la microbiota intestinal. Usualmente, se manifiesta después de 2 semanas del episodio inicial, aunque lo más común es que aparezca varios meses después.
Incidencia
Aproximadamente un 30% de las mujeres jóvenes con cistitis presentan episodios recurrentes que en algunos casos son debidos a factores genéticos. Se admite que el 20% de las infecciones urinarias de repetición se consideran recidivas, mientras que en el 80% de los casos existe una reinfección.
Desde la perspectiva etiopatogénica, los factores predisponentes a las recurrencias varían en función de la edad y del sexo de la persona afectada. En el caso de la mujer, los factores de riesgo por grupos de edad son los siguientes:
1) Entre 15 y 50 años:
• Coito.
• Historia de infecciones urinarias en la infancia.
• Consumo de antibióticos anaerobicidas, los cuales alteran el equilibrio ecológico de la flora vaginal, favoreciendo la colonización de la misma por enterobacterias.
• Uso de ciertos anticonceptivos: diafragma o espermicidas.
• Infecciones urinarias previas.
• Malformaciones congénitas.
2) Entre 50 y 70 años:
• Cirugía genitourinaria.
• Incontinencia urinaria.
• Diabetes.
• Deficiencia estrogénica debida a la menopausia.
• Residuo vesical posmiccional.
• Prolapso vesical o uterino.
• Cistocele.
3) Mayores de 70 años:
• Consumo de antibióticos.
• Cirugía genitourinaria.
• Sondaje urinario.
• Incontinencia urinaria.
• Alteraciones de las funciones superiores.
En el caso del varón, la infección urinaria recurrente se asocia fundamentalmente a una anomalía urológica, la cual con frecuencia suele ser el adenoma de próstata, con el consiguiente residuo.
Sintomatología
La infección urinaria recurrente tiene una sintomatología similar a la de la cistitis. No solo supone una importante causa de malestar en los pacientes afectados, sino que las recidivas constituyen un importante factor de riesgo para desarrollar una posterior infección urinaria complicada, y además, con independencia de la aparición o no de esta última, las recidivas siempre son motivo de derivación a atención especializada.
Diagnóstico
Bacteriuria asintomática, cistitis, infección urinaria recurrente, pielonefritis aguda, prostatitis e infección en el paciente sondado son los procesos de infección urinaria más comunes
La historia clínica del paciente constituye un dato que debe ser tenido muy en cuenta. Conviene realizar una exploración física completa que incluya examen pélvico (para descartar cistocele, prolapso vaginal o uterino, así como otras posibles alteraciones) y percusión lumbar.
El urocultivo sigue desempeñando un papel clave para identificar el agente etiológico, así como para realizar su correspondiente antibiograma. Otras pruebas analíticas que pueden ser útiles incluyen el análisis del sedimento urinario.
Por último, estará o no indicado realizar más pruebas complementarias en función de lo que marquen los datos de la historia clínica.
Pielonefritis aguda
La pielonefritis aguda, o infección de la vía urinaria superior, afecta al parénquima renal y al sistema pielocalicial y es un cuadro relativamente habitual en los servicios de urgencias, representando el 3% de las consultas urológicas atendidas en tales servicios.
Tradicionalmente, se ha distinguido entre pielonefritis complicada y no complicada; en el primer caso, es característica la existencia de una alteración funcional o anatómica de la vía urinaria, modificación esta que influye en la distribución de los microorganismos implicados.
Incidencia
La pielonefritis tiene una incidencia comprendida entre el 1 y el 2% de las gestantes. Otro colectivo que requiere especial vigilancia es el geriátrico, en el que no es infrecuente que el cuadro tenga una presentación atípica.
Factores de riesgo
En el ámbito etiopatogénico, se consideran factores de riesgo de pielonefritis los antecedentes de cistitis aguda, cistitis crónica o recurrente, reflujo vesicoureteral, así como algunas alteraciones anatómicas o funcionales de la vía urinaria, donde podrían incluirse litiasis, tumores, hiperplasia prostática y antecedentes quirúrgicos relacionados con la zona urinaria, los riñones o zonas adyacentes. El sondaje vesical, los estados de inmunodepresión y las enfermedades metabólicas tipo gota o diabetes también predisponen para que se desarrolle una pielonefritis.
La llegada de los microorganismos hasta el riñón puede tener lugar por 4 vías: ascendente (es la más común), linfática, hematógena (tiene carácter excepcional) y directa o por continuidad.
En lo que respecta a los microorganismos implicados, Escherichia coli es el agente patógeno más común en casos de pielonefritis sin alteraciones urológicas de base.
La infección por Proteus es menos habitual, aunque dada su capacidad para producir ureasa, este tipo de patógeno está íntimamente ligado a la aparición de litiasis renal.
Otros gérmenes implicados son S. saprophyticus (mujeres jóvenes) y Enterococcus spp. (ancianos con próstata hipertrofiada).
Candida se asocia a las pielonefritis que tienen lugar en diabéticos y en portadores de sondaje vesical.
Sintomatología
La clínica de la pielonefritis oscila desde un cuadro cistítico con ligero dolor lumbar hasta un cuadro séptico. Es común la presencia de fiebre, escalofríos, dolor en fosa renal y decaimiento. La presencia de dolor lumbar intenso tipo cólico, irradiado a la ingle, sugiere una posible litiasis renal.
En el caso del colectivo anciano, los síntomas anteriores pueden estar alterados o ausentes, aunque pueden aparecer también cuadros de deterioro general, manifestados como alteraciones del nivel de conciencia, caídas o incontinencia urinaria, entre otros síntomas.
Se consideran criterios de ingreso hospitalario, los siguientes:
• Pacientes ancianos.
• Afectación del estado general.
• Intolerancia a la vía oral.
• Litiasis renal.
• Pacientes gestantes.
• Riesgo de insuficiencia renal.
• Situaciones de inmunodepresión.
• Cuadro no controlado en un plazo de 48-72 h.
La forma más grave de pielonefritis es la denominada pielonefritis enfisematosa, la cual suele aparecer en enfermos diabéticos, usualmente mujeres con infección crónica o con alguna patología vascular renal.
Diagnóstico
La anamnesis, haciendo hincapié en la existencia de factores predisponentes, así como la exploración física, y especialmente la puñopercusión renal positiva del lado afectado, apuntan hacia una pielonefritis como posible diagnóstico.
Los datos aportados por el laboratorio muestran aumento de la velocidad de sedimentación globular e importante leucocitosis. El sedimento urinario indica hematuria y leucocituria. El análisis microbiológico de la orina incluye tinción de gram (útil para saber si están implicadas bacterias grampositivas, lo que comporta repercusiones terapéuticas) y urocultivo (positivo en más del 80% de los casos, permite identificar el microorganismo y su sensibilidad antibiótica). Los hemocultivos están indicados en aquellos casos en los que la pielonefritis va acompañada de bacteriemia. Por último, las pruebas de imagen (radiografía simple de abdomen, ecografía y/o tomografía axial computarizada abdominal) no son necesarias en la pielonefritis no complicada.
Prostatitis
El término prostatitis se aplica a diversos procesos infecciosos e inflamatorios que afectan a la próstata, y que abarcan tanto infecciones inespecíficas de la misma como entidades no infecciosas que cursan con clínica similar y cuya etiopatogenia es difícil de definir.
Actualmente, las prostatitis se clasifican en 4 categorías:
• Prostatitis aguda bacteriana.
• Prostatitis crónica bacteriana.
• Prostatitis crónica no bacteriana o síndrome pélvico doloroso crónico.
• Prostatitis inflamatoria asintomática.
• En el contexto de las infecciones urinarias, se definen seguidamente las 2 primeras entidades:
- La prostatitis bacteriana aguda es una inflamación aguda prostática secundaria a una infección por uropatógenos.
- La prostatitis crónica bacteriana es una infección crónica o recurrente durante un mínimo de 6 meses.
Incidencia
La prostatitis constituye la infección urinaria más frecuente en el varón entre la segunda y la cuarta década de la vida. El 50% de los varones tiene, al menos, un episodio de prostatitis en su vida y es más frecuente a medida que se incrementa la edad de la persona; si bien es una infección rara antes de la adolescencia, su frecuencia también aumenta en pacientes mayores sometidos a sondaje vesical.
La prostatitis aguda bacteriana está producida en la mayor parte de los casos por bacilos gramnegativos, los mismos uropatógenos responsables de las infecciones del tracto urinario; hasta en un 80% de los casos, el agente aislado es E. coli. Otros microorganismos capaces también de provocar esta infección son Pseudomonas, Klebsiella, Proteus, Serratia, Enterococcus faecalis (E. faecalis), y rara vez, S. aureus y algunos agentes productores de uretritis por transmisión sexual.
Se admite que los gérmenes pueden alcanzar la próstata mediante una infección ascendente desde la uretra, por reflujo intraprostático de orina infectada, por complicación de una resección transuretral de próstata o por invasión directa hematógena o linfática desde el recto.
La prostatitis bacteriana crónica es debida sobre todo a una infección de la glándula prostática, siendo los gérmenes implicados los mismos que en las prostatitis agudas. La cronicidad puede justificarse con base en algunos de los siguientes factores:
• Desviación del pH de las secreciones prostáticas hacia valores alcalinos.
• Fibrosis ductal, formación de cálculos y secuestro bacteriano en las paredes de la glándula.
• Disfunción secretora prostática.
Sintomatología
La prostatitis aguda cursa de forma súbita con síntomas sistémicos (náuseas, vómitos, fiebre, postración e hipotensión), dolor localizado en la región perineal, lumbosacra, genitales e hipogastrio, acompañado de síndrome miccional típico (disuria, polaquiuria, urgencia y, ocasionalmente, retención urinaria aguda).
La prostatitis crónica tiene una sintomatología más larvada, pudiendo aparecer ocasionalmente episodios de cistitis bacteriana aguda, los cuales son consecuencia de la persistencia del germen en el sistema secretor prostático y de su diseminación periódica hacia la orina proveniente de la vejiga. Puede aparecer también dolor regional en zona perianal y escrotal, principalmente, así como alteraciones eyaculatorias.
Diagnóstico
La prostatitis bacteriana aguda se identifica mediante la clínica y la exploración física, especialmente mediante el tacto rectal. La analítica sanguínea muestra leucocitosis con neutrofilia, mientras que el estudio del sedimento urinario indica la existencia de piuria. El urocultivo tiene resultado positivo. La realización de un hemocultivo está indicada cuando exista una importante afectación del estado general.
Para diagnosticar la prostatitis bacteriana crónica, es necesario demostrar la inflamación prostática, lo que a su vez implica la evaluación de la secreción de dicha glándula. Así pues se requiere urocultivo (cuyo resultado puede ser positivo para patógenos urinarios) y cultivo de la secreción prostática (recogida según el método de Meares-Stamey; para determinar que un microorganismo es causante de la prostatitis, este debe crecer como mínimo 10 veces más en el cultivo de la secreción prostática que en el urocultivo). Las técnicas de imagen no permiten distinguir los diferentes tipos de prostatitis crónica.
Pacientes sondados
Se habla de infección urinaria asociada a sondaje vesical cuando el recuento bacteriano es ≥ 100 UFC/ml en una muestra recogida de la sonda vesical en presencia de infección del tracto urinario, la cual puede ser en forma de cistitis o pielonefritis, y ocasionalmente, puede estar acompañada de piuria.
Incidencia
Las infecciones de las vías urinarias en pacientes portadores de sonda urinaria son las infecciones nosocomiales más frecuentes tanto en hospitales como en centros de larga estancia, representando aproximadamente el 80% de todas las infecciones hospitalarias, siendo una de las causas más comunes de bacteriemia nosocomial por bacilos gramnegativos.
Al mismo tiempo, la infección urinaria asociada a catéter vesical es una de las infecciones más habituales en el medio residencial, habida cuenta de la comorbilidad y el deterioro funcional que presentan estos pacientes.
Por sexos, la necesidad de sondaje vesical es muy superior en el varón con relación a la mujer (proporción 10:1), lo cual es debido a que la obstrucción del tracto urinario inferior (ya sea por adenoma o por crecimiento prostático) es mucho más frecuente en el hombre.
Aproximadamente, un 30% de los pacientes son sometidos a cateterismo urinario durante su estancia en el hospital, y casi un 12% de ellos presentará bacteriuria asintomática. El riesgo de infección se considera entre un 3 y un 5% por cada día de cateterización. Se admite que a los 30 días de la implantación del sondaje vesical, prácticamente el 100% de los pacientes es bacteriúrico.
Entre los pacientes con cateterización urinaria, la existencia de bacteriuria es de 2 a 4 veces más habitual en la mujer; sin embargo, la posibilidad de desarrollar una bacteriemia es mayor en el varón.
Se consideran factores de riesgo de pielonefritis los antecedentes de cistitis aguda, cistitis crónica o recurrente, reflujo vesicoureteral, así como algunas alteraciones anatómicas o funcionales de la vía urinaria
Factores de riesgo
Los factores de riesgo que favorecen la aparición de infección urinaria asociada a sondaje vesical, son los siguientes:
• Duración del sondaje.
• Existencia de patología de base, tipo diabetes.
• Sexo femenino.
• Colonización uretral.
La orina es un excelente medio de cultivo para la mayor parte de los uropatógenos. La presencia del catéter vesical, hecho de un material extraño para el organismo, supone la pérdida de barreras defensivas locales debido a que provoca una cierta distensión uretral y altera el vaciado vesical, lo que condiciona una proliferación de gérmenes en la orina residual que puede precipitar una respuesta inflamatoria y facilitar la adherencia de los microorganismos. En definitiva, la colocación de un catéter uretral supone una alteración del ciclo de llenado, expansión y vaciado de la vejiga, ocasionando un flujo continuo de orina.
Los microorganismos causantes de las infecciones urinarias en pacientes con sondaje vesical proceden de la flora fecal endógena del propio paciente, flora modificada habitualmente por la presión selectiva de los antibióticos, o bien, por la flora ambiental exógena transportada por las manos del personal sanitario.
La bacteriuria asociada a cateterización breve (< 30 días) suele ser debida casi siempre a E. coli, aunque un 15% de las mismas son de carácter polimicrobiano. En contraposición, en caso de cateterización prolongada, las infecciones suelen ser polimicrobianas y E. coli deja de ejercer su papel preponderante; los microorganismos implicados en este caso suelen ser P. aeruginosa, K. pneumoniae, E. faecalis y levaduras tipo Candidas. Es característica también una elevada tasa de resistencia a los antibióticos.
Sintomatología
En lo referente a la clínica, conviene tener en cuenta que en los ancianos, habitualmente, los síntomas indicativos tanto de infección en vías superiores como inferiores suelen ser mucho menos manifiestos en relación con otros grupos de edad, y que la mayoría de las bacteriurias asociadas a catéter son asintomáticas. En caso de infección, no es frecuente que aparezcan síntomas urinarios ni fiebre.
Así pues, en un paciente portador de sondaje vesical debe sospecharse la existencia de infección cuando aparezcan cambios en la situación clínica o funcional del anciano: postración, confusión o deshidratación, por ejemplo, no atribuibles a ninguna otra causa.
Nunca debe olvidarse que la sonda favorece las infecciones locales y regionales, a la vez que multiplica por 40 las posibilidades de que tenga lugar una bacteriemia.
Diagnóstico
La identificación de infección urinaria en el paciente con sondaje vesical es más complicada que en otros casos, ya que, de entrada, la presencia de piuria guarda escasa relación con el hallazgo de bacteriuria.
La presencia de piuria en el sedimento urinario no debe considerarse de forma aislada en la valoración del paciente con infección. El cultivo urinario se interpreta como positivo cuando el recuento es mayor de 102 UFC/ml en paciente sintomático.
Revisión farmacológica
Fármacos de prescripción médica
Antes de abordar detalladamente la farmacoterapia de prescripción más idónea para cada una de las patologías estudiadas anteriormente, conviene resaltar 2 puntos fundamentales, que son clave para decidir la necesidad de tratamiento:
1) Complicación o no de la infección del tracto urinario.
2) Factores de riesgo existentes.
Una vez confirmada la necesidad de tratamiento antibiótico, debe elegirse empíricamente un compuesto altamente eficaz sobre el germen sospechoso, con buena distribución corporal, baja toxicidad y alta concentración en vías urinarias.
Posteriormente, cuando se efectúe el cultivo urinario (en los casos en que su realización esté indicada), podrá modificarse el tratamiento, eligiendo entonces el fármaco más idóneo en función del agente etiológico.
Tratamiento de la bacteriuria asintomática
La bacteriuria asintomática debe tratarse, únicamente, en los siguientes colectivos:
• Mujeres gestantes (riesgo materno y fetal).
• Pacientes que se vayan a someter a una intervención urológica capaz de provocar traumatismo de la mucosa y sangrado (por ejemplo, la resección prostática).
• Mujeres asintomáticas con bacteriuria persistente.
• Neonatos y niños en edad preescolar con anomalías en el tracto urinario.
El tratamiento empírico de elección es fosfomicina-trometamol (1 dosis de 3 g). Otros tratamientos alternativos son los siguientes:
• Amoxicilina + clavulánico 250/62,5 mg/8 h.
• Cefalexina 250 mg/6 h.
• Cefadroxilo 500 mg/12 h.
La duración del tratamiento debe oscilar entre 7 y 10 días.
En la mujer embarazada, las opciones de tratamiento se indican a continuación:
• Amoxicilina 500 mg/8 h, 3-5 días.
• Amoxicilina+ácido clavulánico 500 /125 mg/12 h, 3-5 días.
• Cefalexina 500 mg/8 h, 3-5 días.
• Nitrofurantoína 100 mg/12 h, 3-5 días (contraindicada en caso de deficiencia de glucosa-6-fosfato deshidrogenasa).
• Fosfomicina 3 g, monodosis.
• Trimetoprim-sulfametoxazol 100 mg /12 h, 3-5 días (el trimetoprim debe evitarse durante el primer trimestre y en el embarazo a término; el sulfametoxazol está contraindicado durante el tercer trimestre).
Tratamiento de la cistitis
En los últimos años, el tratamiento de la cistitis aguda en España ha sufrido algunos cambios como consecuencia de las resistencias bacterianas, especialmente en lo que respecta a E. coli frente a trimeto-prim-sulfametoxazol (34%) y frente a ciprofloxacino (20%). Es por ello que los tratamientos antibióticos empíricos deben adecuarse a los patrones de sensibilidad local frente a los distintos gérmenes. Como fármacos de elección, se incluyen los siguientes:
• Fosfomicina-trometamol 3 g, monodosis.
• Fosfomicina-trometamol 3 g, 3 días.
Tras una pauta monodosis se dan un 20% de recurrencias, mientras que la pauta de 3 días proporciona el mismo porcentaje de curaciones, sin aumento significativo de las recurrencias que se producen con pautas más largas. De modo que la primera pauta solo se aconseja en aquellos pacientes que sean malos cumplidores.
• Amoxicilina+ácido clavulánico 500 /125 mg/8 h, 3-5 días.
Según algunos autores, la pauta de 5 días mejora la eficacia del tratamiento frente a la de 3 días.
• Cefuroxima axetilo 200 mg/12 h, 3-5 días.
También, según algunos autores, la pauta de 5 días mejora la eficacia del tratamiento frente a la de 3 días.
• Nitrofurantoína 50 mg/6 h, 7 días.
Como tratamientos alternativos, se recomiendan los siguientes:
• Norfloxacino 400 mg/12 h, 3 días.
• Ciprofloxacino 250 mg/12 h, 3 días.
• Ofloxacino 200 mg/12 h, 3 días.
Las quinolonas están contraindicadas en mujeres embarazadas y en niños. En mujeres mayores, gestantes, diabéticos, inmunodeprimidas, con antecedentes de infecciones urinarias en la infancia, portadoras de diafragma vaginal, varones y cistitis que duran más de 7 días, el tratamiento deberá tener una duración mínima comprendida entre 7 y 10 días.
Además de la farmacoterapia antibiótica, en las fases iniciales del proceso infeccioso pueden utilizarse analgésicos con el fin de aliviar el dolor o el malestar asociados al cuadro cistítico.
Tratamiento de la infección urinaria recurrente
Ante una recaída y tras solicitar cultivo de orina, se pautará tratamiento antibiótico durante 14 días. El compuesto elegido, obviamente va a depender del resultado del cultivo.
Si este tratamiento antibiótico resulta ineficaz y no hay causa urológica que avale la infección, se pautará medicación antibiótica en función de los resultados del antibiograma; la duración de este tratamiento debe oscilar entre 4 y 6 semanas.
Actualmente, hay numerosos estudios que apoyan la profilaxis antimicrobiana continua a dosis bajas como base del tratamiento de las recurrencias. Dicha profilaxis antimicrobiana ha resultado efectiva en diferentes grupos poblacionales.
Los compuestos que se han de utilizar en la profilaxis diaria continua son los siguientes:
• Fosfomicina-trometamol 3 g/10 días.
• Nitrofurantoína 50 mg.
• Cotrimoxazol (40 mg trimetoprim-200 mg sulfametoxazol).
• Cefalexina 125 mg.
• Cefaclor 250 mg.
• Trimetoprim 125 mg.
• Norfloxacino 200 mg.
• Fosfomicina 500 mg.
• Ofloxacino 200 mg.
Cuando la infección urinaria guarda una clara relación con el coito, deberá efectuarse una profilaxis única poscoital con alguno de los siguientes fármacos:
• Nitrofurantoína 50-100 mg.
• Cotrimoxazol 160-800 mg.
• Fosfomicina 500 mg.
• Cefalexina 500 mg.
• Norfloxacino 400 mg.
Merecen especial mención las infecciones recurrentes en mujeres posmenopáusicas para quienes, antes de pautar una terapia antibiótica, debe establecerse una terapia estrogénica, especialmente indicada en mujeres con vulvovaginitis atrófica.
La terapia estrogénica consistirá en la administración de estrógenos tópicos 0,5 mg en crema u óvulos a dosis única nocturna durante 2 semanas. Posteriormente, la pauta será de 3 aplicaciones semanales durante 8 meses.
En un paciente portador de sondaje vesical debe sospecharse la existencia de infección cuando aparezcan cambios en su situación clínica o funcional
Tratamiento de la pielonefritis aguda
Antes de pautar un tratamiento antibiótico, habrá que considerar la gravedad del cuadro, el germen implicado y las resistencias existentes en nuestro medio. A partir de los resultados del antibiograma, se elegirá un compuesto u otro.
Si se trata de una pielonefritis aguda adquirida en la comunidad, no complicada, sin criterios de gravedad y buena tolerancia oral, existen varias opciones de tratamiento de elección:
• Amoxicilina+ácido clavulánico 500 /125 mg/12 h, 14 días.
• Cefuroxima 500 mg/12 h, 14 días.
• Cefixima 400 mg/24 h, 14 días.
• Ciprofloxacino 500 mg/12 h, 14 días (este tratamiento se administará a pacientes que no hayan recibido tratamiento antibiótico con anterioridad).
Si se trata de una pielonefritis grave adquirida en la comunidad, estas son las opciones de tratamiento de elección:
• Ceftriaxona 1 o 2 g/24 h, vía intravenosa (IV).
• Amoxicilina+ácido clavulánico 1 g/8 h, vía IV.
La vía IV se mantendrá durante 24-48 h y el resto de forma ambulatoria.
Si la infección es provocada por gérmenes multirresistentes, las opciones terapéuticas incluirán:
• Aztreonam 3-6 g/24 h, vía IV.
• Ceftazidima 3-6 g/24 h, vía IV.
• Cefepime 2-4 g/24 h, vía IV.
Cualquiera de estos compuestos puede asociarse a aminoglucósidos.
• Ertapenem 1 g/24 h.
Ante infección por gérmenes multirresistentes, el paciente estará ingresado en un hospital.
Si se trata de una pielonefritis de adquisición nosocomial, las opciones de tratamiento empírico ante el riesgo de infección por P. aeruginosa serán las siguientes:
• Ceftazidima 1-2 g/8 h, vía parenteral.
• Cefepime 1 g/12 h, vía parenteral.
• Piperacilina-tazobactam 4 g/6-8 h, vía parenteral.
• Aztreonam 1 g/8-12 h, vía parenteral.
• Imipenem 2 g/24 h, vía parenteral.
• Meropenem 1,5-3 g/24 h, vía parenteral.
Cualquiera de estos compuestos puede asociarse a un aminoglucósido. Una vez que se disponga del urocultivo, se pautará el antibiótico más eficaz y de menor coste. Se aconseja que la duración del tratamiento sea de 14 días, aunque en la actualidad se está revisando la efectividad de pautas más cortas.
Tratamiento de la prostatitis
La antibioterapia cura la prostatitis aguda bacteriana, y puede resultar de utilidad en algunos enfermos con prostatitis crónica, aunque esta última patología constituye un reto terapéutico.
Las opciones de tratamiento empírico en caso de prostatitis bacteriana aguda se describen a continuación. En función de la situación general del paciente, se elegirá la vía oral, o bien, la parenteral.
Vía oral
• Amoxicilina+ácido clavulánico 500/ 125 mg/8 h, 1 mes.
• Cefuroxima axetilo 500 mg/12 h, 1 mes.
• Cefixima 400 mg/24 h, 1 mes.
• Ciprofloxacino 500 mg/12 h, 1 mes.
• Ofloxacino 200 mg/12 h, 1 mes.
• Cotrimoxazol 160/800 mg/12 h, 1 mes.
Vía parenteral
• Gentamicina 240 mg/24 h, intramuscular 3-4 días.
• Cefonicida 1 g/24 h, intramuscular, 3-4 días.
Las opciones de tratamiento empírico en caso de prostatitis bacteriana crónica son las siguientes:
• Cualquiera de las quinolonas usadas por vía oral para tratar la prostatitis bacteriana aguda, pero incrementando la duración del tratamiento, que deberá oscilar entre 4 y 12 semanas.
• Cotrimoxazol con duración de tratamiento similar a las quinolonas que se acaban de citar.
Tratamiento del paciente sondado
Ante una infección urinaria en un paciente sondado, la antibioterapia empírica debe establecerse teniendo en cuenta 2 puntos fundamentales:
1) Estado general del paciente.
2) Flora habitual del nivel asistencial en el que se encuentre el paciente.
Aunque en el ámbito empírico existen varias opciones terapéuticas, siempre debe tenerse en cuenta la posibilidad de infección por P. aeruginosa y por enterococos. Partiendo de esta base, los posibles tratamientos se describen a continuación:
• Ceftriaxona 1 g/24 h, 10-14 días.
• Cefotaxima 1 g/8 h, 10-14 días.
• Cefepime 50 mg-1 g/12 h, 10-14 días.
• Aztreonam 1 g/8 h, 10-14 días.
• Piperacilina-tazobactam 2-4 g/6-8 h, 10-14 días.
• Imipenem 500 mg/6-8 h, 10-14 días.
• Ampicilina 500 mg/6 h, 10-14 días.
• Vancomicina 15 mg/kg/día, 10-14 días.
• Teicoplanina 6 mg/kg/día, 10-14 días.
No es recomendable la utilización empírica de quinolonas, dadas las altas tasas de resistencia a estos fármacos de E. coli.
Cuando ya estén disponibles los resultados del cultivo urinario, se modificará el tratamiento antibiótico, de modo que se elegirá un fármaco de espectro más reducido, al cual sea sensible el correspondiente patógeno. Si no existen complicaciones, la duración de este tratamiento será de 7 días.
Tan pronto como estén disponibles los resultados del cultivo urinario, se modificará el tratamiento antibiótico del paciente para elegir un fármaco de espectro más reducido, al cual sea sensible el correspondiente patógeno
Fármacos y productos de indicación farmacéutica
En relación con las infecciones urinarias, el farmacéutico, más allá de dispensar los fármacos prescritos por el médico haciendo las oportunas recomendaciones, realmente dispone de poco margen de maniobra en cuanto a productos de parafarmacia y fármacos de indicación farmacéutica.
Los 3 tipos de productos que el farmacéutico puede recomendar son los siguientes:
Probióticos
Únicamente el Lactobacillus ha demostrado cierta utilidad en la prevención de las infecciones urinarias. Dicha utilidad reside en su capacidad para mantener el pH vaginal en valores comprendidos entre 4 y 4,5. En este sentido, existen estudios que reflejan una disminución en las recidivas de las infecciones urinarias en mujeres tratadas con óvulos de Lactobacillus.
Se admite que L. rhamnosus y el L. reuteri, administrados por vía intravaginal, pueden ser útiles para prevenir las infecciones urinarias recurrentes, aunque se necesitan más estudios para determinar la posología más adecuada y el tipo de infección urinaria en el que serían de utilidad.
Arándanos
El arándano rojo de América de Norte, cuyo nombre científico es Vaccinium macrocarpon, está disponible como fruta fresca, concentrado, zumo y polvo concentrado formulado en forma de cápsulas o tabletas.
Su uso en el contexto de las infecciones urinarias se explica por su alto contenido en proantocianidinas, que inhibirían la adherencia bacteriana al epitelio de las vías urinarias. El arándano puede emplearse en la prevención de las infecciones urinarias y como coadyuvante o sinergizante de la antibioterapia. Actualmente, se admite que la dosis adecuada es de 300 mg cada 12 h. Su uso durante largos períodos de tiempo requiere de más estudios para confirmar su inocuidad.
Ácido ascórbico
El ácido ascórbico, o vitamina C, ha sido ampliamente utilizado para acidificar la orina, lo que dificulta el crecimiento bacteriano. Sin embargo, no se han obtenido resultados positivos en la prevención de las infecciones del tracto urinario. Por otra parte, dosis elevadas de ácido ascórbico podrían constituir un factor de riesgo para la formación de oxalato cálcico.
Consejos prácticos
Los principales consejos prácticos que el farmacéutico puede dar a sus pacientes, de cara a la prevención y minimización de las infecciones urinarias, son los siguientes:
• Higiene de la zona perianal y genital diaria, pre y poscoital, tanto en hombres como en mujeres. El lavado se realizará de delante hacia detrás. La higiene tiene como finalidad disminuir la flora intestinal que alcanza el meato uretral. Se elegirá un jabón adecuado, que respete el pH de la zona vaginal. Se aconseja la ducha en lugar de los baños de espuma.
• Evitar el estreñimiento, ya que este favorece la reproducción de los microorganismos en la ampolla rectal, con la consiguiente contaminación perianal.
• Ingesta diaria mínima de litro y medio de agua.
• Orinar frecuentemente y no retener la orina; aun cuando no haya ganas de miccionar, no se aconseja estar más de 4 horas sin orinar (exceptuando las horas del descanso nocturno).
• Evitar el empleo de espermicidas o diafragma, pues al disminuir la colonización bacteriana por los lactobacilos, se incrementa el riesgo de infección urinaria.
• Usar ropa interior de algodón y procurar que quede holgada.
• Orinar después de las relaciones sexuales.
• Advertir que algunos fármacos prescritos por el médico para combatir la infección urinaria, pueden colorear la orina.
• En pacientes con sondaje vesical, la bolsa de recogida de orina no debe elevarse por encima del nivel de la vejiga ni tampoco permanecerá en el suelo. En bolsas de recogida de orina de un solo uso (carentes de sistema de vaciado), el cambio de bolsa debe hacerse de la forma más aséptica posible (lavado previo de manos y posterior secado o utilización de guantes limpios), con reposición inmediata de una bolsa nueva. No deben darse tirones de la sonda y hay que evitar el acodamiento de la misma, que implicaría retención urinaria.
Bibliografía general
Asociación Española de Urología. Cistitis no complicada en la mujer. Guías de Práctica Clínica [consultado 12 Sept 2012]. Disponible en: http://www.aeu.es/userFiles/ Guia28(1).pdf
Benedí J, Raposo C. Infecciones urinarias. Antibioterapia. Farmacia Profesional. 2005;19:52-9.
Brenes FJ. Manual de evaluación diagnóstica y terapéutica de las infecciones del tracto urinario. Madrid: Editorial International Marketing & Communications, S.A.; 2003.
Canut A. Infecciones en residencias de ancianos: microorganismos más frecuentes, uso de antimicrobianos y resistencias bacterianas. Rev Esp Geriatr Gerontol. 2007;42(Suppl 1):27-38.
Carmona JC. Bacteriuria asintomática en la consulta de atención primaria. Inf Ter Sist Nac Salud. 2008;32:45-51.
Casarramona F, Daza M, Bassa J, Coma E. Pielonefritis aguda. Jano. 2007;1643:38-40.
Cisneros-Herreros JM, Cobo-Reinosa J, Pujol-Rojo M, Rodríguez-Baño J, Salavert-Lleti M. Guía para el diagnóstico y tratamiento del paciente con bacteriemia. Guías de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC). Enf Infecc Microbiol Clin. 2007;25:111-30.
Echevarría-Zárate J, Sarmiento E, Osores-Plenge F. Infecciones del tracto urinario y manejo antibiótico. Acta Med Per. 2006;23:26-31.
Fernández A. Aplicaciones fitoterapéuticas del arándano rojo. Prevención de las infecciones del tracto urinario. Offarm. 2008;27:71-8.
Gómez AE. Gestación e infección urinaria. El Farmacéutico. 2009;424:42-8.
Gómez AE. Infección urinaria en el anciano. Clínica y tratamiento. FARMACIA PROFESIONAL. 2009;23:40-5.
Gómez-Busto F. Infecciones urinarias en residencias de ancianos. Rev Esp Geriatr Gerontol. 2007;42 (Suppl 1):39-50.
González-Chamorro F, Palacios R, Alcover J, Campos J. La infección urinaria y su prevención. Actas Urol Esp. 2012;36:48-53.
Grabe M, Bjerklund-Johansen TE, Botto H, Çek M, Naber KG, Tenke P, et al. Guía clínica sobre infecciones. European Association of Urology 2010 [consultado 12 Sept 2012]. Disponible en: http://www.aeu.es/guiasaeueua.aspx
Horcajada JP. Conducta y tratamiento de la cistitis. Jano. 2007;1647:31-3.
Ibars M, Natera C, Rivero C, Torre-Cisneros J. Manejo general y extrahospitalario del paciente con infección urinaria. Valoración clínica. Pruebas complementarias. Criterios diagnósticos y terapéuticos. Empleo empírico de antibióticos. Criterios de derivación a atención especializada. Medicine. 2010;10:3509-14.
López I, García F, Pereira S, Manrique B, Escribano G, Panadero FJ. Prostatitis. Panorama Actual Med. 2003;27:247-54.
Llor C, Moragas A. Tratamiento y prevención de las infecciones urinarias de repetición. FMC. 2011;18:145-55.
Martin JC. Infecciones urinarias complicadas: revisión y tratamiento. Inf Ter Sist Nac Salud. 2004;28:137-44.
Martin R, Soberon N, Vázquez F, Suarez JE. La microbiota vaginal: composición y perspectivas terapéuticas. Enferm Infecc Microbiol Clin. 2008;26:160-7.
Martínez-Martínez JA. Cuidados de la sonda uretral permanente en el ámbito domiciliario. Jano. 2005;1584:83-6.
Martínez JA, Mensa J. Infección urinaria asociada a catéteres urinarios en la comunidad. Enferm Infecc Microbiol Clin. 2005;23 Suppl 4:57-66.
Mensa J, Pigrau C, Horcajada JC, Carton JA, Pujol M. Infecciones urinarias. En: Aguado JM, Almirante B, Fortun J, eds. Protocolos clínicos SEIMC [consultado 12 Sept 2012). Disponible en: http://www.seimc.org/documentos/protocolos/clinicos
Monedero MJ, García C, Rabaneque G, Marin P, Batalla M. Tratamiento empírico de las infecciones en el adulto. FMC. 2007;14(Protocolo 4):1-63.
Natera C, Ibars M, Rivero A, Torre-Cisneros J. Protocolo terapéutico de la infección urinaria simple y con repercusión sistémica. Medicine. 2010;10:3526-8.
Pigrau C, Andreu A. Infecciones urinarias. En: Usina V, Moreno G, eds. Tratado SEIMC de enfermedades infecciosas y microbiología clínica. Madrid: Médica Panamericana; 2006. p. 1229-40.
Rabaneque G, Borrell A, Ramos M, García C, Pla MI. Infecciones del tracto urinario. Guía de Actuación Clínica en AP. Consejería de Sanidad. Generalidad Valenciana, [consul-tado 12 Sept 2012]. Disponible en: http://www.san.gva.es/docs/dac/guiasap022infecurinaria.pdf
Rabaneque G, Cano A, García C, Lama C, López A, Redondo J. Infecciones del tracto urinario. En: Manual de enfermedades infecciosas en atención primaria. 3.ª ed. Barcelona: sem-FYC Ediciones; 2010. p. 153-81.
Rabaneque G, Redondo JM. Infecciones urinarias. Sesiones Clínicas en APS, 2007. Sociedad Española de Medicina Familiar y Comunitaria [consultado 12 Sept 2012). Disponible en: http://www.semfyc.es/informativo/sesiones_clinicas
Sociedad Española de Geriatría y Gerontología. Guía de buena práctica clínica en Geriatría. Infecciones urinarias. 2005 [consultado 12 Sept 2012]. Disponible en: http://www. segg.es/sites/default/files/page/guiaInfeccionesUrinarias.pdf
Sociedad Española de Geriatría y Gerontología. Tratado de Geriatría para Residentes [consul-tado 12 Sept 2012]. Disponible en: http://www.segg.es/page/tratado/de/geriatria/para/residentes
Sola I, Carballido JA, Suárez C, Rodríguez G. Infecciones urinarias inespecíficas. Medicine. 2003;8:6083-91.
Viana C, Molina F, Díez M, Castro P. Infección de vías urinarias en el adulto. Guías clínicas 2002 [consultado 12 Sept 2012]. Disponible en: http://www.fisterra.com/guias2/itu.pdf