Objetivos generales
Conocer las características de la piel en cada etapa de la vida, desde la infancia hasta la vejez, para poder aconsejar a sus clientes todos aquellos tratamientos que permitan conservar la piel sana o combatir las afecciones dermatológicas que con mayor frecuencia se consultan en la farmacia.
Objetivos específicos
Al término de este curso, el farmacéutico participante debería:
• Conocer y comprender las características de la piel del bebé, sus diferencias con la del adulto y saber qué consejos se deben facilitar a los padres y a las madres desde la farmacia en relación con el cuidado de sus hijos recién nacidos.
• Conocer las afecciones dermatológicas más frecuentes en los bebés (costra láctea, dermatitis del pañal, dermatitis atópica) y comprender los principales
aspectos de su prevención y tratamiento para ser capaces de ofrecer una atención personalizada desde la farmacia.
• Conocer la sintomatología del acné y las medidas preventivas y los tratamientos disponibles, con y sin receta, para ser capaces de realizar una correcta consulta de indicación, dispensación informada y seguimiento de los tratamientos.
• Conocer la sintomatología de las dermatitis, de la celulitis y de las úlceras y las quemaduras para ser capaces de realizar una correcta consulta de indicación, dispensación informada y seguimiento de los tratamientos y de facilitar los consejos más adecuados en cada caso.
• Conocer y comprender las características de la piel del adulto en las distintas etapas de la vida para poder ayudar a los usuarios, desde la farmacia, a que conserven la piel sana.
Metodología
El curso se articula en 6 temas que se publican en Farmacia Profesional en 2013, también en su versión electrónica en www.dfarmacia.com. La inscripción es gratuita para suscriptores.
Evaluación
El período de autoevaluación (activación de cuestionarios electrónicos) se publicará en dfarmacia.com. Para realizar los test de autoevaluación de cada tema (10 preguntas con respuesta múltiple y una sola correcta para cada uno de los 6 temas), es necesario registrarse y acceder a dfarmacia.com. Para superar el curso, es preciso responder correctamente al 80% del total de preguntas. El alumno recibirá la calificación de apto de forma automática, tras la realización correspondiente a cada tema. Al final del curso se dará acceso a las respuestas correctas y el alumno podrá descargarse el diploma a través de la misma plataforma.
Sumario
1. La piel del bebé. Características. Higiene. Cuidado del cordón umbilical. Problemas (dermatitis del pañal, costra láctea, dermatitis atópica). Fotoprotección infantil.
2. Dermatitis. Características. Tipos. Prevención. Tratamiento y seguimiento del mismo.
3. Celulitis. Características. Tipos. Prevención. Tratamiento y seguimiento del mismo.
4. Úlceras y quemaduras. Definición, características y tipos. Tratamiento y seguimiento del mismo.
5. Acné. Sintomatología del acné. Medidas preventivas y los tratamientos disponibles según el tipo de piel.
6. Cuidados de la piel sana. Características de la piel sana del adulto en las distintas etapas de la vida (juventud, madurez, vejez).
Tema 4
Heridas, úlceras y quemaduras
Si una persona acude a la farmacia con una herida o una quemadura debemos ser capaces de atenderle, identificar las situaciones que pueden resolverse en la propia farmacia, saber qué productos tenemos para hacerlo y distinguir las lesiones que por su extensión y/o gravedad deben ser remitidas al médico. Este es el objetivo del tema de heridas, úlceras y quemaduras de este curso de dermofarmacia.
Blanca Díez
Farmacéutica del Centro de Información del Medicamento. Colegio Oficial de Farmacéuticos de Bizkaia
El principal aspecto del tratamiento de estas lesiones es evitar la infección. Para ello es fundamental la limpieza de manos, el uso de un instrumental apropiado al caso y convenientemente desinfectado y la utilización de técnicas y procedimientos adecuados. Existen dos recomendaciones previas que deben realizarse para tratar cualquier lesión de la piel:
• Lavar las manos y los brazos con agua y jabón.
• Utilizar guantes y material de cura estéril.
Otro factor a considerar es la elección del antiséptico más adecuado en cada caso. En este artículo vamos a revisar los tres tipos de lesiones que conllevan perdida de continuidad de la piel: heridas, úlceras y quemaduras. Describiremos cada una de ellas, centrándonos sobre todo en las características relevantes a la hora de decidir en la farmacia cual es la actuación más adecuada.
Heridas
Según su evolución las heridas se clasifican en:
• Agudas, si curan en un periodo de tiempo razonablemente breve (7 días), sin presentar complicaciones.
• Crónicas, cuando el tiempo de curación es superior a lo esperado. También conocidas como úlceras.
Heridas agudas
Se pueden distinguir en función del agente que las produce en:
• Heridas por aplastamiento, producidas por atrapamiento entre objetos pesados.
Pueden incluir lesiones de huesos, órganos externos y hemorragias internas o externas.
• Heridas avulsivas, causadas por una tracción violenta de los tejidos, con pérdida de sustancia. Sangran abundantemente, presentan bordes irregulares y despegados, pudiendo llegar a afectar algunos órganos.
• Colgajos, en los que parte de la piel queda unida al resto por un pedículo. Su localización más habitual se da en las articulaciones, como rodilla o codo, ya que en esta zona la piel es más laxa.
• Heridas contusas, que son consecuencia de un golpe contra un objeto duro (piedra, palo, puñetazo,...). La herida se da en el tejido blando, como consecuencia de la resistencia que ejerce el hueso al golpe, siendo típico que aparezca dolor y hematoma, con bordes aplastados y estallido de los tejidos. Se debe prestar atención a esto último porque en los recovecos que se forman pueden localizarse cuerpos extraños que pueden actuar como vehículo de infecciones.
• Heridas incisas o cortantes, producidas por la acción de un agente cortante, que actúa por presión o tracción rápida. Presentan bordes limpios, pueden sangrar mucho o no, dependiendo de donde se localicen y los vasos que hayan sido afectados.
• Punzantes, causadas por objetos puntiagudos y alargados como son los clavos, agujas, anzuelos,.... Aunque presentan dolor, la hemorragia no es abundante, pero se debe prestar especial atención por la profundidad, ya que pueden alcanzar vísceras, con hemorragias internas, que no drenan al exterior. En este caso dado que no se produce la limpieza que ejerce la sangre al salir es mayor el riesgo de complicaciones como tétanos.
• Quemaduras, causadas por agentes físicos, químicos o térmicos. Dadas las características de estás, se explicarán en otro punto de este artículo.
• Raspaduras, excoriaciones o abrasiones, cuando la piel es friccionada por una superficie dura, perdiéndose la capa más externa o epidermis. Aunque causan dolor agudo, éste desaparece rápido, la hemorragia suele ser escasa y son fácilmente infectables. Se suelen denominar quemaduras por fricción.
• Magulladuras, no suelen presentar perdida de piel, son consecuencia de un golpe y aparecen con una mancha morada.
Para clasificar las heridas y para elegir la estrategia terapéutica más adecuada deben tenerse en cuenta una serie de parámetros:
• Extensión. Éste es un dato dinámico, que debe evaluarse a lo largo de todo el proceso de curación.
• Color del lecho, sirve para determinar en qué momento de la fase de curación se encuentra.
• Cantidad de exudado: débil, moderado o abundante, ayuda a elegir el vendaje más adecuado.
• Presencia de infección. Para determinarla se tienen en cuenta síntomas como el aumento de la temperatura local; la aparición de eritema y/o edema alrededor de la herida; las variaciones en la cantidad de exudado; la presencia de síntomas generales como fiebre, malestar general y adenopatías y la ausencia de curación transcurridas dos semanas desde el inicio de una herida limpia.
Debido a la presencia de los microorganismos de la piel, ninguna herida se puede considerar estéril, pero por el riesgo de infección que presenten pueden estar:
• Contaminadas, cuando hay presencia de bacterias en su superficie. Poseen los bordes nítidos y simples. No suelen presentar riesgo de infección si se tratan adecuadamente en un período de tiempo inferior a 6 horas. En general, se considera que todas las heridas crónicas están contaminadas.
• Colonizadas, cuando en la superficie de la lesión existen gérmenes contaminantes que se multiplican sin llegar a producir infección.
Para determinar si existe o no infección, se tienen en cuenta síntomas como el aumento de la temperatura local; la aparición de eritema y/o edema alrededor de la herida; las variaciones en la cantidad de exudado; la presencia de síntomas generales como fiebre, malestar general y adenopatías y la ausencia de curación transcurridas dos semanas desde el inicio de una herida limpia
• Sucias o infectadas, porque están contaminadas con microorganismos patógenos, debido a una mala atención. Llegan a causar lesión local en sus células.
Abordaje terapéutico
Son objeto de intervención en la farmacia aquellas heridas simples o superficiales de pequeña extensión y, por el contrario, se derivarán al médico cuando:
• Sean de amplia extensión y/o profundas: cuando la profundidad sea >1cm, se localicen en la cara o alcancen el hueso.
• Tengan más de 7 días de duración a pesar de una indicación farmacéutica, si no se observa mejoría.
• Exista un objeto clavado y recordando siempre que no debe intentarse extraerlo.
• Estén causadas por mordeduras, tanto humanas como de animales, por arma de fuego o por asta de toro.
• Se deban a cualquier picadura que pueda presentar dudas por su etiología o evolución.
• Haya presencia de signos de infección (calor, eritema, dolor en la zona, fiebre, hinchazón, presencia de pus).
• Se desconozca o haya constancia de inmunización antitétanica.
Las intervenciones a realizar en las heridas que no es necesario derivar al médico son las siguientes:
• Limpiar con suero fisiológico, para eliminar cualquier resto de materia orgánica, sangre y cuerpos extraños. Se recomienda no utilizar agua con excesiva presión porque puede agravar las lesiones, tampoco es conveniente emplear agua muy fría, ya que retrasa la cicatrización. Si fuera necesario se puede utilizar también jabón.
• Si se realiza una limpieza con gasas hacerla de dentro hacia fuera, para evitar la entrada de suciedad y gérmenes de los bordes.
• Aplicar un antiséptico adecuado 2-3 veces al día o cada vez que se realice la limpieza.
• Si existe posibilidad de que la herida se contamine o vuelva a abrir, cubrirla con un apósito estéril, para mantenerla húmeda y tapada.
Úlceras
El término úlcera se aplica a las heridas cuyo tiempo de curación es superior a lo esperado, porque los tejidos afectados tienen dificultad para regenerarse, hay mucha inflamación y baja perfusión de oxígeno. Aunque siempre deben ser derivadas al médico, el farmacéutico debe conocer las señales de alarma y los consejos que puede dar al paciente sobre los distintos tipos de úlceras.
Úlceras por presión o uPP: son las causadas por el apoyo constante (presión) sobre una determinada zona corporal, sin descansar el peso (suelen presentarlas personas encamadas o que utilizan sillas de ruedas). Se producen debido a la presión continuada contra las prominencias óseas y las superficies duras que comprime los vasos sanguíneos y disminuye el aporte de sangre, provocando necrosis de la zona afectada.
Evolutivamente, comienzan con un enrojecimiento de la zona afectada que luego se convierte en una ampolla que se rompe y forma un cráter. Se localizan fundamentalmente en prominencias óseas (codos, talones, caderas, hombros, espalda y parte posterior de la cabeza). La clasificación de las mismas se hace en función de su evolución (La clasificación más extendida es la que realiza el Grupo nacional para el Estudio y Asesoramiento de las UPP (GNEAUPP) que puede consultarse en http://www. gneaupp.es/app/documentos-guias/).
El mejor tratamiento consiste en la prevención y el farmacéutico deberá identificar a aquellos pacientes que son susceptibles de desarrollarlas para orientar a sus familiares o cuidadores en los siguientes aspectos:
• Cuidado de la piel, manteniéndola limpia, seca e hidratada; es importante mantener la ropa limpia, seca y sin arrugas y prestar especial atención a zonas de lesión previa. Desde la farmacia se puede recomendar el uso de apósitos protectores que ayuden a evitar las lesiones por fricción.
• Control de la humedad (incontinencia, sudor, exudado, drenajes), aconsejando el uso de cremas de óxido de zinc u otros productos barrera.
• Control de la presión, con cambios posturales frecuentes.
• Alimentación adecuada, prestando especial atención a pacientes con pérdida de peso.
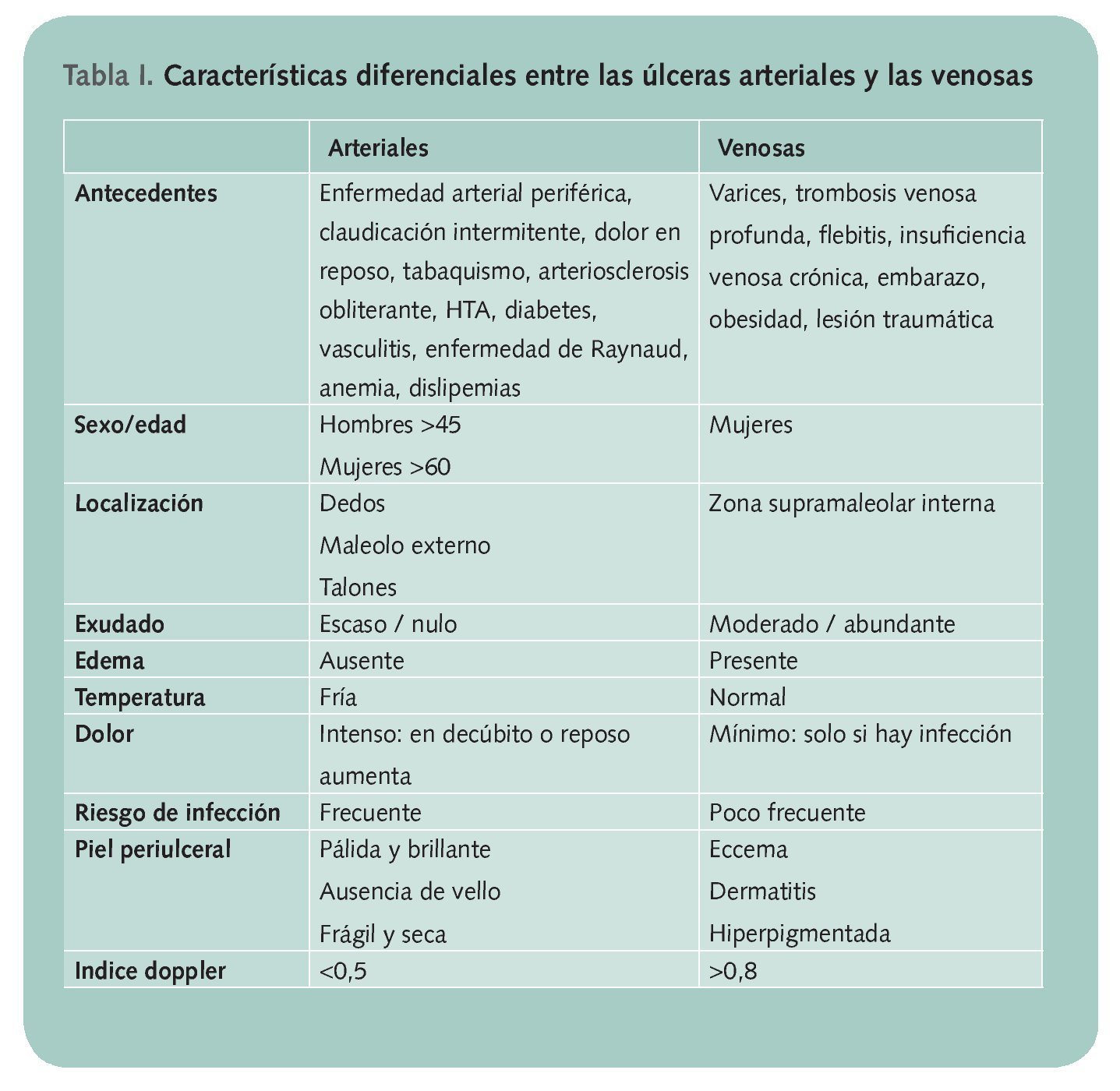
Úlceras vasculares: se localizan en las piernas, entre la rodilla y el pie, y se consideran crónicas cuando la cicatrización no se ha producido después de 4-6 semanas. Se clasifican en:
• Arteriales (10% del total), producidas por un déficit de riego sanguíneo acompañado de isquemia crónica.
• Venosas (70%) consecuencia de una insuficiencia venosa crónica que impide mantener un retorno venoso adecuado y causa hipertensión venosa constante.
• Mixtas (20% restante), por combinación de las anteriores.
Para un correcto diagnóstico de las mismas (Tabla I), es necesario conocer la historia clínica del paciente, evaluando los hallazgos de la exploración y realizar un Doppler para detectar la ausencia de insuficiencia arterial.
El tratamiento de las úlceras vasculares está orientado al abordaje global del paciente, incidiendo en factores de riesgo y patologías asociadas. En las venosas, lo básico es la compresión elástica, con medidas higiénico - dietéticas y recomendaciones como caminar todos los días y realizar reposo con piernas en alto. Para las arteriales y puesto que son causadas por lesiones isquémicas, se recomendará a los pacientes el abandono del tabaco, el control de la diabetes, la hiperlipidemia y la hipertensión.
Úlceras neuropáticas: aparecen de forma secundaria a procesos crónicos, como pueden ser la diabetes o el consumo de alcohol, siendo entre ellas la más conocida el «pie de diabético» (neuropatía inducida por hipertrigliceridemia mantenida, en la que puede coexistir isquemia y por la acción de un traumatismo, producirse lesión del pie). Afecta de forma parecida a hombres y mujeres, y aparece en diabéticos de larga evolución, siendo desencadenantes la neuropatía diabética y la existencia de deformidad en los pies.
El consumo de tabaco es un factor de riesgo, por lo que se debe promover su abandono. También se debe prestar especial atención a la higiene y cuidado de los pies, utilizando calzado y calcetines adecuados que eviten las rozaduras.
Úlceras neoplásicas: son lesiones consecuencia de una tumoración previa, que necesitan un abordaje quirúrgico más complejo, e incluso radioterapia.
La úlceras neuropáticas aparecen de forma secundaria a procesos crónicos, como pueden ser la diabetes o el consumo de alcohol, siendo entre ellas la más conocida el «pie de diabético»
Quemaduras Son lesiones de la piel provocadas por la acción de agentes físicos, químicos o térmicos. Además de causar una pérdida de continuidad en la piel, como la que se produce en cualquier herida, también se ve afectado de forma importante el papel termorregulador, con la consiguiente pérdida de calor corporal. Hay destrucción celular, edema y pérdida de líquidos por rotura de los vasos sanguíneos.
Se pueden hacer varias clasificaciones. Atendiendo al agente causal, las quemaduras se clasifican en:
• Térmicas, se producen por contacto con frío o calor (sólido, líquido, llama o vapor).
• Por radiación, siendo las más frecuentes las solares, aunque también pueden estar causadas por radiación ultravioleta, rayos X,...
• Químicas, causadas por contacto con sustancias ácidas o básicas fuertes, gas mostaza, fenoles, fósforo,... Todas ellas causan necrosis de la piel, penetrando más o menos en los tejidos y provocando con ello una necrosis de profundidad variable. En el caso de los ácidos, la capacidad de penetración es menor que la que causan los álcalis, por lo que éstos producen lesiones más profundas y graves.
• Eléctricas, que pueden ser de dos tipos: por contacto directo, con lesión más pequeña pero que puede ser profunda, pudiendo destruir tejidos; y por fogonazo, más superficiales pero de mayor extensión.
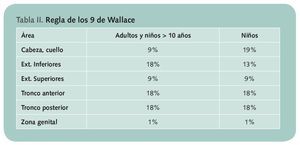
Para medir la extensión de las quemaduras se utiliza la Regla de los 9 de Wallace (tabla II), que divide el cuerpo humano en zonas del cuerpo múltiplos del 9%, relacionándolos con la superficie corporal total.
La clasificación más utilizada es la que se realiza en función de la profundidad de los tejidos afectados:
• Primer grado: solo se produce afectación de la epidermis, apareciendo la superficie cutánea enrojecida y seca. Suelen ser dolorosas ya que se afectan las terminaciones nerviosas. No se forman ampollas y la piel se recupera en 3-5 días sin dejar cicatriz.
• Segundo grado. Estas quemaduras pueden ser:
Superficiales, cuando la afectación es de la epidermis y las capas más externas de la dermis. Se forman ampollas y son muy dolorosas. Si no hay complicaciones, se recuperan en 7-14 días, sin dejar cicatriz.
Profundas, en las que la afectación dérmica es mayor. No cursan con dolor, porque se han destruido las terminaciones nerviosas. Se forma una escara gruesa, que puede tardar en curar en torno a cinco semanas, afectando a glándulas sebáceas y el pelo. Pueden dejar cicatriz.
• tercer grado: con afectación completa de la estructura de la piel, pudiendo alcanzar músculos y huesos. La zona afectada no presenta dolor, porque se han destruido las terminaciones nerviosas y su evolución es muy lenta.
Abordaje terapéutico
El farmacéutico con las características descritas, debe ser capaz de distinguir el grado de afectación y decidir qué casos deben ser derivados al médico. La gravedad esta condicionada por la edad del paciente, la extensión, la causa, la profundidad, la existencia de enfermedades previas y la localización de la quemadura. Desde la farmacia se pueden atender a los pacientes que acudan con quemaduras de edades comprendidas entre los 6 y 65 años, que presenten quemaduras de primer y segundo grado superficial, con la excepción de los casos en que:
• Se produzca afectación de la zona de cuello, cabeza, pliegues y/o genitales.
• La superficie corporal afectada supere el 1%, que es, por ejemplo, el tamaño de la palma de la mano (Las quemaduras son causa de hospitalización cuando afectan a más de un 8% de la superficie corporal en el adulto, un 3% en lactantes y un 5% en niños son causa de hospitalización).
• No haya sido causada por calor o frío.
• Se haya producido hace más de 7 días, especialmente si no se observa epitelización y hay presencia de signos de infección.
• No se conozca el estado de inmunización antitétanica o se tenga constancia de su ausencia.
• Se deban a enfermedades crónicas que afecten a la evolución de las lesiones (diabetes, coagulopatías, vasculopatías periféricas, hepatopatías).
• Se acompañen de afectación del estado general.
Las intervenciones a realizar en las quemaduras que no es necesario derivar al médico son las siguientes:
• Para paralizar el proceso de la quemadura y calmar el dolor, sumergir la zona en agua fría o colocar apósitos estériles mojados con agua fría, durante al menos 15 minutos. Se recomienda no utilizar agua con excesiva presión porque puede levantar la piel dañada y dificultar su curación. Si se trata de una quemadura causada por álcalis, se debe evitar el contacto con agua, porque la reacción exotérmica que se produce, agravaría la lesión.
• Evitar el uso de hielo o agua demasiado fría porque favorecen la hipotermia.
• Quitar las ropas y joyas, si no están adheridas a la piel. Esto evita la opresión de la zona y la aparición de edemas o hinchazón de la zona.
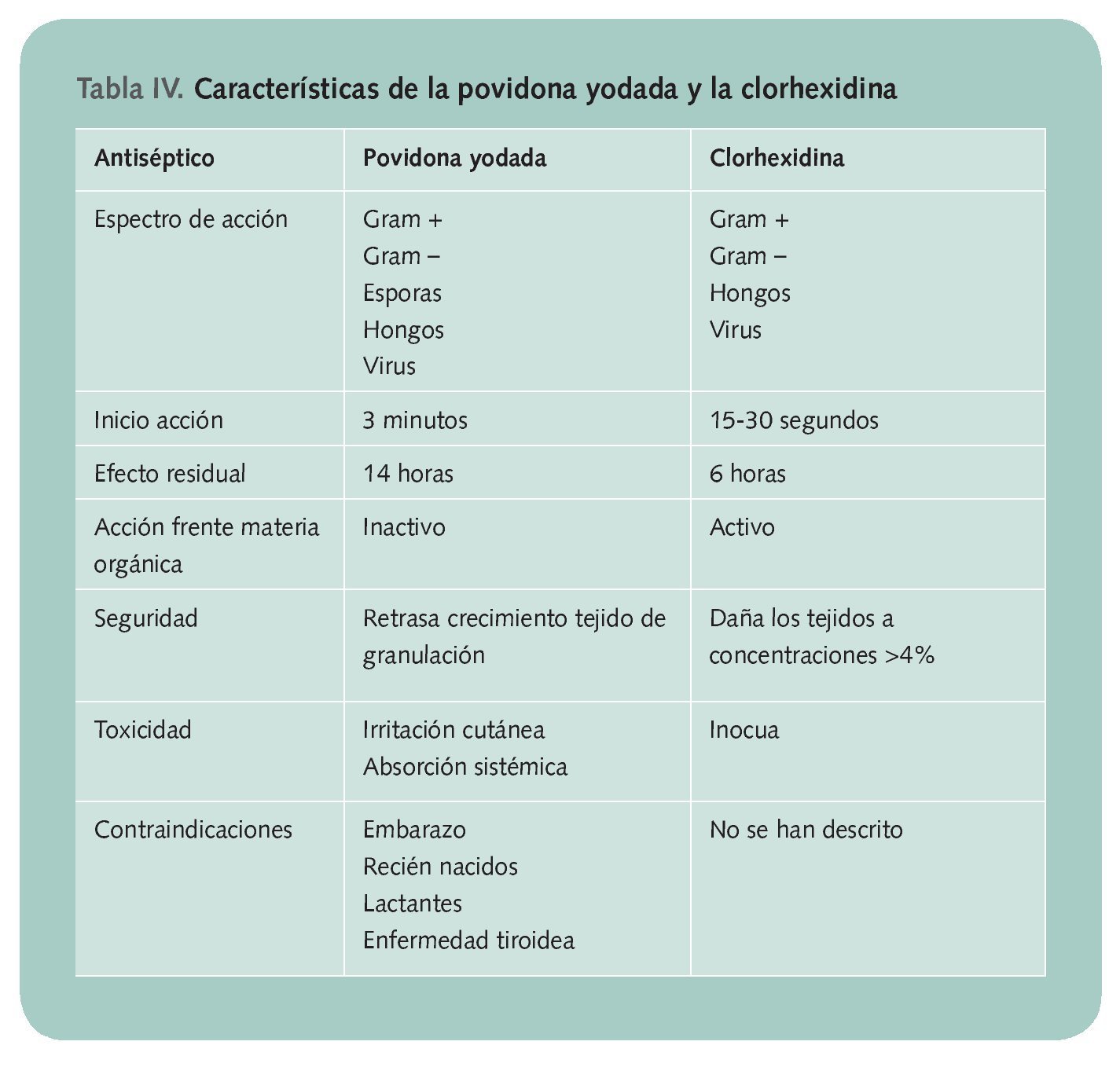
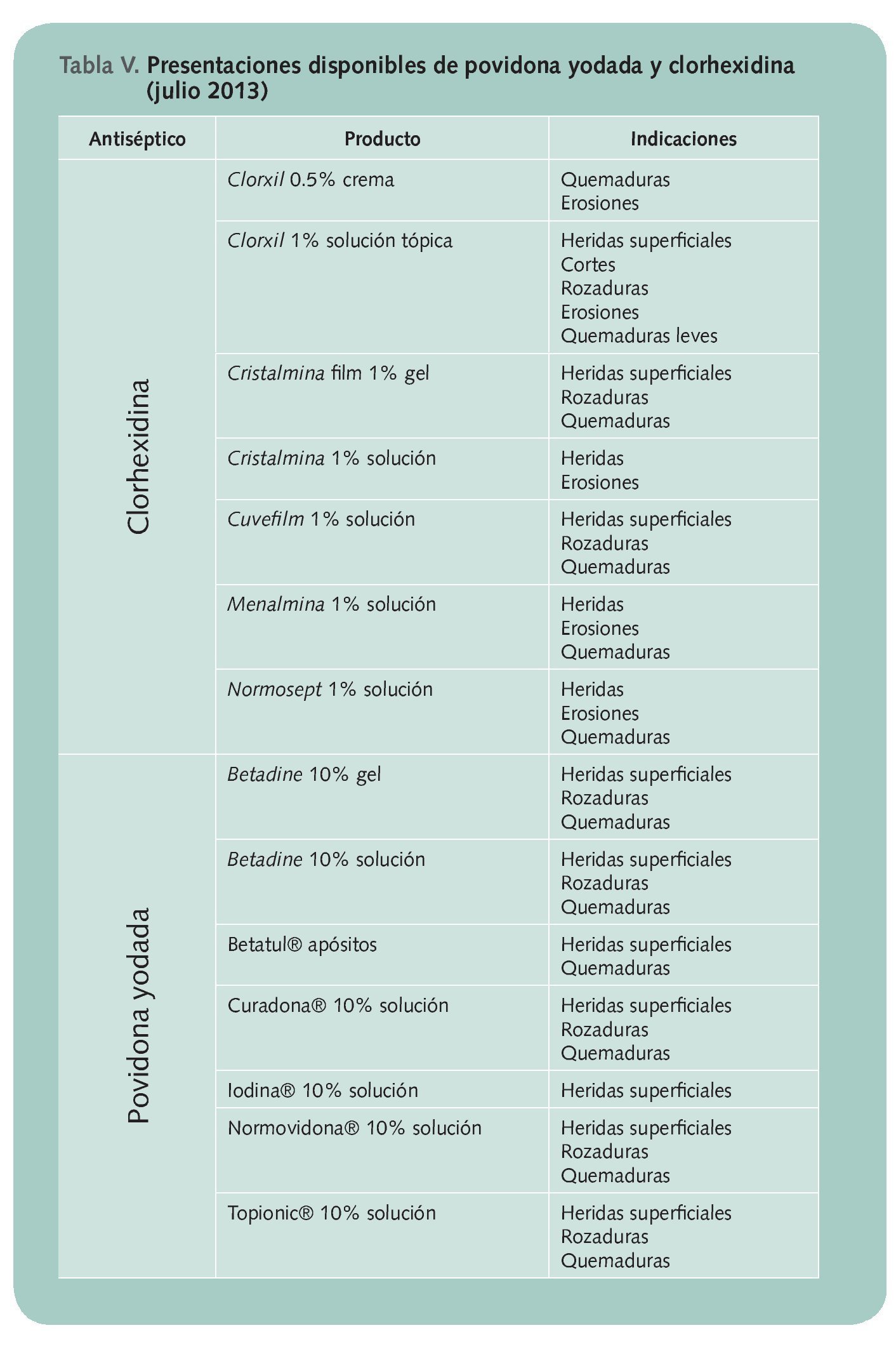
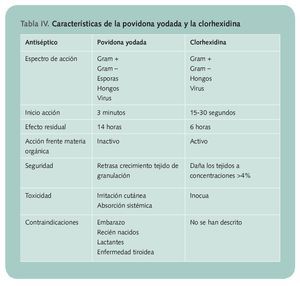
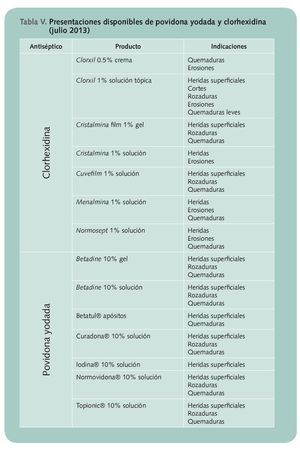
Los antisépticos de elección en la farmacia son la povidona yodada al 10% y la clorhexidina al 0,05-0,1%. El excipiente se elige en función del tipo de lesión: las soluciones para las heridas y las pomadas y/o geles para las quemaduras
• Limpiar con agua y jabón y aclarar abundantemente.
• No utilizar remedios caseros como soluciones de urgencia, porque se puede aumentar el calor de la zona, agravar el proceso y favorecer la infección.
• Aplicar una pomada antiséptica los primeros días y cubrir con apósito estéril.
• Si se forma una ampolla, para disminuir el riesgo de infecciones, evitar abrirla o vaciar su contenido y no utilizar tratamientos oclusivos.
• Evitar la exposición solar durante los 6 meses siguientes.
Antisépticos: selección del producto más adecuado
En general, en el tratamiento de las heridas y quemaduras se utilizan sustancias antisépticas (tabla III), con capacidad para eliminar los microorganismos patógenos o inactivar los virus, pero que no presentan actividad selectiva, ya que eliminarán todo tipo de gérmenes. Pueden presentar acción bactericida si eliminan el organismo e impiden su crecimiento; o bacteriostático, cuando sólo impiden el crecimiento mientras dura su acción. Un buen antiséptico debe reunir las siguientes características:
• Ser capaz de disminuir el número de microorganismos por debajo de las 100.000 colonias/g de tejido (se considera que una herida está infectada cuando se contabilizan más de 100 000 colonias por gramo de tejido, aunque existe bastante debate científico en torno a esta tema, ya que se ha visto que la presencia de una elevada carga bacteriana, sin llegar a causar infección, puede retrasar la cicatrización).
• Su efecto se consigue en 5 minutos.
• Es activo frente al menos 4 cepas bacterianas de referencia.
Además debe presentar
• Amplio espectro de actividad, frente a grampositivos, gramnegativos, virus y hongos.
• Inicio de acción rápido y mantenido.
• Baja capacidad de generar resistencias.
• Acción local, con baja o nula absorción percutánea.
• Actividad que no desaparezca en presencia de materia orgánica.
• Ausencia de capacidad irritante y sensibilizante.
• Solubilidad en agua y estabilidad en forma concentrada o diluida.
• Baja toxicidad en las concentraciones de uso habitual.
A la hora de elegir el más adecuado, se recomienda:
• Utilizar presentaciones monodosis si existen y, en caso de que se precise emplear multidosis, guardar los envases bien cerrados. Si el envase es opaco, se mantiene mejor la preparación.
• Considerar que el uso de antisépticos coloreados puede dificultar la valoración de la lesión.
• Evitar la asociación de varios, porque se dificulta el proceso de cicatrización. Solo existen datos favorables para la asociación de povidona yodada + alcohol 70°.
• Aplicar sobre una gasa, para evitar el contacto directo del envase con la piel.
• Respetar los tiempos de actuación y las concentraciones indicadas.
• Si el antiséptico se inactiva en presencia de jabones aniónicos, de gran utilización en el ambiente doméstico, recordarlo cuando la limpieza de la lesión se realice con sustancias jabonosas.
Teniendo en cuenta estas condiciones, los antisépticos de elección en la farmacia son la povidona yodada al 10% y la clorhexidina al 0,05-0,1%. El excipiente se elige en función del tipo de lesión (tabla IV y V), utilizándose las soluciones para las heridas y las pomadas y/o geles para las quemaduras.
Bibliografía general
González P, Magro MC, Martín A. Tratamiento de las heridas y quemaduras. Guía práctica desde la farmacia comunitaria. Madrid: Sociedad Española de Farmacia Comunitaria (SEFAC); 2010.
Grupo Nacional para el estudio y asesoramiento en úlceras por presión y heridas crónicas (GNEAUPP). Recomendaciones sobre la utilización de antisépticos en el cuidado de las heridas crónicas. 2002.
González P. Heridas y quemaduras. Aula de la farmacia 2012; 8(91): 7-18.
Díez B. Heridas, úlceras y quemaduras. En: Prácticas Esenciales en Atención Farmacéutica. Preguntas frecuentes en la oficina de farmacia. Módulo VII Enfermedades dermatológicas. Barcelona: Ediciones Mayo; 2011.
Aliaga AM, Camps M, Hidalgo T, Tiemblo C. Guía de antisepsia. Atención farmacéutica en las heridas leves. Aula de la farmacia 2005; 2(6, supl. 1).
Casamada N, Ibáñez N, Rueda J, Torre JE. Guía Práctica de Utilización de Antisépticos en el Cuidado de heridas. ¿Dónde? ¿cuándo? ¿por qué?. Barcelona: laboratorios Salvat; 2002.