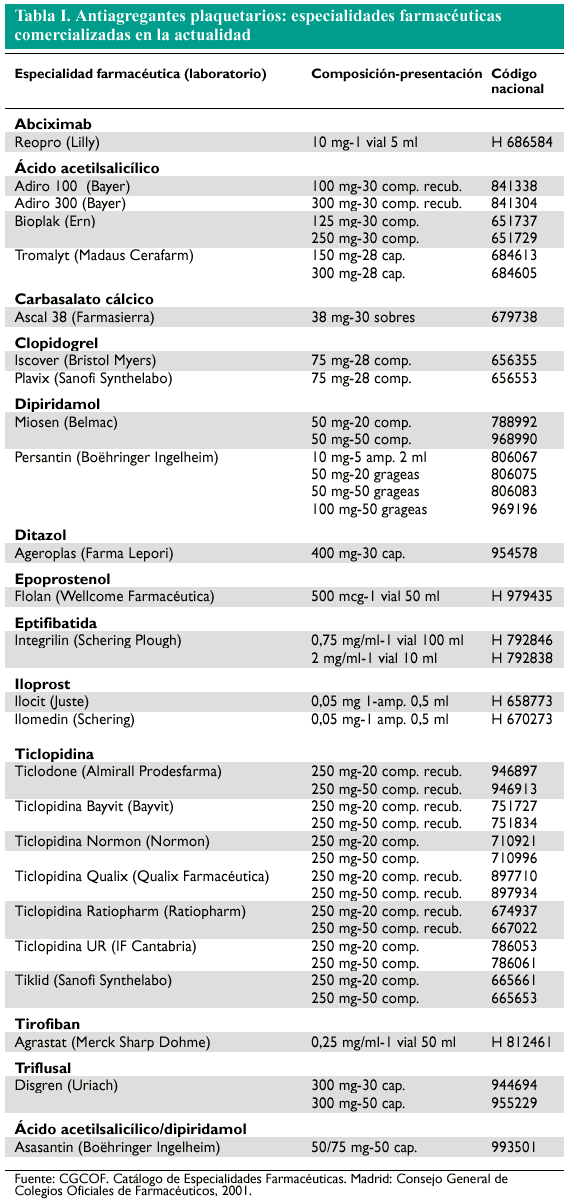
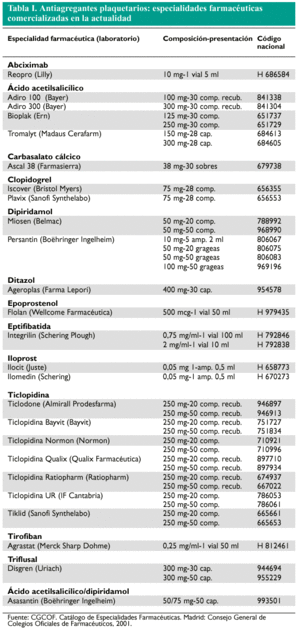
En este trabajo se efectúa una completa revisión de las moléculas farmacéuticas que actúan como antiagregantes plaquetarios, enmarcadas en el grupo terapéutico B01AC.
Los distintos antiagregantesplaquetarios pueden clasificarse en función de las fases de la agregación en las que actúan
Los antiagregantes plaquetarios son medicamentos usados para prevenir la formación de trombos en las situaciones siguientes:
Riesgo de episodios obstructivos coronarios y cerebrales.
Cirugía vascular.
Diálisis.
Trombosis venosas profundas.
AGREGACIÓN PLAQUETARIA
El proceso de la agregación plaquetaria es complejo y por tanto es posible influir de muy distintas formas en él. Tanto es así que, en ocasiones, medicamentos con una indicación terapéutica inicial distinta han sido utilizados como antiagregantes al observarse que actuaban también en algún eslabón del mecanismo de agregación.
El proceso de la agregación plaquetaria empieza con la adhesión de las plaquetas a la superficie subendotelial de la pared arterial dañada, por activación de los receptores de la membrana plaquetaria. Unos reconocen y se unen a las cadenas proteicas del subendotelio (principlamente colágeno y factor de von Willebrand), por tanto son los responsables de la fijación de la plaqueta a la zona dañada. Por otro lado, el receptor de glucoproteína IIb/IIIa reconoce y fija las cadenas de fibrinógeno formando la trama plaqueta-fibrinógeno.
A su vez la plaqueta activada libera sustancias acumuladas en el lisosoma: ADP, tromboxano A2 y trombina, entre otras, que activarán nuevas plaquetas.
Se produce por tanto un fenómeno en cascada de agregación y activación.
Este proceso de agregación puede ser inhibido por diversas sustancias naturales, en especial prostaglandinas, cuya finalidad no es sino evitar que ocurra coagulación intravascular sin lesión previa.
TIPOS DE ANTIAGREGANTES PLAQUETARIOS
Los distintos antiagregantes plaquetarios pueden clasificarse en función de las fases de la agregación en las que actúan. Así por ejemplo, dipiridamol actúa inhibiendo la producción de ADP; ácido acetilsalicílico y triflusal inhiben la producción de tromboxanos; abciximab y ticlopidina bloquean los receptores de la glucoproteína IIb/IIIa, y epoprostenol e iloprost son análogos de los inhibidores naturales de la agregación.
Ácido acetilsalicílico
Lleva utilizándose más de cien años por sus efectos analgésico, antipirético y antiinflamatorio, pero es a partir de 1960 cuando se describe su efecto antiagregante plaquetario
El ácido acetilsalicílico (AAS) inhibe de forma irreversible la ciclooxigenasa que interviene en la síntesis de precursores de tromboxanos. El efecto dura toda la vida de las plaquetas, ya que carecen de núcleo por ser fracciones celulares y por tanto no pueden sintetizar nueva ciclooxigenasa. También inhibe la formación de prostaciclina, sustancia vasodilatadora e inhibidora de la agregación plaquetaria, al inhibir el endotelio vascular; pero en este caso el endotelio vascular puede sintetizar nuevas moléculas de cicloxigenasa tras la inactivación inicial por el ácido acetilsalicílico.
Es el medicamento más estudiado y por ello es el patrón de comparación del grupo.
La dosis para conseguir efecto antiagregante oscila entre 75 y 325 mg/día. Dosis superiores no aumentan su eficacia antiagregante pero sí incrementan sus efectos adversos, entre ellos la alteración gastrointestinal.
Carbasalato
Es un complejo del ácido acetilsalicílico, y su capacidad antitrombótica deriva de la de éste.
Ditazol
Es un antiagregante derivado del núcleo del difeniloxazol. Actúa mediante el bloqueo de la ciclooxigenasa, y posiblemente también de forma similar al dipiridamol, elevando los niveles de AMPc íclico en el interior de las plaquetas e impidiendo la acción de los mediadores de la activación plaquetaria.
Triflusal
Es un derivado del ácido acetilsalicílico, del que se distingue por la presencia de un grupo trifluorometilo. Inhibe de manera irreversible la ciclooxigenasa, pero no presenta la actividad analgésica, antitérmica y antiinflamatoria, al menos a la dosis de 300-600 mg/día, que es a la que ejerce acción antiplaquetaria.
Desde una perspectiva clínica sus indicaciones son similares a las del ácido acetilsalicílico.
Dipiridamol
Actúa aumentando los niveles de AMPcíclico en las plaquetas, lo que impide la acción de los mediadores de la activación plaquetaria. Se emplea asociado porque a las dosis necesarias para asegurar su acción como monofármaco provoca vasodilatación.
Se le asocia a ácido acetilsalicílico o otros anticoagulantes para prevenir tromboembolismos en caso de prótesis vasculares, bypass, etc., siempre que haya contacto de la sangre con material protésico, es decir con una superficie distinta del endotelio vascular.
Ticlopidina
Impide la fijación del fibrinógeno a la plaqueta activada porque interacciona con el receptor de glucoproteína IIb/IIIa. El efecto antiagregante no alcanza su eficacia máxima hasta dos o tres días después del inicio del tratamiento. De la misma forma, el efecto se mantiene después de dejar el fármaco durante unos 10 a 14 días, período necesario para la renovación de las plaquetas circulantes.
Su eficacia es similar a la del ácido acetilsalicílico, y es una alternativa a éste en pacientes en los que el AAS no está indicado. Se utiliza a dosis de 250 mg/12 horas por vía oral.
Puede producir neutropenia como efecto secundario (2,4%), que suele aparecer en los tres primeros meses, por eso se recomiendan controles hemáticos al inicio del tratamiento y después cada dos semanas durante los tres primeros meses.
Las indicaciones son: profilaxis secundaria en accidente cerebrovascular recurrente (accidente isquémico transitorio, déficit neurológico isquémico reversible o ictus menor, infarto cerebral completo) cuando el ácido salicílico no resulte adecuado; prevención de accidentes tromboembólicos especialmente coronarios en pacientes con arteriopatía crónica obliterante de los miembros inferiores en estadio de claudicación intermitente; prevención y corrección de los trastornos plaquetarios inducidos por circuitos extracorpóreos o hemodiálisis y prevención del número de microaneurismas en diabéticos insulinodependientes con retinopatía inicial.
Clopidogrel
Es un antagonista del receptor de ADP que inhibe la agregación plaquetaria. Es un fármaco indicado para la prevención de los episodios vasculares isquémicos en pacientes de riesgo con ictus isquémico previo, infarto de miocardio o enfermedad arterial periférica.
La administración de clopidogrel 75 mg una vez al día es adecuada para la prevención de estos episodios independientemente de edad o peso. El estado de equilibrio se alcanza a los 3-7 días de empezar la administración y se conserva durante el tratamiento a largo plazo.
Abciximab
Es un anticuerpo monoclonal que actúa bloqueando los receptores IIb/IIIa. Es un agregante muy potente que sólo puede administrarse por infusión intravenosa.
Está autorizado para la prevención de la obstrucción vascular después de angioplastia, en tratamiento aditivo al AAS y heparina.
Epoprostenol
Es una prostaglandina natural que impide el proceso de agregación espontánea de las plaquetas. Se trata de un potente antiagregante que sólo puede ser administrado por infusión intravenosa. Además es un fuerte vasodilatador y entre sus efectos adversos más frecuentes se cuentan el enrojecimiento facial, la cefalea y el eritema. También puede producir hipotensión y aumento de la frecuencia cardíaca.
APLICACIONES CLÍNICAS DE LOS ANTIAGREGANTES
Los antiagregantes están indicados en la prevención de trombosis cerebral y coronaria. El AAS es el fármaco de elección en la prevención secundaria de la enfermedad isquémica cardíaca. Los otros antiagregantes son más adecuados en pacientes que no toleren el AAS o en aquéllos en los que éste principio activo no está indicado. También hay estudios que demuestran la utilidad en la prevención del infarto de miocardio en hombres, pero únicamente en aquéllos que presenten un elevado riesgo de enfermedad cardiovascular. En angina estable, el uso de AAS es eficaz para reducir el riesgo de un primer infarto. En angina inestable, los antiagregantes se administran en la mayoría de casos junto con heparinas de bajo peso molecular.
En la prevención tras cirugía vascular, el beneficio correspondiente a la administración de antiagregantes es del orden del 90 casos evitados por 1.000 tratamientos cuando se realiza durante 7 meses en intervenciones coronarias y, 19 en las periféricas. En pacientes con hemodiálisis pueden evitarse 220 oclusiones por 1.000 tratamientos en dos meses. El riesgo es el incremento de los episodios hemorrágicos importantes (13 por cada 1.000 tratamientos) y de un posible aumento no significativo de episodios mortales (un caso de hemorragia fatal por 1.000 tratamientos). Si se empieza el tratamiento después de la intervención se minimiza el riesgo de episodios hemorrágicos.
En cuanto a la prevención de trombosis venosas profundas, con trombos más ricos en fibrina y en los que la éstasis venosa es un desencadenante importante, el tratamiento de elección son las heparinas de bajo peso molecular, con las que se obtiene mayor protección. Además, la experiencia con ellas es fiable.
BIBLIOGRAFÍA GENERAL
Antiagregantes plaquetarios. Panorama Actual del Medicamento 1998;22(218): 704-7.
Drug Consult. Healthcare Series. Micromedex, 2001.
Antiagregantes plaquetarios. The Pharmacutical Letter 1999;1(4):27-31.
CGCOF. Catálogo de Especialidades Farmacéuticas. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos, 2001.