Establecer la presencia de fatiga de alarmas, la relevancia clínica de las alarmas y el tiempo estímulo-respuesta del personal de salud en una Unidad de Cuidados Intensivos (UCI) Adultos.
MétodoEstudio descriptivo, cuantitativo, observacional, desarrollado en una UCI Adulto Polivalente. Población formada por personal de salud y los equipos de la UCI. El método empleado fue la observación no participante. Se realizó seguimiento durante 120 horas en tres meses. Las variables estudiadas fueron: número de alarmas activadas, tiempo transcurrido entre el sonido de alerta del parámetro de presión arterial, frecuencia cardíaca y oximetría y la respuesta del personal de salud que atendió la alarma. Se efectuó análisis estadístico descriptivo.
ResultadosSe detectaron 5.147 alarmas, en promedio 43 alarmas/hora, de éstas 52,8% correspondieron a monitores multiparamétricos y el restante a otros equipos. De las generadas por los monitores multiparamétricos, 37,3% fueron de presión arterial, 33,4 de oximetría y 29,3% de frecuencia cardíaca. La relevancia clínica fue baja en 42,7%, media en 49,8% y alta en 7,5%. El tiempo de estímulo-respuesta fue entre 0 y 60 segundos en 37% de las alarmas; sin embargo, el 42,5% no tuvo respuesta, por lo cual se consideran fatigadas. Se encontró relación estadísticamente significativa entre el tiempo de respuesta y la relevancia clínica de las alarmas (p = 0,000).
ConclusionesEl alto número de alarmas sin respuesta, refleja la presencia de fatiga de alarmas en la unidad de estudio, con predominio de relevancia clínica en los rangos medio y bajo.
To establish the presence of alarm fatigue, the clinical relevance of alarms and the stimulus-response time of the health team in an Adult Intensive Care Unit.
MethodDescriptive, quantitative, observational study, developed in the Multipurpose Adult Intensive Care Unit. Population made up of health personnel and the ICU teams. The method used was non-participant observation. Follow-up was carried out over 120 hours in three months. The variables studied were number of alarms activated, time elapsed between the alert sound of the blood pressure parameter, heart rate and oximetry and the response of the health personnel who attended the alarm. A descriptive statistical analysis was carried out.
Results5,147 alarms were detected, on average 43 alarms / hour, of these 52.8% corresponded to multiparameter monitors and the rest to other equipment. Of those generated by multiparameter monitors, 37.3% were blood pressure, 33.4% oximetry and 29.3% heart rate. The clinical relevance was low in 42.7%, medium in 49.8% and high in 7.5%. The stimulus response time was between 0 and 60 seconds for 37% of the alarms; however, 42.5% had no response, which is why they are considered fatigued. A statistically significant relationship was found between the response time and the clinical relevance of the alarms (p = .000).
ConclusionsThe presence of alarm fatigue was evident; with predominance of clinical relevance in the middle and low ranges. The health personnel responded within the time established for timely attention to the non-fatigued alarms.
La evidencia sobre la presencia de fatiga de alarmas en UCI ha avanzado hasta el nivel de revisiones sistemáticas, lo que ha permitido identificarlo como un problema que se presenta con alta frecuencia en las UCI.
En Colombia no hay estudios que midan su incidencia, por lo cual se aporta al desarrollo del conocimiento sobre este fenómeno, y se resalta la labor importante de enfermería en este campo, como principales respondedores de las necesidades de los pacientes críticos.
Implicaciones del estudioEl abordaje de la fatiga de alarma como un problema frecuente en las UCI muestra la necesidad de hacer ajustes en la práctica clínica, docencia y gestión de enfermería, específicamente hacia la personalización de la monitorización y en la sensibilización ante el aumento de ruidos no relevantes en las UCI, que generan un alto impacto negativo y aumentan los riesgos que pueden comprometer la seguridad de los pacientes críticamente enfermos. Para la investigación en enfermería es un reto continuar desarrollando estudios que favorezcan la minimización tanto de la fatiga de alarma, como de sus consecuencias en los pacientes críticos.
Las Unidades de Cuidados Intensivos (UCI) son servicios hospitalarios de alta complejidad donde se brinda atención especializada a pacientes en estado crítico, quienes demandan cuidados oportunos y de calidad1. Ellas cuentan con diversidad de equipos biomédicos que contribuyen a brindar soporte a funciones alteradas, vigilar las constantes vitales y brindar atención segura con la minimización de errores2.
Una de las intervenciones prioritaria, estándar y constante durante la estancia de un paciente en la UCI, es la relacionada con la monitorización hemodinámica no invasiva3, el cual brinda información simultánea de variables fisiológicas como frecuencia cardíaca, frecuencia respiratoria, tensión arterial y saturación de oxígeno. Estos monitores multiparamétricos poseen alarmas que indican la presencia de situaciones adversas, factor importante para la toma de decisiones acertadas y oportunas.
Pese a la importancia de los monitores, su uso en las UCI produce ruidos que, en algunos casos supera los 120 dB4, situación que puede derivar en cansancio y omisión de respuestas, lo cual ha sido denominado fatiga de alarmas5. La fatiga está asociada a un gran número de alarmas que se sobreponen, lo cual dificulta identificar las que son clínicamente significativas o relevantes; generando que alarmas pertinentes sean desatendidas, silenciadas o ignoradas por los profesionales de salud6.
Una revisión sistemática identificó la alta prevalencia y severidad de la fatiga de alarmas en países desarrollados; sumado a los 566 reportes anuales de la Food and Drug Administration (FDA) de muertes de pacientes relacionados con alarmas de equipos de monitorización7.
Un estudio realizado en Brasil reportó que el ventilador mecánico generó mayor número de señales sonoras de alarmas, seguidos por la Presión Arterial No Invasiva (PANI), parámetro fisiológico que arrojó más alarmas fatigadas o sin respuesta, seguido SPO2 y ECG6. Por su parte, un estudio en la UCI Adultos de Tokio determinó que 6,4% de las alarmas eran clínicamente relevantes y que las disparadas con mayor frecuencia correspondieron a presión arterial (33,5%), saturación de oxígeno (24,2%) y electrocardiograma (22,9%)8.
Todos los profesionales de la salud que intervienen en el cuidado del paciente crítico tienen relación con los equipos y sistemas de monitorización, con especial atención en Enfermería, por ejercer la vigilancia a la cabecera del paciente; además está referenciado como el personal que en mayor proporción responde ante las alertas9. Sin embargo, un estudio cualitativo realizado con 406 enfermeras en Estados Unidos reportó desensibilización auditiva frente a las alarmas asociado a contaminación auditiva, modificación de los parámetros, falta de personal y equipos obsoletos10.
El Emergency Care Research Institute (ERCI)11, organismo de control de las prácticas y dispositivos sanitarios de los Estados Unidos, anualmente reporta los peligros de la salud asociados al uso de tecnología. En 2015, dentro del informe del Top 10, se incluyó en primer lugar los peligros relacionados con las alarmas, como resultado de una interacción inadecuada entre el dispositivo y el hombre. Ello sustentando los múltiples reportes de decesos relacionadas con alarmas y lesiones graves.
Tomando como soporte los reportes de eventos adversos causados por fallos en las alarmas, la Joint Commission propuso para 2015, las Metas Nacionales de Seguridad del Paciente, con especial atención en reducir el daño asociado a los sistemas de alarma clínicos12. Es de resaltar que, en Colombia, hasta hace muy poco tiempo se incluyó esta temática dentro de las prioridades de seguridad del paciente y los reportes de eventos adversos.
El gran número de equipos biomédicos, junto a la alta sensibilidad y baja especificidad de las alarmas, puede contribuir a que el personal de salud retarde su tiempo de respuesta o se torne indiferente, generando situaciones de riesgo para el paciente. Por lo anterior, se planteó dentro de esta investigación como objetivo determinar la relevancia clínica de las alarmas de los Monitores Multiparamétricos (MM) y el tiempo estímulo-respuesta del equipo de salud en la UCI Adulto de un Hospital Universitario.
MetodologíaEstudio descriptivo, observacional, prospectivo, realizado en una UCI Adulto Polivalente en 2016, durante tres meses consecutivos, con un total de 120 horas de observación, 40 por mes.
La UCI, con un porcentaje ocupacional promedio del 90%, contaba con 21 camas dotadas de todos los equipos de soporte hemodinámico, ventilatorio y un monitor NIHON KOHDEN: PVM-2701 en la cabecera de cada paciente. Los pacientes eran quirúrgicos y de medicina interna. El personal disponible en esta unidad, tres médicos intensivistas, tres enfermeras, tres terapeutas y 10 auxiliares de enfermería trabajaban en turnos rotativos de seis horas.
Población de estudio: Estuvo formada por los profesionales de salud: Médicos intensivistas, enfermeras, terapeutas y auxiliares de enfermería, así como los dispositivos médicos tecnológicos de la UCI. En la selección de los sujetos de estudio se tuvieron en cuenta los siguientes criterios de inclusión: Trabajar en la UCI, estar de turno durante los periodos de observación y aceptar libre y espontáneamente su participación. En relación con los equipos, se tomaron los 21 monitores de signos vitales ubicados en cada cubículo de la UCI. De esta forma, el estudio abordó la totalidad de la población de personal de salud y monitores de la UCI, por lo cual no se realizó muestra ni muestreo.
Variables de estudio: Número de alarmas activadas, relevancia clínica de las alarmas, y tiempo transcurrido entre el sonido de alerta de los parámetros hemodinámicos básicos PANI, frecuencia cardíaca (FC), saturación de oxígeno (SPO2) y respuesta del personal de salud que atendió la alarma.
Los parámetros hemodinámicos de PANI, FC y SPO2 fueron seleccionados para seguimiento debido a que la totalidad de los pacientes en la UCI cuentan con esta monitoría, y los monitores están programados para activación de alarmas ante alguna variabilidad de estos tres parámetros que represente riesgo para el paciente. Se omitieron otros parámetros como los invasivos, debido a que no todos los pacientes contaban con estos.
Instrumentos para la recogida de información: Se diseñaron dos hojas de registro de datos, construidos a partir de la revisión bibliográfica y los aportes de tres médicos intensivistas y cinco enfermeras especialistas en cuidados intensivos, que trabajaban en otras unidades. El primero, permitió recoger información de todos los equipos y las alarmas activadas durante cada jornada de observación. El segundo, facilitó el seguimiento de las alarmas activadas de cada monitor (PANI, FC y SPO2), la relevancia clínica y su clasificación13-15: Baja relevancia (alarma que no requiere acción inmediata, pero se debe revisar), Media relevancia (alarma seguida por un diagnóstico, decisión terapéutica o solución del problema técnico), Alta relevancia (Alarma con repercusión clínica directa, que puede comprometer la vida del paciente). También permitió el registro del profesional de salud que atendió e interpretó la alarma y el tiempo de estímulo-respuesta.
Recogida de la información: Después del aval del Comité de Ética institucional, se realizó una reunión con los coordinadores y el personal asistencial de la UCI, para dar información sobre el proyecto, los objetivos y metodología a seguir. Después de resolver dudas, el personal aceptó libremente la participación en el estudio, firmando de forma individual el consentimiento informado, el cual autorizaba la observación durante el tiempo de estudio, de conformidad con los principios éticos y legales inherentes a la investigación científica.
La recogida de información se efectuó durante tres meses, asignando 40 horas por mes, 10 días de cada mes de forma aleatoria, con turnos de observación de cuatro horas en horario diurno, con el fin de captar la variabilidad de la atención. La información fue recogida por tres enfermeras, estudiantes de la especialización en cuidados intensivos, previamente entrenadas, sin vínculo laboral con la institución, pero reconocidas por el personal de la unidad, dado que previamente habían realizado las prácticas en esta UCI. A cada una le fueron asignadas siete camas para el seguimiento respectivo, de manera que se conocía de antemano por parte del personal de la unidad qué día se estaban recogiendo datos, en concordancia con los lineamientos éticos.
El seguimiento de las alarmas de FC, PANI y SPO2 se realizó en medio físico. La información del tiempo estímulo-respuesta se contabilizó con tres cronómetros, calibrados con anterioridad. El conteo, en segundos, inició desde el momento en que se activaba la alarma hasta el instante de respuesta por parte del personal de salud.
Análisis estadístico: Los registros físicos se anexaron a una base de datos en el programa de Microsoft Excel. Al efecto, se utilizó estadística descriptiva, distribución de frecuencias relativas y absolutas de las variables de estudio. Se calcularon los límites de los datos con IC 95%. En el análisis bivariado se aplicó la prueba de X2 de Pearson. Todas las pruebas se identificaron como significativas con un valor p<0,05. En el procesamiento de los datos se utilizó el software SPSS versión 25.
Consideraciones éticas: En el desarrollo del estudio se tuvieron en cuenta los principios éticos para la investigación en seres humanos (Declaración de Helsinki)16, las normas científicas, técnicas y administrativas para la investigación en salud en Colombia (Resolución 8430/1993)17 y el código deontológico de Enfermería (Ley 911 de 2004)18. La clasificación de esta investigación fue de mínimo riesgo.
ResultadosUn total de 5.147 alarmas fueron registradas en el tiempo de seguimiento, para un promedio de 171 alarmas día y 43 por hora. De estas, 2.718 (52,8%) correspondieron a monitores multiparamétricos, el restante a otros equipos como ventiladores mecánicos, bombas de infusión de medicación endovenosa, equipos de hemodiálisis, bombas de nutrición, entre otros.
Las alarmas de los monitores multiparamétricos correspondieron en 37,3% al parámetro de PANI, 33,4% a saturación de oxígeno y 29,3% a frecuencia cardíaca. En el mismo paciente, en simultáneo se activaron dos alarmas en 35% de los casos, tres en 15% y una en 50%.
La relevancia clínica de las alarmas fue baja en 42,4% de los casos, media en 50,1% y alta en 7,5%. Según el parámetro de medición, la relevancia para la SPO2 fue baja en 95,8%, media en 2,8% y alta en 1,3%; para la FC fue baja en 15,3%, media en 72,1% y alta en 12,4%, y para PANI baja en 16,4%, media en 74,4% y alta en 9,1%.
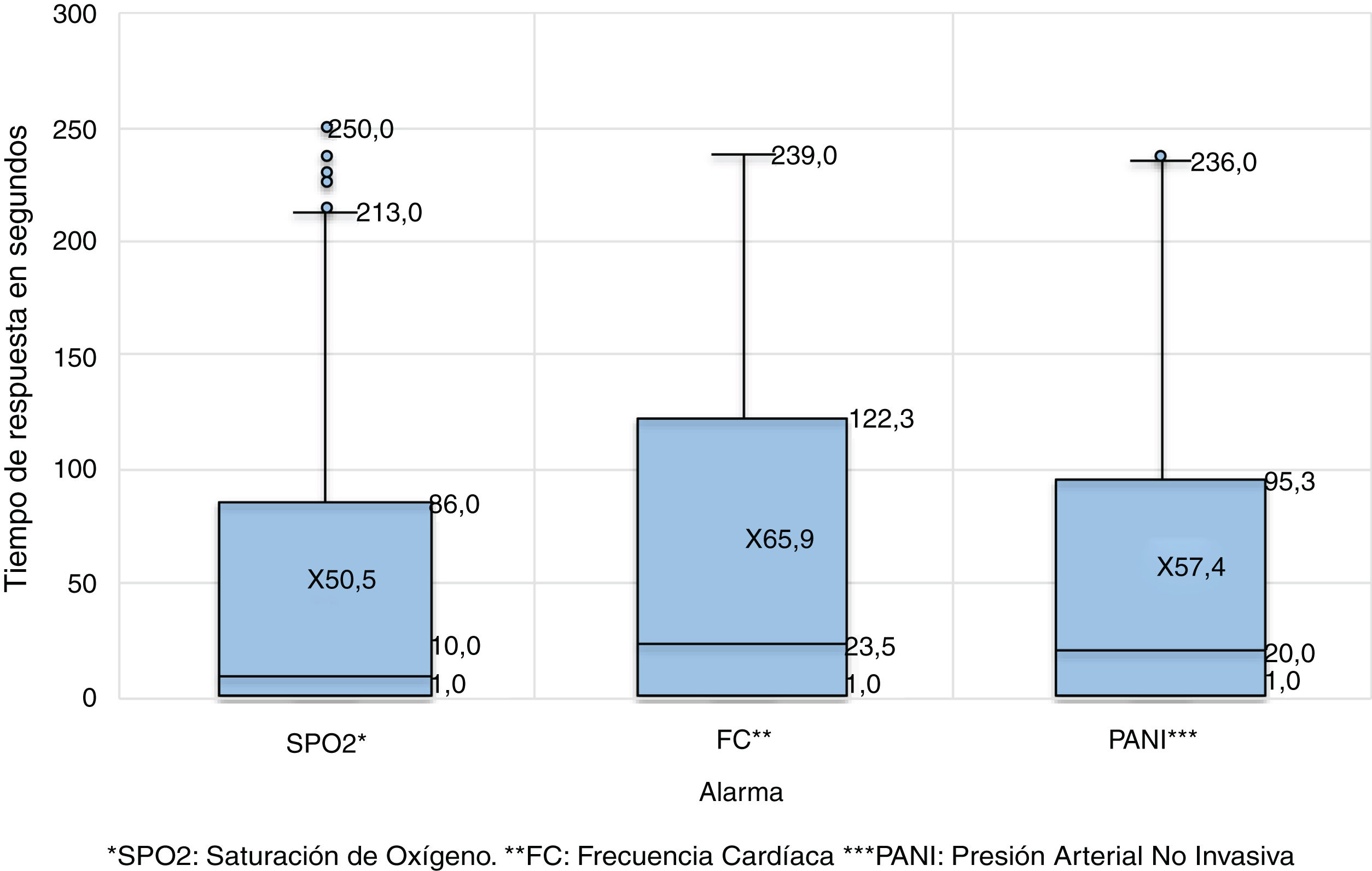
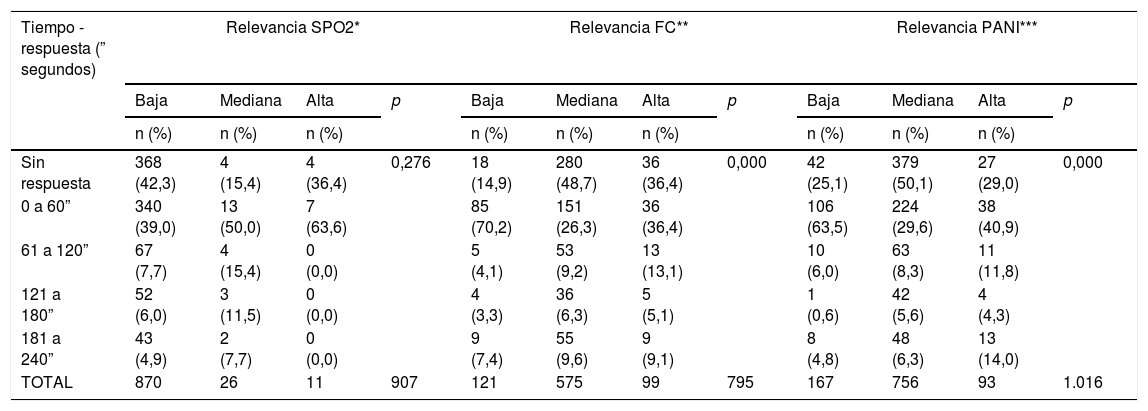
El tiempo estímulo-respuesta se tomó como variable continua en segundos, pero en el análisis se ha estratificado para conocer el porcentaje de rango en el que los profesionales reaccionan a la alarma, el cual osciló entre cero y 240 segundos o entre cero y cuatro minutos en un 57,2%. Por su parte, 42,6% de los casos no se obtuvo respuesta por parte del personal de salud de la UCI, lo cual evidencia fatiga de alarma. La figura 1 detalla el tiempo de respuesta según el tipo de alarma (SPO2, FC y PANI) y la tabla 1 muestra el tiempo de respuesta según la relevancia de las alarmas de SPO2, FC y PANI.
Distribución de frecuencia y tiempo de respuesta según la relevancia clínica de las alarmas
| Tiempo -respuesta (” segundos) | Relevancia SPO2* | Relevancia FC** | Relevancia PANI*** | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Baja | Mediana | Alta | p | Baja | Mediana | Alta | p | Baja | Mediana | Alta | p | |
| n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | n (%) | ||||
| Sin respuesta | 368 (42,3) | 4 (15,4) | 4 (36,4) | 0,276 | 18 (14,9) | 280 (48,7) | 36 (36,4) | 0,000 | 42 (25,1) | 379 (50,1) | 27 (29,0) | 0,000 |
| 0 a 60” | 340 (39,0) | 13 (50,0) | 7 (63,6) | 85 (70,2) | 151 (26,3) | 36 (36,4) | 106 (63,5) | 224 (29,6) | 38 (40,9) | |||
| 61 a 120” | 67 (7,7) | 4 (15,4) | 0 (0,0) | 5 (4,1) | 53 (9,2) | 13 (13,1) | 10 (6,0) | 63 (8,3) | 11 (11,8) | |||
| 121 a 180” | 52 (6,0) | 3 (11,5) | 0 (0,0) | 4 (3,3) | 36 (6,3) | 5 (5,1) | 1 (0,6) | 42 (5,6) | 4 (4,3) | |||
| 181 a 240” | 43 (4,9) | 2 (7,7) | 0 (0,0) | 9 (7,4) | 55 (9,6) | 9 (9,1) | 8 (4,8) | 48 (6,3) | 13 (14,0) | |||
| TOTAL | 870 | 26 | 11 | 907 | 121 | 575 | 99 | 795 | 167 | 756 | 93 | 1.016 |
Entre las variables tiempo de respuesta y relevancia clínica de las alarmas, se evidenció una asociación estadísticamente significativa (p = 0,000) en FC y TA. En 50,7% de los casos la respuesta se obtuvo por parte de una persona, en 5% por dos, en 0,6% por tres y en 1,1% por cuatro. Los auxiliares de enfermería o personal técnico fueron quienes más respondieron a las alarmas (40,5%), seguido por las enfermeras 10,3%, las terapeutas 8,9% y los médicos 7,2%.
DiscusiónEs usual que en una UCI suenen alarmas de manera continua; Wilken et al. en 201719 reportaron entre 150 a 350 alarmas por día, de las cuales entre 80 y 95% de los casos no eran accionables; Drew et al. 20 obtuvieron hallazgos similares, 187 por día. Solvoll et al. en Noruega en 201721 registraron 2.800 alarmas en una semana, mientras que Bridi et al.4 contabilizaron 5,3 alarmas por hora en el servicio diurno. En este trabajo, 42,6% de las alarmas fueron fatigadas; Oliveira et al.22 encontraron 66,03% con esta condición. En 50% de los casos sonaron simultáneamente entre dos y tres alarmas por paciente, resultado que inquieta si se tiene en cuenta que más de una alarma al mismo tiempo puede ser factor precipitante de eventos adversos en UCI.
McClure et al.23, en seguimiento a UCI neonatal, encontraron que 12% de las alarmas se debieron a eventos cardiovasculares y 80,5% a registros relacionados con la respiración o con la oxigenación; en nuestro caso, 70,7% correspondieron a eventos cardiovasculares y 29,2% a saturación de oxígeno. Estos resultados concuerdan con las patologías de mayor incidencia tanto en UCI neonatos como en UCI Adultos.
En 57,6% de las alarmas escuchadas en este estudio fueron de media y alta relevancia, lo cual indica la necesidad de atención prioritaria o inmediata, mientras que en el desarrollado por Johnson et al.24 esta característica se presentó entre 1% y 36% de los casos.
Tanto Oliveira et al.22 como los autores de este estudio encontraron que quienes responden con mayor frecuencia a las alarmas pertenecen al grupo de enfermería, técnico y profesional; 31,06% en el primero y 50,8% en el segundo; las demás respuestas fueron de otros integrantes del equipo interdisciplinario. El tiempo de respuesta en este trabajo estuvo entre cero y 240 segundos o cuatro minutos para los parámetros SPO2, PANI y FC, criterio definitorio de fatiga de alarma según consenso de pares evaluadores, quienes tomaron como referencia las guías de reanimación, las cuales indican que después de cuatro minutos de hipoxia cerebral el daño es irreversible, es decir entre cero y cuatro minutos, mientras que Oliveira et al. identificaron entre 8 y 10 minutos para los mismos parámetros, los cuales son de gran importancia debido a que reportan cambios hemodinámicos de alto impacto y rápida progresión negativa en los pacientes críticamente enfermos.
La evidencia científica confirma que la fatiga de alarmas es un problema multicausal, evidente y frecuente en las unidades de cuidados intensivos; puede estar asociada a configuraciones inapropiadas de las alarmas, fibrilación auricular persistente y eventos no accionables o de poco valor clínico como cambios en la presión venosa central y picos breves en segmentos ST20,25, al igual que el ruido constante proveniente de los diversos equipos tanto médicos como no médicos; todos ellos pueden generar desensibilización en el personal de salud.
Existen medidas para reducir las consecuencias de la fatiga de alarmas, entre ellas la disminución de las repeticiones de varias alarmas en un mismo paciente26, la minimización del ruido en las UCI27, el descenso del número de alertas de baja severidad y de las alertas para medicamentos. También es útil instruir al personal asistencial sobre cómo y por qué se generan las alertas25.
El alto porcentaje de alarmas sin respuesta, la mayoría de ellas de media y alta relevancia clínica conlleva a la presencia de fatiga de alarmas; hallazgo tal vez relacionado con desensibilización del personal de salud por exposición continua a esos ruidos. Esta conducta de riesgo puede comprometer la seguridad de los pacientes, llevando incluso a desenlaces fatales que afectan la calidad de la atención.
ConclusionesLos resultados evidencian la presencia de fatiga de alarmas en la UCI Adultos Polivalente, hallazgo que puede retrasar la atención oportuna o desensibilizar al personal de salud, con lo cual se puede poner en riesgo la seguridad de los pacientes, llevando incluso a desenlaces fatales.
En la mayoría de los casos, la relevancia clínica de alarmas se ubicó en los rangos medio y bajo.
En los casos en los que hubo respuesta por parte del personal de salud, esta ocurrió dentro de los términos establecidos para garantizar una atención oportuna y de calidad.
Es necesario identificar oportunamente la fatiga de alarmas para realizar intervenciones que mitiguen los riesgos a los que se ven expuestos los pacientes críticamente enfermos.
Limitaciones del estudioDado el gran número de alarmas de los equipos de la UCI que inducen a fatiga de alarmas, hubiese sido interesante la medición de los decibelios de ruido a fin de tomar medidas correctivas. También se considera conveniente ampliar este estudio a otras unidades de la ciudad y realizar seguimiento a través de videograbación.
FinanciaciónLa presente investigación fue financiada directamente por los investigadores y hace parte de los proyectos del grupo de investigación Cuidar del Programa de Enfermería de la Universidad Surcolombiana.
Declaración de conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores expresan su agradecimiento a los participantes en este estudio, personal asistencial de la UCI-A del Hospital Universitario Hernando Moncaleano Perdomo, quienes con su participación permitieron el desarrollo de esta investigación y reconocieron la necesidad de abordar el tema de las alarmas en la UCI.