Valorar la incidencia y factores de riesgo asociados al estreñimiento en pacientes adultos, en estado crítico.
DiseñoEstudio prospectivo de cohortes.
ÁmbitoUnidad de cuidados intensivos (UCI) de un hospital de alta complejidad de noviembre de 2015 a octubre de 2016.
SujetosSe realizó un seguimiento a los adultos que fueron hospitalizados durante al menos 72h en la UCI, desde su ingreso en dicha unidad hasta su salida.
IntervencionesNinguna.
Mediciones y resultados principalesEn los 157 pacientes seguidos, la incidencia de estreñimiento fue del 75,8%. El análisis univariado mostró que los pacientes con estreñimiento eran más jóvenes, habían usado más sedación y habían tenido más problemas respiratorios y posoperatorios como causas de hospitalización. Los pacientes sin estreñimiento habían sido hospitalizados más veces debido a motivos gastrointestinales. El uso de fármacos vasoactivos, la ventilación mecánica y la hemodiálisis fue similar entre los pacientes con estreñimiento y aquellos sin estreñimiento. El análisis multivariado, los días de administración de docusato+bisacodilo (HR0,79; IC95%: 0,65–0,96), de omeprazol o ranitidina (HR: 0,80; IC95%: 0,73–0,88) y de lactulosa (HR: 0,87; IC95%: 0,76–0,99) fueron factores independientes de protección para el estreñimiento.
ConclusiónEl estreñimiento es muy incidente en los adultos críticos. Los días de administración de fármacos que actúan sobre el tracto digestivo (Lactulosa, docusato+bisacodil y omeprazol y/o ranitidina) son capaces de prevenir este desenlace.
To assess the incidence and factors associated with constipation in adult critical care patients.
DesignProspective cohort study.
SettingIntensive care unit (ICU) of a high-complexity hospital from November 2015 to October 2016.
PatientsAdults who were hospitalized for at least 72h in the ICU were followed from their admission to the ICU until their departure.
InterventionsNone.
Measurements and main resultsIn the 157 patients followed up, the incidence of constipation was 75.8%. The univariate analysis showed that constipated patients were younger, used more sedation and showed more respiratory and postoperative causes for hospitalization, while non-constipated patients were hospitalized more for gastrointestinal reasons. The use of vasoactive substances, mechanical ventilation and haemodialysis was similar between the constipated and non-constipated patients. Multivariate analysis, days of use of docusate+bisacodyl (HR: .79; 95% CI: .65–.96) of omeprazole or ranitidine (HR: .80; 95%CI: .73–.88) and lactulose (HR: .87; 95%CI: .76–.99) were independent protection factors for constipation.
ConclusionConstipation has a high incidence among adult critical care patients. Days of drug use acting on the digestive tract (lactulose, docusate+bisacodyl and omeprazole and/or ranitidine) are able to prevent this outcome.
Los estudios apuntan a que la situación clínica del paciente y su demanda de tratamiento constituyen factores de riesgo de estreñimiento. Son escasos los estudios prospectivos que determinan la contribución independiente de cada una de estas variables, y otras, a la incidencia de estreñimiento.
La incidencia de estreñimiento en pacientes adultos de cuidados críticos es elevada. El número de días de utilización del tracto gastrointestinal, ajustado al número de días hasta la evacuación, es independiente de los factores protectores del estreñimiento.
¿Implicaciones del estudio?Comprender estas características permitirá avanzar en la introducción de protocolos-guía gestionados por enfermeras para prevenir el estreñimiento, minimizando la incidencia de resultados asociados al mismo. La adopción de otras estrategias de análisis de datos, o incluso el aumento del número de observaciones, pueden contribuir a identificar las variables del riesgo de estreñimiento.
Aunque cierta evidencia refleja que el estreñimiento es un factor de riesgo para los peores resultados clínicos (tiempo de ventilación mecánica [VM]1,2, tiempo de estancia en la unidad de cuidados intensivos [UCI]2–4, infección y mortalidad5), se han dedicado pocos estudios a establecer su incidencia y determinantes en los pacientes críticos. No existe un concepto de consenso que caracterice el estreñimiento; los criterios más sensibles definen las incidencias más altas, mientras que los criterios más específicos, en las menores, conducen a una alta variabilidad en la incidencia de estreñimiento (del 96 al 96%7).
Entre estos escasos estudios que han evaluado los factores asociados al estreñimiento en adultos críticos, Sharma et al. adoptaron un análisis univariante en una muestra pequeña e intencionada, y descubrieron que los pacientes sometidos a ayuno (p<0,01), reposo en cama (p<0,001), con tratamiento farmacológico de opioides, analgésicos, anticonvulsivos, antidepresivos, sedantes, suplementos de hierro y calcio(p<0,001) y que reciben VM (p<0,05) reflejaban un menor número de evacuaciones8. Bishop et al.9 demostraron que el uso de lactulosa (p=0,009) y ondansetrón (p=0,02) estaba independientemente asociado a la presencia de evacuación diaria, mientras que el uso de morfina (p=0,025) se asociaba a la ausencia de evacuación. En un estudio evaluativo de los factores de riesgo independientes de lo que los autores denominaban «trastorno del tránsito gastrointestinal» (definido como la ausencia de evacuación durante 3 días o más, tras el inicio de nutrición enteral y de tratamiento para el estreñimiento, asociado a, al menos, uno de los casos siguientes1: evidencia de íleo adinámico2, intolerancia alimentaria3, distensión abdominal4 o necesidad de descompresión gástrica), el uso de profilaxis para el estreñimiento (extracto de senna, docusato sódico, metoclopramida, domperidona, o eritromicina) (OR=3,5; IC 95% 1,4-8,8) y opioides (OR=1,05; IC 95% 1,02-1,07)10 estaba asociado al trastorno en estudio. El tratamiento suministrado a los pacientes críticos guarda relación con el estreñimiento en otros estudios. En los pacientes con traumatismo grave, aunque sin ajuste para los factores de confusión, los que presentaban estreñimiento permanecían más tiempo con VM (p<0,001), requerían más días de uso de morfina (p<0,001), más días de sedación (p<0,001) y más días de bloqueo neuromuscular (p<0,001)11. En los pacientes con VM prolongada, la ratio PaO2/FiO2<150mmHg (OR=1,4; IC 95% 1,1-1,6), la presión arterial sistólica comprendida entre 70 y 89mmHg (OR=1,5; IC 95% 1,2-1,8) y la presión arterial sistólica<69mmHg (OR=1,3; IC 95% 1,01-1,6) durante los primeros 5 días de VM fueron identificados como factores de riesgo independientes para la evacuación retardada5. Recientemente, Prat et al. reflejaron que los pacientes con estreñimiento utilizaban también más VM (p<0,001), sedación (p<0,0001), vasopresores (p=0,02), nutrición enteral (p<0,001) y bloqueo neuromuscular (p=0,0001)12. Tras analizar los primeros 6 días de hospitalización, Van der Spoel et al. reflejaron que los pacientes con evacuación precoz utilizaban menos noradrenalina (1 vs. 3,7μg/kg/min; p<0,002), dopamina (2,3 vs. 7,7μg/kg/min; p<0,002) y morfina (68 vs. 83% de los días; p=0,008)2.
Montejo13 y Nguyen et al.10 identificaron que los pacientes con estreñimiento, o con el denominado «trastorno del tránsito intestinal», alcanzaban menos logros nutricionales (p<0,001 en ambos estudios). La infusión de bolos se asociaba también a una menor incidencia de estreñimiento14. Sin embargo, debe resaltarse que el estudio que reflejó este resultado utilizó una muestra de pequeño tamaño (n=30) y excluyó a los pacientes que recibieron sedantes o sustancias vasoactivas y los shocks sépticos, caracterizando un perfil de gravedad menor, que no se corresponde normalmente con la realidad clínica de los pacientes de UCI.
La enfermera que trabaja en cuidados intensivos debe ser capaz de integrar la tecnología y el cuidado, dominando los principios científicos que subyacen a su uso y, a la vez, suministrando ayuda terapéutica a los pacientes15. Entre los muchos cuidados aportados a los pacientes críticos, los relativos a las evacuaciones se atribuyen totalmente al cuidado enfermero. La diarrea es normalmente más señalada por el equipo enfermero, ya que añade carga de trabajo. La incidencia del estreñimiento parece olvidada, menos priorizada y raramente debatida entre los equipos de cuidados, que emprenden acciones únicamente en situaciones extremas. Los cuidados y tratamientos que utilizan tecnologías modernas parecen recibir más atención por parte de los equipos.
Aunque estos hallazgos evidencian que la situación clínica de los pacientes y su demanda de tratamientos, especialmente en los primeros 5 días de estancia en la UCI, se consideran factores de riesgo de estreñimiento, son excepcionales los estudios prospectivos que determinan la contribución independiente de cada uno de ellos, y demás variables, a la incidencia de estreñimiento. Comprender estas características permitirá avanzar en la introducción de protocolos-guía para prevenir esta situación, minimizando la incidencia de resultados asociada a las mismas.
ObjetivoValorar la incidencia y los factores asociados al estreñimiento en pacientes adultos críticos.
MétodoDiseñoEstudio de cohorte prospectiva.
EntornoEl estudio se llevó a cabo en un centro de cuidados críticos, consistente en 3 UCI integradas, con un total de 40 camas clínicas y quirúrgicas, aunque no de traumatología, de un hospital universitario de alta complejidad. Dicho estudio se realizó entre noviembre de 2015 y octubre de 2016.
SujetosSe incluyeron adultos (edad>18 años) hospitalizados durante al menos 72h en la UCI, exceptuando aquellos que tenían diarrea o estreñimiento durante el ingreso en la UCI, pacientes postoperatorios de cirugías que requerían preparación intestinal preoperatoria con enemas, y con ostomías.
Protocolo del estudioEl estudio fue realizado por enfermeras previamente formadas para obtener datos mediante formularios de investigación. Se estableció el seguimiento de 10 pacientes simultáneamente; por tanto, se incluyó a los pacientes hasta alcanzar la cifra establecida, que fueron seguidos hasta su alta de la UCI. Se incluyó un nuevo paciente (el siguiente elegible para ingreso en UCI) por cada salida del estudio.
Recopilación de los datosLos datos fueron obtenidos mediante observación directa y a partir de las historias médicas de los pacientes. Para la evaluación diaria, se adoptó un instrumento desarrollado por los investigadores, que incluía datos demográficos y clínicos (motivo del ingreso en la UCI, enfermedades previas, fisiología aguda y evaluación de la enfermedad crónica [APACHE-II], evaluación de fallo orgánico relacionado con sepsis (SOFA), escala Glasgow, escala de Richmond de agitación y sedación para pacientes sedados [RASS], entre otros), tratamientos en uso (medicación, VM, terapia de reemplazo renal, terapia nutricional/ayuno), movilidad (evaluada mediante la subescala «movilidad» de la escala de Braden), Calificación de Actividades Enfermeras, días de estancia en la UCI y mortalidad, incidencia de otros trastornos gastrointestinales y número de movimientos intestinales diarios.
DefiniciónAl igual que en estudios previos1,16, el estreñimiento se definió como la ausencia de evacuación durante 3 días consecutivos.
Análisis de los datosCon la expectativa de un hallazgo de incidencia igual o superior a la obtenida en el estudio de Nassar et al.16 (70%), y siguiendo la recomendación de Fletcher et al.17 de incluir 10 resultados para cada variable en el modelo multivariante, prediciendo la inclusión de 8 a 10 variables en el modelo, la muestra se estimó en 143 pacientes.
Los datos se introdujeron y analizaron en el Paquete Estadístico para Ciencias Sociales versión 20.0 (IBM, Chicago, Illinois, EE. UU.); se adoptaron modelos paramétricos y no paramétricos, con arreglo a las características y distribución de las variables, además de supuestos para cada prueba. Se adoptó la función intro para la regresión múltiple de Cox, incluyéndose las variables con valor p≤0,25 en el análisis de Cox univariante. Los días hasta la primera evacuación constituyeron la variable de ajuste de tiempo, evaluándose el ajuste del modelo mediante la prueba Omnibus. En el análisis, los datos fueron censurados a los 10 días de observación.
Responsabilidades éticasEste estudio fue aprobado por el Comité de Ética local (N.o 15-0376).
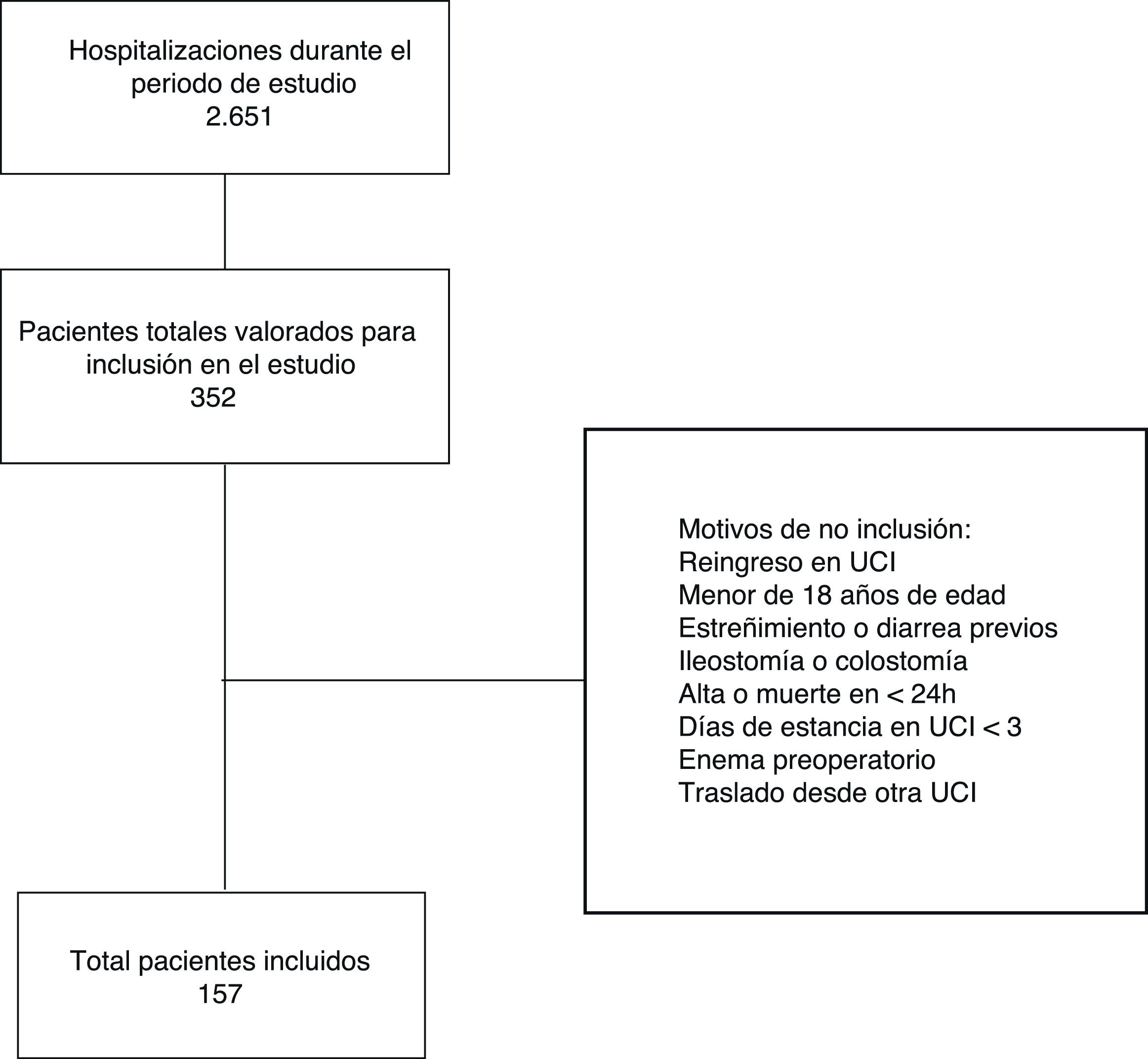
ResultadosSe adoptó la intencionalidad del seguimiento simultáneo de hasta 10 pacientes. Por tanto, de los 2.651 pacientes ingresados en la UCI a lo largo del estudio, se valoraron 352 con relación a los criterios de elegibilidad. De ellos, 157 pacientes reflejaron los criterios totales, por lo que fueron efectivamente incluidos (fig. 1).
Los pacientes reflejaron diferentes motivos para el ingreso en la UCI y alrededor del 30% eran pacientes quirúrgicos; a pesar de la baja edad media (58,3±15,2), muchos de ellos (98,7%) tenían enfermedades previas. Más de la mitad tenía trastornos neurológicos (Glasgow≤9 o RASS≤−2) e índices de gravedad de complicación predictiva (APACHE 21,5±8,4 y SOFA 6,5±3,8), requiriendo soporte ventilatorio (79%), diálisis (25%), hemodinámica (65,6%), sedación (79%), analgesia (hasta el 63,1%) y medicaciones para profilaxis de sangrado gastrointestinal (86,6%) a lo largo de su estancia en la UCI. Además, muchos de ellos utilizaban fármacos con acción sobre el tracto gastrointestinal. Muchos pacientes reflejaron problemas de movilidad (88,5%) y permanecieron muchas horas/día en ayunas (7; RIC: ±3). La muestra no incluyó pacientes con nutrición parenteral ni mujeres embarazadas, aunque no fueran excluidos por los criterios de elegibilidad.
Del número total de pacientes (n=157), 119 (75,8%) reflejaron uno o más episodios de estreñimiento durante el periodo de seguimiento, distribuidos en los momentos siguientes: a) 58 no evacuaron durante toda la estancia en la UCI; b) 51 pacientes no evacuaron hasta el tercer día de estancia en la UCI; c) 9 pacientes evacuaron durante los primeros días de hospitalización, aunque tuvieron estreñimiento durante los días siguientes, y d) un paciente evacuó tras 10 días de hospitalización (datos censurados para este análisis).
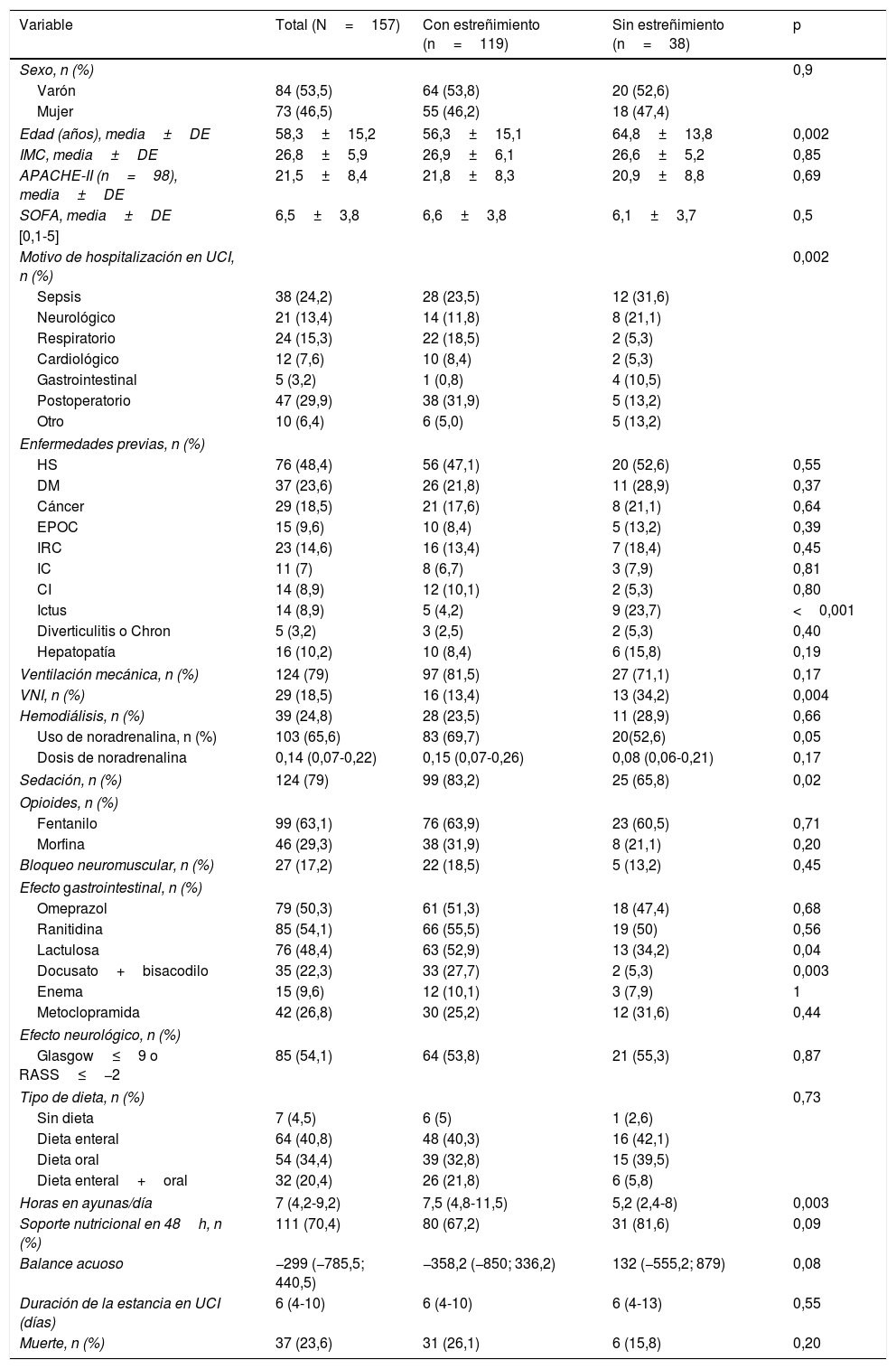
El análisis univariante mostró que los pacientes con y sin estreñimiento se asemejaron en cuanto a las diferentes características e intervenciones adoptadas en la UCI, con excepción de los pacientes con estreñimiento, que fueron más jóvenes (p=0,002), hospitalizados con mayor frecuencia debido al periodo postoperatorio y en menor grado por motivos gastrointestinales (p=0,002), además de reflejar menores accidentes cerebrovasculares previos a la hospitalización (p<0,001). Por otro lado, el uso de ventilación no invasiva (p=0,004), sedación (p=0,02) y noradrenalina (p=0,05) fue más frecuente en el grupo de pacientes con estreñimiento (tabla 1).
Características de la muestra total de pacientes y tratamientos administrados a los pacientes con y sin estreñimiento
| Variable | Total (N=157) | Con estreñimiento (n=119) | Sin estreñimiento (n=38) | p |
|---|---|---|---|---|
| Sexo, n (%) | 0,9 | |||
| Varón | 84 (53,5) | 64 (53,8) | 20 (52,6) | |
| Mujer | 73 (46,5) | 55 (46,2) | 18 (47,4) | |
| Edad (años), media±DE | 58,3±15,2 | 56,3±15,1 | 64,8±13,8 | 0,002 |
| IMC, media±DE | 26,8±5,9 | 26,9±6,1 | 26,6±5,2 | 0,85 |
| APACHE-II (n=98), media±DE | 21,5±8,4 | 21,8±8,3 | 20,9±8,8 | 0,69 |
| SOFA, media±DE | 6,5±3,8 | 6,6±3,8 | 6,1±3,7 | 0,5 |
| [0,1-5] | ||||
| Motivo de hospitalización en UCI, n (%) | 0,002 | |||
| Sepsis | 38 (24,2) | 28 (23,5) | 12 (31,6) | |
| Neurológico | 21 (13,4) | 14 (11,8) | 8 (21,1) | |
| Respiratorio | 24 (15,3) | 22 (18,5) | 2 (5,3) | |
| Cardiológico | 12 (7,6) | 10 (8,4) | 2 (5,3) | |
| Gastrointestinal | 5 (3,2) | 1 (0,8) | 4 (10,5) | |
| Postoperatorio | 47 (29,9) | 38 (31,9) | 5 (13,2) | |
| Otro | 10 (6,4) | 6 (5,0) | 5 (13,2) | |
| Enfermedades previas, n (%) | ||||
| HS | 76 (48,4) | 56 (47,1) | 20 (52,6) | 0,55 |
| DM | 37 (23,6) | 26 (21,8) | 11 (28,9) | 0,37 |
| Cáncer | 29 (18,5) | 21 (17,6) | 8 (21,1) | 0,64 |
| EPOC | 15 (9,6) | 10 (8,4) | 5 (13,2) | 0,39 |
| IRC | 23 (14,6) | 16 (13,4) | 7 (18,4) | 0,45 |
| IC | 11 (7) | 8 (6,7) | 3 (7,9) | 0,81 |
| CI | 14 (8,9) | 12 (10,1) | 2 (5,3) | 0,80 |
| Ictus | 14 (8,9) | 5 (4,2) | 9 (23,7) | <0,001 |
| Diverticulitis o Chron | 5 (3,2) | 3 (2,5) | 2 (5,3) | 0,40 |
| Hepatopatía | 16 (10,2) | 10 (8,4) | 6 (15,8) | 0,19 |
| Ventilación mecánica, n (%) | 124 (79) | 97 (81,5) | 27 (71,1) | 0,17 |
| VNI, n (%) | 29 (18,5) | 16 (13,4) | 13 (34,2) | 0,004 |
| Hemodiálisis, n (%) | 39 (24,8) | 28 (23,5) | 11 (28,9) | 0,66 |
| Uso de noradrenalina, n (%) | 103 (65,6) | 83 (69,7) | 20(52,6) | 0,05 |
| Dosis de noradrenalina | 0,14 (0,07-0,22) | 0,15 (0,07-0,26) | 0,08 (0,06-0,21) | 0,17 |
| Sedación, n (%) | 124 (79) | 99 (83,2) | 25 (65,8) | 0,02 |
| Opioides, n (%) | ||||
| Fentanilo | 99 (63,1) | 76 (63,9) | 23 (60,5) | 0,71 |
| Morfina | 46 (29,3) | 38 (31,9) | 8 (21,1) | 0,20 |
| Bloqueo neuromuscular, n (%) | 27 (17,2) | 22 (18,5) | 5 (13,2) | 0,45 |
| Efecto gastrointestinal, n (%) | ||||
| Omeprazol | 79 (50,3) | 61 (51,3) | 18 (47,4) | 0,68 |
| Ranitidina | 85 (54,1) | 66 (55,5) | 19 (50) | 0,56 |
| Lactulosa | 76 (48,4) | 63 (52,9) | 13 (34,2) | 0,04 |
| Docusato+bisacodilo | 35 (22,3) | 33 (27,7) | 2 (5,3) | 0,003 |
| Enema | 15 (9,6) | 12 (10,1) | 3 (7,9) | 1 |
| Metoclopramida | 42 (26,8) | 30 (25,2) | 12 (31,6) | 0,44 |
| Efecto neurológico, n (%) | ||||
| Glasgow≤9 o RASS≤−2 | 85 (54,1) | 64 (53,8) | 21 (55,3) | 0,87 |
| Tipo de dieta, n (%) | 0,73 | |||
| Sin dieta | 7 (4,5) | 6 (5) | 1 (2,6) | |
| Dieta enteral | 64 (40,8) | 48 (40,3) | 16 (42,1) | |
| Dieta oral | 54 (34,4) | 39 (32,8) | 15 (39,5) | |
| Dieta enteral+oral | 32 (20,4) | 26 (21,8) | 6 (5,8) | |
| Horas en ayunas/día | 7 (4,2-9,2) | 7,5 (4,8-11,5) | 5,2 (2,4-8) | 0,003 |
| Soporte nutricional en 48h, n (%) | 111 (70,4) | 80 (67,2) | 31 (81,6) | 0,09 |
| Balance acuoso | −299 (−785,5; 440,5) | −358,2 (−850; 336,2) | 132 (−555,2; 879) | 0,08 |
| Duración de la estancia en UCI (días) | 6 (4-10) | 6 (4-10) | 6 (4-13) | 0,55 |
| Muerte, n (%) | 37 (23,6) | 31 (26,1) | 6 (15,8) | 0,20 |
APACHE-II: Acute Physiology and Chronic Health Evaluation ii; CI: cardiopatía isquémica; DE: desviación estándar; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; HS: hipertensión sistémica; IC: insuficiencia cardiaca; IMC: índice de masa corporal; IRC: insuficiencia renal crónica; RASS: Richmond Agitation-Sedation Scale; SOFA: Sepsis-related Organ Failure Assessment; UCI: Unidad de Cuidados Intensivos; VNI: ventilación no invasiva.
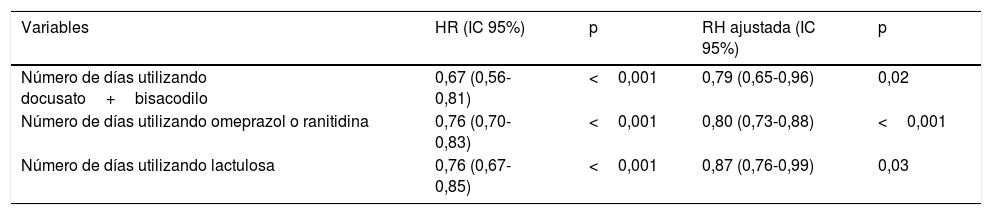
Aunque los pacientes con estreñimiento utilizaron más lactulosa (p=0,04) y docusato+bisacodilo (p=0,003), la introducción de dichos fármacos fue posterior (lactulosa: 3 días, P25: 3, P75: 4 vs. 1 día, P25: 1, P75: 2,5; p<0,001; docusato+bisacodilo: 5±1,7 vs. 2±1,4 días tras el ingreso; p=0,02). Debería resaltarse que únicamente 2 de los pacientes sin estreñimiento recibieron docusato+bisacodilo. A uno de ellos se le administró en el primer día de estancia en la UCI y al otro, al día siguiente. Tras el ajuste, mediante la regresión de Cox multivariante, ninguno de los casos descritos en estudios previos (uso de opioides, vasopresores y nutrición enteral) u otras variables clínicas probadas por nuestra parte (APACHE, SOFA, uso de VM, uso de sedantes, uso de bloqueo neuromuscular, comorbilidades, inmovilidad, entre otras) ha reflejado su asociación con el riesgo de estreñimiento. La tabla 2 muestra las variables independientemente asociadas al estreñimiento, ajustadas al tiempo hasta la primera evacuación en la UCI. Nuestro hallazgo fue que por cada uso diario de docusato+bisacodilo, omeprazol o ranitidina y lactulosa se produjo una reducción del riesgo de estreñimiento (reducción del riesgo del 21, 20 y 13%, respectivamente).
Hazard ratio bruta y ajustada para estreñimiento
| Variables | HR (IC 95%) | p | RH ajustada (IC 95%) | p |
|---|---|---|---|---|
| Número de días utilizando docusato+bisacodilo | 0,67 (0,56-0,81) | <0,001 | 0,79 (0,65-0,96) | 0,02 |
| Número de días utilizando omeprazol o ranitidina | 0,76 (0,70-0,83) | <0,001 | 0,80 (0,73-0,88) | <0,001 |
| Número de días utilizando lactulosa | 0,76 (0,67-0,85) | <0,001 | 0,87 (0,76-0,99) | 0,03 |
HR: hazard ratio; IC 95%: intervalo de confianza al 95%.
En esta cohorte, el estreñimiento es un caso muy incidental. No hemos confirmado hallazgos de estudios previos en cuanto a la asociación entre características clínicas y tratamiento y el riesgo de estreñimiento. Por otro lado, hemos demostrado que los días de uso de fármacos con acción en el tracto digestivo (lactulosa, bisacodilo y omeprazol y/o ranitidina) previenen el resultado.
Los estudios que evalúan la incidencia de estreñimiento en los pacientes críticos son heterogéneos y utilizan diferentes definiciones para determinar esta situación. En 6 estudios, los autores adoptaron los mismos criterios que nosotros y encontraron incidencias de estreñimiento que oscilaban entre el 9 y el 96%1,6,7,12,14,16. Las diferencias en cuanto al perfil de los pacientes y el diseño entre estos estudios pueden explicar su gran variabilidad. Tres de estos estudios1,12,16 incluyeron también cohortes prospectivas, lo cual permitió establecer comparaciones. Uno de ellos realizó el seguimiento de pacientes clínicos y quirúrgicos con VM1; otro estudio incluyó solo pacientes clínicos12, y el tercero realizó el seguimiento de pacientes quirúrgicos de una UCI de Brasil16. Las incidencias de estreñimiento fueron altas (83, 51,9 y 69,9%, respectivamente), como en el presente estudio. En los 2 estudios1,12 que incluyeron pacientes quirúrgicos se produjo más estreñimiento, lo cual corrobora nuestro hallazgo del análisis univariante, que demostró una asociación entre la hospitalización quirúrgica y el estreñimiento.
Los estudios previos han identificado también factores de riesgo similares, al utilizar únicamente análisis univariantes. Un estudio de India que realizó el seguimiento prospectivo de 50 pacientes (de edades comprendidas entre los 12 y los 55 años) encontró que aquellos en ayunas tenían más ausencia de evacuaciones diarias que los pacientes que consumían algún tipo de dieta: líquida, semisólida o sólida (78 vs. 40, 37, 33%, respectivamente; p<0,01)8. Estos datos corroboran nuestros hallazgos de asociación entre el tiempo de ayuno (días) y el estreñimiento.
Nguyen et al.10 incluyeron prospectivamente a 248 pacientes ingresados en 3 UCI canadienses durante≥72h, que recibían VM y nutrición enteral. Evaluaron la presencia de «trastorno del tránsito intestinal», diagnosticado por la frecuencia de las evacuaciones y las manifestaciones clínicas. Su hallazgo fue que el uso de tratamiento profiláctico para el estreñimiento (senna, docusato, metoclopramida, domperidona o eritromicina) era más frecuente en pacientes que no padecían dicho trastorno (86 vs. 63%; p=0,002). Sin embargo, tras ajustar los factores de confusión, el uso de dichos fármacos fue identificado como riesgo de trastorno del tránsito gastrointestinal (OR=3,5; IC 95% 1,4-8,8)10. Ciertamente, este hallazgo no guardó relación con la acción del fármaco, sino con los objetivos, la indicación y el momento de su uso. En el presente estudio, el número de días de uso de 2 tipos de laxantes resultó ser un factor protector frente al estreñimiento en pacientes críticos. Debe resaltarse que en la UCI en cuestión no existe protocolo para la indicación de fármacos profilácticos o terapéuticos para tratar el estreñimiento, y la prescripción es arbitrada por cada médico.
El docusato sódico es un laxante emoliente que incrementa el contenido acuoso de las heces y produce, por tanto, heces más blandas18. Su eficacia en pacientes críticos no está documentada en la literatura. Además, la eficacia del docusato en el tratamiento del estreñimiento en individuos con estreñimiento crónico es limitada19,20 y su uso ha sido poco alentador18. En el presente estudio, el docusato fue utilizado junto con bisacodilo, que es un laxante estimulante cuya acción causa un incremento de la contracción del músculo liso de la pared intestinal19. También existen estudios específicos que evalúan el uso de bisacodilo en pacientes críticos. Un metaanálisis publicado en 201121, cuyo objetivo fue evaluar la eficacia de los tratamientos laxantes para individuos con estreñimiento crónico, incluyó 2 ensayos clínicos aleatorizados22,23 que integraron a 735 pacientes con estreñimiento crónico no hospitalario. Los autores identificaron que los laxantes estimulantes (picosulfato sódico y bisacodilo) debían ser utilizados por 3 pacientes, para que cada uno de ellos lograra, al menos, 3 evacuaciones espontáneas por semana (NNT: 3; IC 95% 2-3,5)21. No está claro por cuánto tiempo el proceso de evacuación depende del uso de estos fármacos. Por tanto, los laxantes estimulantes tienden a ser recomendados para un uso ocasional19. Valorar la seguridad del uso a largo plazo escapa del alcance de este estudio, pero, sin embargo, serían útiles investigaciones futuras que evaluaran el uso de laxantes estimulantes en pacientes críticos.
En nuestro estudio, el número de días de uso de lactulosa se indicó también como factor de protección frente al estreñimiento, lo cual sigue la línea de los hallazgos del estudio de Bishop et al.9. En dicha cohorte prospectiva en una UCI general de Australia, se incluyó a 44 pacientes que recibieron VM durante más de 24h. El resultado valorado no fue el estreñimiento, sino la presencia de evacuaciones a lo largo de los días. El tratamiento de lactulosa se asoció de manera independiente a la presencia de evacuación diaria (p=0,009)9. Corroborando nuestros hallazgos, los estudios previos3,6,7 demostraron la eficacia de la lactulosa para promover evacuaciones y prevenir el estreñimiento en pacientes críticos. Azevedo et al.6 llevaron a cabo un ensayo clínico aleatorizado que valoró los efectos del tratamiento laxante sobre la incidencia del estreñimiento, y la asociación entre la falta de evacuación y la disfunción orgánica en pacientes con VM en una UCI general. El grupo de intervención consistió en pacientes que recibieron enema y/o lactulosa para promover una o 2 evacuaciones al día, mientras que no se toleró la ausencia de evacuación durante 5 días en el grupo control. El grupo de intervención reflejó una mayor reducción en cuanto a SOFA desde su admisión en SOFA al alta de la UCI, o tras 14 días de seguimiento (−4, P25: −6, P75: 0 vs. −1, P25: −4, P75: 1; p=0,036), lo cual evidencia que la intervención puede estar asociada a una mayor reducción de la disfunción orgánica.
Van der Spoel et al.3 publicaron un ensayo clínico aleatorizado que evaluó el impacto de los laxantes lactulosa y polietilenglicol en las evacuaciones precoces. Dichos autores mostraron una menor estancia en cuanto a horas de UCI en el grupo de lactulosa (156, IQ: 178 vs. 196, IQ: 277; p=0,016). Otro estudio, realizado por Masri et al.7, aleatorizó 100 pacientes para recibir/no recibir lactulosa durante los 3 primeros días de estancia en la UCI, como profilaxis para el estreñimiento. En el grupo control, únicamente 2 pacientes (4%) evacuaron en menos de 72h, mientras que 9 pacientes (18%) del grupo intervención evacuaron durante este periodo (p<0,05). En nuestro estudio, se observó también que solo 38 pacientes (24,2%) evacuaron hasta el tercer día; de ellos, 13 utilizaban lactulosa.
A menudo se adopta la profilaxis de úlcera por estrés en los pacientes críticos24. La literatura no presenta estudios sobre el uso de omeprazol o ranitidina y su asociación con el sujeto de estreñimiento en pacientes adultos críticos. Una hipótesis que puede considerarse es el mecanismo de acción de omeprazol y ranitidina. El ácido gástrico es una barrera fisiológica natural contra los patógenos ingeridos; la supresión farmacológica de dicho ácido, producida por dichos medicamentos, modifica esta barrera significativamente25,26, lo cual puede promover la colonización bacteriana en el tracto gastrointestinal, incrementando el riesgo de infección27. Un metaanálisis que incluyó 39 estudios reflejó un 74% de incremento del riesgo de desarrollar infección por Clostridium difficile, así como un riesgo incrementado en 2,5 veces de infección recurrente por C. difficile en comparación con los no usuarios de inhibidores de la bomba de protones, tales como el omeprazol28. Basándose en estos datos, la Food and Drug Administration publicó una alerta de seguridad en 2015 sobre la asociación entre los inhibidores de la bomba de protones y la infección por C. difficile28. Aunque no es un caso esperado, este cambio de la microbiota intestinal puede estar relacionado con la presencia de evacuaciones, lo cual podría explicar el hallazgo de este estudio. En nuestra cohorte, se identificó a cualquier paciente con infección por C. difficile. Se evaluaron conjuntamente omeprazol y ranitidina, por lo que no es posible determinar si el efecto protector es diferente para cada una de los medicamentos. Son necesarios más estudios para esclarecer mejor este hallazgo.
Aunque los estudios de cohortes, especialmente aquellos de temporalidad contemporánea, son el mejor diseño para comprender el efecto independiente de los factores predictivos de los resultados, las variables que no pudieron predecirse en la planificación no pueden analizarse17. En el presente estudio se evaluaron un gran número de variables relacionadas con los tratamientos aplicados en la UCI, así como las situaciones clínicas de los pacientes. Sin embargo, no fue posible establecer, dada la muestra y el tipo de análisis estadístico adoptado, las variables de riesgo de estreñimiento. Sin embargo, debido al efecto esperado del uso de laxantes e inhibidores de la bomba de protones, el uso de dichos fármacos protegió frente al estreñimiento.
ConclusiónLa incidencia de estreñimiento en los pacientes adultos críticos es alta. El número de días de utilización del tracto gastrointestinal: docusato+bisacodilo, lactulosa y omeprazol y/o ranitidina, ajustado al número de días hasta la evacuación, es independiente de los factores protectores frente al estreñimiento.
FinanciaciónFundo de Apoio à Pesquisa of Hospital de Clinicas de Porto Alegre.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
AgradecimientosLos autores quisieran agradecer su colaboración a Franciele Anziliero, Rani Simões de Resende, Giovana Capellari y, especialmente, a Barbara Amaral da Silva y Barbara Elis Dal Soller.