valorar la eficacia y seguridad de un sistema de control de la glucemia guiada por objetivo en una UCI.
Metodologíaestudio descriptivo prospectivo de 13 meses. Se recogieron diariamente los valores de todas las determinaciones de glucemia en los pacientes con perfusión continua de insulina.
Resultadosse recogieron 12.677 glucemias realizadas a 69 pacientes en tratamiento con insulina intravenosa; el 57,9% se encontraron en el rango objetivo (100-140mg/dl); no hubo ninguna glucemia menor de 40mg/dl y tan solo el 0,2% de ellas se encontraron entre 40-60mg/dl.
Conclusionespara un adecuado control de las cifras de glucemia mediante el empleo de terapia con insulina intravenosa es esencial el manejo individualizado de la perfusión de insulina, ajustándose a las características de cada paciente individual. El método guiado por objetivos que planteamos ha permitido obtener mejores resultados que los de otros estudios.
to evaluate the effectiveness and safety of a nurse-led blood glucose control protocol in a medical ICU.
Methoda descriptive, prospective study was carried out for a period of 13 months. All blood glucose values from patients on insulin therapy for intensive glycemic control were recorded daily.
ResultsA total of 12,677 blood glucose determinations were performed on the 69 patients under glycemic control; 57.9% of the determinations had predetermined study target values for blood glucose (100-140mg/dl) and 68.8% of the determinations had physiological blood glucose values (80-140mg/dl); no values under 40mg/dl were obtained, and only 0.2% were between 40-60mg/dl.
ConclusionsFor an adequate blood glucose control using intensive insulin therapy, individual management of insulin infusion regimen is essential, adjusted to the characteristics of each patient. A nurse-led intervention has allowed better results to be obtained in comparison with other studies in which different protocols for insulin infusion are used.
Numerosos estudios en la última década han destacado la importancia del control de la glucemia en el ámbito hospitalario, y más concretamente, en la atención de los pacientes críticamente enfermos. La población de pacientes hospitalizados que presentan hiperglucemia es heterogénea, incluyendo pacientes con historia conocida de diabetes, con hiperglucemia secundaria al estrés de la enfermedad aguda o con hiperglucemia derivada del tratamiento con medicamentos específicos (corticoides…)1.
La hiperglucemia de estrés está asociada con un incremento de la mortalidad en pacientes críticos. Este cuadro está producido por la respuesta de estrés durante la enfermedad crítica que favorece la producción de determinadas hormonas contrarreguladoras (hormona del crecimiento, cortisol y catecolaminas) que incrementan la cantidad de glucosa disponible en el organismo a través de la gluconeogénesis. Además, los niveles circulantes elevados de estas hormonas van a producir una alteración en el metabolismo energético celular, dando lugar al desarrollo de fracaso multiorgánico, y complicaciones tales como el fracaso renal agudo o la infección nosocomial1–6.
Van den Berghe et al. (2001) fueron los primeros en valorar el efecto del control estricto de glucemia en pacientes posquirúrgicos, manteniendo unas cifras de glucosa en sangre entre 80 y 110mg/dl mediante la infusión continua de insulina intravenosa7. A los 12 meses, el ensayo clínico mostró una reducción significativa de la mortalidad en pacientes con un control estricto de glucemia; esta reducción de la mortalidad era más importante en el caso de aquellos pacientes que permanecían en la unidad de cuidados intensivos más de cinco días (8 vs 4,6%). Además, se observó también una reducción en la incidencia de complicaciones en el grupo de tratamiento (necesidad de técnicas de reemplazo renal, hiperbilirrubinemia, septicemia, uso de antibióticos, polineuropatía y necesidad de transfusiones). Desde este momento, se han realizado diferentes ensayos clínicos para valorar la eficacia de la reducción de las cifras de glucemia en pacientes críticos con distintos resultados.
El ensayo clínico más reciente, Normoglycaemia in Intensive Care Evaluation and Survival Using Glucose Algorithm Regulation (NICE-SUGAR), incluyó más de 6.000 pacientes críticos, siendo su principal conclusión que el tratamiento intensivo con insulina para mantener unas cifras de glucemia entre 81 y 108mg/dl en comparación con una estrategia más conservadora de tratamiento (cifras de glucemia entre 144 y 180mg/dl) producía un incremento de la mortalidad a los 90 días (27,5 vs 24,9%), así como un incremento importante en la cantidad de hipoglucemias8.
En la actualidad, por tanto, no contamos todavía con un rango óptimo predefinido de glucemia para su uso sistemático en pacientes críticos. Sin embargo, el control de las cifras de glucemia para evitar valores por encima de 180mg/dl está recomendado en la mayoría de guías de práctica clínica9–12.
Asociado al control de glucemia en pacientes críticos, se han desarrollado distintos protocolos y medidas de control para facilitar el manejo de las infusiones de insulina y disminuir los riesgos asociados a su empleo. La utilización de protocolos disminuye la variabilidad de la práctica, pero sin embargo, no ha conseguido obtener una mejora en los resultados obtenidos. Además, los distintos protocolos desarrollados han tenido que ir modificándose para conseguir un mejor control, incluyéndose cada vez un mayor número de variables que deben ser tenidas en cuenta a la hora de realizar los cálculos y determinar la dosis de insulina apropiada para cada paciente. Sin embargo, y a pesar de tener en cuenta una gran cantidad de variables, existen otras muchas condiciones propias del enfermo crítico y de la dinámica de trabajo de las unidades de cuidados intensivos que siguen sin contemplarse en dichos modelos. También resulta sorprendente la variabilidad existente en relación a la dosis de insulina entre distintos algoritmos y la complejidad de las instrucciones para su manejo que presentan muchos de ellos13–16.
En una encuesta desarrollada en diferentes centros de EE.UU., el 76% de los hospitales empleaban un algoritmo en papel para el control de la terapia con insulina, el 18% de los centros un algoritmo electrónico, el 4% de ellos una terapia dirigida por el médico y el 12% restante una combinación de todas ellas. La principal barrera manifestada a la hora de poner en marcha cualquiera de los protocolos anteriormente mencionados fue la hipoglucemia17.
Como ya se ha señalado anteriormente, la principal complicación derivada del control de la glucemia con una perfusión de insulina intravenosa es la hipoglucemia, que es cinco veces más frecuente en pacientes a los que se les aplica este tratamiento frente a los que son tratados de manera convencional18,19. La aparición de hipoglucemia en pacientes críticos supone una complicación importante, de manera especial en aquellos casos en los que no es detectada de manera precoz, estando asociada a complicaciones neurológicas (que pueden ir desde las convulsiones al coma)15,16,20–25.
Los tratamientos farmacológicos guiados por objetivos (‘goal directed therapy’) se ha empleado de manera exitosa en diferentes pacientes en cuidados intensivos. De este modo, en el caso de la sedación, diferentes guías clínicas recomiendan que la dosis del fármaco se ajuste de manera individualizada en cada paciente de acuerdo al nivel de sedación deseado en cada momento. Por tanto, no se emplea una pauta prefijada o predefinida rígida, sino que se ajustará en cada caso de manera individualizada para obtener el objetivo de tratamiento prefijado26,27. Del mismo modo, en el caso de la administración de drogas vasoactivas intravenosas, la dosis a administrar de la misma vendrá determinada por los objetivos hemodinámicos predefinidos (normalmente la presión arterial media), y en cada paciente se varía el ritmo de infusión del fármaco de acuerdo a dichos objetivos28.
Por tanto, el objetivo del presente trabajo es evaluar la eficacia y la seguridad de un sistema de control de glucemia con perfusión de insulina intravenosa «guiado por objetivos» y controlado por el personal de enfermería en nuestra unidad de cuidados intensivos.
Material y métodoSe llevó a cabo un estudio descriptivo prospectivo durante un periodo de 13 meses (octubre 2007 a noviembre 2008). El estudio se llevó a cabo en un hospital universitario de 450 camas en la Comunidad de Madrid (España). La recogida de datos desarrolló en la unidad de cuidados polivalente, la cual consta de 12 camas. La mayoría de los pacientes ingresados en la unidad presentaban patología de tipo médico (n=444; 97,6%) debido a la existencia a una unidad específica para los pacientes posquirúrgicos. La ocupación media de la unidad durante el período de estudio fue del 87%. Los ratios de enfermera:paciente durante todos los turnos fueron de 1:2 o 1:3. El personal de enfermería trabaja en turnos de 12 horas.
ParticipantesFueron incluidos en el estudio 69 pacientes ingresados en la unidad de cuidados intensivos entre los meses de octubre de 2007 y noviembre de 2008 que fueron sometidos a control de glucemia mediante terapia con perfusión de insulina intravenosa. Aquellos pacientes ingresados en la unidad con diagnóstico de cetoacidosis diabética o coma hiperosmolar no cetósico, a los que se administró perfusión de insulina intravenosa durante menos de seis horas, y los que estuvieron ingresados en la unidad menos de 24 horas no fueron incluidos en el estudio. Los pacientes con historia previa de diabetes mellitus fueron incluidos en el estudio, siendo interrumpida, en todos los casos, la administración de antidiabéticos orales (en caso de que el paciente los estuviese tomando).
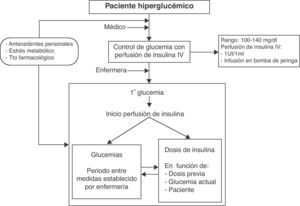
Administración de insulina intravenosaEn nuestra unidad, el control de glucemia se realiza mediante la perfusión de insulina intravenosa (1 UI/ml) ajustando la dosis para mantener unas cifras predefinidas de glucosa en sangre entre 100 y 140mg/dl. El ajuste de la dosis de insulina necesaria, así como la determinación de la frecuencia de realización de los controles de las cifras de glucemia se realizan por parte del personal de enfermería, una vez que se establece la necesidad de iniciar el tratamiento por parte del médico responsable de la atención del paciente, teniendo en cuenta las características propias del paciente (edad, diabetes, diagnóstico…), así como aquellos factores que pueden alterar las cifras de glucosa en sangre (corticoides, catecolaminas, nutrición enteral o parenteral…). Asimismo, en situaciones especiales que se pudiesen producir (suspensión de la dieta por salidas de la unidad a la realización de pruebas, intolerancia a la dieta enteral, etc.) es la enfermera la que decide en qué momento se suspende la perfusión de insulina y cuándo volver a reiniciarla según los controles de glucemia efectuados. Estas situaciones especiales eran también tenidas en cuenta a la hora de realizar el ajuste de la dosis de insulina intravenosa a administrar, así como a la hora de determinar la frecuencia de realización de los controles. Al comienzo de la infusión, y durante las primeras horas de tratamiento el control de las glucemias se realizaba de manera horaria hasta conseguir una estabilización en los valores de glucemia del paciente, y para evitar la existencia de una gran variabilidad entre una medida y la siguiente (fig. 1). En caso de que la glucemia capilar fuese inferior a 90mg/dl, la administración de insulina intravenosa se suspendía, manteniéndose el control de glucemia capilar y reiniciándose la misma cuando las cifras de glucemia eran superiores a 140mg/dl.
Recogida de datosDurante el periodo de estudio se registraron de manera diaria los valores de todas las determinaciones glucémicas de los pacientes con perfusión continua de insulina para conseguir un control de la glucemia. Todas las determinaciones se efectuaron con un glucómetro portátil. Las muestras se obtuvieron de sangre arterial en el caso de pacientes portadores de un catéter arterial, o de sangre capilar periférica. Para reducir la variabilidad entre las determinaciones, las medidas se efectuaron siempre en el mismo sitio cuando esto era posible.
El registro de las determinaciones de la glucemia se efectuaron hasta que el médico responsable del paciente indicaba la suspensión del tratamiento, hasta que el paciente iniciaba dieta por vía oral, o hasta que el paciente era dado de alta de la unidad (trasladado a otro centro o fallecido).
La recogida de datos se realizó por parte de los integrantes del grupo de investigación a partir de los registros informatizados existentes en la unidad. El personal no fue informado de la recogida de datos que se estaba realizando durante este periodo.
El estudio fue aprobado por el Comité de Ética para la Investigación Clínica del centro.
Análisis estadísticosPara la evaluación de este sistema de control de la glucemia con perfusión de insulina intravenosa se valoró en primer lugar la efectividad del mismo, definiendo esta como el porcentaje de medidas de glucemia que se encontraron dentro del rango predefinido en la unidad (100-140mg/dl), cuanto mayor sea el número de mediciones de glucemia en este rango, mayor será la efectividad de este. Por otro lado, se evaluó la seguridad del mismo, empleando para ello el número de hipoglucemias, definiendo como tales aquellas medidas de glucemia con un valor inferior a 40mg/dl.
El análisis de los datos se efectuó mediante el empleo del Statistical Package for the Social Sciences version 16 (SPSS 16) para Windows. Los datos se presentan como media (desviación típica) o mediana (percentil 25 - percentil 75), dependiendo de las características de las variables. Se consideraron significativos aquellos valores de p menores de 0,05.
ResultadosDurante el periodo de recogida de datos se empleó el control de glucemia con perfusión de insulina intravenosa en 69 pacientes, los cuales se incluyeron en el estudio. La muestra estuvo compuesta principalmente por varones (71%), siendo la edad media de 64 años (56,5-74,5). El principal motivo de ingreso fue la insuficiencia respiratoria, constituyendo este grupo de pacientes casi el 50% de la muestra. El resto de características de los pacientes se encuentran reflejadas en la tabla 1.
Características sociodemográficas de la muestra
| Pacientes con control de glucemian=69 | |
| Sexo | |
| Hombre | 49 (71%) |
| Mujer | 20 (29%) |
| Edad | 64 (56,5–74,5) |
| Motivo de ingreso | |
| Coronario | 6 (8,7%) |
| Insuficiencia respiratoria | 33 (47,8%) |
| Sepsis | 9 (13,0%) |
| Pancreatitis | 4 (5,8%) |
| Otros | 17 (24,7%) |
| Antecedentes Diabetes Tipo 2 | 18 (26,1%) |
| Tratamientos | |
| Nutrición enteral | 60 (87%) |
| Corticoides | 52 (75,4%) |
| Drogas vasopresoras | 29 (42%) |
| Estancia en UCI (días) | 18,92 (9,25–40,94) |
| Estancia en el hospital (días) | 31,13 (16,94–53,02) |
| Fallecimientos | 16 (23,2%) |
Los datos se presentan como n (%) o mediana (rango intercuartil) de acuerdo a las características de la muestra.
La cifra media de glucemia al inicio del tratamiento con perfusión de insulina intravenosa fue de 205,6mg/dl (DT=58,7). La media de tiempo en alcanzar el rango predeterminado una vez que el tratamiento con insulina intravenosa fue establecido y se inició el tratamiento fue de 4,12 horas (DT=3,00).
La media de días de tratamiento de los pacientes en el grupo de control glucémico fue de 14,24 días (DT=3,50). El personal de enfermería realizó un total de 12.677 determinaciones de glucosa en los 69 pacientes sometidos a control de la glucemia con perfusión de insulina. El 57,9% de las determinaciones realizadas se encontraron dentro del rango predefinido como objetivo en nuestra unidad (100-140mg/dl). No se obtuvo ninguna determinación con valor inferior a 40mg/dl, y tan solo el 0,2% de las mediciones se encontraron en valores entre 40-60mg/dl (tabla 2).
La frecuencia media de realización de control de la cifra de glucemia capilar fue de 2,16 horas (DT=1,35).
DiscusiónEl hecho de guiar una terapia en función de un objetivo (ya sea en el caso de la sedación o las drogas vasoactivas), como ya se ha comentado en la introducción, suele obtener mejores resultados debido a la individualización del tratamiento para cada paciente, ajustando las necesidades de fármacos al paciente concreto que nos encontramos atendiendo.
Para la consecución de un adecuado control de las cifras de glucemia mediante la terapia con insulina intravenosa es también esencial el manejo individualizado de las pautas de administración, ajustando esta a las características del paciente29,30.
Nuestro método, partiendo de esta premisa, con un rango más conservador (100-140mg/dl) y controlado por el personal de enfermería ha demostrado ser una práctica eficaz, ya que ha conseguido mantener las cifras de glucemia en el rango establecido en un porcentaje de mediciones similar a los obtenidos en otros estudios realizados empleando diferentes protocolos para el manejo de la perfusión de insulina16. Con este sistema de control, una vez prescrito el tratamiento con perfusión de insulina intravenosa por parte del médico, es la enfermera la que ajusta la dosis de insulina y la frecuencia de realización de los controles en función de las características del paciente y de la evolución de las cifras de glucemia a lo largo del tiempo, con el objetivo de mantenerla en el rango predeterminado en la unidad.
En relación a la seguridad del protocolo, un resultado a destacar de nuestro trabajo es que no se produjo ninguna hipoglucemia severa (< 40mg/dl) en nuestra población de estudio. Además, la cantidad de mediciones que en las que se detectó una hipoglucemia moderada (40-60mg/dl) fue muy reducido, estando tan solo el 0,2% de las determinaciones en este rango y no teniendo ninguna repercusión clínica importante para el paciente en ninguna de ellas. Estas cifras reducidas tanto de hipoglucemias moderadas como severas son superiores a las obtenidas en otras muestras de pacientes empleando diferentes protocolos31,32.
Asimismo, también encontramos una disminución en el número de horas que fueron necesarias para conseguir reducir la medida de glucemia hasta encontrarse dentro del rango predeterminado (3,8 horas) en comparación con los resultados obtenidos en diferentes trabajos (desde 5,6 horas hasta más de 24 horas)16,23,29.
El mantener de las cifras de glucemia en un rango predeterminado tan estrecho es una tarea compleja empleando los sistemas actuales debido a la cantidad de elementos derivados de la propia situación clínica del paciente, como de los tratamientos aplicados que pueden influir en los valores de glucosa sanguínea. Distintos trabajos ya han puesto de manifiesto la importancia de basar los tratamientos en los objetivos o metas deseadas, ajustando en cada paciente de manera individual las intervenciones a efectuar en base a sus características propias33–35. En el caso del control de la glucemia mediante la terapia con insulina intravenosa, la participación del personal de enfermería con un incremento en su autonomía en la toma de decisiones ha demostrado incrementar la seguridad de este tratamiento en pacientes críticos14. Es importante tener en cuenta, que para conseguir este objetivo, la formación del personal en relación a los efectos beneficiosos, así como los posibles efectos deletéreos de la terapia es un elemento esencial20.
La principal complicación de esta estrategia terapéutica es la aparición de hipoglucemias debido a los márgenes estrechos, y relativamente bajos, de glucemia en los que se mantenía al paciente. Esto ha hecho que en la actualidad se amplíen los límites de glucemia aceptables para los pacientes críticos. En nuestro trabajo, con el empleo de unos límites moderados no se produjo ninguna hipoglucemia severa, siendo el número de hipoglucemias moderadas también muy reducido. Es importante también considerar que la causa de estas hipoglucemias puede ser, en ocasiones, la consecuencia de unos protocolos de actuación que no tienen en cuenta todas las características individuales de cada paciente que pueden estar afectando a las cifras de glucemia.
Es importante tener en cuenta algunas posibles limitaciones del estudio, el hecho de haberse realizado en una sola UCI, así como el hecho de que la mayoría de los pacientes ingresados en la unidad sean de tipo médico puede hacer que estos resultados no sean extrapolables a todo tipo de unidades de cuidados intensivos.
Sin duda, futuros estudios que evalúen la efectividad del tratamiento con insulina intravenosa para conseguir un control de la glucemia en paciente críticos deben tener en cuenta el papel importante de los profesionales de enfermería en el éxito del mismo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.