El presente artículo entronca con conceptos psicosociales básicos y avanzados, tales como apoyo social y prevención, al tiempo que se establece una conexión entre modelos teóricos relativos al ámbito social por un lado, y al de la salud, por otro. Este trabajo se contextualiza en la influencia compartida por la psicología comunitaria y la psicología social de la salud. Partiendo de los antecedentes históricos de los planteamientos actuales, se efectúa un recorrido desde aquellas primeras acciones enfocadas hacia el plano asistencial y enmarcadas en un modelo de reacción ante el problema del consumo de drogas, que evolucionan hasta configurarse en el modelo de red atencional de nuestros días, pasando por la creación del Plan Nacional Sobre Drogas. A continuación se desglosan elementos clave sobre la complejidad del problema: Modelo Multifactorial de Drogodependencias y Adicciones, importancia de la prevención y el apoyo social. Posteriormente, se describe el entramado atencional en sus diferentes niveles y con sus distintos recursos, además de ilustrar con un protocolo de coordinación. Finalmente, se desarrolla el papel de los profesionales de enfermería ante las drogas, con su especial contribución a la coordinación de casos y recursos y las áreas de mejora en este ámbito.
The present article discusses the psychosocial impact of basic and advanced concepts, such as social support and prevention, as well as to establish a link between theoretical models related to the social sphere on one side, and the health aspects on the other. This work is based on the context of the influence on health shared by community psychology and social psychology. Starting from the historical background of current approaches, a review is presented of those first actions focused on the care plan and they are framed in a reaction model to the drug problem, which progressed to the current healthcare network model, through the creation of Spanish National Action Plan on Drugs. The complexity of the problem is then broken down into the following key elements: Multifactorial Model of Drugs and Addictions, importance of prevention, and social support. Subsequently, a description is presented on the different levels of the healthcare network, with their different resources. This is also illustrated using a coordination protocol. Finally, it features the nursing approach to drugs, with its contributions, particularly as regards the coordination of resources, and aspects that must be developed for improvement in this area.
El fenómeno de las drogodependencias impacta de forma importante a nivel comunitario precisando de intervenciones avanzadas mediante el diseño e implementación de programas integrales en su esfera biopsicosocial. Becoña y Martín afirman que «Al hablar de consumo de drogas se están barajando tres elementos interactuantes: la sustancia o sustancias, la persona que consume y el contexto(…)Obviar este hecho, concediendo un peso desproporcionado o exclusivo (…), supone alterar a priori cualquier análisis riguroso que se realice del problema y cualquier solución (…)»1.
Las aplicaciones avanzadas en servicios sociales generales y especializados, dependencias e intervención en situaciones críticas, así como las intervenciones comunitarias y grupales especializadas en el ámbito de la salud –tales como participación comunitaria para profesionales y voluntariado–, han compuesto una estructura de intervención e investigación flexible, dinámica y con capacidad para evaluar las necesidades de sus potenciales usuarios y diseñar, e implementar, programas integrales de abordaje e intervención de los problemas adictivos en su triple esfera biopsicosocial, que incluirá la integración del estudio de la persona concreta, la sustancia o sustancias que consuma y el contexto donde se da.
El objetivo de este artículo es analizar el fenómeno de las drogodependencias teniendo presentes estos tres elementos, centrándonos especialmente en la coordinación sociosanitaria y en la especial contribución que puede desarrollar la enfermera.
Evolución de la atención a drogodependencias en EspañaPara entender la perspectiva de la atención de drogodependencias en España es necesario recordar algunos elementos fundamentales de su historia.
A finales de los años 70, y como consecuencia de la alarma creada por el consumo de heroína entre los jóvenes, empezaron a generarse las primeras respuestas al consumo de sustancias que, respondiendo a la demanda social del momento, eran de carácter asistencial, frente a cualquier tipo de prevención primaria.
El objetivo de cualquier estrategia, pública o privada, tenía que ver con el tratamiento de la adicción y, especialmente de las consecuencias físicas y sociales. En aquellos momentos, el uso de drogas legales –alcohol y tabaco– entre los adolescentes apenas merecía interés, frente a los dramas personales, familiares y sociales que emergían del consumo de heroína y otras drogas ilegales2.
Por todo ello, a lo largo de los años 80 la prevención se caracterizó por la abundancia de iniciativas puntuales y sin continuidad, la mayoría de ellas de carácter informativo, que, en general, incidían sobre ese tipo de sustancias. La creación del Plan Nacional sobre Drogas, así como la consolidación y diversificación del panorama asistencial, y la propia evolución de la problemática del consumo de drogas –en cuanto a los cambios de las sustancias, perfiles de los consumidores y estilos de consumo–, hicieron posible el interés por la prevención y la mejora cualitativa de las estrategias preventivas. La incorporación de la educación para la salud como marco en el que situar las acciones preventivas, y la visión más integral de la problemática relacionada con el consumo y con su prevención, ha hecho posible un planteamiento de esta última como una estrategia global enraizada profundamente en el tejido social.
La aparición en 1986 del Plan Nacional sobre Drogas, con categoría de Secretaría de Estado, fue aplaudida unánimemente al ser una respuesta pública con afán integrador frente a un acuciante problema social, especialmente la adicción a la heroína por vía parenteral de personas muy jóvenes, que comenzaban el consumo en la adolescencia. A este fenómeno juvenil se sumaba la drogodelincuencia asociada a este consumo de sustancias. De hecho, en ese mismo año, las drogas se llegaron a percibir por la sociedad española como el segundo problema según el Centro de Investigaciones Sociológicas3. Esta impresión de «problema social» se seguía manteniendo en 1989, cuando la «Encuesta infancia y adolescencia» destacaba como mayor riesgo entre los jóvenes «las drogas» (34,9% de los encuestados), seguida por «el alcohol» (16,4%). Los dos indicadores se registraban por separado, la suma conjunta de ambos «riesgos sociales» llegaba al 51,3%, conformando además la cuestión denominada «enajenación o modificación de conducta-pérdida de control de la propia persona», reflejando la preocupación social por el efecto negativo del consumo de alcohol y/o drogas, al alterar el autocontrol y comportamiento de la persona que los usa4.
En los años 90, la idea de que la prevención del consumo de drogas debía incluir también las drogas legales (alcohol y tabaco), estaba claramente reflejada en el hecho de que la mayoría de los programas preventivos en nuestro país durante ese periodo –y en la actualidad– inciden fundamentalmente en ese tipo de sustancias. Esto está más justificado hoy en día, si tenemos en cuenta que, en la adolescencia, las drogas ilegales afectan a un número muy reducido de individuos, y también para evitar, en algunos casos, el fenómeno de la contraprevención5, desde el que actividades con intencionalidad preventiva producen efectos contrarios a los que se persiguen. Así lo reflejan también los datos de la Encuesta en estudiantes de Secundaria (ESTUDES)6 y la Encuesta Domiciliaria (EDADES)7 realizadas por el Plan Nacional sobre Drogas (1994 - 2015), en las que se observa una enorme diferencia entre el consumo de drogas legales e ilegales.
Complejidad del problemaActualmente, no cabe duda que la atención en drogodependencias y adicciones, y por ende la coordinación social y sanitaria en esta problemática supone una gran complejidad. A la hora de desglosar este problema se destacan tres elementos esenciales para abordarlo: el Modelo Multifactorial de Drogodependencias y Adicciones, clave para el análisis de una problemática donde son muchos los factores que intervienen. Con ello se imbrica como un segundo elemento clave la importancia de la prevención como complemento necesario a la intervención. Por último, como tercer elemento clave se profundizará en el apoyo social, como factor esencial para el cambio en las personas que sufren esta problemática.
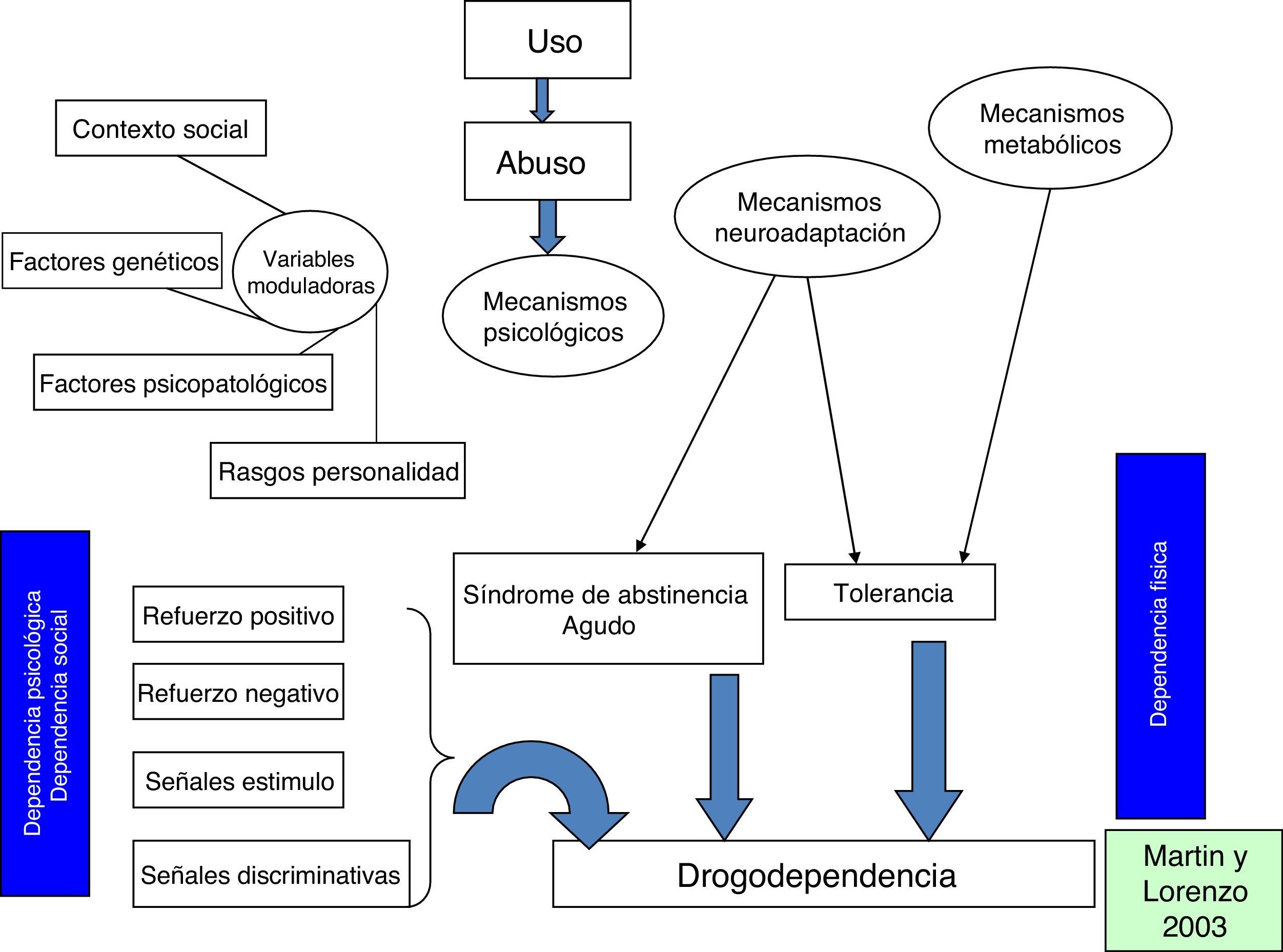
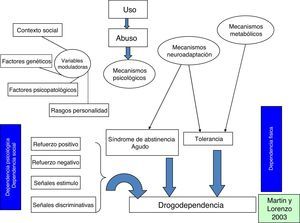
Modelo Multifactorial de Drogodependencias y AdiccionesCuando nos acercamos a las drogodependencias u otro tipo de adicciones, como las denominadas comportamentales (juego patológico, teléfonos móviles, Internet, etc.), aceptamos la definición de «enfermedad como la ruptura del equilibrio biopsicosocial, desde un modelo integral. Además, normalmente definimos las drogodependencias y adicciones como un «fenómeno multifactorial»8, donde se integran aspectos individuales con factores del contexto social primario (familia y pareja fundamentalmente) a los que se añaden los elementos del contexto macrosocial (entorno social y cultural, incluyendo el contexto socioeconómico). Estos factores interactúan entre sí, generando situaciones de riesgo y protección (fig. 1)8,9.
Como propuesta de investigación y profundización resulta destacable que aún no se ha podido concluir que los factores genéticos influyan de forma determinante en el consumo y que la familia y redes sociales pueden actuar tanto como protectores como de riesgo en la dependencia. Los aspectos microsociales actúan como la estructura social primaria de los adolescentes, en positivo y en negativo. Por ejemplo, es dentro del sistema familiar donde el joven aprende y madura sus valores, sentimientos, actitudes, comportamientos, especialmente al contrastarlo con las estructuras sociales complementarias como el grupo de amigos y el contexto escolar10.
Importancia de la prevenciónLa prevención en drogodependencias es «un proceso activo de implementación de iniciativas tendentes a modificar y mejorar la formación integral y la calidad de vida de los individuos, fomentando el autocontrol individual y la resistencia colectiva ante la oferta y el consumo de drogas»11. Los principios de la prevención que sugiere el Instituto Nacional Sobre el Abuso de Drogas de EE. UU. (National Institute on Drug Abuse-NIDA)12 se sintetizan en:
- -
Los factores de riesgo intrafamiliares tienen un mayor impacto en menores, la asociación con compañeros que abusan de drogas puede ser más importante para un adolescente.
- -
Los programas de prevención deben estar dirigidos a sustancias por separado o en conjunto, incluyendo el consumo de drogas legales.
- -
Deben contextualizarse en la comunidad a la que van dirigidas, tratar riesgos y factores protectores específicos de la población según su edad, sexo y cultura.
- -
La adaptación de programas debe mantener sus elementos básicos fundamentados en la investigación: organización y contenido.
- -
Los programas deben ser a largo plazo con intervenciones repetidas, e incluir entrenamiento a los agentes implicados.
- -
Son más eficaces cuando emplean técnicas interactivas.
- -
Los programas basados en la evidencia suelen ser costo-eficientes.
Así la prevención de drogodependencias persigue evitar que los y las jóvenes se inicien en el consumo de sustancias, incluidas las drogas legales (tabaco, alcohol, medicamentos) y las drogas ilegales (cannabis, cocaína, heroína, drogas de síntesis)10. Esto se pretende a través de objetivos específicos como retrasar la edad de inicio del consumo de drogas, limitar el número y el tipo de sustancias utilizadas, evitar pasar de probar las drogas al abuso y del abuso a la dependencia, disminuir las consecuencias negativas del consumo (riesgos asociados), educar para ser capaces de mantener una relación madura y responsable con las drogas; potenciar los factores de protección, disminuir los de riesgo, modificar las condiciones del entorno sociocultural y propiciar alternativas de ocio saludable.
Este conjunto de objetivos preventivos se traduce en acciones que alcanzan un mayor grado de concreción a través de los planes autonómicos, las agrupaciones municipales y los ayuntamientos12–14.
Apoyo socialSe entiende por apoyo social el conjunto de «provisiones instrumentales y/o expresivas, reales o percibidas, aportadas por la comunidad, redes sociales y relaciones íntimas»15. Incluye todas las transacciones de ayuda (emocional, informacional y material) que recibimos tanto de nuestras redes informales, íntimas, como de otros grupos sociales y de la comunidad global, incluidas las transacciones reales así como la percepción de las mismas y la satisfacción con la ayuda recibida16.
El estudio del apoyo se ejecuta desde tres dimensiones: estructural, funcional y contextual. La dimensión estructural engloba el estudio de cuestiones referidas al tamaño de la red de apoyo, su densidad, la reciprocidad, la homogeneidad y el parentesco entre integrantes. La evaluación de la estructura se nutre de indicadores sociodemográficos, número de relaciones íntimas, análisis de red, etc. La dimensión funcional se ocupa de aspectos emocionales, instrumentales o materiales e informacionales, evaluados a partir de indicadores como el apoyo real, el apoyo percibido, la disponibilidad y la satisfacción con el mismo. Por último, la dimensión contextual se interesa por la identificación de participantes en cuanto a su apoyo social, el momento en que se produce, su duración y la percepción subjetiva15,16.
Coordinación social y sanitaria: redes y niveles de atenciónLa estructuración de los servicios de atención en drogodependencias en España se articulan en tres grandes niveles atencionales.
Primer nivelEs la puerta de entrada al sistema y sus recursos son los más accesibles y menos exigentes de toda la red asistencial. Sus funciones comprenden: a) detección, captación, motivación y derivación de drogodependientes a servicios especializados para iniciar tratamiento; b) atención a las necesidades psicosociales y sanitarias básicas del drogodependiente y su familia y c) conexión directa con la población drogodependiente activa, que no acude a recursos asistenciales, para el desarrollo de acciones de reducción de riesgos y de baja exigencia.
Los recursos que se encuadran en este primer nivel pueden verse en la tabla 1.
Recursos del primer nivel de atención
| Recursos primer nivel |
|---|
| - Equipos de Atención Primaria de Salud (EAPS) |
| - Centros de Acción Social (CEAS) |
| - Centros Específicos de Primer Nivel (CEPN) |
| - Centros Específicos gestionados por drogodependientes rehabilitados y asociaciones de autoayuda a toxicómanos |
| - Programas de ayuda a distancia para dejar de fumar |
| - Servicios de Orientación y Asesoramiento a drogodependientes en juzgados (SOAD) |
| - Programas de Reducción de Daños para drogodependientes (PRD). No pretenden conseguir como fin la abstinencia, tratan de reducir los efectos nocivos que a nivel sanitario, psicológico y social llevan asociados los consumos abusivos de drogas. En estos programas engloban:• Programa de mantenimiento con opiáceos de baja exigencia• Los centros de emergencia social, de encuentro, acogida, o de «café» y «calor»• Las unidades móviles (autobuses, furgonetas,...)• Las Oficinas de Farmacia distribuidoras de jeringuillas o de dispensación de metadona• Los programas de intercambio de jeringuillas |
Formado por recursos específicos para el tratamiento de las drogodependencias y por los recursos especializados de carácter polivalente. Las funciones que se llevan a cabo desde este nivel consisten en:
- -
Desarrollo de la evaluación diagnóstica, la desintoxicación y el tratamiento de drogodependencias.
- -
Planteamiento de objetivos de abstinencia u otros más intermedios.
- -
Valoración por equipos multidisciplinares que coordinan actuaciones de los diferentes servicios que actúan en el proceso.
- -
Derivaciones de usuarios a recursos más especializados (tercer nivel).
- -
Atención ambulatoria manteniendo en lo posible vinculada a la familia.
Los recursos que conforman el segundo nivel se muestran en la tabla 2.
Recursos del segundo nivel de atención
| Recursos segundo nivel |
|---|
| - Centros específicos de atención ambulatoria a drogodependientes (CAD) |
| - Unidades para el tratamiento del alcoholismo (UTA) |
| - Programas de deshabituación tabáquica en grupo. (Asociación de Lucha contra el Cáncer) |
| - Centros de día para drogodependientes |
| - Equipos de Salud Mental de Distrito |
| - Programas en centros penitenciarios |
| - Programas farmacológicos con sustitutivos (programas de metadona, ensayos con heroína, etc.) |
Compuesto por recursos específicos con un nivel alto de especialización en el tratamiento. Se accede por derivación de los dispositivos del segundo nivel. Las funciones asignadas se corresponden con:
- -
Prestar una atención altamente especializada durante un periodo de tiempo limitado.
- -
Ejercer un alto grado de tutela y control al drogodependiente, normalmente, en régimen residencial.
Los recursos que componen el tercer nivel así como algunas de sus características y subprogramas se detallan en la tabla 3.
Recursos del tercer nivel de atención
| Recursos tercer nivel |
|---|
| - Unidades de Desintoxicación Hospitalaria (UDH) |
| - Unidad de Patología Dual |
| - Comunidades Terapéuticas para Drogodependientes (CTD) |
| - Centros residenciales para la Rehabilitación de Alcohólicos (CRA) |
| - Unidades de Deshabituación Tabáquica (Servicios de Salud Pública y Asociación Contra el Cáncer) |
| - Unidades de Hospitalización Psiquiátrica |
| - Programas libres de drogas. Conjunto de programas que persiguen la abstinencia del consumo de drogas. Estos se subdividen en función de las fases a la que dan soporte en programas de:• Desintoxicación: proceso por el que se superan con o sin intervención de fármacos las consecuencias y los síntomas del síndrome de abstinencia, recuperándose la normalidad biológica en relación a los efectos de las drogas.• Deshabituación: proceso, normalmente de larga duración, por el que se dota al individuo de capacidades y habilidades que le facilitan el mantenimiento de la abstinencia, este proceso puede realizarse bajo criterios terapéuticos, en régimen de autoayuda o incluso «por cuenta propia»• Reinserción: proceso que supone alcanzar una situación de estabilidad personal y social que le permite poder actuar como cualquier ciudadano/a en cualquier medio, pudiendo al mismo tiempo mantener la abstinencia |
Estas redes y recursos desglosados anteriormente en tres niveles de atención deben seguir una coordinación funcional y técnica sociosanitaria17, cuyas características sintetizamos en las siguientes18:
- -
Modelo Multifactorial de Drogodependencias y Adicciones como marco de referencia.
- -
Presencia de equipos multidisciplinares y de diferentes niveles asistenciales.
- -
Atención desde la integración comunitaria.
- -
Variedad de enfoques y programas terapéuticos, así como de recursos asistenciales integrados en una red pública.
- -
Presencia del profesional responsable del caso.
- -
Énfasis en la atención de la inserción social.
- -
Importancia de la coordinación intersectorial.
Siguiendo el ejemplo desarrollado en Andalucía, a partir de la colaboración entre recursos de adicciones y salud mental, los elementos básicos de un protocolo de coordinación sociosanitario en adicciones deberían ser: en primer lugar la detección y evaluación del nivel de complejidad del caso. Posteriormente se procede a la asignación de red preferente, junto con el profesional responsable (enfermera, psiquiatra, médico de adicciones, psicólogo) y el profesional de contacto en ambas redes (como puedes ser trabajador social y/o la enfermera). A continuación, se efectúa el registro de datos básicos comunes seguido del establecimiento de interconsulta, contactos y coordinación. Y por último, la elaboración consensuada por profesionales de ambas redes del Plan Terapéutico Individualizado y reevaluable18.
La metodología de trabajo a seguir es la propuesta por el «Modelo de Gestión Compartida de Casos, Interconsulta y Coordinación», que implica que durante el proceso se asigna un responsable del seguimiento de la persona usuaria y de la coordinación entre ambas redes y otros recursos comunitarios para favorecer el abordaje integral del paciente, agilizar las intervenciones de ambas redes y facilitar la accesibilidad a los protocolos de actuación conjunta. A continuación desarrollamos con más detalle este modelo.
Se asignan responsables para el contacto y seguimiento en los principales recursos tanto sociales, quienes tradicionalmente suelen ser profesionales de trabajo social, como de dispositivos sanitarios, donde ocupan un papel destacado los profesionales de enfermería. Ellos serán los responsables de la coordinación entre ambas áreas con otros recursos y cuyos objetivos serán la atención integral del usuario, agilizar la atención de los profesionales, promover la accesibilidad a los recursos y la adherencia a las intervenciones. Además actualizarán el registro de datos básicos de cada persona usuaria.
También se designan profesionales de contacto en el resto de recursos que complementan el trabajo de ambas redes, donde de nuevo suelen ser profesionales de trabajo social en la red social y de enfermería en la sanitaria. Ambos serán los responsables de la coordinación con otros niveles, mientras el paciente esté en ese centro o dispositivo, informando de la evolución del caso a los profesionales de los recursos ambulatorios.
Por último, se nombra un profesional responsable en ambas redes, quienes mantienen una mayor relación asistencial con el usuario y diseñan el Plan Terapéutico General, pudiendo ser un psiquiatra, médico especialista en adicciones o psicólogo. Estos se encargarán de tomar decisiones sobre personas con dificultades para continuar en los circuitos normalizados, presentando en las coordinaciones/interconsultas o en las comisiones de casos, la solicitud de entrada en programas de segundo o tercer nivel asistencial. Los profesionales de contacto citados anteriormente –como es el caso de la enfermera– siempre estarán informados de estos procesos asistenciales, y tendrán a su vez que informar de los mismos.
El procedimiento de interconsulta facilita fijar objetivos comunes en el plan terapéutico del paciente, es la primera forma de contacto entre redes y dota de una capacidad de respuesta rápida que vele por la continuidad de cuidados. Con él se tomarán decisiones sobre la necesidad de utilizar otros recursos de la red o sobre derivaciones a urgencias hospitalarias. Dispone de una serie de mecanismos de coordinación que se ponen en funcionamiento según las necesidades de cada área: respuesta escrita a la interconsulta con propuestas clínicas, contacto telefónico para discutir el caso, cita preferente en el dispositivo receptor de la interconsulta, reuniones periódicas de coordinación y gestión de casos, sesiones clínicas comunes periódicas y participación en las comisiones.
Desde el Plan Terapéutico General se coordinarán todas las estrategias terapéuticas y se basa en el diseño integral del abordaje terapéutico de cada persona según la evaluación se sus necesidades, dando respuesta en forma de intervenciones y recursos más adecuados en cada momento para lo que la reevaluación y ajustes continuos según la evolución del proceso de la persona será fundamental.
Papel de las enfermeras ante las drogasEl papel de las enfermeras ante las drogas es cada vez más amplio dentro de los equipos de Atención Primaria y Especializada. Además, pueden desarrollar un papel destacado en actuaciones en materia de promoción de la salud comunitaria y en prevención desde un enfoque multifactorial en drogodependencias y adicciones. Su contribución puede ser decisiva en la detección precoz, el abordaje inicial, derivación a recursos especializados –o atención desde él si su labor está en uno de ellos– y en la coordinación y seguimiento desde los distintos equipos sociales y de salud, siempre desde la comunicación continua con la persona usuaria, teniendo en cuenta las necesidades individuales y favoreciendo el desarrollo de cada paciente19. Las enfermeras como profesionales implicadas y llamadas a liderar estos procesos, han de ser capaces de integrar las herramientas de la psicología con las propias de su disciplina para poder resolver los problemas que plantean los pacientes con algún tipo de adicción. Para ello, realizarán la valoración enfermera, siguiendo el modelo más funcional para ellas en función del ámbito y grado de experticia con el mismo. Sea cual sea la herramienta inicial que se emplee, necesariamente tendrá que emitirse unos diagnósticos enfermeros basándonos en la taxonomía internacionalmente aceptada de la NANDA. Estos servirán como base de actuación y para establecer los objetivos de resultados (NOC) y emprender las intervenciones (NIC) adecuadas. Los diagnósticos más comunes, teniendo en cuenta el paciente tipo, y tanto para este como para el grupo familiar que pueden encontrarse se detallan en la tabla 4.
Diagnósticos más frecuentes en el manejo del paciente con problemas de adicción y su familia
| Los diagnósticos más comunes, teniendo en cuenta un paciente tipo y tanto para este como para el grupo familiar, que podemos implementar pueden ser:- (00074) Afrontamiento familiar comprometido- (00069) Afrontamiento ineficaz- (00077) Afrontamiento ineficaz de la comunidad- (00053) Aislamiento social- (00146) Ansiedad- (00119) Baja autoestima crónica- (00120) Baja autoestima situacional- (00064) Conflicto del rol parental- (00124) Desesperanza- (00052) Deterioro de la interacción social- (00158) Disposición para mejorar el afrontamiento- (00185) Disposición para mejorar la esperanza- (00054) Riesgo de soledad- (00150) Riesgo de suicidio- (00140) Riesgo de violencia autodirigida- (00138) Riesgo de violencia dirigida a otros- (00066) Sufrimiento espiritual- (00175) Sufrimiento moral- (00198) Trastorno del patrón de sueño- (00154) Vagabundeo |
Estos podrían ser los más prevalentes pero no los únicos. Siempre y ante todo, tendremos que tener en cuenta la situación concreta en base a la valoración realizada.
Por tanto, el proceso de atención enfermera aplicado a las drogodependencias habrá de incluir20:
- a)
Valoración o recogida de datos, referidas a la propia persona drogodependiente y su contexto social, laboral y familiar.
- b)
Diagnóstico o análisis e interpretación para arrojar su luz sobre la concreción del problema y sus posibles causas.
- c)
Planificación, en la que se priorizan y se fijan metas y actuaciones, concretándose los procedimientos de registro.
- d)
Ejecución del plan, que conlleva poner en conocimiento y comprometer a los agentes implicados en el proceso.
- e)
Evaluación de los resultados alcanzados a modo de revisión continua.
En este sentido, sería conveniente reforzar la formación específica en este campo de todos los profesionales implicados en los distintos niveles de atención (máxime si tenemos en cuenta la previsible diferencia de formación y experiencia entre los niveles más especializados y los que no lo están). Esta formación específica para dicho personal debería incluir una actualización en todas las novedades, tipologías y clasificaciones de las drogas, síntomas de consumo, y un entrenamiento específico en la aplicación de las teorías y modelos de atención enfermera en este ámbito específico de actuación21. También podría ser conveniente un entrenamiento en el reconocimiento de estereotipos y/o prejuicios por el personal sanitario frente a las personas con problemas de adicciones. Además parece adecuado enseñar el uso de técnicas o herramientas de entrevista y/o recogida de información aplicadas a los trastornos adictivos22 como la entrevista motivacional, para identificar los tipos de motivación que tienen las personas que son atendidas. Asimismo podría ser beneficioso el aprendizaje del uso de la historia de vida, herramienta cualitativa de recogida de información significativa sobre el paciente y su trastorno. A este respecto, es considerado que el aprendizaje durante o posterior a la obtención del grado de enfermería, junto a la experiencia específica, vienen a erigirse como cuestiones clave para modular la visión que el personal enfermero desarrolla hacia pacientes drogodependientes23. En cambio, se ha señalado que tales conocimientos se recogen de forma limitada en las programaciones docentes de las enseñanzas universitarias24.
El progresivo rol autónomo y de coordinación que están asumiendo las enfermeras en la atención a la población drogodependiente trae consigo el esfuerzo responsable de las mismas en su continua actualización en este campo. Esta respuesta profesional, competente y satisfactoria se ha puesto de relieve ya con anterioridad en ámbitos de trabajo en los que se han llegado a desarrollar roles próximos a la Práctica Avanzada en Enfermería como en ámbitos similares, como en el caso de las urgencias hospitalarias. Sin embargo, desde este ámbito de trabajo se han reportado dificultades en la asistencia sanitaria derivadas de las actitudes profesionales, de la imagen social de aquel colectivo, o del manejo de habilidades comunicativas, entre otras25. Las enfermeras han de superar este escenario complejo de atención, en un contexto en el que en ocasiones confluyen la ausencia de protocolos adecuados y la carestía de los recursos necesarios26. Este tipo de pacientes son descritos dentro de la atención clínica como complicados, en quienes concurren trastornos orgánicos y psicológicos, perturbadores también del habitual funcionamiento de la unidad asistencial, lo que además puede actuar como factor de estrés laboral27.
Por todo lo anterior, es necesario fomentar el desarrollo de estrategias de intervención temprana, siguiendo las indicaciones del Observatorio Europeo sobre Drogas y Toxicomanías (EMCDDA), relativas a desarrollar programas de prevención indicada e intervención temprana en los iniciales problemas comportamentales, no tan solo ante el consumo problemático de drogas28.
En estos programas se debe actuar en los ámbitos familiar, escolar y comunitario, de manera coordinada y contando con todos los agentes implicados, incluyendo los, habitualmente olvidados, adolescentes, beneficiarios de este tipo de programas. En este nuevo enfoque es preciso que se produzca un reforzamiento del papel tradicional de la enfermera y una transición hacía un rol de coordinación y liderazgo en este ámbito que de manera definitiva consolide un sistema de atención y unos programas de prevención y promoción de la salud costo-efectivos y sostenibles. Esta coordinación con todos estos agentes y ámbitos de actuación, pasa –siguiendo los Principios de Prevención de drogodependencias en Jóvenes de la OMS–, por el incremento y la mejora de su capacidad de respuesta a las necesidades sociales básicas y de recreación mediante prácticas personales y culturales, tanto individuales como grupales29.
ConclusionesLa combinación de los factores que suelen estar en la base de los problemas de adicción necesita ser abordada desde estrategias globales en momentos iniciales para mejorar el pronóstico y la recuperación, así como para reducir costes económicos y humanos en pro de la mejor asistencia integral posible y la costo-eficiencia de la atención.Todos estos factores, ejemplos que recoge un abordaje de la problemática desde el Modelo Multifactorial de Adicciones descrito al inicio de este texto, atañen a la enfermera como proveedora de cuidados de la población y pieza clave en los constructos de prevención y apoyo social desarrollados anteriormente. Esto se evidencia especialmente en Atención Primaria, donde el seguimiento de los usuarios es más estrecho y continuado desde su papel fundamental asistencial y preventivo en los propios centros de salud, así como en otros recursos donde colabora como centros educativos y del ámbito social. Sin embargo esta asistencia en Atención Primaria no siempre se enmarca dentro de un reconocimiento formal que la ampare también procedimentalmente, en cuanto a roles, protocolos y estrategias para la atención en España de las personas con problemas de adicción.
Finalmente creemos que, por un lado parece necesario proveer de una mayor capacitación específica desde la formación universitaria a todos los profesionales implicados en las adicciones, y por otro lado parece conveniente profundizar en investigaciones que describan protocolos, modelos, estrategias de intervención en adicciones y su coordinación así como su evaluación desde los ámbitos social y sanitario.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.