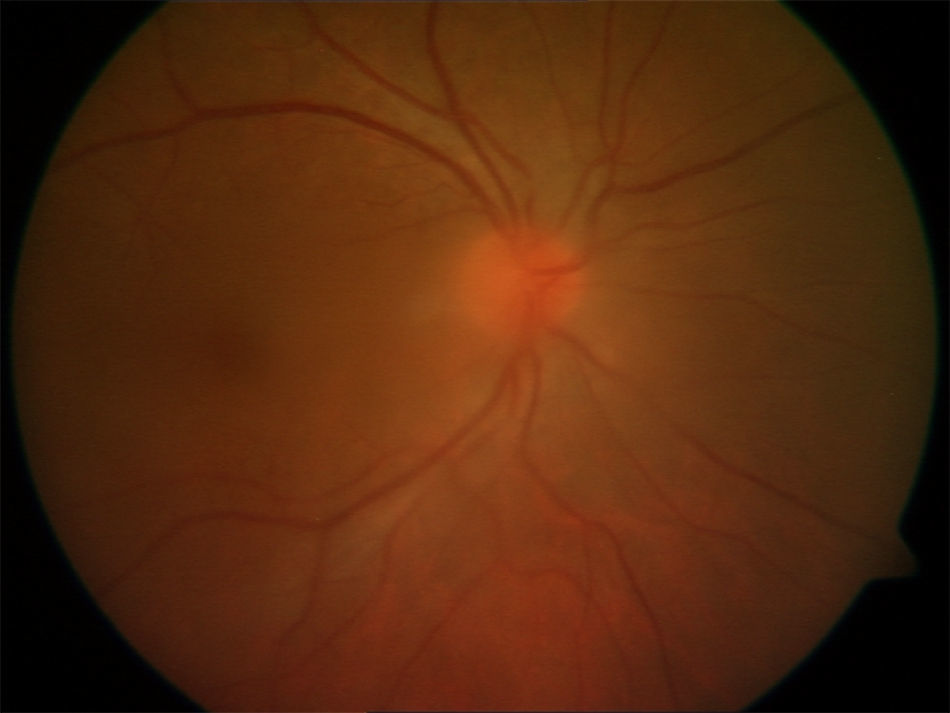
Presentamos el caso de un varón de 24años, sin antecedentes de interés, de nacionalidad española, que acude al servicio de oftalmología refiriendo mala visión en ojo derecho (OD) de semanas de evolución. En la exploración se objetiva visión de 4/10 en ojo derecho y 10/10 en ojo izquierdo, apreciándose inflamación activa en la porción intermedia del humor vítreo del OD (fig. 1). Se solicita estudio analítico que incluye hemograma, coagulación, bioquímica, marcadores serológicos (VHB, VHC, VIH y sífilis) y autoinmunidad. Se realiza test de Mantoux, con lectura negativa, y placa de tórax, sin hallazgos. Se inicia tratamiento empírico con corticoides (deflazacort 30mg/día en pauta descendente), al presuponerse el origen idiopático del cuadro. Los resultados de laboratorio muestran parámetros bioquímicos y de coagulación normales, ANAS y ANCA negativos. En el hemograma destaca una cifra de leucocitos de 13.670/mm3 con predominio polimorfonuclear. Ante los resultados recibidos de la serología infecciosa se decide remitir al paciente al internista para su estudio y valoración.
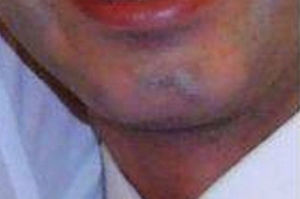
Los marcadores serológicos son negativos para VHB, VHC y VIH, siendo positivos los anticuerpos totales anti-Treponema pallidum (CMIA) con RPR positivo (título: 1/16). En la exploración física el paciente no presenta lesiones cutáneas ni en genitales (y no recuerda haberlas tenido con anterioridad). No síndrome constitucional. No fiebre ni adenopatías y sin focalidad neurológica. El paciente es heterosexual, sin pareja estable en ese momento y niega relaciones sexuales de riesgo, aunque posteriormente reconoce haber mantenido relaciones esporádicas sin protección. No ADVP. En la exploración se aprecia alopecia areata en barbilla (fig. 2), en seguimiento por dermatólogo.
Con el diagnóstico de uveítis intermedia de origen sifilítico se decide suspensión del tratamiento esteroideo con pauta de descenso progresivo e ingreso hospitalario para tratamiento con penicilinaG intravenosa a dosis de 24millones de UI al día durante 12días1. También se realiza TC craneal con resultados dentro de la normalidad y punción lumbar para descartar neurosífilis. En el estudio del LCR los leucocitos y la glucosa fueron normales, destacando una cifra de proteínas de 114mg/mm3. El VDRL fue negativo.
Una vez que el paciente había sido tratado hospitalariamente durante una semana se reintrodujeron los corticoesteroides en el tratamiento, pero esta vez mediante aplicación tópica (prednisolona acetato 10mg/ml en pauta descendente), con el fin de no inducir inmunosupresión que pudiera entorpecer el tratamiento de la enfermedad de base2. Tras el alta domiciliaria con tratamiento intramuscular de penicilina benzatina 2,4millones de UI semanal durante 2semanas, el paciente consiguió recuperación de agudeza visual en OD a 7/10, no observándose en los meses siguientes nuevos episodios de inflamación intraocular y permaneciendo una turbidez en humor vítreo que el paciente toleraba adecuadamente. A los 6meses el título del RPR había descendido hasta ¼. En la última revisión, realizada al año del diagnóstico, la agudeza visual en OD había mejorado completamente hasta 10/10, con desaparición completa de la turbidez del vítreo, manteniéndose el título de RPR en ¼.
A nivel ocular la sífilis puede manifestarse de una manera muy heterogénea (conjuntivitis, uveítis anterior, posterior e intermedia, nódulos iridianos, queratitis difusa…), siendo la uveítis la más frecuente3. Se puede dar afectación oftalmológica en cualquier etapa de la enfermedad4, siendo más frecuente en estadio secundario o terciario y rara en estadio primario o en sífilis congénita5. En algunos casos la afectación ocular puede ser la única manifestación de sífilis6.
Debido al incremento en los últimos años de la incidencia de sífilis7, esta debe descartarse en todo paciente con uveítis atípica así como en otras enfermedades oculares inusuales, tanto en inmunocompetentes como en inmunodeprimidos8. Así mismo se hace necesario un alto índice de sospecha debido a la ausencia de signos patognomónicos de la enfermedad a nivel oftalmológico3. Incluir la serología de sífilis en el estudio inicial puede acelerar el diagnóstico, lo que permite instaurar tratamiento específico de manera precoz evitando la progresión del daño ocular9, como ocurrió en nuestro caso, teniendo en cuenta que el paciente carecía de antecedentes de sífilis primaria o secundaria.
En ausencia de clínica característica de sífilis, el diagnóstico se fundamenta en las pruebas serológicas. La presentación clínica, las pruebas treponémicas y no treponémicas positivas, junto con la buena evolución del paciente tras el tratamiento, llevaron al diagnóstico de sífilis ocular. Este diagnóstico obliga a realizar tratamiento como si se tratara de una neurosífilis, así como a descartar co-infección por VIH10, siendo necesaria la valoración del estado del sistema nervioso central mediante pruebas analíticas y de imagen como las que se realizaron en nuestro paciente.