La comarca del Bajo Deba comunicó la incidencia más elevada de la comunidad autónoma vasca en el Proyecto Multicéntrico de Investigación en Tuberculosis (PMIT) realizado en España en 1996-1997. Analizamos las características clínicas y epidemiológicas de la población tuberculosa diagnosticada en nuestra comarca en el período en estudio.
MétodosEstudio ambispectivo observacional.
ResultadosSe han diagnosticado 584 pacientes; 509 casos han sido de localización respiratoria, y 75 casos, extrarrespiratorios. La tasa media de incidencia por año ha sido 64,5 casos por 100.000 habitantes (91,6 en 1995-1998; 34,9 en 2003-2006). La tasa media de casos bacilíferos ha sido 20,7 por 100.000 y año (33,8 en 1995-1998; 12,9 en 2003-2006). El grupo etario más afectado en el cuatrienio 1995-1998 fue el de 15-24 años (tasa de incidencia media de 199,4 casos por 100.000 y por año); en 2003-2006 lo ha sido el de mayores de 75 años (121,1 casos por 100.000 y por año). Se hallaban coinfectados por el VIH 53 pacientes (9%) (porcentaje medio anual del 11,6% en 1995-1998; el 7% en 2003-2006). Se ha obtenido un cultivo de Löwenstein positivo en 431 pacientes (73,8%). La resistencia a isoniacida ha sido del 1,4% de entre 287 cepas analizadas y no se ha detectado multirresistencia. Nueve pacientes eran inmigrantes (1,5%). El cumplimiento del tratamiento en el Bajo Deba en el período 1995-2006 ha sido satisfactorio en 505 pacientes (86,4%), mientras en la provincia de Guipúzcoa lo era en 1.956 de 2.525 pacientes diagnosticados y tratados en el mismo lapso de tiempo (77,5%) (p<0,01).
ConclusionesLa comarca del Bajo Deba presenta una alta incidencia de tuberculosis en el período estudiado. La evolución epidemiológica ha sido positiva con disminución de la incidencia de tuberculosis, de la contagiosidad, de la coinfección por el virus de la inmunodeficiencia humana (VIH), y con desplazamiento de las mayores tasas de enfermedad desde los grupos jóvenes a la tercera edad. La resistencia a tuberculostáticos y la inmigración no han tenido un papel determinante en la epidemiología. El porcentaje de casos confirmados microbiológicamente ha sido alto y el cumplimiento del tratamiento, satisfactorio.
Within the Multicenter Project on Tuberculosis Research performed in Spain in 1996-1997, the Bajo Deba Area reported the highest incidence of tuberculosis in the Basque Country. We analyzed the clinical and epidemiological characteristics of the tuberculosis population diagnosed in our area during the period of 1995 to 2006.
MethodsAmbispective, observational study.
ResultsA total of 584 patients were diagnosed with tuberculosis. The disease affected the respiratory tract in 509 cases and other sites in 75 cases. The mean annual incidence rate of tuberculosis was 64.5 cases per 100 000 inhabitants (91.6 in 1995-1998; 34.9 in 2003-2006). The mean annual incidence rate of smear-positive patients was 20.7 cases per 100 000 inhabitants (33.8 in 1995-1998; 12.9 in 2003-2006). The 15 to 24-year-old group was the most highly affected during the period of 1995 to 1998 (mean annual incidence rate 199.4 cases per 100 000); in contrast, the > 75-year-old group was the most highly affected during the period of 2003 to 2006 (121.1 cases per 100 000 inhabitants). Fifty-three patients were co-infected by HIV (9%) (yearly mean of 11.6% in 1995-1998 and 7% in 2003-2006). Löwenstein culture was positive in 431 cases (73.8%). Resistance to isoniazid was detected in 1.4% out of a total of 287 strains tested, and multidrug resistance was not observed. Nine patients were immigrants (1.5%). Treatment completion was greater in our area (505 patients, 86.4%), as compared to that recorded in the Guipuzcoa province during the same period (1956 of 2525 patients, 77.5%) (P <.01).
ConclusionsThe Bajo Deba Area presented a high incidence of tuberculosis in the 1995 to 2006 period. Epidemiological trends showed a progressive decrease in the number of tuberculosis patients, with a shift from younger to older persons as the most highly affected age group. The impact of drug resistance and immigration was negligible on tuberculosis rates. The percentage of microbiologically confirmed cases was high. Treatment completion was satisfactory.
La epidemia actual de tuberculosis se encuentra todavía en fase expansiva en todo el mundo, con especial incidencia ascendente en la reglón del África subsaharlana con alta prevalencia de coinfección por el virus de la inmunodeficiencia humana (VIH); para 2015 se prevén más de 10 millones de nuevos casos anuales en el planeta1.
Europa Occidental ha mantenido, incluso durante la década de 1990 y en plena pandemia del sida, unas tasas de incidencia de tuberculosis inferiores a 25 casos por 100.000 habitantes/año, constituyendo España y Portugal la excepción2.
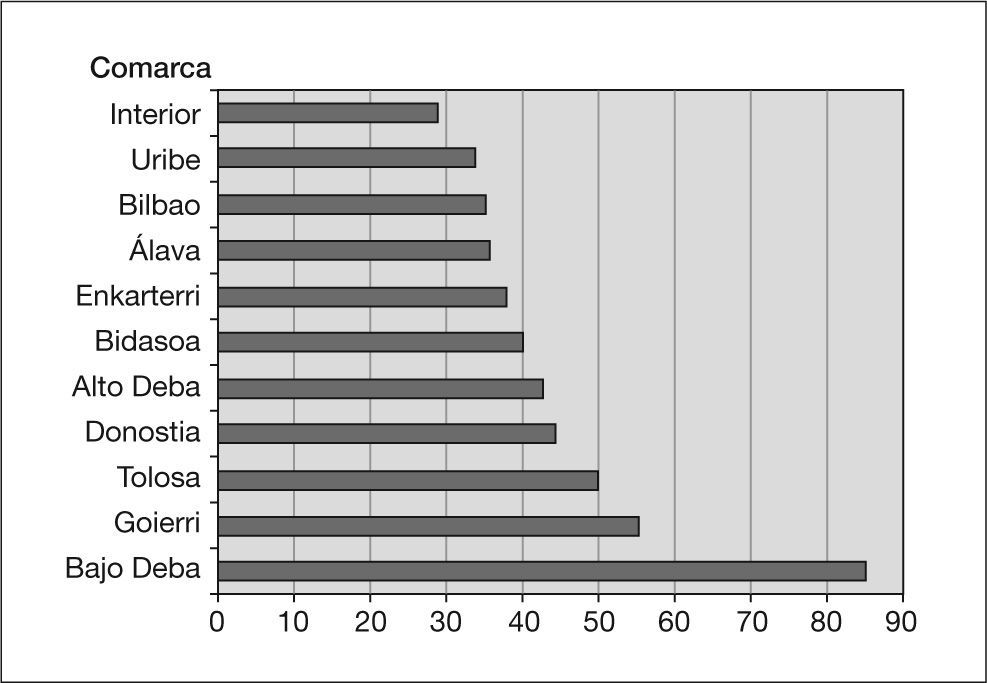
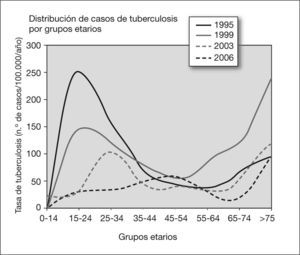
En el escenario de resurgencia de la tuberculosis en todo el mundo coincidiendo con la pandemia del VIH, y que afectó también al mundo desarrollado y por ende a Europa occidental, entre mayo de 1996 y abril de 1997 se llevó a cabo en España el Proyecto Multicéntrico de Investigación en Tuberculosis (PMIT), en el cual participamos, con el ánimo de esclarecer la situación real de esta enfermedad en nuestro país y ante la ausencia tanto de cifras fidedignas como de un plan nacional de tuberculosis del que todavía hoy carecemos. Tomaron parte 13 comunidades autónomas, incluido el País Vasco, con lo que se abarcó el 67% de la población española, y se obtuvo una tasa media de incidencia de 38,5 casos por 100.000 habitantes. El País Vasco comunicó una tasa propia de 38,9 por 100.000, muy cercana a la media nacional. De las 11 comarcas sanitarias entonces existentes en el País Vasco, la del Bajo Deba guipuzcoana se destacaba ampliamente sobre las demás con 85 casos por 100.000 habitantes en el citado período de un año3 (fig. 1).
Ante el resultado obtenido se planteó la necesidad de analizar y definir con precisión la situación de la tuberculosis en nuestra comarca, estudiar las características de la población afectada por dicha enfermedad y examinar con ánimo crítico la actuación de nuestro sistema sanitario local.
MétodosPoblación de estudioTodos los casos de enfermedad tuberculosa diagnosticados en nuestra comarca entre el 1 de enero de 1995 y el 31 de diciembre de 2006 han sido incluidos en el estudio. Ha sido considerado criterio diagnóstico cualquiera de las siguientes situaciones: 1) pacientes con cultivo de Lowenstein positivo para Mycobacterium tuberculosis en una muestra con valor diagnóstico; 2) pacientes con presencia de granulomatosis necrosante con caseum y/o tinción de Ziehl-Nielsen positiva en una biopsia de cualquier origen; 3) pacientes con derrame pleural o pleuropericárdico de características exudativas, celularidad linfocitaria y concentraciones de adenosina deaminasa (ADA) superiores a 42 U/1, en presencia de intradermorreacción de Mantoux > 5 mm; no se consideró imprescindible la realización de una biopsia pleural según criterio de Light4 desde 1998 para el diagnóstico de la pleuritis tuberculosa en zonas de alta incidencia de la misma; en el caso de tratarse de líquido peritoneal y sinovial se ha usado el mismo valor de ADA y en el líquido cefalorraquídeo el punto de corte de ADA ha sido 10 U/1, y 4) pacientes con síntomas clínicos y radiológicos compatibles con enfermedad tuberculosa y respuesta documentada a tratamiento completo.
Fuentes de datos y documentaciónEl estudio ha sido ambispectivo y observacional, con una fase retrospectiva entre el 1 de enero de 1995 y el 31 de agosto de 1999, y otra prospectiva del 1 de septiembre de 1999 al 31 de diciembre de 2006. La identificación de casos se ha llevado a cabo a partir de las historias clínicas, el listado de cultivos positivos del laboratorio de microbiología de nuestro centro, así como de las hojas de declaración obligatoria. El protocolo de recogida de datos incluye filiación, comorbilidad, clínica, radiología, resultados microbiológicos e histopatológicos, fecha de diagnóstico así como de inicio y fin del tratamiento y pauta del mismo. La información acerca de los pacientes tuberculosos coinfectados por el VIH ha sido proporcionada por la Unidad de Enfermedades Infecciosas del Hospital Donostia, al no dispensarse atención médica en nuestro centro a este tipo de pacientes. El estudio de resistencias frente a los tuberculostáticos de primera línea se ha realizado de forma sistemática en todas las cepas aisladas desde el 1 de septiembre de 1999.
En relación con los resultados del tratamiento, 1) bajo el epígrafe Resultado satisfactorio se han incluido los pacientes con tratamiento finalizado y curación clínica y/o microbiológica; 2) en el epígrafe Resultado potencialmente insatisfactorio se han incluido aquellos pacientes con fracaso terapéutico, abandono de tratamiento, cambio de residencia, ausencia de datos y pacientes perdidos, y 3) finalmente, los fallecidos durante el tratamiento se incluyen en un tercer apartado. Para el análisis comparativo, los datos del resultado del tratamiento en la provincia nos han sido facilitados por el Departamento de Sanidad del Gobierno Vasco en Guipúzcoa.
ConceptosSe han considerado tuberculosis respiratoria aquellos casos con afectación pulmonar, pleural o pleuropulmonar, y tuberculosis extrarrespiratoria, los restantes. La introdermorreacción de Mantoux se ha realizado con 2 unidades internacionales (0,1 ml) de derivado purificado del antígeno proteico tuberculínico (PPD TR-23 con Tween-80) en la cara palmar del antebrazo y con lectura a las 72 h, considerándose positivas aquellas induraciones iguales o superiores a 5 mm en no vacunados, o a 15 mm en vacunados menos de 10 años antes. En los pacientes mayores de 50 años y en los vacunados con bacilo de Calmette-Guérin (BCG) que presentasen ausencia de induración se ha practicado una nueva intradermorreacción de Mantoux a la semana (booster), considerándose positiva en caso de superar los 5 mm. En el País Vasco, y por ende en nuestra comarca, se administra la BCG de forma universal, por inclusión en el calendario vacunal infantil, desde la década de 1980.
Se han considerado curados aquellos enfermos que han cumplimentado la totalidad del tratamiento y cuya evolución clínica y radiológica han sido compatibles con la curación. En todos los pacientes que mantenían expectoración se ha confirmado microbiológicamente la negativización de los cultivos de Lowenstein de esputo en controles mensuales. En este sentido y siguiendo los criterios de la American Thoracic Society, hemos extendido la duración de la fase de continuación del tratamiento durante un mínimo de 4 meses tras la negativización de los cultivos mensuales de control5.
Estrategias desde el sistema sanitarioA partir de septiembre de 1999 se han llevado a cabo reuniones en los centros de salud más importantes de la comarca para implicar la atención primaria en el diagnóstico precoz de los casos de enfermedad tuberculosa y en el estudio de contactos de cada caso índice. En enero de 2003 se ha implantado el Plan de Control de la Tuberculosis del País Vasco, que aporta fundamentalmente la figura de la "gestora de caso" y la centralización de todos los datos en Vitoria-Gasteiz.
Métodos estadísticosToda la información ha sido recogida en una base de datos Access 2000 y el procesamiento estadístico se ha llevado a cabo mediante el programa EpiInfo (versión 3.2.2). Para la comparación de variables cualitativas se ha utilizado la técnica del chi al cuadrado y para la comparación de una variable cuantitativa y otra cualitativa se ha utilizado la t de Student. Las diferentes tasas de incidencia incluyendo los grupos etarios se han calculado de acuerdo con los datos poblacionales correspondientes a los padrones municipales de 1996 y 2001, sobre una población censada en 75.303 habitantes6.
ResultadosEn el período comprendido entre el 1 de enero de 1995 y el 31 de diciembre de 2006 se han diagnosticado 584 pacientes con enfermedad tuberculosa en nuestra comarca (352 hombres y 232 mujeres). De ellos, 509 casos (87,1%) han sido respiratorios (373 pulmonares, 56 pleuropulmonares, 80 pleurales) y 75 pacientes (12,9%) han tenido afectación exclusivamente extrarrespiratoria (31 casos con afectación ganglionar, 16 osteoarticular, 15 genitourinaria, 4 casos de afectación meníngea, 3 de enfermedad pericárdica, 2 hepatitis granulomatosas, 2 tuberculosis cutáneas, 1 caso con afectación laríngea y otro de cavum). Con relación a los métodos, con el criterio 1 han sido diagnosticados 443 pacientes (75,8%), con el criterio 2, 35 pacientes (5,9%), con el criterio 3, 55 pacientes (9,4%) y con el criterio 4, 51 pacientes (8,7%).
Desde una perspectiva evolutiva podemos dividir el período objeto de estudio en tres cuatrienios (1995-1998, 1999-2002, 2003-2006), con el ánimo de comparar el discurrir de las variables epidemiológicas fundamentales en cuestión. Si asumimos el período intermedio como "transitorio", las diferencias entre el primero y el último se hacen más evidentes y nos permiten una mejor valoración de los 12 años del estudio. De esta forma, observamos los siguientes resultados:
- –
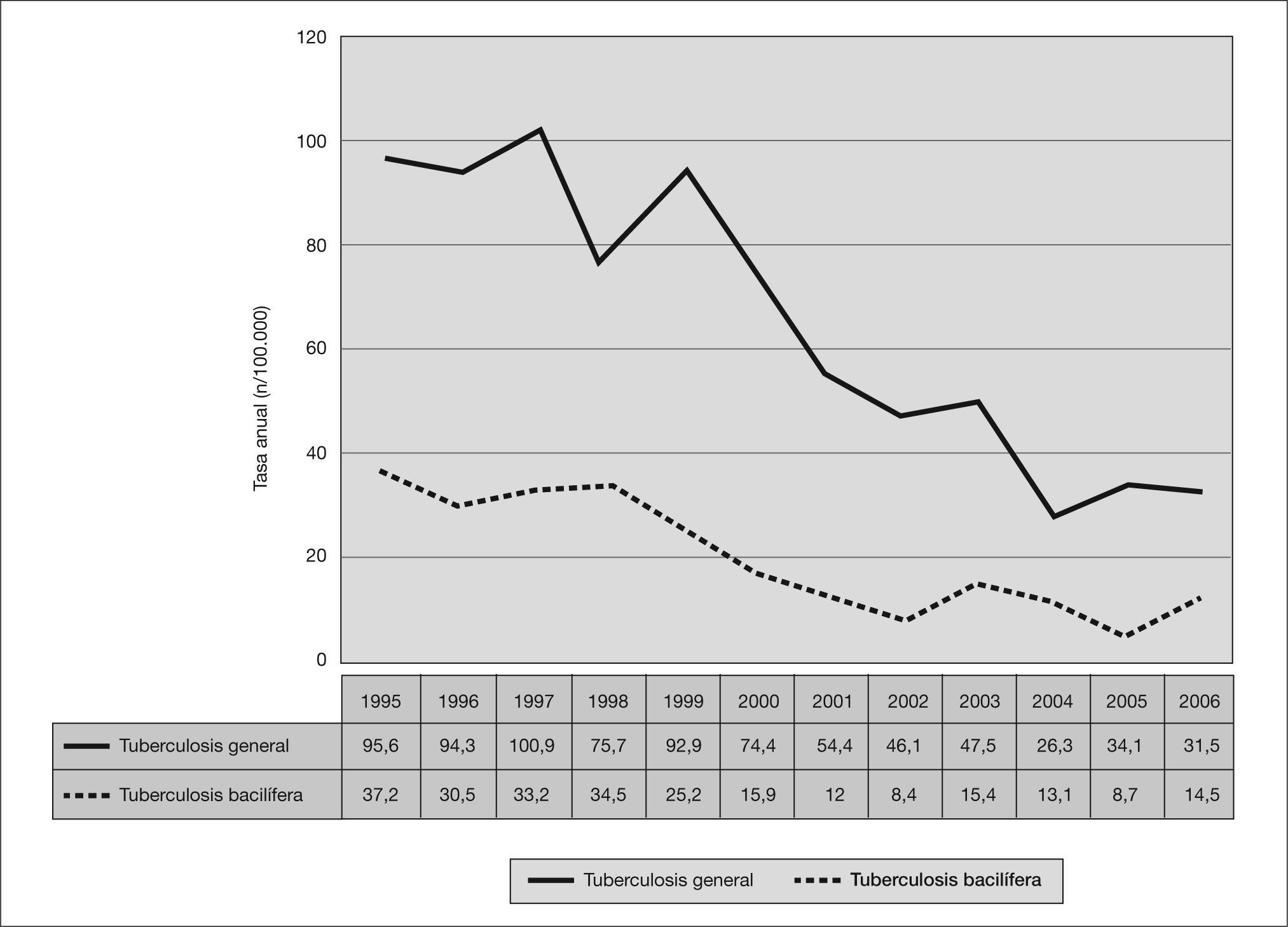
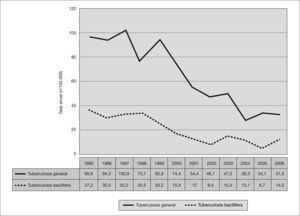
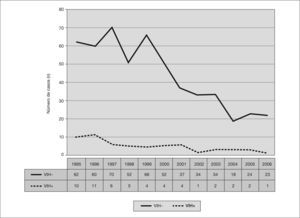
La tasa de incidencia media de tuberculosis ha sido de 64,5 casos por 100.000 habitantes y año de seguimiento, con una evolución descendente clara desde 1999; así pues, mientras en el cuatrienio 1995-1998 la tasa de incidencia media era de 91,6 casos por 100.000 habitantes y año, en el período 2003-2006 ésta era de 34,9 por 100.000 y año (fig. 2).
- –
La tasa media de incidencia de bacilíferos ha sido de 20,7 casos por 100.000 habitantes y año de seguimiento, evidenciándose un descenso progresivo desde 1998, desde una tasa media de 33,8 enfermos bacilíferos por 100.000 habitantes y año en el primer cuatrienio 1995-1998 hasta 12,9 por 100.000 y año en el cuatrienio 2003-2006 (fig. 2).
- –
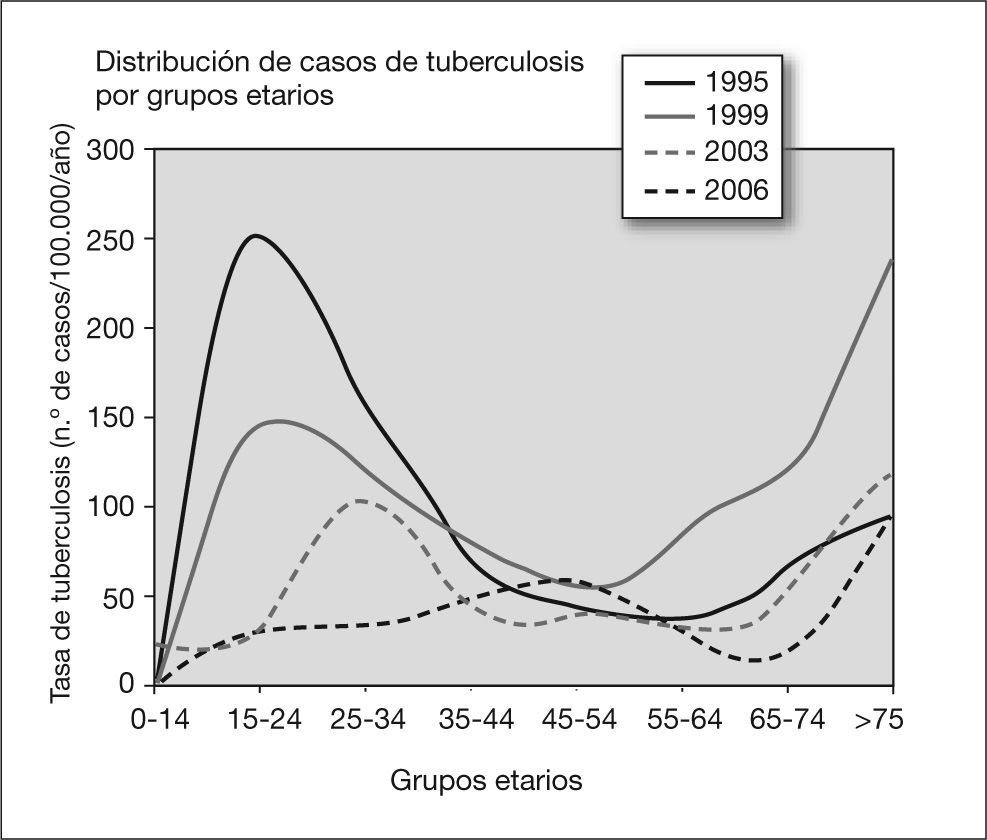
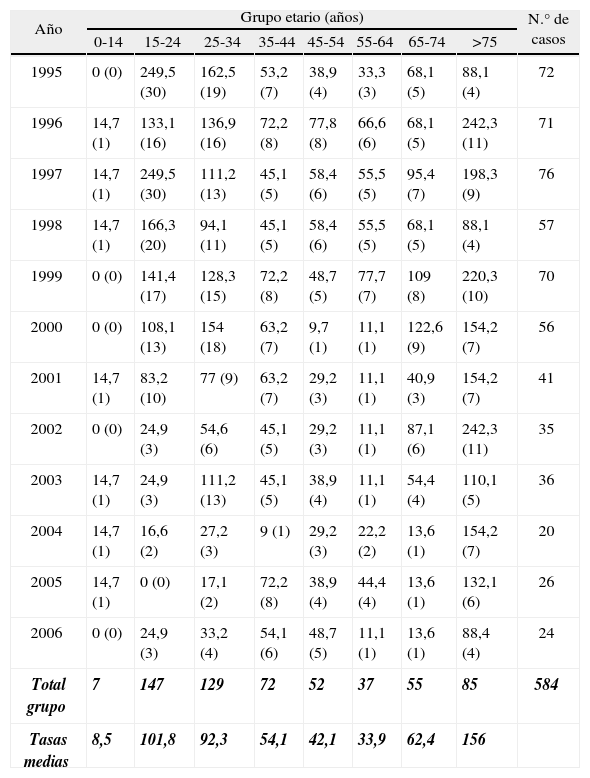
En cifras absolutas, el grupo etarlo más afectado ha sido el de 15-24 años (147 casos), seguido del de 25-34 años (129 casos) y el de mayores de 75 años (85 casos); no obstante, la tasa de incidencia anual media más alta por grupos etarios corresponde a los mayores de 75 años, con 156 casos por 100.000 habitantes y año durante los 12 años de estudio. Mientras que en el cuatrienio 1995-1998 el grupo etarlo de 15-24 años aportaba la mayor carga de enfermedad tuberculosa, con 96 casos en cifras absolutas y una tasa media de incidencia de 199 casos por 100.000 habltantes y año, la edad media de los pacientes afectados ha ido aumentando de forma progresiva y en el período 2003-2006 el grupo de mayores de 75 años era el dominante con 22 casos y una tasa de incidencia media de 121 casos por 100.000 habitantes y año. El grupo etarlo menos afectado, y por llamativa diferencia, ha sido el de 0-14 años, con un total de 7 casos y una tasa de incidencia media de 8,5 casos por 100.000 habitantes y año (tabla 1 y fig. 3).
Tabla 1.Distribución de la tasa de incidencia de tuberculosis por grupos etarios (n.° de casos por 100.000 habitantes y año) en la comarca del Bajo Deba en el período 1995-2006 (entre paréntesis el n.° de casos en cifras absolutas)
Año Grupo etario (años) N.° de casos 0-14 15-24 25-34 35-44 45-54 55-64 65-74 >75 1995 0 (0) 249,5 (30) 162,5 (19) 53,2 (7) 38,9 (4) 33,3 (3) 68,1 (5) 88,1 (4) 72 1996 14,7 (1) 133,1 (16) 136,9 (16) 72,2 (8) 77,8 (8) 66,6 (6) 68,1 (5) 242,3 (11) 71 1997 14,7 (1) 249,5 (30) 111,2 (13) 45,1 (5) 58,4 (6) 55,5 (5) 95,4 (7) 198,3 (9) 76 1998 14,7 (1) 166,3 (20) 94,1 (11) 45,1 (5) 58,4 (6) 55,5 (5) 68,1 (5) 88,1 (4) 57 1999 0 (0) 141,4 (17) 128,3 (15) 72,2 (8) 48,7 (5) 77,7 (7) 109 (8) 220,3 (10) 70 2000 0 (0) 108,1 (13) 154 (18) 63,2 (7) 9,7 (1) 11,1 (1) 122,6 (9) 154,2 (7) 56 2001 14,7 (1) 83,2 (10) 77 (9) 63,2 (7) 29,2 (3) 11,1 (1) 40,9 (3) 154,2 (7) 41 2002 0 (0) 24,9 (3) 54,6 (6) 45,1 (5) 29,2 (3) 11,1 (1) 87,1 (6) 242,3 (11) 35 2003 14,7 (1) 24,9 (3) 111,2 (13) 45,1 (5) 38,9 (4) 11,1 (1) 54,4 (4) 110,1 (5) 36 2004 14,7 (1) 16,6 (2) 27,2 (3) 9 (1) 29,2 (3) 22,2 (2) 13,6 (1) 154,2 (7) 20 2005 14,7 (1) 0 (0) 17,1 (2) 72,2 (8) 38,9 (4) 44,4 (4) 13,6 (1) 132,1 (6) 26 2006 0 (0) 24,9 (3) 33,2 (4) 54,1 (6) 48,7 (5) 11,1 (1) 13,6 (1) 88,4 (4) 24 Total grupo 7 147 129 72 52 37 55 85 584 Tasas medias 8,5 101,8 92,3 54,1 42,1 33,9 62,4 156 - –
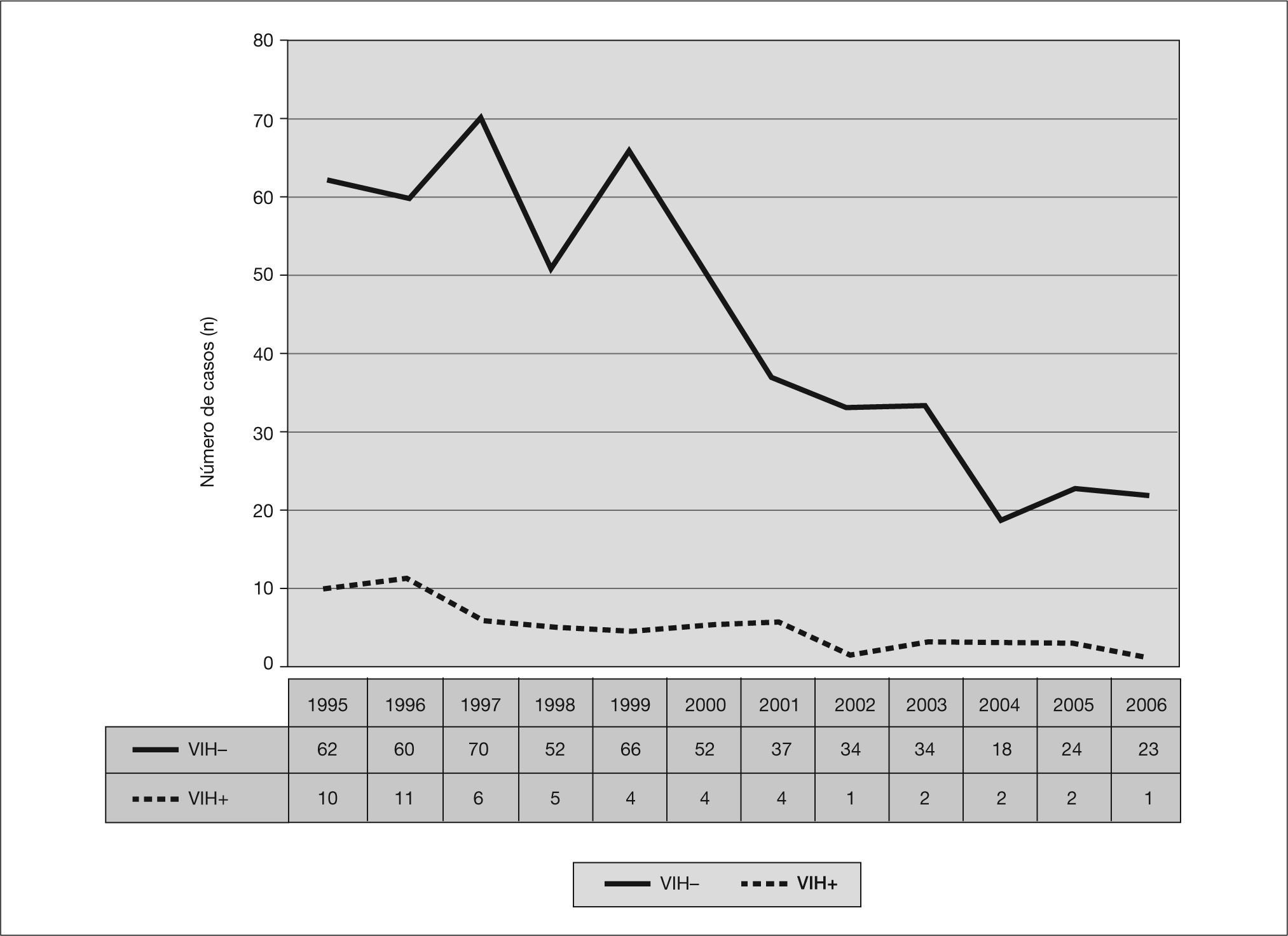
Con relación a los factores de riesgo y comorbilidad, el contacto reciente con un enfermo tuberculoso se ha documentado en 115 casos (19,7%); otras comorbilidades varias (alcoholismo, diabetes, insuficiencia renal, tratamiento con glucocorticoides o inmunosupresores, neoplasias, pérdidas ponderales extremas y hemocromatosis, entre otras) se han objetivado en 63 pacientes (10,7%). Un total de 9 pacientes eran inmigrantes (1,5%). Se ha detectado resistencia a isoniacida en 4 de un total de 287 cepas testadas (1,4%), y en ningún caso a rifampicina. La coinfección por VIH se ha diagnosticado en 52 pacientes (8,9%), de los que 45 (86,5%) eran adictos a drogas por vía parenteral (ADVP). Desde una perspectiva evolutiva hemos pasado de reportar 32 paclentes coinfectados de un total de 276 tuberculosos (11,6%) en el primer cuatrienio (1995-1998) a 7 de un total de 106 (6,6%) en el tercer cuatrienio (2003-2006); y desde 1997 el porcentaje anual de coinfectados por VIH ha sido inferior al 10% (fig. 4).
- –
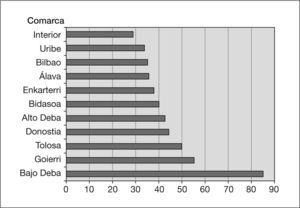
En la distribución de casos por municipios, los que han soportado una mayor carga de tuberculosis en cifras absolutas han sido Eibar (258 casos) y Ermua (179 casos), Elgoibar se distancia con 67 casos y con cifras inferiores se encuentran Soraluze (29 casos), Deba (21 casos), Mutrlku (17 casos) y Mendaro (13 casos).
Con relación al análisis del sistema sanitario, se ha obtenido confirmación microbiológica en nuestra comarca en 368 pacientes de un total de 429 con tuberculosis pulmonar o pleuropulmonar (85,7%), y en 75 de un total de 155 pacientes con tuberculosis extrapulmonar (48,3%), incluyendo en este último concepto las formas pleurales sin clínica ni afectación radiológica pulmonar.
El resultado del tratamiento ha sido satisfactorio en 505 pacientes (86,5%) en la comarca del Bajo Deba y en 1.956 pacientes de un total de 2.525 diagnosticados en Guipúzcoa en el mismo período (77,5%) (p < 0,01); ha sido insatisfactorio en 38 (6,5%) y 354 (14%) pacientes, respectivamente (p < 0,01), y han fallecido 41 pacientes (7%) en el Bajo Deba y 215 (8,5%) en Guipúzcoa. De los 38 pacientes con resultado insatisfactorio, 37 lo han sido en el período 1995-2002 (de un total de 478 pacientes: 7,7%), y tan sólo un caso lo ha sido en el período 2003-2006 (de un total de 106 pacientes: 0,9%) (p < 0,01).
DiscusiónLa incidencia de tuberculosis se encuentra en fase ascendente en todo el mundo según dictan todos los informes realizados en los últimos 15 años, período en el que se han constatado entre 7 y 8 millones de casos nuevos anuales y aproximadamente 2 millones de fallecidos por año, así como un aumento de la carga mundial de enfermedad tuberculosa a un ritmo anual del 1,8% en cifras absolutas y del 0,4% en tasa de incidencia anual2,7,8. De no producirse un cambio, para 2015 se estima que habrá 10 millones de nuevos enfermos con una tasa de incidencia global de 150 casos por 100.000 habitantes. Preocupa además sobremanera el fenómeno de la multirresistencia en determinados "puntos calientes" de Europa Oriental y Asia y la expansión a estos territorios del VIH, con el consiguiente riesgo de aparición de una subpoblación inmunodeprimida, enferma y potencial transmisora de una variante tuberculosa de difícil tratamiento y alta mortalidad en un mundo en el que las migraciones intercontinentales crecen de forma exponencial1,8-10.
Europa Occidental ha mantenido tasas de incidencia tuberculosa inferiores a 20-25 casos por 100.000 habitantes y año, con la excepción de España y Portugal. En nuestro país, y ante la ausencia de un plan nacional de tuberculosis, entre mayo de 1996 y abril de 1997 se llevó a cabo el PMIT con la participación de 13 comunidades autónomas, con el que se abarcó al 66,5% de la población española del momento y con una tasa global resultante de 38,5 casos por 100.000 habitantes. Dentro del País Vasco, la comarca del Bajo Deba destacó ampliamente con 85 casos por 100.000 habitantes (fig. 1). Un análisis de la incidencia en la misma en el período 1995-2006 demuestra que tal situación no era un fenómeno aislado, sino mantenido al menos desde 1995 hasta 1999, año a partir del cual iniciamos un descenso paulatino que se acelera en 2003 (fig. 2).
La incidencia de enfermos bacilíferos y en un tiempo concreto nos indica el "grado de presencia del bacilo" en una comunidad: a mayor incidencia se asume mayor presencia en forma de focos activos y contagiosos y se traduce en un peor control epidemiológico11. En nuestra comarca las tasas de incidencia de enfermos bacilíferos han discurrido de forma paralela a la incidencia de tuberculosis general, con unos valores elevados en "meseta" en el período 1995-1998 y una tónica en descenso posterior (fig. 2).
El análisis de la distribución de casos de tuberculosis por grupos etarios en el período en estudio es compatible también con una evolución satisfactoria desde el punto de vista epidemiológico: en el primer cuatrienio (1995-1998) los grupos etarios más afectados son los adolescentes y los de primera edad adulta (15-34 años) (tabla 1 y fig. 3), fenómeno indicativo de la presencia de múltiples focos infecciosos activos en la comunidad, predominio de primoinfecciones y alta contagiosidad; la situación evoluciona progresivamente y en el cuatrienio 2003-2006 la "pirámide" de enfermos jóvenes ha desaparecido casi por completo y el grupo etario más afectado es el de mayores de 75 años, más proclives a enfermar por reactivación endógena de infección antigua y, en general, menos contagiosos por ser menos bacilíferos12,13.
Es llamativa la proporcionalmente bajísima incidencia de tuberculosis en el grupo etario de 0-14 años (7 casos en cifras absolutas y una tasa media de 8,5 casos por 100.000 habitantes y año). Dado que el grado de exposición al bacilo en la comunidad no ha de ser distinta de la de otros grupos etarios y que incluso su predisposición a desarrollar enfermedad tuberculosa es superior14, la explicación más plausible se centraría en la vacuna de BCG como elemento protector. Ya desde la década de 1990 se demostró que esta vacuna ejercía una protección del 75-86% con relación a las formas miliar y meníngea en edad infantil15; en fechas recientes se ha documentado una protección global del 52% en tuberculosis pulmonar y extrapulmonar16 e incluso un efecto protector añadido del 24% respecto a infectarse por Mycobacterium tuberculosis en niños convivientes con tuberculosos bacilíferos17. Mientras se logra una vacuna de superior efectividad, la del BCG evita un caso de meningitis tuberculosa por cada 3.435 niños vacunados en el mundo18; países de nuestro entorno europeo occidental, como el Reino Unido y Francia, con incidencias de tuberculosis muy inferiores a la nuestra, han mantenido la vacunación universal con BCG y ahora se plantean el reducirla a áreas geográficas con alta incidencia (superior a 40 por 100.000) y a determinados grupos de riesgo19. En España suspendimos la vacunación universal con BCG en la década de 1980 sin cumplir los criterios de la Unión Internacional Contra la Tuberculosis y las Enfermedades Respiratorias (UICTER) para su retirada20, que siguen expresamente vigentes hoy día18. Tan sólo el País Vasco de forma oficial y Asturias de forma oficiosa la mantienen en sus calendarios de vacunación infantil; y son estas dos comunidades las que reportaron incidencias significativamente más bajas de tuberculosis infantil en el PMIT, como bien nos recordó el doctor Pérez-Trallero hace un año21. Los detractores de la vacuna del BCG aducen también su interferencia con la tuberculina, fenómeno en vías de ser soslayado por el advenimiento de las técnicas de medición de interferón-gamma para el diagnóstico de la tuberculosis22,23. La experiencia de la comarca del Bajo Deba durante estos 12 años de estudio bien podría considerarse un experimento a gran escala, en el que una comunidad con altísima incidencia tuberculosa y vacunación universal con BCG mantiene un grupo etario infantil casi libre de enfermedad.
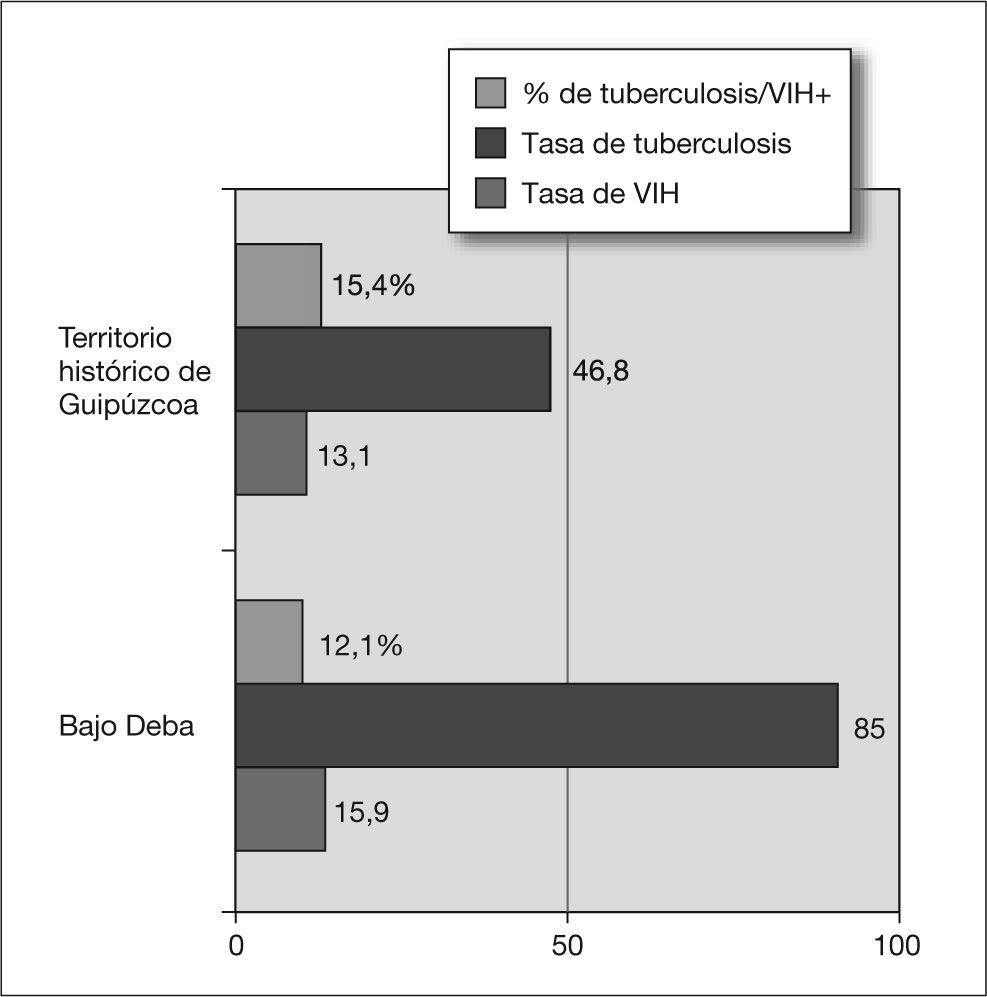
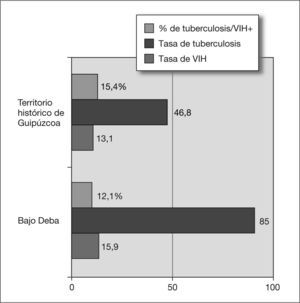
Según se ha detallado con anterioridad, no se ha objetivado multirresistencia y tan sólo en 4 cepas de 287 testadas se ha detectado resistencia a isoniacida, lo que supone el 1,4%. Con relación a la inmigración, 9 pacientes han sido inmigrantes (1,5%), dato que queda lejos de toda significación epidemiológica. La infección por el VIH constituye en la actualidad el factor de riesgo más importante para el desarrollo de la enfermedad tuberculosa, riesgo que se ha cifrado en el 5-12% anual o bien 12-30 veces superior al 0,4% anual que presentan los pacientes controles seronegativos24-26, y multiplicándose por 170 dicho riesgo en caso de pacientes con criterios de sida27. En el aspecto epidemiológico existe una relación lineal entre la prevalencia de la coinfección por tuberculosis/VIH y la incidencia de enfermedad tuberculosa en una población dada28. No obstante, y a pesar de las limitaciones en los datos de que disponemos, todo sugiere que la coinfección por VIH explica tan sólo una parte de nuestra alta incidencia tuberculosa: si bien en los 12 meses que duró el PMIT la incidencia de VIH en el Bajo Deba fue superior a la media guipuzcoana (15,9 y 13,1 casos por 100.000 habitantes, respectivamente), el porcentaje de tuberculosos coinfectados por el VIH fue superior en Guipúzcoa: el 15,4% sobre una incidencia tuberculosa de 46,8 por 100.000, frente al 12,1% de tuberculosos coinfectados por el VIH sobre una incidencia tuberculosa de 85 por 100.000 en el Bajo Deba en el mismo período (fig. 5). En resumen, se habían diagnosticado muchos más tuberculosos de los que habría correspondido por incidencia de VIH en comparación directa con la provincia. En consonancia con ello, a partir de 1996 se universalizó la triple terapia antirretroviral en Guipúzcoa con la consiguiente "detención" del deterioro inmunológico en los coinfectados y desde 1997 el porcentaje anual de tuberculosos seropositivos en nuestra comarca es inferior al 10%; sin embargo, la incidencia absoluta de tuberculosis en la misma no inició su declive hasta 1999 (fig. 4).
Tasas de incidencia de tuberculosis y virus de la inmunodeficiencia humana (VIH) (en número de casos por 100.000 habitantes) en la comarca del Bajo Deba y en el territorio histórico de Guipúzcoa durante los 12 meses del PMIT (1996-1997), así como el porcentaje de enfermos tuberculosos seropositivos de ambos territorios en dicho período.
Nuestro grado de confirmación microbiológica (el 85,7% en los casos de tuberculosis pulmonar y el 48,3% en los casos extrapulmonares) es muy satisfactoria si nos comparamos con los resultados del PMIT (el 72,5% de los casos pulmonares y el 39,7% de los casos extrapulmonares). En nuestro estudio, los casos extrapulmonares han tenido un porcentaje de confirmación microbiológica sustancialmente inferior a los pulmonares (aunque superior al resultado del PMIT), en parte por la naturaleza paucibacilar de las lesiones tuberculosas extrapulmonares29, y en parte por los 80 casos de tuberculosis pleural aislada, de los cuales 37 casos han sido diagnosticados exclusivamente mediante la determinación de la ADA en conjunción con una tuberculina positiva y un líquido pleural linfocitario según las recomendaciones de Light4 anteriormente referenciadas para zonas de alta incidencia tuberculosa; en 30 casos se ha obtenido un cultivo positivo de líquido y/o biopsia pleural y los restantes 13 casos se han diagnosticado con biopsia pleural histopatológicamente positiva.
El grado de cumplimiento del tratamiento ha sido muy satisfactorio en nuestra comarca: se ha obtenido un resultado satisfactorio en 505 pacientes (86,5%) frente a 1.956 pacientes (77,5%) en Guipúzcoa (p < 0,01). Por añadidura, al haber fallecido un porcentaje similar en ambos territorios (el 7 y el 8,5%, respectivamente) la diferencia ha sido igualmente significativa desde el punto de vista estadístico en los pacientes con resultado insatisfactorio: 38 pacientes (6,5%) en nuestra comarca frente a 354 pacientes (14%) en Guipúzcoa. Si los comparamos de nuevo con los resultados del PMIT las diferencias son todavía superiores a nuestro favor, ya que de un total de 4.240 casos recuperados tan sólo se había obtenido un resultado satisfactorio en el 70,3% de los casos en población nativa y en el 54,9% de los casos en población inmigrante30.
La comarca del Bajo Deba presenta, por tanto, una alta incidencia de tuberculosis desacorde con el entorno europeo occidental en el que se encuentra. No obstante, su evolución epidemiológica está siendo satisfactoria. La necesidad de un plan nacional de tuberculosis es ineludible si queremos conocer nuestra situación con fiabllldad y alcanzar el mismo grado de control de la tuberculosis que en nuestro entorno europeo.