A pesar de la generalización de las vacunas y las altas tasas de inmunización en nuestro medio, la tos ferina sigue representando un problema epidemiológico importante y una enfermedad frecuente y grave en la población pediátrica, sobre todo en lactantes menores de 6 meses con vacunación no iniciada o incompleta1–5. Nuestro objetivo fue conocer las características, la evolución y el número de casos de tos ferina diagnosticados durante 4 años (2004–2007) en nuestro centro con el fin de identificar aspectos clínicos y de laboratorio con valor predictivo para su diagnóstico. Se realizó un estudio analiticoobservacional. Se seleccionaron las 562 muestras de aspirado nasofaríngeo de los 303 pacientes con sospecha clínica de tos ferina y el resultado de las pruebas diagnósticas fue la siguiente: inmunofluorescencia directa (143), reacción en cadena de la polimerasa (130) y cultivos Bordet-Gengou (289).
Se confirmaron 96 casos (tabla 1): 38 (39,6%) en 2004, 7 (7,3%) en 2005, 17 (17,7%) en 2006 y 34 (35,4%) en 2007; el diagnóstico más frecuente fue entre los meses de mayo a septiembre (el 76 frente al 38,6%; p<0,01). La mediana de edad fue de 2,8 meses (p25–75: 1,5–7,9 meses); el 71,9% eran menores de 6 meses y el 58,3% eran niñas. Todos presentaban tos paroxística en salvas (mediana de evolución: 7 días; p25–75: 6–15 días), cianosis (49%), gallo inspiratorio (31,3%), vómitos (31,3%), apnea (22,9%), convulsiones (4,2%) y fiebre (3,1%). En 73 casos (76%) se conocía el estado vacunal y el 58,3% había recibido una o ninguna dosis. En 37 casos (38,5%) se realizó radiografía de tórax que detectó en 7 pacientes (7,3%) infiltrado o atelectasia. En 24 casos (25%) se realizó analítica, en la que la mediana de leucocitos fue de 20.200/mm3 (p25–75: 14.500–24.000/mm3), de linfocitos 12.297/mm3 (p25–75: 8.450–14.500/mm3) y de proteína C reactiva 5mg/l (p25–75: 4,1–8,5mg/l). Requirieron hospitalización 45 niños (46,9%) (estancia mediana: 7 días; p25–75: 5–15 días), de los que 13 precisaron oxigenoterapia (28,8%) y 15 ingreso en la UCIP (33,3%). Estos últimos tenían una edad mediana de 1,1 meses (p25–75: 0,7–1,8 meses) y todos eran menores de 3 meses, este grupo de edad se relaciona con mayor riesgo de ingreso en la UCIP (p<0,0001). Diecinueve niños (19,8%) requirieron ventiloterapia. Fallecieron 3 niños (3,1%), todos menores de 3 meses (2 no habían iniciado vacunación). Dos de ellos eran prematuros moderados. Los 3 presentaron crisis de tos cianosante de más de una semana de evolución con hiperleucocitosis (rango: 80.000/mm3–120.000/mm3); tenían bronconeumonía grave, y requirieron ventilación mecánica de alta frecuencia. Dos fallecieron por hipoxemia refractaria e hipertensión pulmonar con inestabilidad hemodinámica resistente al tratamiento inotrópico y el tercero, por fallo multiorgánico tras inicio de membrana de oxigenación extracorpórea venovenosa.
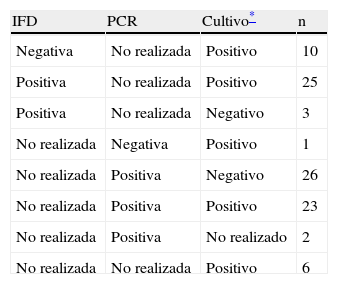
Resultados de los test diagnósticos (casos confirmados)
| IFD | PCR | Cultivo* | n |
| Negativa | No realizada | Positivo | 10 |
| Positiva | No realizada | Positivo | 25 |
| Positiva | No realizada | Negativo | 3 |
| No realizada | Negativa | Positivo | 1 |
| No realizada | Positiva | Negativo | 26 |
| No realizada | Positiva | Positivo | 23 |
| No realizada | Positiva | No realizado | 2 |
| No realizada | No realizada | Positivo | 6 |
IFD: inmunofluorescencia directa; PCR: reacción en cadena de la polimerasa.
Al comparar los pacientes con tos ferina confirmada con el resto de los pacientes estudiados y diagnosticados finalmente de otros procesos respiratorios, se observaron diferencias en la distribución en cuanto a sexo (el 58,3 niñas frente al 42,5%; p = 0,01); en la presencia de episodios cianosantes (el 49 frente al 25,6%; p<0,01), apneas (el 22,9 frente al 7,7%; p<0,01) y convulsiones (el 4,2 frente al 0,5%; p = 0,036); en la leucocitosis (mediana de 20.200 frente a 13.100/mm3; p<0,05) y los linfocitosis (mediana de 12.297/mm3 frente a 6.700/mmcc; p = 0,001); en los ingresos en la UCIP (el 15,6 frente al 1,4%; p<0,001), y en el número de muertes (el 3,1 frente al 0%; p<0,05).
Los datos de este estudio reflejan 2 picos de mayor diagnóstico de tos ferina en los años 2004 y 2007 y una afectación predominante de lactantes menores de 6 meses, lo que confirma que la tos ferina sigue representando una de las enfermedades que debe considerarse a pesar de la vacunación universal y las medidas epidemiológicas, sin llegar a controlarse los brotes epidémicos cíclicos característicos. El tratamiento de los pacientes con sospecha de tos ferina es complejo dada la ausencia de pruebas de confirmación en tiempo real. Este hecho tiene mayor relevancia en los servicios de urgencias. Basándonos en la definición de los Centers for Disease Control and Prevention5, con alta sensibilidad y escasa especificidad, muchos de los pacientes quedarían fuera del grupo de sospecha, entre ellos los niños con apneas y convulsiones. Nuestro estudio, al igual que otros con características similares5–7, añade variables clinicoepidemiológicas y analíticas a la definición descrita, que aumenta las posibilidades de confirmación diagnóstica. Así, la tos ferina debe ser siempre un diagnóstico de sospecha ante todo lactante con tos, más probable durante los meses cálidos (primavera y verano), con clínica de apnea, cianosis o convulsiones, en las que la presencia de leucocitosis y linfocitosis reforzaría esta sospecha. Cabe destacar que aunque en los próximos años se observe una disminución en los casos diagnosticados, se debe pensar en la posibilidad de ciclos epidémicos característicos de Bordetella que puedan mostrar variación interanual de los casos confirmados de tos ferina sin tendencia a disminuir. Dada la elevada prevalencia (12–50%)8–10 de portadores en adolescentes y adultos, deberían realizarse campañas informativas dirigidas a los médicos de familia para perseguir y tratar estos casos e intentar implantar un sistema de vacunación en la edad adulta.