En la Comunidad de Madrid se incluyó la vacuna frente a varicela en el calendario infantil en noviembre del 2006 a los 15 meses de edad. Dicha recomendación se retiró en enero del 2014. Se estima la seroprevalencia de anticuerpos frente al virus tras los 2-3 primeros años desde la inclusión de la vacuna y su evolución desde 1999.
Material y métodoEstudio descriptivo transversal. La población diana son los residentes en la Comunidad de Madrid entre 2 y 60 años. La medición de anticuerpos IgG se realizó mediante técnicas de ELISA. Se estima la seroprevalencia según características sociodemográficas mediante regresión logística múltiple. Los resultados se comparan con encuestas previas. Asimismo, se presentan la seroprevalencia y la media geométrica de anticuerpos según el estado vacunal y los antecedentes de la enfermedad. El nivel de confianza utilizado es del 95%.
ResultadosParticiparon 4.378 sujetos, con una tasa de respuesta del 69%. La seroprevalencia estimada es del 95,3% (IC del 95%, 94,6%-95,9%). Más del 90% de los niños a partir de los 10 años de edad presentan anticuerpos. La seroprevalencia fue mayor en personas con menor nivel educativo. La seroprevalencia de inmunidad vacunal supera el 90% en el primer año tras la vacunación pero en el segundo año desciende hasta el 82,6% (IC del 95%, 56,0-94,7). Se encontraron diferencias significativas con las encuestas anteriores atribuibles a la vacunación universal.
DiscusiónEs necesario continuar la vigilancia epidemiológica para valorar el impacto de la retirada de la recomendación de vacunar a los 15 meses de edad.
In November 2006, the Community of Madrid included the chickenpox vaccine into the immunisation schedule for children from 15 months of age. This was withdrawn in January 2014. Seroprevalence of antibodies to the virus is estimated after the first 2-3 years from the inclusion of the vaccine, and as well as its evolution since 1999.
Material and methodA cross-sectional study was conducted on the target population consisting of residents in the Community of Madrid between 2 and 60 years of age. Measurement of IgG antibodies was performed using an ELISA technique. Seroprevalence was estimated according to sociodemographic characteristics using multiple logistic regressions. The results are compared with previous surveys. Also, the seroprevalence and geometric mean of the antibody according immunisation status and history of the disease are presented. The confidence level used is 95%.
ResultsA total of 4,378 subjects were included, with a response rate of 69%. The estimated seroprevalence was 95.3% (95% CI: 94.6% - 95.9%). Over 90% of children from the age of 10 have antibodies. The seroprevalence was higher in people with less education. The seroprevalence of immunity vaccine exceeds 90% in the first year after vaccination, but in the second year decreased to 82.6% (95% CI 56.0 - 94.7). Significant differences, attributable to universal vaccination, were found compared to previous surveys.
DiscussionContinued surveillance is needed in order to assess the impact of the withdrawal of the recommendation to vaccinate at 15 months.
La vacuna frente a la varicela parece efectiva para disminuir tanto la incidencia de la enfermedad1,2 como sus complicaciones3. Sin embargo, su utilización es muy controvertida. En la Unión Europea muchos países recomiendan vacunar a grupos de riesgo específicos y/o personas susceptibles (adolescentes y/o adultos) y otros siguen estrategias de vacunación universal infantil4. Un inconveniente que se ha puesto a la vacunación es el posible desplazamiento de la enfermedad de los niños hacia los adultos, donde es más grave5,6. Otra cuestión discutida es su influencia sobre la epidemiología del herpes zóster7-9.
En 1998 se comercializó en España la primera vacuna frente a la varicela para uso exclusivamente hospitalario. En 2004 se autorizó otra vacuna para su venta a través de oficinas de farmacia. En la Comunidad de Madrid (CM) se introdujo en el calendario de vacunaciones infantiles con financiación pública en julio del 2005, recomendando una dosis a los niños de 11 años que referían no haber pasado la enfermedad ni haber sido vacunados. Entre noviembre del 2006 y diciembre del 2013 se incluyó en el calendario infantil la vacunación con una dosis a los 15 meses, manteniendo la recomendación de los niños de 11 años. En enero del 2014 se dejó de recomendar la dosis de los 15 meses de edad y en el momento actual solo se recomienda vacunar a los niños de 12 años que no hayan pasado la enfermedad ni hayan sido vacunados, con una pauta de 2 dosis separadas al menos por un mes. La vacuna también está incluida desde el año 2005 en el calendario de vacunación del adulto para los nacidos en 1966 o después sin evidencia de inmunidad.
La CM realiza encuestas de serovigilancia periódicas como parte integrante de la Red de Vigilancia Epidemiológica. La primera se realizó en 1988 y, posteriormente, en los años 1993 y 1999. Los resultados presentados en este estudio corresponden a la IV Encuesta de Serovigilancia, llevada a cabo durante los años 2008 y 2009. En todas se ha estudiado la prevalencia de anticuerpos frente al virus de la varicela zóster (VVZ). La vacunación universal a los 15 meses llevada a cabo durante los 3 años anteriores a la realización de este estudio ha podido cambiar de forma relevante el perfil inmunológico de la población infantil. El objetivo de este trabajo es conocer la seroprevalencia de anticuerpos frente al VVZ y su evolución en la población de la CM.
MétodosEstudio observacional, descriptivo y transversal. La población diana son los residentes en la CM de 2 a 60 años de edad. Se realizó un muestreo por conglomerados bietápico, con estratificación de las unidades de primera etapa. El marco muestral lo constituyen los centros de extracción del Servicio Madrileño de Salud. La estratificación se realizó por condición socioeconómica y porcentaje de población inmigrante. La selección de los centros en cada estrato se realizó de forma proporcional al tamaño de la población atendida. El diseño muestral utilizado fue el mismo que el de las encuestas previas. El trabajo de campo se llevó a cabo en 2 fases (enero-junio del 2008 y octubre-diciembre del 2009). Para completar algunos cupos muestrales fue necesaria la citación a partir del registro de asegurados. Se excluyó a los pacientes con alguna enfermedad o condición que pudiera interferir con la respuesta inmunitaria.
Los sujetos seleccionados fueron encuestados por entrevistadores cualificados y posteriormente se les extrajo una muestra de suero. Se recogieron las siguientes variables: edad, sexo, país de origen, nivel de estudios y clase social. La clase social se asignó según la ocupación de acuerdo con la clasificación propuesta por la Sociedad Española de Epidemiología, de i(profesionales de nivel superior) a v (trabajadores no cualificados)10. Los resultados se presentan agrupando las categorías en i-ii, iii, iva y ivb-v.
Las muestras de suero se analizaron en el Laboratorio Regional de Salud Pública de la CM. La infección por VVZ se valoró mediante determinación de IgG específica frente al VVZ obtenido de cultivo celular mediante la técnica ELISA indirecta de origen comercial (Enzygnost, Siemens, Alemania). Los resultados se expresaron cualitativa y cuantitativamente. La cuantificación fue en miliunidades internacionales por mililitro (mUI/ml), realizada mediante procedimiento estandarizado de punto simple (método alfa). Se consideró positivo (entendido como superior al valor límite recomendado por el fabricante) cualquier resultado con un incremento de absorbancia neta mayor a 0,1. En condiciones óptimas, este valor equivale a un nivel teórico de 50 mUI/ml.
Se describen la tasa de respuesta y los motivos de no respuesta. La representatividad de la muestra se evaluó comparando la distribución según nivel de estudios y clase social con la correspondiente del Censo de Población y Viviendas (2001)11 y de la muestra del Sistema de Vigilancia de Factores de Riesgo de Enfermedades No Transmisibles de 2009 (SIVFRENT-A)12.
Se ha estimado la seroprevalencia según características sociodemográficas. Los posibles factores asociados a la presencia de anticuerpos frente al VVZ se analizaron mediante regresión logística múltiple: sexo y país de origen como variables dicotómicas y edad (7 categorías), nivel de estudios y clase social (4 categorías) como variables ordinales. Se obtuvieron las odds ratios para cada factor ajustadas por el resto de variables. Se presenta la seroprevalencia de la encuesta actual y las de las 2 encuestas anteriores (1993 y 1999)13,14. Las técnicas serológicas utilizadas en todas las encuestas fueron las mismas. Los resultados dudosos se consideraron positivos. Se estiman las razones de prevalencia (RP) por grupo de edad (entre 2 y 40 años) respecto a la encuesta realizada en 1999 y se presentan la seroprevalencia y la media geométrica (MG) de anticuerpos según el estado vacunal y la presencia de antecedentes de enfermedad. A los sujetos seronegativos se les asignó de manera arbitraria la mitad del punto de corte teórico (25 mUI/ml). La comparación de las seroprevalencias se llevó a cabo mediante la prueba de la chi al cuadrado y la de las MG mediante la prueba de la t de Student tras la transformación logarítmica de la variable. Las diferencias se expresan como RP y cociente de MG entre personas con inmunidad natural y vacunal (RPInm.nat/Inm.vac y MGInm.nat/Inm.vac).
En las estimaciones se consideró el tipo de muestreo y los intervalos de confianza se calcularon con un nivel de confianza del 95% y corregidos por el efecto del diseño. El análisis se realizó con el programa estadístico STATA 11.0.
El protocolo de estudio fue evaluado y aprobado por el Comité Ético de Investigación Clínica del Hospital Ramón y Cajal.
ResultadosHan participado 4.378 sujetos, con una tasa de respuesta de 69%. Los motivos de no respuesta fueron: falta de interés (57%), falta de tiempo (21%), temor a la extracción (11%), cantidad de sangre (7%) y sentirse débil (4%). No se detectan diferencias importantes en la distribución del nivel de estudios y el nivel socioeconómico en relación con las del censo y el SIVFRENT-A.
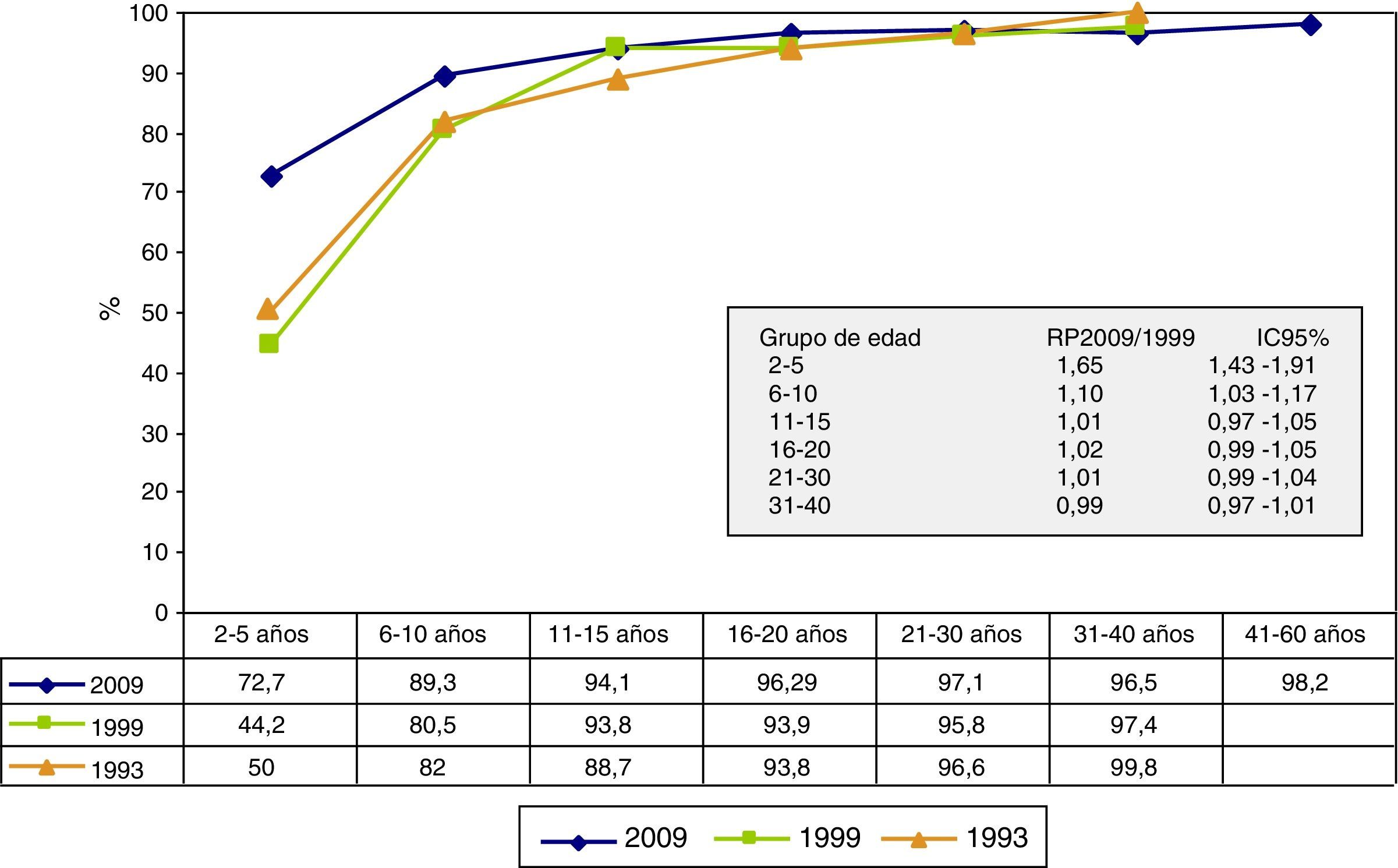
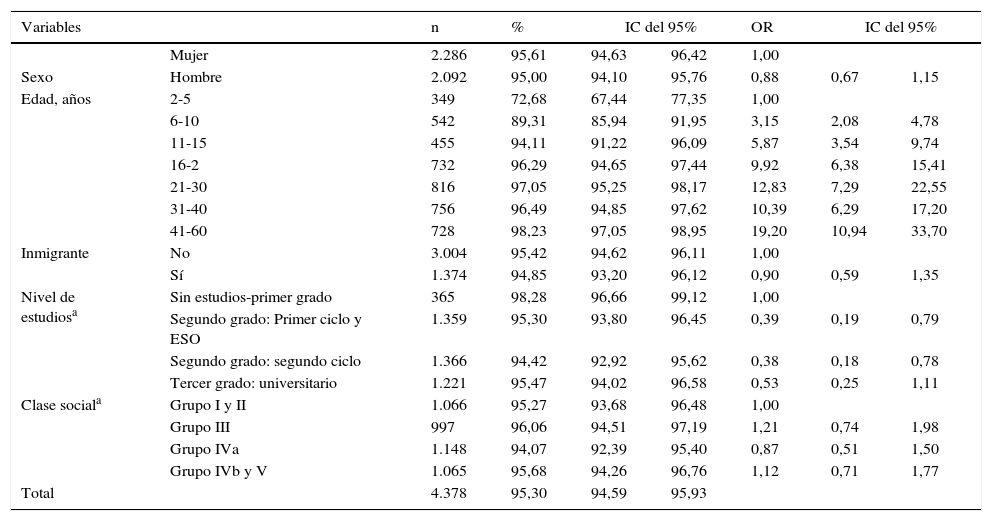
Globalmente, se encontró una prevalencia de individuos con anticuerpos contra el VVZ del 95,3% (IC del 95%, 94,6%-95,9%). La prevalencia aumentó progresivamente con la edad, superando el 90% de la población a partir de los 10 años. La seroprevalencia fue mayor entre las personas con menor nivel educativo (tabla 1).
Prevalencia de anticuerpos frente al VVZ según distintas variables. Comunidad de Madrid, 2008-2009
| Variables | n | % | IC del 95% | OR | IC del 95% | |||
|---|---|---|---|---|---|---|---|---|
| Mujer | 2.286 | 95,61 | 94,63 | 96,42 | 1,00 | |||
| Sexo | Hombre | 2.092 | 95,00 | 94,10 | 95,76 | 0,88 | 0,67 | 1,15 |
| Edad, años | 2-5 | 349 | 72,68 | 67,44 | 77,35 | 1,00 | ||
| 6-10 | 542 | 89,31 | 85,94 | 91,95 | 3,15 | 2,08 | 4,78 | |
| 11-15 | 455 | 94,11 | 91,22 | 96,09 | 5,87 | 3,54 | 9,74 | |
| 16-2 | 732 | 96,29 | 94,65 | 97,44 | 9,92 | 6,38 | 15,41 | |
| 21-30 | 816 | 97,05 | 95,25 | 98,17 | 12,83 | 7,29 | 22,55 | |
| 31-40 | 756 | 96,49 | 94,85 | 97,62 | 10,39 | 6,29 | 17,20 | |
| 41-60 | 728 | 98,23 | 97,05 | 98,95 | 19,20 | 10,94 | 33,70 | |
| Inmigrante | No | 3.004 | 95,42 | 94,62 | 96,11 | 1,00 | ||
| Sí | 1.374 | 94,85 | 93,20 | 96,12 | 0,90 | 0,59 | 1,35 | |
| Nivel de estudiosa | Sin estudios-primer grado | 365 | 98,28 | 96,66 | 99,12 | 1,00 | ||
| Segundo grado: Primer ciclo y ESO | 1.359 | 95,30 | 93,80 | 96,45 | 0,39 | 0,19 | 0,79 | |
| Segundo grado: segundo ciclo | 1.366 | 94,42 | 92,92 | 95,62 | 0,38 | 0,18 | 0,78 | |
| Tercer grado: universitario | 1.221 | 95,47 | 94,02 | 96,58 | 0,53 | 0,25 | 1,11 | |
| Clase sociala | Grupo I y II | 1.066 | 95,27 | 93,68 | 96,48 | 1,00 | ||
| Grupo III | 997 | 96,06 | 94,51 | 97,19 | 1,21 | 0,74 | 1,98 | |
| Grupo IVa | 1.148 | 94,07 | 92,39 | 95,40 | 0,87 | 0,51 | 1,50 | |
| Grupo IVb y V | 1.065 | 95,68 | 94,26 | 96,76 | 1,12 | 0,71 | 1,77 | |
| Total | 4.378 | 95,30 | 94,59 | 95,93 | ||||
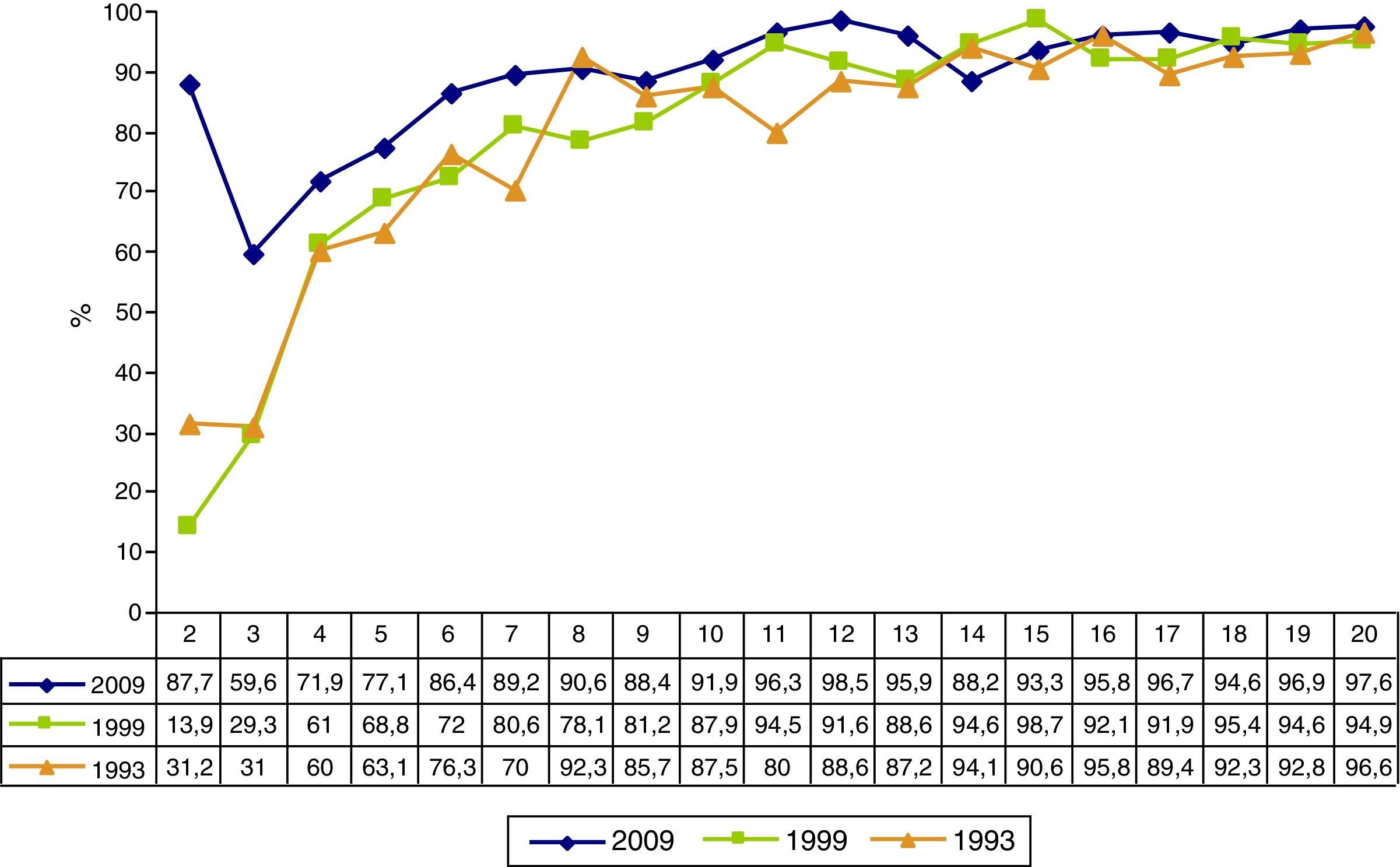
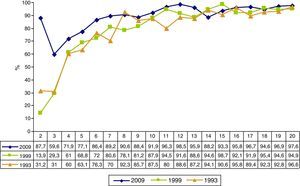
La seroprevalencia en 2009 fue más alta que en las 2 encuestas anteriores en todos los grupos de edad menores de 30 años (fig. 1). En relación con la encuesta de 1999, existen diferencias estadísticamente significativas en los grupos de edad de 2-5 (RP2009/1999=1,65 [IC del 95%, 1,43-1,91]) y 6-10 años (1,10 [IC95%: 1,03-1,17]). En la figura 2 se presenta la seroprevalencia año a año de edad entre los 2 y los 20 años. La seroprevalencia en 2009 fue más alta que en las 2 encuestas anteriores en todos los años de edad, excepto a los 8, 14, 15 y 18 años. Las mayores diferencias se aprecian en los niños de 2 y 3 años de edad.
La seroprevalencia de anticuerpos en personas sin antecedentes de varicela que han recibido una dosis de vacuna documentada (inmunidad vacunal) fue inferior a la seroprevalencia en personas con antecedentes de varicela no vacunados (inmunidad natural). En el grupo de 2-5 años estas seroprevalencias fueron del 80,9% (IC del 95%, 68,9-89,0) y del 96,1% (IC del 95%, 85,0-99,1), respectivamente, con una RPInm.nat/Inm.vac = 1,19 (IC del 95%, 1,04-1,37). La MG de anticuerpos fue también inferior en personas con inmunidad vacunal, siendo el cociente de MGInm.nat/Inm.vac en el grupo de 2-5 años de 4,17 (IC del 95%, 2,63-6,62). Si se considera el tiempo transcurrido desde la vacunación en niños de 2 a 15 años, la seroprevalencia y la MG disminuyen con el tiempo hasta transcurridos 4 años y a partir de ahí se produce un incremento. La seroprevalencia en los niños de 2-5 años es de 94,0 (IC del 95%, 68,7-99,1) y a partir del segundo año es inferior al 90%. La RP3-4 a/0-1 a=0,65 (IC del 95%, 0,42-1,02) y el cociente de MG3-4a/0-1a = 0,81 (IC del 95%, 0,26-2,54). Entre los sujetos sin antecedentes de varicela ni de vacunación (individuos supuestamente susceptibles), el 51,6% presentó anticuerpos frente a varicela y se observó un incremento de este porcentaje con la edad, superando el 70% en niños de 11-15 años y el 80% en el grupo de 16-20 años.
DiscusiónEn la década de los 90, la mayoría de los casos de varicela en España se presentaban en edad preescolar y escolar. En el grupo de 2-5 años, la prevalencia de anticuerpos frente al VVZ estaba cercana al 50%, entre los 6 y 9 años alcanzaba el 80% y superaba el 90% entre los 10 y 14 años15. En la CM, también en la década de los 90, la prevalencia de anticuerpos era similar13,14.
La autorización de la venta de la vacuna en farmacias desde 2004 y, posteriormente, su inclusión en el calendario de vacunaciones infantiles con diferentes estrategias y coberturas cambiaron significativamente la situación, produciéndose además diferencias según territorios. En Asturias, en 2009-201016, la seroprevalencia era similar a la del territorio nacional y a la de la CM en 1999. Sin embargo, en el presente estudio la seroprevalencia casi alcanza el 90% entre los 6 y los 10 años. En el País Vasco, en 2010, se observó una rápida adquisición de anticuerpos específicos en la edad infantil no atribuible a la vacunación, ya que esta se introdujo en el año 2005 para los niños de 10 años de edad sin antecedentes de varicela. La seroprevalencia en el grupo de 2-5 años era del 77,9%, en el de 6-9 años del 91,3% y en el de 10-14 del 97,8%17.
Se dispone de datos de seroprevalencia en la región Europea procedentes de sueros recogidos entre 1996 y 2003 (European Sero-Epidemiology Network 2)18. Ninguno de los 11 países participantes había incluido la vacunación frente a varicela en el calendario de vacunaciones sistemáticas en el momento de realización del estudio. La varicela en Europa se caracteriza por ser una enfermedad infantil, con una rápida adquisición de anticuerpos frente al virus, de tal manera que en la adolescencia temprana la mayoría de los individuos son seropositivos. Sin embargo, existen diferencias importantes en la tasa de transmisión del virus: en algunos países el virus se adquirió a edades más tempranas que en otros. Antes de los 5 años, el 97% de los niños eran seropositivos en Holanda, el 80,9%, en Bélgica y el 86,0% en Israel. Por encima del 90% de los adolescentes entre 10 y 15 años de edad eran seropositivos en todos los países, excepto en Italia, donde solo el 78% de los adolescentes de 15 años tenían anticuerpos. En 7 países la proporción de susceptibles es menor del 5% en el grupo de 20-29 años de edad. Valores por encima del 5% se encuentran en Italia (11,2%), Irlanda (6,2%), España (6,9%) e Inglaterra y Gales (7,1%). El presente estudio muestra que en la CM más del 90% de los adolescentes de 11-15 años de edad son seropositivos y menos del 5% de los jóvenes de 21-30 años son susceptibles. La seroprevalencia en el grupo de 2-5 años alcanza el 72,7%. Estas cifras están influidas por la vacunación sistemática a los 15 meses y a los 11 años de edad que se ha estado llevando a cabo en nuestra comunidad en los últimos años.
En la CM, la seroprevalencia es elevada a los 2 años, ya que esta cohorte está cubierta completamente por la vacuna, y es menor en los de 3 años, cohorte parcialmente cubierta en el momento de realización del estudio. La mayor seroprevalencia en los niños de 4 a 13 años puede deberse al uso de la vacuna desde 2004, año a partir del cual está disponible en farmacias, y a la vacunación de niños sin antecedentes de enfermedad a los 11 años.
La seroprevalencia y la MG de anticuerpos en personas con inmunidad vacunal son inferiores a las observadas en personas con inmunidad natural. La seroprevalencia desciende a medida que transcurre el tiempo desde la fecha de vacunación, hasta alcanzar un valor mínimo a los 3-4 años. Durante el primer año, la seroprevalencia de inmunidad vacunal supera el 90%, valor compatible con el descrito en otros estudios19,20. En algunos estudios se ha observado un descenso de la efectividad vacunal en el segundo año tras la administración de la vacuna. Sin embargo, la efectividad se mantiene elevada y sin diferencias estadísticamente significativas a partir de entonces21-23. A partir de los 4 años se aprecia un incremento de la seroprevalencia, probablemente asociado a una mayor presencia de inmunidad natural. Aunque se ha descrito una pérdida de inmunidad vacunal con el tiempo24, los datos más recientes señalan que la mayoría de los casos de varicela en individuos recientemente vacunados se deben a fallos primarios de la vacuna25.
Cabe destacar que más de la mitad de los participantes no vacunados que declararon no haber pasado la varicela presentaban anticuerpos y este porcentaje aumenta con la edad, lo que indica que el valor predictivo negativo del recuerdo del antecedente de haber presentado varicela es bajo.
La vacunación frente a la varicela ha mostrado una alta efectividad. En la CM, en 2007 la efectividad vacunal en la población de 15 meses se estimó en el 93,4% con una cobertura vacunal del 79%26. En Navarra, la efectividad de al menos una dosis de vacuna entre 2007 y 2012 en niños nacidos entre 2004 y 2010 fue del 96,8%27.
Esta elevada efectividad ha condicionado la disminución de casos de varicela. Ya en 2007 se detectó un descenso en la morbilidad por varicela en la CM, comparado con el quinquenio previo. Según la Red de Médicos Centinela de la CM, la incidencia en el 2007 fue de 419 casos por 100.000. En el quinquenio 2002-2006, la incidencia media anual fue de 1.400 por 100.000. La incidencia de ingresos hospitalarios por varicela en 2007 fue de 3,09 por 100.000 y en el período 2002-2006 la incidencia media anual de ingresos fue de 4,66 por 100.00026. En los 5 años siguientes el descenso continuó. El riesgo de enfermar en 2011 con respecto a 2007 fue de 0,15 (IC del 95%, 0,12-0,18). La incidencia disminuyó en ambos sexos y en todos los grupos de edad. La mayor disminución se observó en el grupo de 0-4 años, con una incidencia de 311,31 por 100.000 en 2011 frente a 5.379,67 por 100.000 en 200728. En Navarra, con la inclusión de 2 dosis de vacuna en el calendario infantil a los 15 meses y a los 3 años, se ha comprobado este mismo efecto. La incidencia de la varicela en niños de 0 a 14 años se redujo un 98,1%, pasando de 50,1 casos por 1.000 habitantes en 2006 a 1,0 por 1.000 en 2012. Respecto a las formas más graves, la tasa de hospitalizaciones por varicela o sus complicaciones disminuyó en este mismo período en un 89,0%27.
En cuanto a la repercusión de los cambios epidemiológicos acontecidos en la situación epidemiológica de la varicela sobre la situación del herpes zóster en la CM, desde la introducción de la vacuna se ha detectado un ligero incremento en la incidencia. Según los datos de la Red de Médicos Centinela, en el período 2007-2011 la incidencia pasó de 390,08 por 100.000 en 2007 a 484,47 por 100.000 en 2011, el riesgo de enfermar en 2011 con respecto a 2007 fue 1,24 (IC del 95%, 1,06-1,45)29. En otro estudio basado en la demanda atendida en Atención Primaria la tasa de incidencia aumentó de 363,21 a 481,92 por 100.000 personas-año entre 2005 y 201230. Sin embargo, esta tendencia creciente se observa desde antes de la inclusión de la vacuna frente a varicela en el calendario vacunal.
Una limitación del estudio procede de la selección únicamente de usuarios del sistema sanitario público, aunque en la CM prácticamente la totalidad de la población tiene acceso al mismo.
Futuras encuestas de serovigilancia permitirán conocer la persistencia de anticuerpos con el tiempo y valorar las estrategias de vacunación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores reconocen el trabajo de campo desarrollado por los profesionales sanitarios del Servicio Madrileño de Salud, que se encargaron de la extracción de las muestras de sangre y de su conservación. Los autores también agradecen la disposición de los residentes de la CM para donar voluntariamente las muestras de sangre y para contestar el cuestionario.