Introducción
La prevención de la reactivación de tuberculosis en contacto con un enfermo bacilífero a través del tratamiento de la infección latente tuberculosa (ILT) es un objetivo en la estrategia de eliminar la tuberculosis en España (actualmente es el segundo país de Europa Occidental en tasas). Estas personas tienen un riesgo potencial de desarrollar tuberculosis a lo largo de su vida de 5-10%. Siendo el riesgo mayor 2 años después del contacto bacilífero, en las edades extremas de la vida, y por deterioro inmunológico del huésped, indigentes o inmigrantes procedentes de países con alta endemia tuberculosa1,2.
El tratamiento de la ILT requería mantener un tratamiento con isoniazida (H) entre 6 y 9 meses, lo que unido a la situación de asintomático del infectado, hacía muy difícil lograr una buena adhesión al tratamiento, por lo que eran frecuentes incumplimientos y abandonos que cuestionaban el porcentaje de efectividad del mismo, y la adherencia adecuada es el factor más importante en la eficacia de una pauta. Esta circunstancia ha motivado la búsqueda de nuevas pautas más cortas para el tratamiento de la ILT, entre 2 y 4 meses con asociaciones de fármacos antituberculosos3,4, que apuntaban eficacia comparable a la pauta de isoniazida. La pauta de 3 meses de isoniazida más rifampicina (R), que utiliza un único medicamento con los 2 fármacos asociados, era la más fácil de cumplir, y la asociación había sido recomendada por alguna sociedad5, por lo que nos planteamos realizar en nuestro medio un estudio comparativo de isoniazida más rifampicina durante 3 meses (3HR), frente a isoniazida durante 6 meses (6H), por ser ésta la más utilizada en el tratamiento de la infección latente tuberculosa en población general.
Métodos
Diseño y población de estudio
Ensayo prospectivo, aleatorizado, comparativo y abierto de los pacientes remitidos a la consulta externa de enfermedades infecciosas del Hospital General Virgen de la Luz de Cuenca desde otros servicios de nuestro hospital o bien desde los centros de atención primaria de nuestra provincia, para valoración de tratamiento de ILT. El área hospitalaria incluía en 1996, al comienzo del estudio, una población de 201.811 personas, con una prevalencia de tuberculosis de 16,22/ 100.000 habitantes6. El período de inclusión abarcó desde marzo de 1996 hasta junio de 2003. Nuestra consulta es referencia para tuberculosis en nuestra Área de Salud en coordinación con los Servicios de Epidemiología provinciales. Se utilizaron los criterios de inclusión de los Centers for Disease Control and Prevention (CDC) de 19907: a) contacto reciente con pacientes con tuberculosis activa o evidencia radiológica de la tuberculosis previa y prueba de la tuberculina igual o superior a 5 mm; b) conversores de la prueba de la tuberculina; adictos a drogas por vía parenteral (ADVP) o con enfermedades inmunodepresoras (diabetes mellitus, insuficiencia renal crónica, neoplasias, tratamiento con glucocorticoides o inmunosupresores), con prueba de la tuberculina igual o superior a 10 mm, y c) pacientes sin factores de riesgo con prueba de la tuberculina igual o superior a 15 mm y menos de 35 años de edad. Los criterios de exclusión fueron: a) infección por el virus de la inmunodeficiencia humana (VIH), b) embarazo, c) tratamiento antituberculoso o quimioprofilaxis previa, d) hepatopatía activa, con transaminasa glutámico pirúvica (GPT) y/o transaminasa glutámico oxalacética (GOT) mayor o igual a tres veces su valor normal, e) creatinina superior a 2 mg/l y f) contraindicación o alergia a alguno de los fármacos.
Aleatorización e intervenciones
El estudio fue aprobado por la Comisión de Investigación de nuestro hospital. Una vez seleccionados los pacientes que reunían los criterios de inclusión y carecían de criterios de exclusión, fueron asignados a un tratamiento u otro utilizando sobres opacos, asignados en centro de referencia, con distribución en dos pautas: pauta I (6H): a los que se administró 300 mg/día de isoniazida, durante 6 meses y, pauta II (3HR): que recibieron 300 mg/día de isoniazida más 600 mg/día de rifampicina durante 3 meses. Las dosis se ajustaron por peso en los adultos con menos de 50 kg de peso (5 mg/kg de isoniazida y 10 mg/kg de rifampicina). Se solicitó el consentimiento informado a los pacientes.
A los pacientes que cumplían criterios de inclusión se les realizó un protocolo clínico y una analítica básica con hemograma y bioquímica. Se descartó enfermedad activa tuberculosa con radiografía de tórax y baciloscopias y cultivo Löwenstein-Jensen de esputo y/o de otras muestras (de preferencia orina, si el paciente no expectoraba). A los pacientes asignados a la pauta 6H se realizaron controles de seguimiento clínicos y analíticos a los 15, 45, 90 días, 4,5 y 6 meses y a los pacientes incluidos en la pauta 3HR a los 15, 45 y 90 días, durante el tratamiento. Se utilizó como criterio de retirada la aparición de efectos secundarios graves que pusieran en peligro la vida del paciente y/o que no pudieran controlarse con tratamiento médico. Se consideró hepatotoxicidad (HTX) grave la elevación de GPT y/o GOT cinco veces por encima de su valor normal.
La adherencia al tratamiento se evaluó mediante entrevista clínica y recuento de comprimidos y envases. Se consideró cumplimentación adecuada cuando fue mayor del 85% del total del tratamiento.
Evaluación y variables de seguimiento
Las variables principales fueron la adherencia a cada uno de los regímenes y la causa de suspensión del tratamiento (voluntaria o por toxicidad efectos adversos), y como variable secundaria el desarrollo de tuberculosis. Una vez que se completó el tratamiento, el seguimiento clínico de los pacientes se realizó durante 5 años con controles anuales, incluyendo analítica y radiografía de tórax en todos los pacientes y determinaciones bacteriológicas si se sospechaba tuberculosis.
Análisis estadístico
El tamaño de la muestra se calculó partiendo de la hipótesis de trabajo de que la pauta corta sería mejor cumplimentada que la pauta larga y se estimó en 114 pacientes/grupo, asumiendo un intervalo de confianza del 95% y un error beta del 80%. Para el estudio de variables continuas se usaron las pruebas t de Student o U de Mann-Whitney, cuando no pudo asumirse la normalidad en la distribución de los datos. El análisis estadístico de las variables cualitativas se realizó mediante la prueba de la chi cuadrado (χ2) o el test exacto de Fisher cuando alguno de los valores esperados era inferior a 5. El grado de significación estadística aceptado fue del 5% (p < 0,05). Los cálculos se realizaron con el programa estadístico SPSS versión 12.0.
Resultados
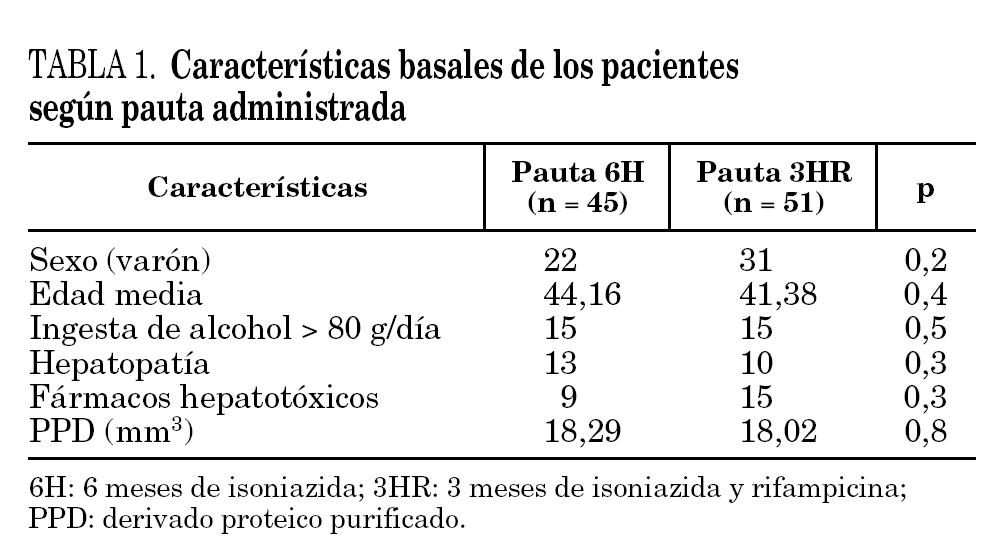
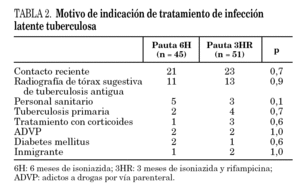
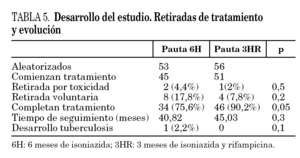
En el período de estudio referido se valoraron 105 pacientes que tenían criterios de tratamiento de ILT, y cumplían criterios de inclusión, de los que 9 pacientes (12,7%) rechazaron el tratamiento; 45 pacientes fueron asignados a la pauta I (6H) y 51 pacientes a la pauta II (3HR). No hubo diferencias en las características basales de los pacientes en cuanto a edad media, sexo, hepatopatía, alcoholismo (> 80 g/día), ingesta previa de fármacos, como se indica en la tabla 1. La prueba de la tuberculina fue de 18,29 ± 6,2 mm en la pauta 6H, y de 18,2 ± 5,5 mm en la pauta 3HR (p = 0,8). Las condiciones que indicaron el tratamiento de ILT aparecen en la tabla 2 y tampoco existían diferencias valorables entre los 2 grupos de pacientes. El contacto reciente con un paciente con enfermedad tuberculosa fue la más frecuente (46,7% en pauta I y en 45,1% pauta II) (p = 0,7).
Tolerancia
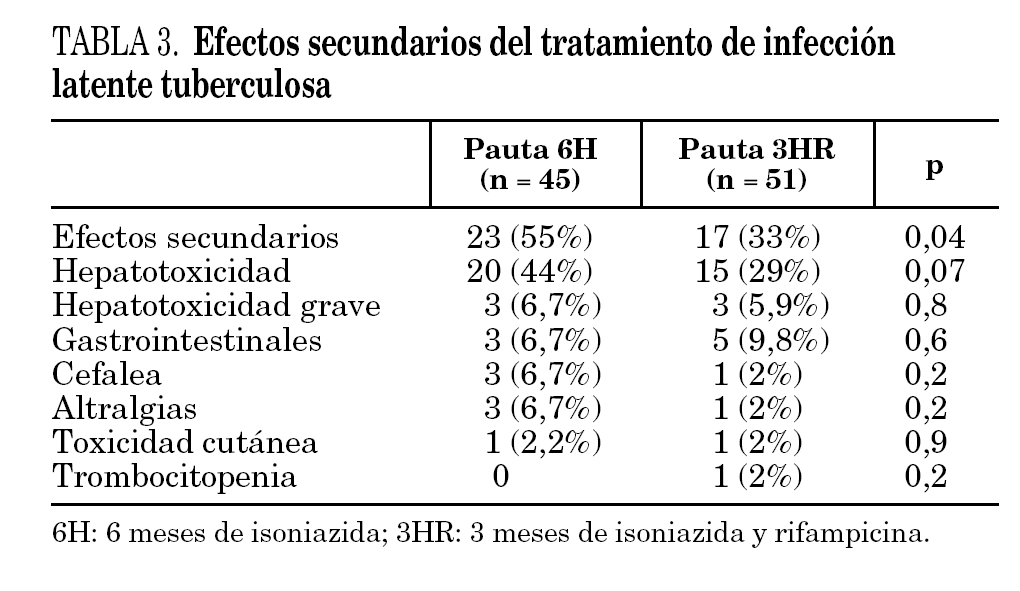
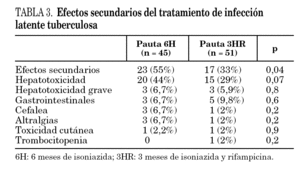
No presentaron ningún efecto secundario mientras recibían el tratamiento 19 pacientes (42%) de la pauta 6H y 34 pacientes (67%) de la pauta 3HR (p = 0,04). Los efectos secundarios leves que se reflejan en la tabla 3 aparecieron en 20 pacientes (48%) de la pauta 6H y en 14 pacientes (27%) de la pauta 3HR y fueron, fundamentalmente: HTX leve, molestias gástricas y cefalea. No motivaron retirada de tratamiento, aunque una paciente de la pauta 6H que había presentado síntomas digestivos, controlados con antiácidos, retiró de forma voluntaria el tratamiento en el quinto mes. Hubo diferencia casi significativa (p = 0,07) entre la HTX producida en el grupo 6H, 20 pacientes (44%) y la producida en el grupo 3HR, 15 pacientes (29%), en ningún caso fue motivo de retirada de tratamiento.
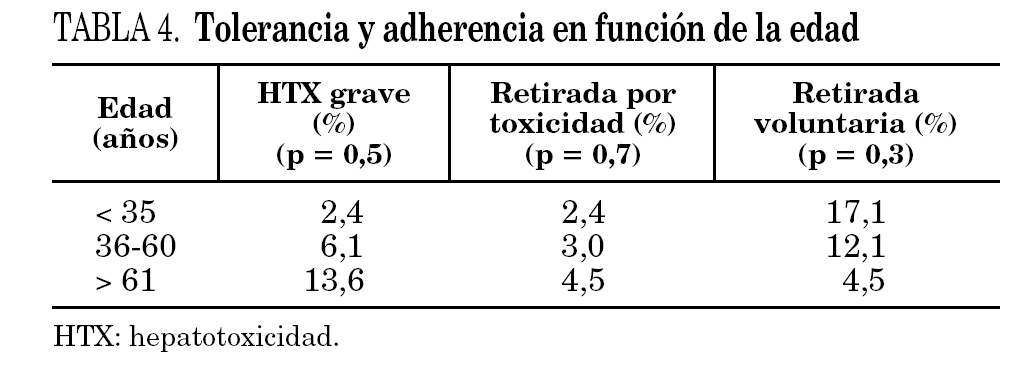
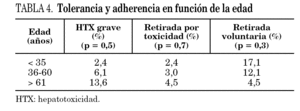
Presentaron efectos secundarios graves (en concreto HTX grave) 6 pacientes, tres (6,7%) de pauta I (6H) y otros tres (5,8%) de pauta II (3HR) (p = 0,8); en 3 pacientes obligó a suspender el tratamiento: 2 pacientes (4,4%) del grupo 6H y un paciente (2%) del grupo 3HR, sin diferencia significativa (p = 0,5). En el grupo 3HR, un paciente suspendió el tratamiento por HTX grave a los 2,5 meses de tratamiento, y en el grupo 6H, en los 2 pacientes se detectó a los 2 meses de tratamiento. Los pacientes con efectos secundarios graves (HTX grave) presentaron una edad media (58 años) mayor que los pacientes sin HTX (40 años) y aumentó progresivamente su frecuencia con los percentiles de edad (p = 0,5); no había diferencia en cuanto a suspensión por toxicidad (tabla 4). La HTX grave estaba relacionada con toma previa de drogas hepatotóxicas (p = 0,02) y tendía a relacionarse con alcoholismo previo (p = 0,08); pero no había relación con hepatopatía previa (p = 0,8).
Adherencia
Finalizaron el tratamiento el 75,6% de los pacientes en el grupo 6H y 90,2% en el grupo 3HR, con diferencias en límite de significación (p = 0,05) (tabla 5). El abandono del tratamiento fue voluntario en 17,8% del grupo 6H, frente a 7,8% del grupo 3HR (p = 0,2). Un total de 7 de los 12 pacientes que abandonaron eran menores de 35 años (tabla 4).
Eficacia
El tiempo medio de seguimiento de los pacientes ha sido de 40,82 ± 21,84 meses en el grupo 6H y de 45,03 ± 19 meses en el grupo 3HR (p = 0,3). Se detectó una tuberculosis pulmonar en un paciente de 72 años con indicación por enfermedad de base, en el segundo mes de tratamiento de tuberculosis latente con la pauta de isoniazida, que respondió bien al tratamiento de tuberculosis con la pauta estándar; no se detectó ningún caso de enfermedad tuberculosa en el resto de los pacientes durante el período de seguimiento posterior al tratamiento (tabla 5).
Discusión
En nuestra serie, el 97% del total de indicaciones de tratamiento de ILT han sido por tuberculosis autóctona (no inmigrante con sus mayores tasas8). En Castilla-La Mancha comenzó la coordinación del Servicio de Epidemiología con Atención Primaria en el año 2002 para realizar estudio de contactos, por lo que menos pacientes fueron enviados a la consulta hospitalaria, además durante el período de inclusión se ha producido un descenso de las tasas de tuberculosis, todo esto ha limitado el número de pacientes incluidos en nuestro estudio, que fue menor del esperado, lo que debe ser considerado para la interpretación de los resultados.
En fechas recientes, las pautas cortas de tratamiento de infección latente tuberculosa, y en concreto la pauta de 3 meses de R + H (3RH), se han añadido a las guías españolas9,10; en las guías americanas, figuraba la pauta R + Z durante 2 meses (2RZ)11 de preferencia en pacientes VIH y contacto con paciente resistente a isoniazida, pero en el año 2003 esta pauta ha sido completamente desaconsejada para quimioprofilaxis, debido a la elevada frecuencia de hepatotoxicidad severa y muerte por insuficiencia hepática12.
En nuestro estudio, la aceptación inicial del tratamiento controlado fue del 91,4%, equivalente a la de otros autores 91 y 83%13,14, pero mayor que otros grupos que incluyen sólo pacientes ADVP, 37%15.
Respecto a la tolerancia, los efectos secundarios globales en la pauta 6H fueron mayores que en la pauta 3RH, aunque la mayoría fueron leves y no motivaron retirada de tratamiento; en otro estudio semejante al nuestro de Martínez Alfaro et al14, no hubo diferencia entre las 2 pautas, y la frecuencia fue menor de forma global, 34%, pero con más efectos secundarios gastrointestinales (13%) que en nuestro estudio.
En cuanto a la toxicidad hepática, clásicamente las pautas que incluían H + R era mayor que las de H sola, observado en un metaanálisis16, 2,73% frente a 0,5%, y en un multicéntrico americano17, con la pauta 2RZ, 26% frente a 16%, (diseño no aleatorio); pero no se ha comprobado en otros trabajos, como el de Gordin et al18, sin diferencia entre las pautas. En nuestro trabajo en cambio como en otro multicéntrico de nuestra región en pacientes VIH19 comparando con 12H, fue favorable al grupo 3HR y la explicación más probable es el mayor tiempo de exposición con la pauta 6H a fármacos potencialmente hepatotóxicos. Nuestra HTX global es mayor que en otros estudios comparando 9H con 3HR14 y 6H con 2RZ17; probablemente, entre otros factores, por mayor edad y realización de controles analíticos programados al 96% de nuestros pacientes. Hay también que destacar que cursó de forma asintomática en la mayoría, como se ha descrito en la literatura especializada21 y sólo la HTX grave obligó a suspender el tratamiento.
La HTX grave aumenta con la edad, aspecto ya valorado por nuestro grupo en tratamiento de enfermedad tuberculosa22 y descrito en tratamiento de infección latente por otros autores14,18 su frecuencia es semejante a otros estudios: 714 y 4%17.
Es importante resaltar que en nuestro estudio había una mejor cumplimentación de la pauta 3HR respecto a la pauta 6H con riesgo 2,5 veces mayor de abandonar el tratamiento, hecho ya corroborado en un estudio de nuestra región14 y en otro trabajo reciente en contactos de edad infantil23. Comparando 2RZ con 6H en contactos, el grupo de Tortajada et al24 también encontró mejor adherencia en el grupo 2RZ, pero el grupo de Jasmer et al17, no observó diferencia en la cumplimentación y además fue baja, 58,8%.
Con los datos de nuestro trabajo no se pueden ofrecer conclusiones respecto a la eficacia de las pautas, ya que la muestra no permite llegar a valorar diferencias significativas. Sin embargo, como en otros estudios publicados con anterioridad la incidencia de enfermedad tuberculosa en nuestros pacientes fue muy baja14. En pacientes inmunodeprimidos la eficacia en prevención de enfermedad tuberculosa es menor, tanto en pacientes con trasplante renal25, como en pacientes VIH18-20,26.
Por lo tanto, nuestros datos apoyan la seguridad y adherencia de una pauta corta con isoniazida más rifampicina como tratamiento de infección latente de la tuberculosis en la población general y su preferencia respecto a isoniazida en pacientes en que sea probable mala cumplimentación.
Adendum
Presentado parcialmente en 16th European Congress of Clinical Microbiology and Infectious Diseases. Nice, April 1-4, 2006. A randomized trial of a short course with isoniazid plus rifampin in front of isoniazid during six months in latent tuberculosis infection. Vañó D, Geijo MP, Rosa C, Molina A, Pérez M and Dimas JF.
Conflicto de intereses
No existe conflicto de intereses con ninguno de los firmantes del estudio y el n.º de registro del ensayo es: ClinicalTrials.gov. Identifier: NCT00397709.
Correspondencia:
Dra. M.ªP. Geijo.
Medicina Interna-Infecciosas. Hospital General Virgen de la Luz.
Hermandad de Donantes de Sangre, 1. 16002 Cuenca. España.
Correo electrónico: mgeijo@sescam.jccm.es
Manuscrito recibido el 25-4-2006; aceptado el 14-12-2006.