La mononucleosis infecciosa (MI) es una entidad frecuente causada por distintos agentes etiológicos, el más común de los cuales (90%) es el virus del Epstein-Barr (VEB). La primoinfección en la infancia suele pasar desapercibida, mientras que en adultos jóvenes causa cuadros más sintomáticos con la tríada típica de fiebre, adenopatías cervicales y odinofagia1.
Suele ser una enfermedad autolimitada que requiere tratamiento sintomático. Sin embargo, la duración y la gravedad pueden variar considerablemente1. En adultos inmunocompetentes las complicaciones son raras. Recientemente se ha descrito un aumento de la incidencia de casos graves de MI2.
Presentamos un caso de MI por VEB con mediastinitis aguda como complicación atípica.
Mujer de 22 años, alérgica a la penicilina y fumadora activa sin otros antecedentes, que ingresó en nuestro hospital por un cuadro compatible con MI (malestar general, fiebre, mialgias y odinofagia). En la exploración física presentaba adenopatías cervicales, ictericia, esplenomegalia e hipertrofia amigdalar con necrosis.
Analíticamente destacaba alteración de las pruebas de la función hepática (bilirrubina de 4,10mg/dl; AST 458U/l; ALT 831U/l; FA 438U/l y GGT 384U/l), leucocitosis en sangre periférica (14.990×109/l) a expensas de linfocitos (29%) y elevación de la proteína C reactiva (316mg/l). Los hemocultivos, las serologías para citomegalovirus, el virus herpes 6, el parvovirus B19, la toxoplasmosis, la hepatitis A, B y C y el virus de la inmunodeficiencia humana fueron negativos. Sin embargo los anticuerpos IgM para el VEB fueron positivos (IgG negativos) y el linfograma mostró una alteración del cociente CD4/CD8 (20/57%). La cuantificación de inmunoglobulinas no demostró ningún déficit y una ecografía abdominal confirmó la esplenomegalia de 15,8cm.
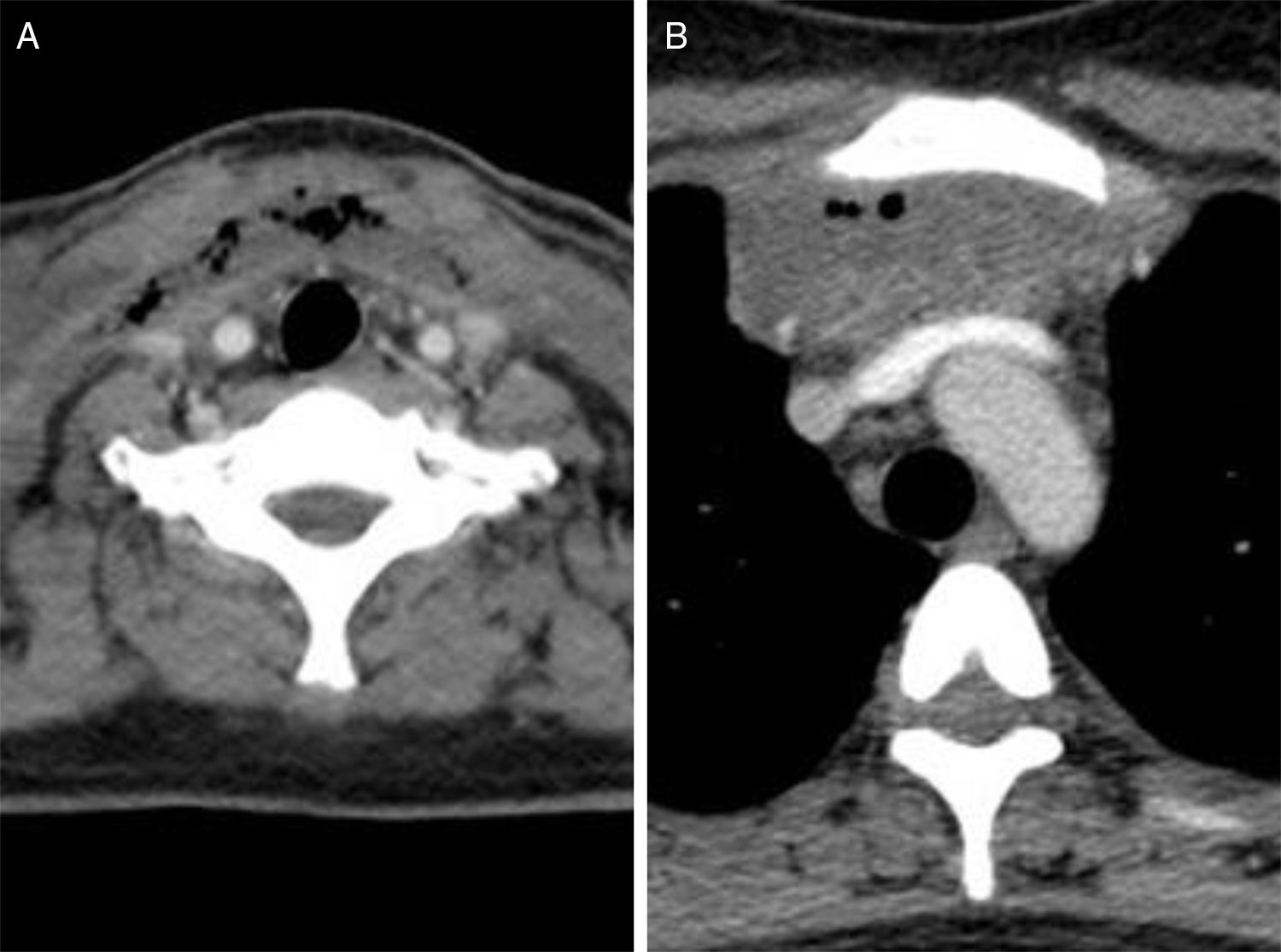
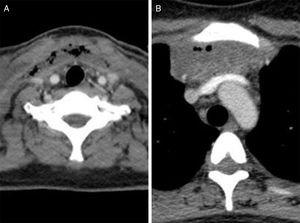
A los 7 días del ingreso, por fiebre persistente, disfagia progresiva y aparición de edema en la zona submandibular y cervical anterior se realizó una ecografía y una tomografía axial computarizada (TAC) cervical (fig. 1), que objetivó amígdalas hipertróficas y colecciones hidroaéreas en la zona laterocervical anterior y supraclavicular con extensión a tejido graso subcutáneo y espacios profundos. Dada la alergia a penicilina, y ante la sospecha de infección grave se instauró tratamiento antibiótico empírico de amplio espectro (imipenem) y corticoterapia endovenosa.
Por sospecha de extensión mediastínica se practicó una TAC de tórax (fig. 1) confirmándose una colección mediastínica anterior de 70×70mm con imágenes aéreas y septos en su interior que requirió subdrenaje mediante 2 cervicotomías. Ambas se realizaron bajo intubación oro-traqueal que tuvo que prolongarse por edema de la vía aérea y fue preciso el ingreso en la unidad de cuidados intensivos.
En los cultivos de las muestras quirúrgicas se aisló flora variada con predominio de Streptococcus anginosus y Bacillus spp. Tras la segunda cirugía la paciente presentó buena evolución clínica y analítica, completó 4 semanas de antibioterapia y mantuvo controles ambulatorios sin evidenciarse complicaciones ni secuelas.
La seroprevalencia del VEB puede variar según el área geográfica y la primoinfección aparece en edades más tempranas en zonas en vías de desarrollo3. La transmisión del virus es a través de saliva, y es menos común la transmisión sanguínea o a través de trasplante de órganos sólidos o de células hematopoyéticas3. El riesgo de desarrollar MI en la primoinfección por VEB se relaciona con la edad y es mayor en adolescentes y adultos jóvenes. La primoinfección en pacientes mayores de 40 años tiene mayor riesgo de complicaciones3.
Las complicaciones sépticas por sobreinfección bacteriana son raras (<1%) y pueden presentarse en forma de absceso faríngeo, neumonía (relacionada con frecuencia con Mycoplasma), tromboflebitis séptica o empiemas4.
En la literatura se han descrito casos de MA4–7. Se cree que los pacientes con más riesgo de desarrollar esta complicación son aquellos que presentan un absceso retrofaríngeo por invasión del mediastino y espacio pleural a través de la fascia prevertebral o los que presentan tromboflebitis séptica de la vena yugular interna (síndrome de Lemierre) con embolismos sépticos secundarios4.
A diferencia de los casos descritos, la paciente desarrolló un absceso cervical anterior con extensión directa al mediastino sin demostrarse mediante TAC ningún absceso periamigdalino o retrofaríngeo ni tromboflebitis venosa como origen del cuadro. Tampoco se demostró ninguna inmunosupresión.
Como conclusión, se trata de un caso de MI con una complicación muy rara pero grave y potencialmente letal que requiere, ante la sospecha clínica, la realización de una prueba de imagen dirigida, ya que el diagnóstico precoz para poder instaurar el tratamiento adecuado es de gran importancia8.