Sr. Editor: Es bien conocido que las micobacterias pueden comportarse como agentes etiológicos de infecciones crónicas óseas y articulares. La artritis y osteomielitis debidas a micobacterias han sido descritas como enfermedades progresivas, lentas y crónicas, frecuentemente carentes de participación extraesquelética o síntomas sistémicos. La tuberculosis osteoarticular (TO) es rara, apareciendo en el 1-3% de todos los pacientes con tuberculosis, y está presente en el 30% de todos los casos de tuberculosis extrapulmonar 1-3.
El propósito de este artículo es describir las características clínicas y microbiológicas de las infecciones osteoarticulares debidas a micobacterias aisladas en un hospital de 600 camas durante los últimos 20 años. Para ello, se han revisado de manera retrospectiva las historias clínicas de todos los pacientes en cuyas muestras osteoarticulares se aisló alguna especie de micobacteria durante el período 1982- 2003. Las micobacterias fueron identificadas por pruebas bioquímicas, sondas comerciales de ADN (BioMérieux, Francia) y análisis PCR-RFLP. Las cepas se enviaron además al Laboratorio de Referencia de Micobacterias (Centro Nacional de Microbiología, Majadahonda, España) para confirmar la identificación y llevar a cabo las pruebas de sensibilidad.
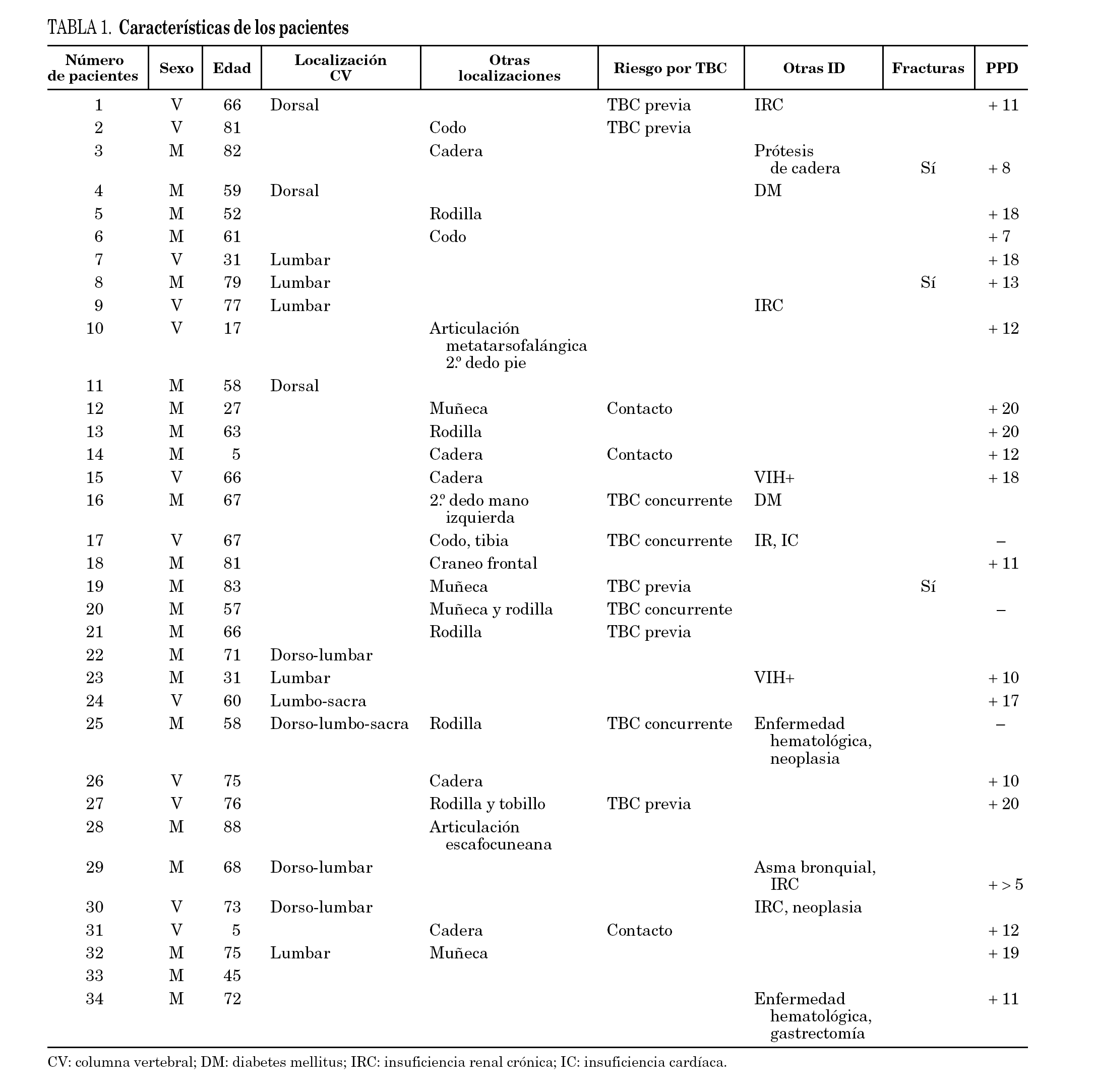
Durante el período de estudio se diagnosticaron de tuberculosis 1.321 pacientes, y otros 341 pacientes tuvieron algún aislamiento de micobacterias atípicas. En 48 de estos pacientes se aisló la micobacteria de muestras osteoarticulares. Se pudo disponer de 38 historias clínicas para su revisión. De éstos, 34 pacientes sufrieron TO; 23 de ellos eran mujeres. La edad media fue de 60 (± DE = 21,8) años (rango 5-88). Las micobacterias aisladas de las TO fueron M. tuberculosis en 33 casos y M. bovis en uno. Los pacientes presentaban los siguientes síntomas en el momento del diagnóstico: dolor de la articulación afectada (24 casos), alteración funcional (22) y otras manifestaciones clínicas, como: fiebre (11), edema (11), síndrome constitucional (6), fistula (5), compresión medular (4) y abscesos (2). Las características más relevantes de los casos de TO aparecen relacionados en la tabla 1.
El diagnóstico microbiológico se realizó a partir de muestras articulares en 13 casos, tejido óseo en 7 casos, exudados (n = 3) y abscesos (n = 3). En 2 pacientes no pudieron obtenerse estos datos. Un caso tuvo 6 muestras positivas diferentes. El examen histológico de los tejidos fue positivo en los 20 casos en que se realizó, siendo 10 de ellos informados como granulomas tuberculosos, cinco como sinovitis y otros cinco resultados histológicos diversos. En 14 casos la tinción ácido- alcohol resistente fue positiva. El test de reacción a la tuberculina fue positivo (más de 10 mm de induración tras 72 h de la inoculación del PPD) en 20 de los 24 pacientes en que consta que se practicó.
Todas las cepas fueron sensibles a todos los fármacos de primera línea probados: isoniazida, rifampicina, estreptomicina, etambutol y pirazinamida, excepto en el caso de M. bovis (constitutivamente resistente a pirazinamida). Todos los pacientes fueron tratados con fármacos antituberculosos. También requirieron cirugía 21 de ellos, siete de ortosis vertebrales, cuatro necesitaron un programa de rehabilitación y dos requirieron otros tratamientos. La resolución fue favorable en el 76% de los pacientes. Nueve tuvieron alteraciones residuales. Tres pacientes murieron por causas ajenas a la tuberculosis.
Cuatro pacientes tuvieron aislamientos de micobacterias no tuberculosas. Las 4 cepas fueron micobacterias no pigmentadas de crecimiento rápido: tres de ellas M. chelonae y una M. abscessus. Tres de los casos fueron considerados como clínicamente significativos:
Uno de los pacientes era un varón de 27 años que había sufrido un traumatismo múltiple. Se utilizó una aguja Küntscher intramedular para corregir su fractura de tibia, aislándose M. abscessus a partir de múltiples exudados tibiales y biopsias óseas del foco de fractura. Fue curado tras varios ciclos de claritromicina y amikacina, necesitando también retirada de la aguja.
Los aislamientos de los otros tres pacientes fueron cepas de M. chelonae. Uno de estos pacientes se trataba de un varón de 51 años con antecedente de sarcoma reticular mediastínico tratado con radioterapia local, que posteriormente desarrolló osteomielitis del esternón, aislándose una cepa de M. chelonae de varios exudados de las fístulas y del foco óseo. Fue curado tras tratamiento con un ciclo de eritromicina y amikacina y retirada del tejido necrótico. El otro paciente afectado de una cepa clínicamente significativa de M. chelonae era un varón (63 años) afectado de monoartritis de la rodilla derecha sin factores de riesgo. Se aisló M. chelonae de una biopsia sinovial en la que se observaron granulomas. A pesar de que fue considerado como una infección clínicamente significativa, curó sin necesidad de terapia específica.
Existen aproximadamente 30 millones de personas con tuberculosis en todo el mundo. De ellas, entre el 1 y el 3% tienen una implicación osteoarticular 2. La tuberculosis vertebral es la forma más común de TO, contabilizando el 50% de todos los casos en algunas series 1,2. En esta serie, la participación vertebral representaba el 38,23% de todas las localizaciones esqueléticas. La razón de esta relativamente baja incidencia podría ser que se requirió de un cultivo positivo para micobacterias, y probablemente muchos de los casos de tuberculosis vertebral pueden ser diagnosticados y tratados sin un cultivo de biopsia, como ya ha sido previamente documentado 4. Sólo el 38,46% de los pacientes afectados de la columna vertebral en esta serie tienen dos o más vértebras implicadas en el momento de la presentación. En cambio, otros estudios han mostrado una mayoría de pacientes con una presentación de más de una vértebra afectada 5. La discitis y la compresión espinal fueron los signos más característicos de enfermedad vertebral.
La artritis tuberculosa extraaxial es una presentación clínica mucho menos frecuente que la vertebral 6. En el tipo de artritis extraaxial, este estudio revela una predominancia de la artritis de rodilla (24,13%), seguida de la muñeca (20,68%) y de las articulaciones de la cadera (17,24%). La osteomielitis en el pie o el tobillo únicamente aparecieron en 2 casos. La monoartritis tuberculosa es la manifestación más frecuente como presentación, pero las participaciones oligoarticular y poliarticular también pueden ocurrir, aunque más raramente 7, como sucede en nuestro estudio.
El diagnóstico histopatológico de la tuberculosis depende de la existencia de inflamación granulomatosa con caseificación. Aunque ha sido establecido que la biopsia es fundamental en todas las circunstancias 8, Tuli 3 apoya la idea de confirmar el diagnóstico mediante biopsia únicamente en caso de duda.
La demostración de bacilos ácido-alcohol resistentes en tinciones es un método de diagnóstico válido, si bien su baja sensibilidad debe ser tenida en cuenta. Respecto a la utilidad de la reacción de Mantoux, aunque un test negativo descarta normalmente la enfermedad, cuatro de los pacientes (20% de los pacientes en que se realizó el test con PPD) tuvieron una induración menor de 10 mm, un hallazgo comunicado previamente en nuestro país 4.
La enfermedad osteoarticular debida a micobacterias no tuberculosas es mucho más rara. A pesar de ello, se han descrito previamente enfermedades debidas a micobacterias no pigmentadas de crecimiento rápido 9-12. De ellas, M. fortuitum, M. abscessus y M. chelonae son las especies patógenas más comunes. Cabe destacar que, en nuestra serie, dos de los casos estaban asociados a cuerpos extraños o tejidos necróticos y requirieron una terapia prolongada y la retirada quirúrgica del tejido afectado. A pesar de su rareza, la enfermedad osteoarticular debida a micobacterias no tuberculosas debe ser tenida en cuenta cuando estén presentes cuerpos extraños o tejidos desvitalizados.