Niña de 2 años que consulta por tumoración preauricular derecha. Previamente sana, correctamente vacunada y sin antecedentes de interés. Los progenitores son procedentes de Ecuador; el padre tuvo tuberculosis pulmonar tratada correctamente hace 10 años. La exploración muestra una masa a nivel de parótida de 0,5cm, blanda, dolorosa y picos febriles al inicio del cuadro. Se orienta como parotiditis vírica y se practican serologías que resultan negativas. Se prescriben antiinflamatorios durante una semana. Presenta aumento de la lesión y signos inflamatorios tras 20 días de su inicio. La ecografía muestra una imagen polilobulada de 25mm en la parótida derecha y adenopatías laterocervicales y mastoideas sugestivas de proceso inflamatorio abscesificado. Se inicia tratamiento antibiótico con amoxicilina clavulánico sin respuesta a los 7 días ampliándose el estudio. El Mantoux fue positivo (12mm) a las 48h de su inoculación. Se realiza Quantiferon que resulta negativo. Se practica biopsia guiada por ecografía (PAAF) con cultivo positivo para Mycobacterium malmoense. Se inicia tratamiento con isoniacida, rifampicina, etambutol y claritromicina.
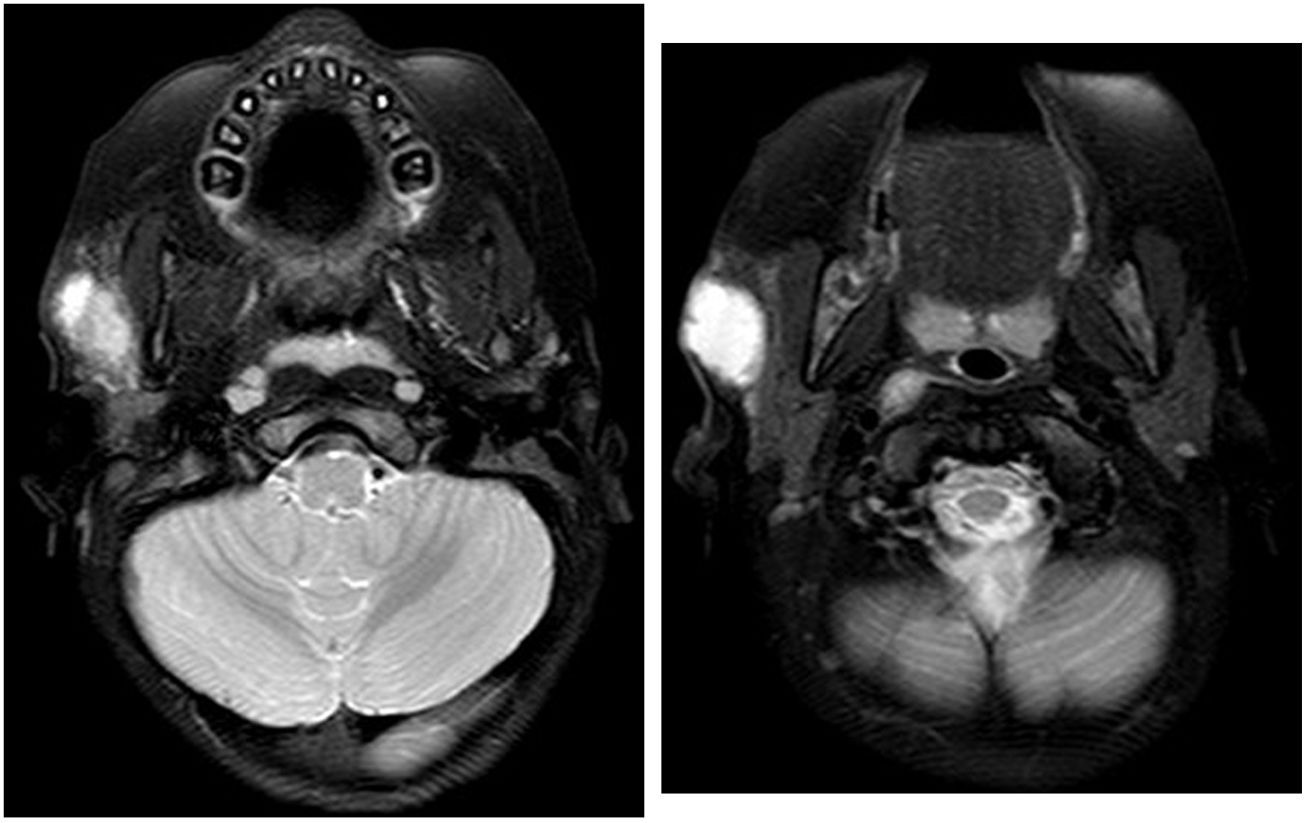
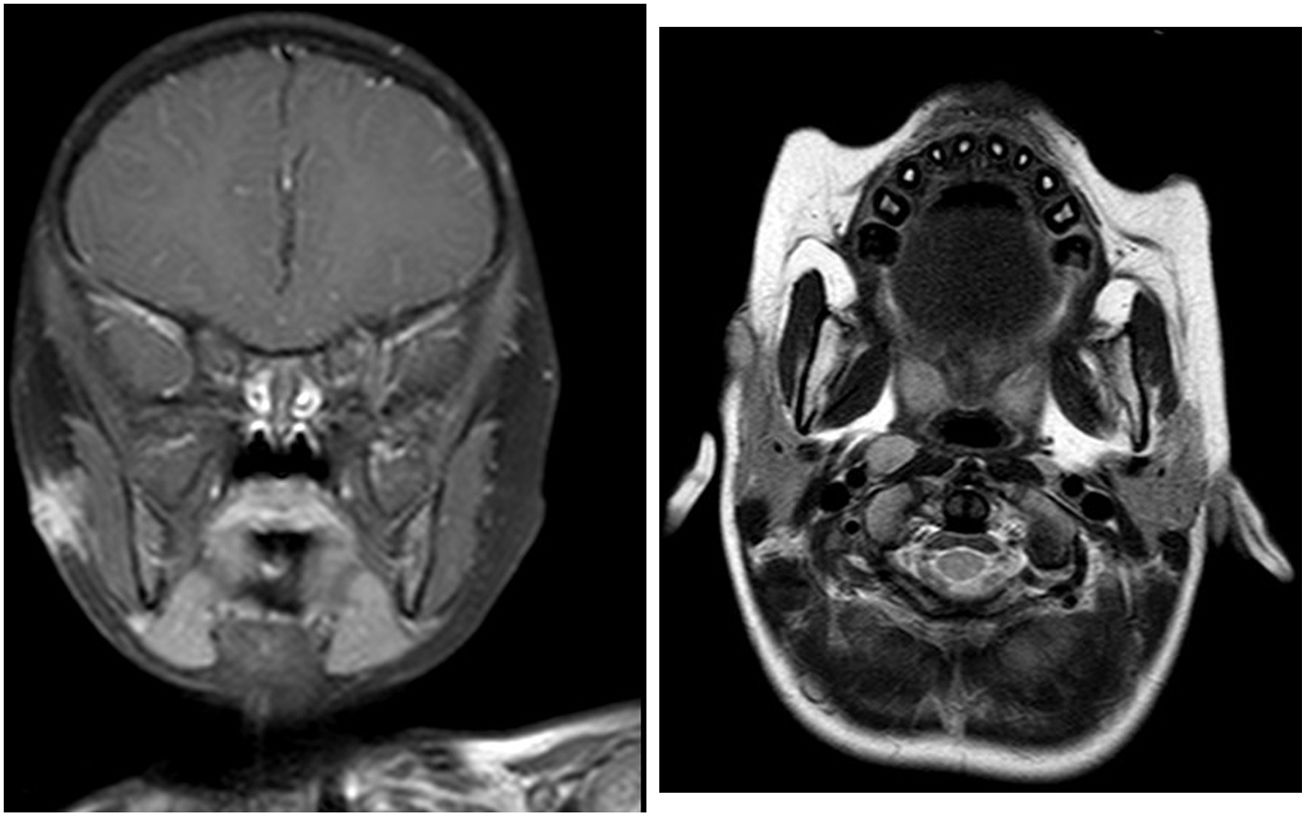
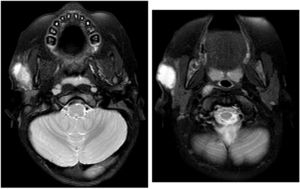
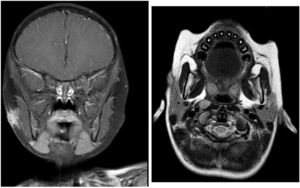
La lesión se confirma por resonancia magnética (figs. 1 y 2). Se drena la lesión, con disminución del tamaño a 0,3cm al tercer mes del tratamiento. Tras 9 meses de tratamiento la lesión se mantiene estable, realizándose exéresis quirúrgica (figs. 3 y 4).
Secuencias T1, T2, contraste con gadolinio: cambio de señal a nivel de polo anterior de la parótida en relación con lesión subcutánea sin un claro trayecto fistuloso. Comparado con el estudio inicial, hay una mejoría significativa con reducción de la lesión en medidas e intensidad de la señal.
Se reseca ganglio linfático intraparotídeo que muestra inflamación granulomatosa crónica y restos de parótida con fibrosis intersticial. Procedimiento quirúrgico sin complicaciones.
DiscusiónEn niños, la adenitis cervical es la afectación más frecuente de la infección por micobacterias no tuberculosas (MNT) y afecta a menores de 5 años sin comorbilidad asociada1-3. El compromiso de la glándula parótida es infrecuente.
Mycobacterium avium-intracellulare complex es el patógeno más prevalente2,4,5. En el norte de Europa M. malmoense es una de las MNT de mayor incidencia6. El mecanismo de transmisión por MNT es aún incierto3,4,7.
Suelen ser lesiones unilaterales, indoloras, con evolución subaguda, tendencia a la cronicidad, aumento progresivo de tamaño y formación de fístulas, aunque pueden resolverse espontáneamente1-3,8. El diagnóstico diferencial debe establecerse con la adenitis bacteriana, tuberculosa, y en menor frecuencia con tumores parotídeos7.
La confirmación diagnóstica se obtiene mediante aislamiento microbiológico a partir de muestras de PAAF o exéresis quirúrgica3,5,7.
La ecografía es la prueba de elección; la tomografía computarizada y la resonancia magnética están indicadas previas a la cirugía, en lesiones extensas, complicadas o para delimitar su extensión1,5.
La reacción intradérmica de Mantoux es positiva (induración ≥10mm) en entre un 30 y 60% de niños con MNT, siendo poco útil para establecer el diagnóstico diferencial con Mycobacterium tuberculosis (MT)2,4,5. Sin embargo, las pruebas de medición de interferón gamma inducido (IGRA) son típicamente negativas, ya que la mayoría de las MNT implicadas no expresan antígenos inductores de la respuesta inmune celular testada2,4,5.
La identificación de MNT mediante técnicas de diagnóstico molecular permite el aislamiento rápido del patógeno, con una sensibilidad de hasta ≥90%2,3.
El tratamiento es controvertido; no existe evidencia suficiente que demuestre superioridad entre conducta expectante, farmacoterapia o intervención quirúrgica2,8.
Se recomienda farmacoterapia combinada para evitar resistencias, incluyendo un macrólido asociado a rifabutina, fluoroquinolonas o etambutol5-8, durante un mínimo de 6 meses.
La intervención quirúrgica, en algunos estudios considerada de elección1,5,8,9, no está exenta de complicaciones: sobreinfecciones de la herida quirúrgica y lesiones neurovasculares, como parálisis del nervio facial3,7.
La farmacoterapia antes o después de la cirugía puede servir para delimitar la extensión de la exéresis quirúrgica, disminuyendo el riesgo de lesión neurológica en afectación bilateral, lesiones evolucionadas, fistulizaciones o recidivas5,9.
Comentario finalLa afectación parotídea por MNT es rara y debe excluirse la infección por MT. El tratamiento debe realizarse de forma individualizada valorando el riesgo-beneficio.
En nuestro caso, la farmacoterapia previa a la cirugía redujo considerablemente la lesión y minimizó las secuelas estéticas.
A todos los profesionales de los servicios de Pediatría, Otorrinolaringología y Microbiología del Hospital de Sant Pau.