*Al final del artículo se ofrece la relación de todos los investigadores y centros participantes en el estudio.
Introducción
Las infecciones urinarias de vías bajas, sobre todo en mujeres, son muy frecuentes y constituyen uno de los principales motivos de consulta en el ámbito de atención primaria1,2. Su elevada incidencia, su carácter habitualmente leve y la necesidad de instaurar tratamiento antes de disponer de los resultados microbiológicos, implica en la mayoría de los casos la prescripción de un tratamiento empírico3,4. Para instaurar un tratamiento empírico racional es muy importante conocer entre otros factores, cuáles son los microorganismos implicados y cuáles son y cómo evolucionan en el tiempo los patrones de sensibilidad antimicrobiana de los patógenos más frecuentemente involucrados en cada zona geográfica3,4. Entre los criterios de elección de un determinado antibiótico para el tratamiento empírico es importante considerar que presente una baja prevalencia de resistencias bacterianas (< 10-20%) y sea de fácil cumplimiento terapéutico (pauta corta)5,6.
Se carece de estudios multicéntricos recientes a nivel nacional que analizen la etiología y sensibilidad a los antimicrobianos de los uropatógenos. A pesar de ello, tanto los realizados en distintas zonas de España como en distintos países7-14 confirman que Escherichia coli sigue siendo el principal uropatógeno (60-80%) y ponen de manifiesto un aumento paulatino y sostenido de su resistencia a algunos de los antibióticos de mayor uso terapéutico en la comunidad.
Este estudio tiene como objetivo evaluar, a nivel nacional y por comunidades autónomas, la etiología y la sensibilidad de los uropatógenos a los antibióticos que habitualmente se prescriben de forma empírica en la comunidad. Adicionalmente se pretenden identificar algunos indicadores demográficos y clínicos de las resistencias de E. coli. Esta información permitirá recomendar tratamientos empíricos adecuados a España.
Métodos
Período y diseño
Estudio multicéntrico y prospectivo, realizado entre abril y julio del año 2002, en el que se analizan los uropatógenos aislados en pacientes con infección del tracto urinario bajo, adquirida en la comunidad.
Centros participantes
Colaboraron en el estudio 15 laboratorios de microbiología situados en nueve comunidades autónomas: dos en Andalucía, que aportaron un total de 297 pacientes; uno en Aragón, con 223 pacientes; uno en Asturias, con 150 pacientes; uno en Castilla y León, con 147 pacientes; tres en Cataluña, con 556 pacientes; uno en Galicia, con 168 pacientes; tres en la Comunidad de Madrid, con 586 pacientes; uno en el País Vasco, con 145 pacientes, y dos en la Comunidad Valenciana, con 402 pacientes.
Pacientes
Se estudiaron muestras de orina procedentes de 2.674 pacientes, de ambos sexos y todas las edades, con sospecha clínica y confirmación microbiológica de infección, complicada o no complicada, del tracto urinario bajo, adquirida en la comunidad. Cada laboratorio participante seleccionó para ello de forma consecutiva los urocultivos positivos procedentes de pacientes que cumplían estas condiciones. El número de pacientes estudiado por cada centro estuvo comprendido entre 147 y 224. Se consideró una infección complicada cuando afectaba a mujeres con factores predisponentes locales (malformación del aparato urinario, uropatía obstructiva, reflujo vesicoureteral, vejiga neurógena, sondaje urinario, cuerpos extraños y utilización de diafragma) o generales (inmunodepresión) y a varones. Se excluyeron aquellos pacientes que habían sido hospitalizados durante el mes previo al episodio de infección y los que habían recibido antibioticoterapia las últimas 3 semanas.
Métodos de laboratorio
La determinación de la piuria, el urocultivo y la identificación bacteriana se realizaron en cada centro participante, utilizando su metodología convencional. Un urocultivo se consideró significativo cuando se aislaron uno o dos microorganismos en cantidades iguales o superiores a 105 UFC/ml de orina o bien entre 102 y 105 UFC/ml ante la presencia de leucocituria.
Las pruebas de sensibilidad a los antimicrobianos se realizaron en cada laboratorio por técnica de disco-difusión o agar-dilución, de acuerdo con las recomendaciones del National Committee on Clinical Laboratory Standards (NCCLS)15 o utilizando métodos comerciales de determinación de la concentración inhibitoria mínima (CIM). Se estudió la sensibilidad a fosfomicina, ampicilina, amoxicilina-ácido clavulánico, cefuroxima, cefixima, cotrimoxazol, nitrofurantoína, ácido pipemídico y ciprofloxacino.
Estudio estadístico
El análisis estadístico se realizó con el programa SPSS v.11.0 calculando valores estadísticos descriptivos. Las diferencias en las proporciones se analizaron mediante la prueba de chi cuadrado (x2) y la prueba exacta de Fisher. Para la comparación de variables continuas se utilizaron distintas pruebas paramétricas y no paramétricas. La relación entre las variables del paciente y las resistencias a los antimicrobianos frente a E. coli se estudió mediante modelos de regresión logística. El nivel de significación (a) fue de 0,05 para todas las pruebas del estudio.
Resultados
Características de los pacientes
Del total de 2.674 pacientes, 2.129 fueron mujeres (79,6%) y 522 varones (19,5%), mientras que en 23 no se constató el sexo.
La edad media fue de 53,8 años ± 24,2, con la siguiente distribución: el 10,4% de pacientes tenía entre 0 y 20 años, el 20,9% entre 21 y 40 años, el 21,3% entre 41 y 60, el 35,2% entre 61 y 80 y el 12,1% eran mayores de 80 años.
En 690 pacientes se trataba de su primer episodio de infección urinaria, 624 pacientes sufrían infecciones recurrentes, mientras que en 1.360 no se constató. La infección fue complicada en 908 pacientes y no complicada en 627, mientras que en 1.139 se carecía de esta información. En el 76,4% de las muestras de orina se observó leucocituria.
En relación al sexo, no se observaron diferencias entre el porcentaje de pacientes con un primer episodio o con infección recurrente (datos no expuestos), pero sí las hubo respecto a la edad, es decir, a mayor edad, mayor proporción de infecciones recurrentes (22,6% en < 20 años y 68,5% en > 80). En relación al tipo de infección urinaria, las complicadas fueron más frecuentes en pacientes de mayor edad (58,6% en > 80 años y 32,8% en < 20).
Etiología
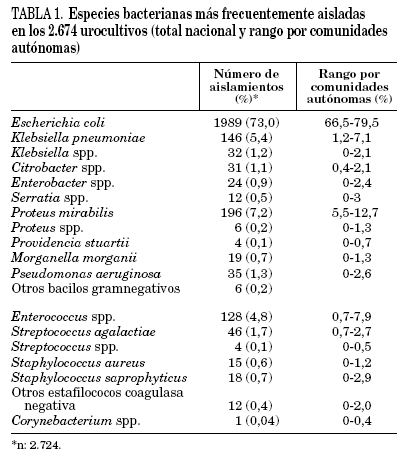
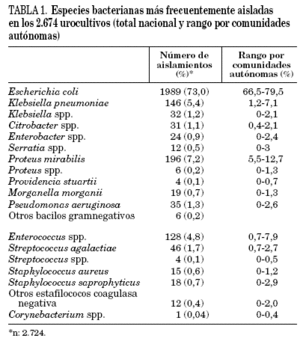
Se obtuvieron un total de 2.724 aislamientos bacterianos. De ellos, 2.500 (91,7%) fueron bacilos gramnegativos y 224 (8%) bacterias grampositivas. La prevalencia de los bacilos gramnegativos fue superior en mujeres (92,7% frente al 87,2% en varones; p < 0,001), en infecciones complicadas (95,7% frente al 92,3% en no complicadas; p = 0,018) y en pacientes con infecciones recurrentes (95,2% frente al 92,3% en primer episodio; p < 0,02). La distribución de los microorganismos aislados se expone en la tabla 1. Como era de esperar, el microorganismo aislado con mayor frecuencia fue E. coli (73%), seguido a gran distancia por Proteus mirabilis (7,2%), Klebsiella pneumoniae (5,4%), Enterococcus spp. (4,8%), y Streptococcus agalactiae (1,7%). Al comparar la distribución de las especies aisladas según el tipo de infección, se observó que en las infecciones no complicadas la frecuencia de E. coli y Staphylococcus spp. fue más alta que en las complicadas (76,6 y 3,3% frente a 67,9 y 0,8%), mientras que en las complicadas la frecuencia de Enterococcus spp., Streptococcus spp., Proteus spp. y Pseudomonas aeruginosa fue más alta que en las no complicadas (7,2%, 3,4%, 8% y 1,4% frente a 3,7%, 1,9%, 7,2% y 0,8%).
Sensibilidad a los antimicrobianos
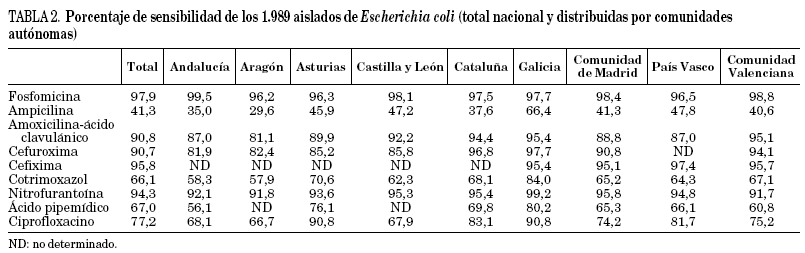
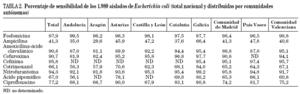
Los porcentajes nacionales y por comunidades autónomas de sensibilidad de E. coli a los antibióticos estudiados se resumen en la tabla 2. En general, destaca la elevada sensibilidad de E. coli a fosfomicina (97,9%) con poca variabilidad entre áreas geográficas (96,5% en Aragón; 99,5% en Andalucía). Asimismo, prácticamente todos los aislados de E. coli fueron sensibles a cefixima (95,8%) y nitrofurantoína (94,3%) con pequeñas diferencias entre comunidades. La sensibilidad a amoxicilina-ácido clavulánico y cefuroxima se situó alrededor del 90% aunque con mayor variabilidad entre zonas (amoxicilina-ácido clavulánico varió entre 81,1% en Aragón y 95,4% en Galicia). Se observaron bajos niveles de sensibilidad de E. coli a ácido pipemídico, cotrimoxazol (< 70%) y sobre todo a ampicilina (41,3%). A nivel nacional el porcentaje de resistencias a ciprofloxacino superó el 22%, observándose una elevada variabilidad entre regiones (9,2% en Asturias y Galicia frente a 32% en Andalucía, Aragón y Castilla y León).
De los 1.989 aislados de E. coli, el 31,3% (622) fueron sensibles a todos los antibióticos estudiados, el 40,4% fueron resistentes a uno o varios antibióticos de un grupo (80,2%, betalactámicos; 8,7%, cotrimoxazol; 8,3%, quinolonas; 2,2%, fosfomicina; 0,7%, nitrofurantoína), mientras que el 28,2% restantes fueron resistentes a más de un grupo.
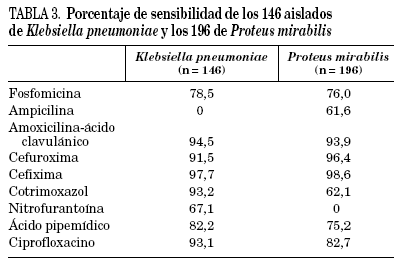
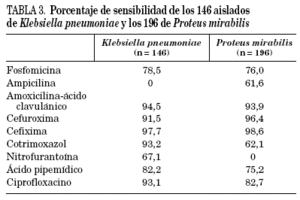
En la tabla 3 se analiza la sensibilidad a los antimicrobianos de los 146 aislados de K. pneumoniae y los 196 de P. mirabilis. Destaca la elevada sensibilidad de K. pneumoniae a amoxicilina-ácido clavulánico, cotrimoxazol y ciprofloxacino y la de P. mirabilis a las dos cefalosporinas estudiadas y a amoxicilina-ácido clavulánico.
Indicadores demográficos y clínicos de resistencia antimicrobiana deE. coli
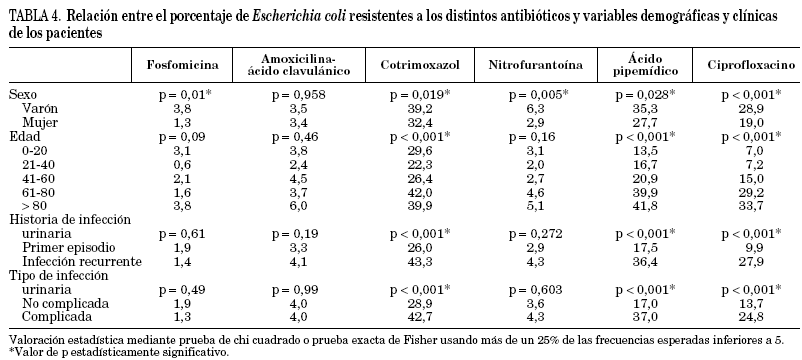
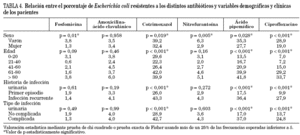
Las relaciones observadas entre las resistencias de E. coli y las variables demográficas y clínicas de los pacientes se analizan en la tabla 4. El porcentaje de E. coli resistentes a cotrimoxazol, ácido pipemídico y ciprofloxacino fue significativamente superior en varones (p = 0,019; p = 0,028, y p = 0,001, respectivamente), en pacientes mayores de 60 años (p = 0,001 para los tres antibióticos), en pacientes con infecciones urinarias recurrentes (p = 0,001 para los tres antibióticos) y en pacientes con infecciones urinarias complicadas (p = 0,001 para los tres antibióticos). Solamente el sexo tuvo una influencia significativa en las resistencias a fosfomicina y nitrofurantoína, encontrándose un porcentaje superior de E. coli resistentes en varones. No se observaron diferencias significativas entre las características de los pacientes y los niveles de resistencia de E. coli a amoxicilina-ácido clavulánico.
Discusión
El tratamiento de las cistitis no complicadas en mujeres jóvenes ha cambiado en los últimos años. La mayoría de guías16,17 aconsejan tratar empíricamente a la paciente y no indicar urocultivo. Esta estrategia se basa en que, para un área geográfica determinada, los agentes etiológicos de las cistitis no complicadas y los antibióticos a los que son sensibles son muy predecibles. Por el contrario, las infecciones urinarias complicadas en la mujer, así como las infecciones en el hombre, requieren urocultivo y antibiograma de los microorganismos aislados; aunque mientras se espera su resultado generalmente hay que prescribir antibioticoterapia. La necesidad de esta antibioticoterapia empírica, tanto en la cistitis no complicada como en la complicada, hace absolutamente necesario que cada zona geográfica conozca en profundidad los agentes etiológicos y su sensibilidad antimicrobiana.
En este estudio E. coli representa el 73% de los uropatógenos, seguido de P. mirabilis con el 7,2% y de K. pneumoniae con el 5,4%, mientras que S. saprophyticus sólo se aísla en el 0,7%. Esta frecuencia de distribución es la esperada si se tiene en cuenta que se han estudiado el conjunto de los uropatógenos productores de infección del tracto urinario bajo en el ámbito comunitario, es decir, tanto los productores de infecciones bajas no complicadas como complicadas y además se han incluido pacientes de todos los rangos de edad. Solamente el 31,3% de los pacientes estudiados tenían menos de 40 años, mientras que el 47,3% tenían más de 61. Si se hubieran estudiado exclusivamente mujeres jóvenes con cistitis no complicada el porcentaje de E. coli hubiera sido probablemente mucho más elevado, superior al 90% y el de S. saprophyticus de alrededor del 5%18,19. Gupta et al20, en un extenso análisis de las infecciones urinarias adquiridas en la comunidad durante 1998, aislaron E. coli en el 72% de mujeres entre 15 y 50 años y solamente en el 53% de las mujeres mayores de 50 años. Encontraron también S. saprophyticus con más frecuencia entre las mujeres del primer grupo de edad (2% frente al 0,2%), mientras que Enterococcus spp., Klebsiella spp. y P. aeruginosa fueron más prevalentes entre las mayores de 50 años.
En los estudios multicéntricos SENTRY21-23 en los que se analiza la etiología de la infección urinaria en pacientes hospitalizados, la frecuencia de E. coli fue del 48,6% en Estados Unidos y del 49,5% en Europa, cifra inferior al 73% obtenido por nosotros en pacientes de la comunidad. En estos mismos estudios SENTRY, P. aeruginosa representa el 6,2% de los aislamientos en Estados Unidos y el 7,6% en Europa, en contraste con el 1,3% de este estudio, lo cual refleja que P. aeruginosa es un uropatógeno fundamentalmente hospitalario.
En nuestro estudio, la frecuencia de aislamiento de E. coli en las distintas comunidades autónomas muestra un amplio rango de divergencia, que va del 66,3 al 79,4%, lo que probablemente refleja tanto diferencias epidemiológicas geográficas como diferencias en los tipos de población estudiada por cada centro (predominio de mujeres jóvenes, de pacientes geriátricos, de infecciones complicadas, etc.).
En nuestro país, la elevada tasa de resistencia de E. coli a cotrimoxazol3,7,8,10 ha hecho que este antibiótico haya sido poco prescrito durante los últimos años en el tratamiento empírico de la infección urinaria. A pesar de ello, E. coli se mantiene resistente al mismo (34% de resistencia en este trabajo) contrariamente a lo observado en K. pneumoniae (6,8%). En E. coli, este porcentaje de resistencia contrasta con el 16-18% publicado en Estados Unidos, donde cotrimoxazol sigue siendo recomendado como tratamiento empírico de primera línea16. En España, cotrimoxazol debe seguir prescribiéndose en las infecciones causadas por uropatógenos con sensibilidad comprobada a este antibiótico, debido a su gran eficacia. El que la tasa de resistencia a cotrimoxazol no haya disminuido podría explicarse por las indicaciones que todavía mantiene, como la profilaxis en pacientes con infección por virus de la inmunodeficiencia humana (VIH) o en sida, o más probablemente a que el determinante de resistencia a esta combinación antibiótica se encuentra en el mismo elemento genético que contiene otros determinantes, como por ejemplo el de resistencia a las aminopenicilinas. Este elemento genético (plásmido o transposón) es fácilmente transmisible, lo que determina su extensión y la selección con antibióticos de distintos tipos.
Nitrofurantoína se contempla como un antibiótico de primera elección para el tratamiento empírico de las infecciones del tracto urinario bajo en muchas guías, especialmente en las americanas16,20. A pesar de que en España, nitrofurantoína posee un elevado nivel de eficacia frente a E. coli (94,3% de sensibilidad) y pocas variaciones geográficas, los médicos españoles son reacios a prescribirla, debido a su toxicidad y a su difícil cumplimiento terapéutico (4 veces al día, durante 7 días).
La resistencia de E. coli a ciprofloxacino a nivel nacional fue del 22,8%. En principio, esta tasa de resistencia es demasiado elevada para recomendar a ciprofloxacino como tratamiento empírico de las infecciones del tracto urinario bajo. Sin embargo, un análisis detallado descubre la existencia de grandes variaciones ya que son significativamente más resistentes los E. coli aislados en varones (28,9% frente a 19% en mujeres), en pacientes de edad avanzada (33,7% en > 80 años frente a 7,1% en < 40), en infecciones urinarias complicadas (24,8% frente a 13,7% en no complicadas) y en algunas áreas geográficas (> 32% en Andalucía, Aragón y Castilla y León frente a 9,2% en Galicia). La relación entre sexo masculino, edad avanzada y E. coli resistentes a ciprofloxacino también ha sido señalada por Pardo et al24.
Fosfomicina se comporta como un antibiótico de primera línea en el tratamiento de las infecciones del tracto urinario bajo, ya que el 97,9% de E. coli fueron sensibles a ella, sin mostrar variaciones entre comunidades autónomas, grupos de edad, ni tipo de infección urinaria. En consecuencia, fosfomicina está especialmente indicada en el tratamiento de las cistitis no complicadas en mujeres jóvenes, ya que es en ellas donde E. coli mantiene un indiscutible protagonismo. Varios factores explicarían la baja prevalencia de resistencias de E. coli a fosfomicina. En primer lugar, fosfomicina trometamol tiene un uso terapéutico específico limitado únicamente al tratamiento de las infecciones no complicadas del tracto urinario bajo y, además, su administración en dosis única o pauta corta de 2 días favorece el cumplimiento terapéutico evitando abandonos, causa habitual de recidivas y de selección de resistencias. Contribuyen también a limitar la selección de E. coli resistentes a la fosfomicina la no utilización de este antibiótico en alimentación animal ni en veterinaria, la ausencia de E. coli resistentes en la flora fecal, el que las resistencias se adquieran principalmente por mutaciones cromosómicas, así como las altas concentraciones urinarias que alcanza (que se mantienen superiores a la CIM durante más de 60 h) y a su capacidad para inhibir, a concentraciones subinhibitorias, la adhesión de E. coli al epitelio vesical25,26.
En este estudio, las diferencias observadas entre comunidades autónomas y en las tasas de resistencia a los antimicrobianos de determinados uropatógenos pueden ser debidas a diversas causas, entre ellas a las diferencias epidemiológicas de la población estudiada en cada comunidad (predominio de mujeres jóvenes, de pacientes geriátricos, de infecciones complicadas, etc.), al y a su política de restricción, pero probablemente también y para algún antibiótico (en particular amoxicilina-ácido clavulánico), pueden ser reflejo de las distintas metodologías utilizadas para practicar el antibiograma en cada centro participante. En amoxicilina-ácido clavulánico los resultados se agrupan principalmente en los valores de CIM de 8/4 y 16/8 mg/l; los primeros se interpretan como sensibles y los segundos como intermedios. Como el método admite un error de una dilución, puede que en algunos casos los resultados sensibles e intermedios se intercambien.
En conclusión, a lo largo de los años, los uropatógenos causantes de infecciones del tracto urinario bajo adquiridas en la comunidad han ido desarrollando distintos niveles de resistencia frente al arsenal de antibióticos con probada eficacia en el tratamiento de las mismas. Para determinados antibióticos las tasas de resistencias no son lineales, sino que están correlacionadas con variables como edad, tipo de infección urinaria, etc. El conocimiento de todo ello es fundamental para recomendar o instaurar tratamientos empíricos.
Agradecimientos
Se agradece a Biométrica Médica S.A. (Barcelona) el soporte técnico al análisis estadístico. A la Dra. Lourdes Sunyer del Departamento Médico de Zambon S.A., el soporte operativo y la coordinación del proyecto. Este estudio ha sido subvencionado por Zambon S.A., Barcelona (España).
Relación de Investigadores y Centros participantes en el estudio
Laboratorios de Microbiología: A. Andreu (Hospital Vall d'Hebron, Barcelona); F. Marco (Hospital Clínic i Provincial, Barcelona); R. Martín Álvarez (Hospital de Bellvitge, Barcelona); F. de la Torre, I. Rodríguez (Hospital Clínico San Carlos, Madrid); J. Martínez (Hospital Ramón y Cajal, Madrid); J.I. Alós, J.L. Gómez Garcés (Hospital de Móstoles, Madrid); J.A. García Rodríguez, M.ª J. Fresnadilla (Hospital Clínico Universitario, Salamanca); E. Perea, M.ª J. Montero, M. de Cueto (Complejo Hospitalario Virgen Macarena, Sevilla); M. de la Rosa (Complejo Hospitalario Virgen de las Nieves, Granada); M. Gobernado, J.A. Queipo, M.ª J. Jiménez, N. Diosdado (Hospital Universitario La Fe, Valencia); A. Guerrero, J. Colomina, M. Vaya, J.E. Peiro, J. Rocher, P. Ramos (Hospital de la Ribera, Alzira, Valencia); M.ª L. Marco, C. Marne (Hospital Miguel Servet, Zaragoza); E. Pérez Trallero, M. Gómariz (Hospital Donosita, San Sebastián); H. Villar (Hospital San Agustín, Avilés); P. Alfonso, A. Coira (Complexo Hospitalario Xeral-Calde, Lugo).