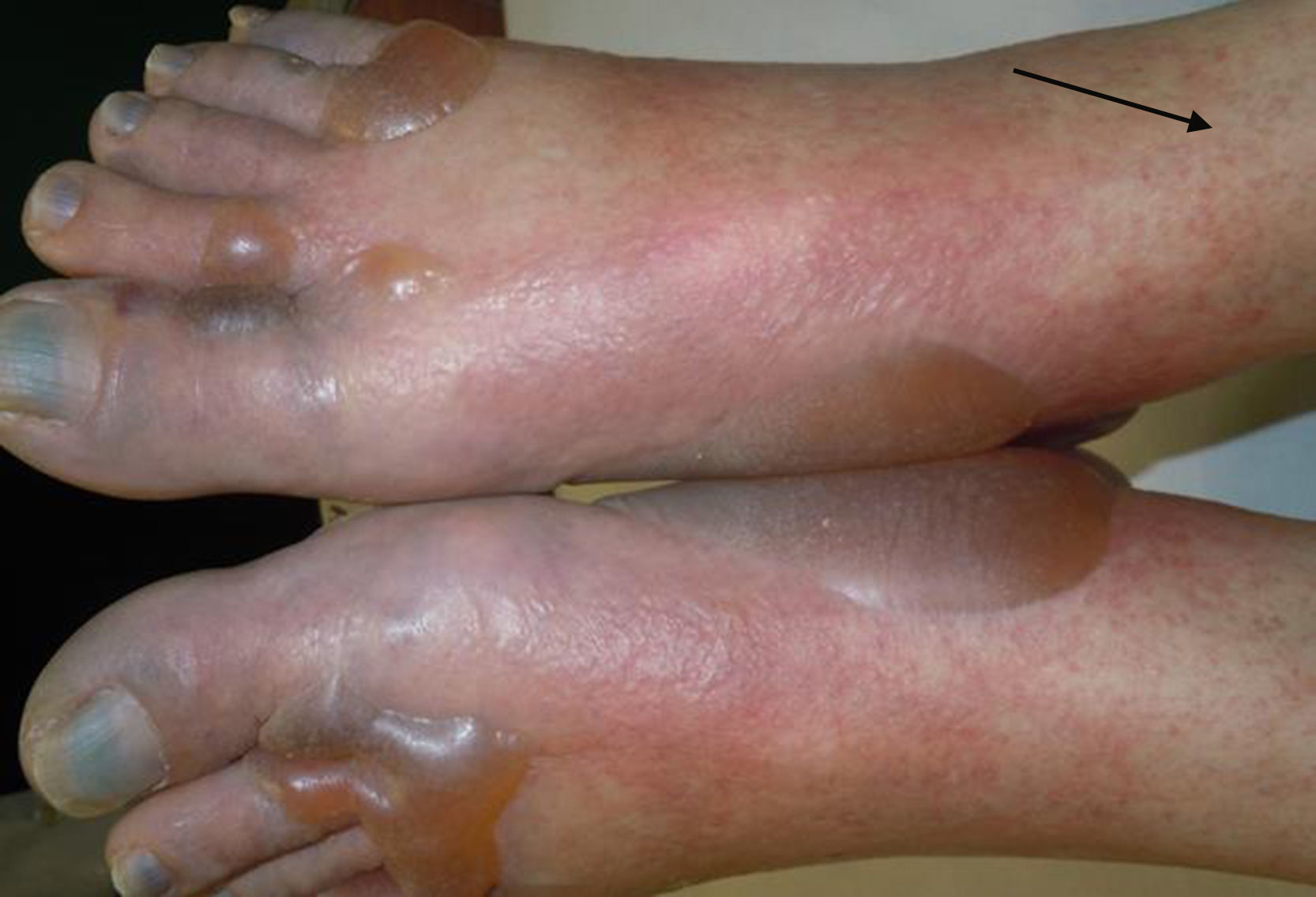
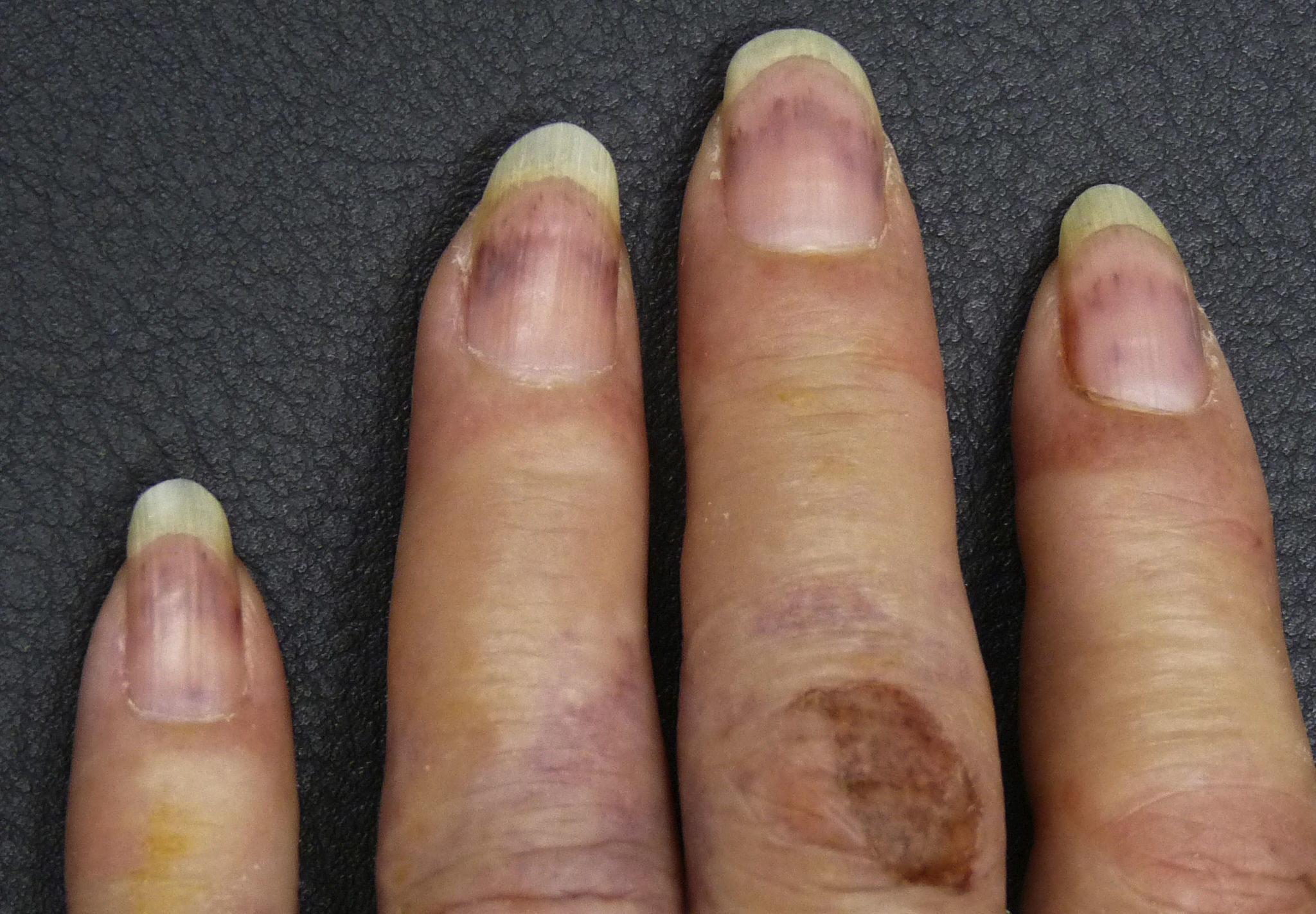
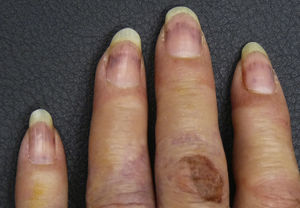
Mujer de 66años con antecedentes de cáncer de pulmón 5meses antes que acudió por un cuadro de 72h de evolución con fiebre, malestar general y ampollas cutáneas grandes y dolorosas en manos y pies. En la exploración física destacaba la presencia de edema en miembros inferiores y ampollas de gran tamaño, tensas, violáceas, distribuidas de forma simétrica en palmas, plantas y dorso de las manos (fig. 1). Llamaba la atención la presencia de hemorragias en astilla en las uñas de las manos y bandas violáceas muy bien delimitadas en las uñas de los pies (figs. 1 y 2).
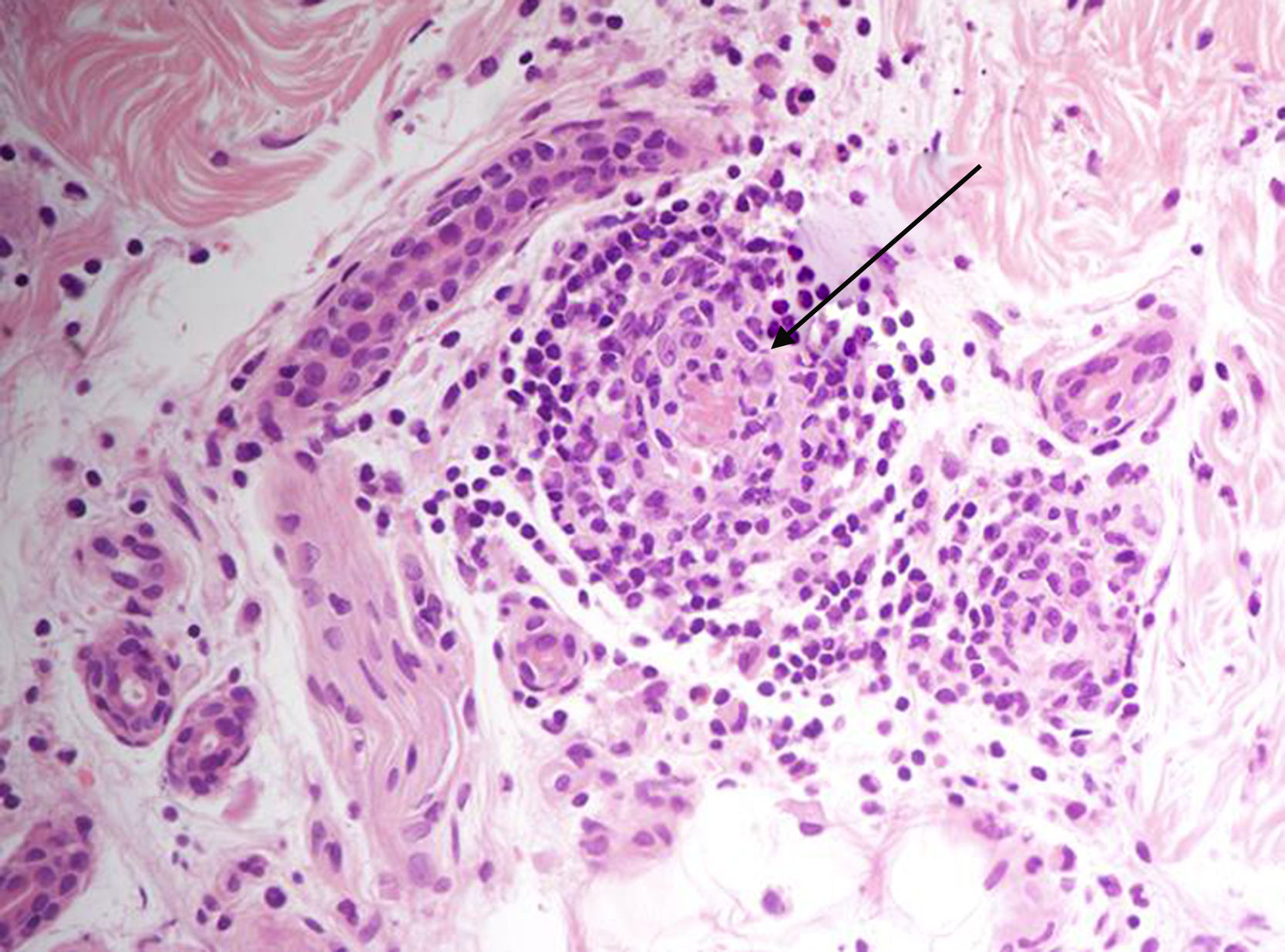
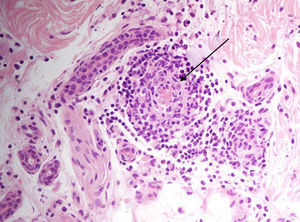
En el estudio complementario se evidenció una linfopenia de 200μ/l, hemoglobina de 9,7g/dl y trombocitopenia de 119.000μ/l, con elevación de reactantes de fase aguda. La radiografía de tórax, el sistemático de orina y los hemocultivos no mostraron hallazgos significativos. En un principio, debido a los antecedentes de la paciente se consideró que podría tratarse de un cuadro relacionado con la quimioterapia. Se realizó una biopsia del pie derecho, con hallazgos de necrosis extensa y masiva en la epidermis. La luz de algunos vasos estaba completamente ocupada por trombos de fibrina (fig. 3).
Debido a los datos de vasculopatía trombótica, se amplió el estudio con detección de anticuerpos antinucleares, anticitoplasmáticos, factor reumatoide, electroforesis, inmunoglobulinasIgG, IgA, IgM, complemento, anticardiolipinas e IgA anti-B2 glucoproteína, sin encontrar alteraciones.
EvoluciónSe inició terapia antibiótica de amplio espectro y tratamiento sintomático a la espera de establecer la posible etiología. Se solicitaron serologías para citomegalovirus, virus de Epstein-Barr, Mycoplasma pneumoniae, hepatitisB y C y VIH, siendo todos negativos. En una nueva valoración por parte del servicio de dermatología se observó que la paciente, además de las ampollas, presentaba pequeñas pápulas eritematosas con límite muy neto a nivel de los tobillos, simulando el límite de un calcetín. Se solicitó estudio para virus parvovirusB19, evidenciando títulos de anticuerpos IgM de 24 (positivo títulos >1,1) en el suero del segundo día del ingreso con niveles de IgG indetectables. Análisis posteriores mostraron la seroconversión, alcanzándose títulos de IgM de 33 y de IgG de 16 a los 15días del ingreso.
Se suspendió la antibioterapia, se drenaron las ampollas y el cuadro se resolvió de forma progresiva. Al mes, la paciente no mostraba ninguna secuela de proceso.
DiscusiónEl parvovirusB19, descubierto en 1974 por Cossart, es el agente responsable del eritema infeccioso o quinta enfermedad y del síndrome en guante y calcetín (SdGYC), descrito por primera vez por Harms et al.1. La infección por este virus típicamente afecta a niños, y es muy característica su presentación en forma de brotes en colegios a finales de invierno o principio de primavera, aunque pueden aparecer casos esporádicos en cualquier época del año. Su prevalencia va aumentando con la edad, de forma que se estima que el 75% de los adultos son seropositivos. El mecanismo de transmisión se realiza fundamentalmente a través de las secreciones respiratorias. Se ha comunicado también la transmisión a través de hemoderivados y verticalmente de la madre al feto.
El SdGYC se caracteriza por la aparición progresiva de edema doloroso y simétrico en manos y pies y pequeñas petequias confluentes, cuya característica principal es su distribución con límite muy neto en tobillos y/o muñecas. Se ha descrito la aparición de ampollas excepcionalmente2-5. Además del parvovirusB19, algunos fármacos como el trimetoprim/sulfametoxazol y quimioterápicos como la doxorubicina o la citarabina pueden producir un cuadro clínico similar. Nuestra paciente había recibido previamente para el tratamiento del cáncer de pulmón carboplatino y vinorelbina, que hasta la fecha no se han relacionado con el SdGYC.
Aparte de los casos de hídrops fetal o abortos, el parvovirusB19 se ha identificado con algunas patologías «procoagulantes» en adultos, como crioglobulinemia6-8 o síndrome antifosfolípido9. También se ha relacionado con la aparición de vasculitis en trasplante renal o trombosis de la arteria cerebral media en una chica joven sana10,11.
Aunque es conocido que algunas infecciones pueden conllevar la activación de la cascada de coagulación, el mecanismo exacto por el cual el virus puede estar implicado en la formación de trombos no está del todo claro. Las hipótesis sugieren la formación de inmunocomplejos circulantes o bien la acción directa del propio virus en el endotelio a través de la unión con el receptor del antígenoP, expresado además de en las células eritroides, en el endotelio vascular. Esta unión implicaría liberación de citoquinas proinflamatorias con aumento de los niveles de trombina y síntesis de fibrina secundariamente.
En resumen, presentamos el caso de una mujer con un cuadro excepcional de síndrome de guante y calcetín por parvovirusB19, con grandes ampollas dolorosas y datos de vasculopatía trombótica en la biopsia.
A José Luis Rodríguez Peralto, por estar siempre dispuesto y haber sido fundamental en el estudio histopatológico.